Артрит дистального межфалангового сустава
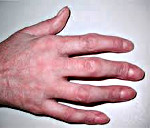
Артрит пальцев — воспалительный процесс, поражающий пястно-фаланговые, плюснефаланговые и межфаланговые суставы конечностей. Артрит характеризуется болезненностью в местах соединения фаланг пальцев в покое и при движении, отечностью суставов, ограничением их подвижности и изменением формы. Диагностика артрита пальцев предусматривает проведение комплексного лабораторного и инструментального обследования: общего и биохимического анализа крови, рентгенографии пальцев, МРТ. Лечение артрита пальцев проводится с помощью медикаментозной терапии (антибиотиков, хондропротекторов, противовоспалительных средств), физиолечения, массажа, лечебной гимнастики. При необходимости может выполняться артропластика или эндопротезирование.
Общие сведения
Артрит пальцев — периферический артрит, протекающий с воспалительными изменениями мелких суставов кистей и стоп. Чаще всего артрит пальцев не является самостоятельным заболеванием, а выступает вторичным синдромом в клинике ревматических, метаболических, инфекционных заболеваний. При этом чаще поражаются пястно-фаланговые и межфаланговые суставы кистей рук. В ревматологии артрит пальцев рук в 3-5 раз чаще диагностируется у женщин, что связано с их большей занятостью ручным трудом, повышенной нагрузкой на суставы и высокой частотой сгибательно-разгибательных движений. Артрит пальцев можно с полным правом отнести к социально значимым проблемам, поскольку заболевание зачастую приводит к утрате профессиональных умений, навыков самообслуживания и инвалидности.
Артрит пальцев
Причины артрита пальцев
В зависимости от ведущей причины первичный артрит пальцев может быть инфекционным, обменным, ревматоидным и посттравматическим. Вторичные поражения мелких суставов развиваются на фоне перенесенных аллергических, аутоиммунных, соматических заболеваний. Чаще всего артрит пальцев протекает по типу олиго- и полиартрита; в некоторых случаях развивается локальное воспаление (моноартрит), например, ризартрит — артрит первого пястно-запястного сустава.
Наиболее часто мелкие суставы поражаются при аутоиммунных, инфекционно-аллергических процессах, метаболических нарушениях и травмах. Иммунокомплексные реакции лежат в основе развития ревматоидного артрита. Непосредственной манифестации заболевания может способствовать перенесенная вирусная и бактериальная инфекция (грипп, корь, герпес, паротит, гепатит В, скарлатина, тонзиллит), стрессовая ситуация, переохлаждение, вакцинация, физиологическая гормональная перестройка, обусловленная половым созреванием, беременностью, климаксом и т. д. Поражение суставов пальцев входит в симптомокомплекс артрита при подагре (подагрический артрит) и псориазе (псориатический артрит).
Посттравматические артриты могут являться следствием различных спортивных и бытовых травм (ушибов, вывихов пальцев, внутрисуставных переломов пальцев кисти и стопы, разрывов связок и сухожилий и др.), оперативных вмешательств. Нередко артрит пальцев рук развивается у лиц определенных профессий, занятых ручным трудом (парикмахеров, ювелиров, швей, портных) и получающих микротравмы суставов в процессе работы. Артрит пальцев ног может быть связан с повышенным давлением на суставы при избыточном весе и плоскостопии. Также данной разновидностью заболевания часто страдают артисты балета, отчего артрит пальцев ног получил название «болезнь балерин».
Симптомы артрита пальцев
При ревматоидном артрите в воспалительный процесс обычно оказываются вовлечены пястно-фаланговые суставы указательного и среднего пальцев рук, а также лучезапястные и локтевые суставы. При этом отмечается симметричное поражение суставов правой и левой руки. Возможно развитие артрита пальцев ног, а также коленных и голеностопных суставов. Как правило, не поражается пястно-фаланговый сустав 1-го пальца и дистальные межфаланговые суставы.
Суставные боли при ревматоидном артрите имеют тенденцию к усилению во второй половине ночи и под утро при некотором ослаблении в дневное время. Суставы выглядят опухшими; из-за утренней скованности движений больные испытывают ощущение «тугих перчаток на руках». При ходьбе возникают боли в основании пальцев ног; на подошвенных поверхностях дистальных фаланг образуются болезненные омозолелости.
Подвижность лучезапястных, пястно-фаланговых и межфаланговых суставов резко снижается: больные, страдающие артритом пальцев, с трудом могут выполнять повседневные бытовые движения. Вследствие нарушения кровоснабжения кожа на кистях рук истончается, становится сухой; отмечается атрофия мышц рук. Активное и длительное течение ревматоидного артрита приводит к стойкой деформации пальцев кистей: веретенообразной припухлости, деформации типа «бутоньерки» и «лебединой шеи», ульнарной девиации пальцев с неполным вывихом в пястно-фаланговых суставах. К основным типам деформаций стоп относятся «пальцы в виде когтей», или молоткообразные пальцы. При вовлечении в воспалительный процесс плюсневых суставов развивается вальгусная деформация стопы.
Псориатический артрит чаще развивается у пациентов, имеющих псориатические проявления на коже и волосистой части головы. Для артрита пальцев при псориазе характерно осевое воспаление, которое характеризуется опуханием всех суставов, отчего пальцы приобретают сосискообразную форму. Кожа над суставами имеет багрово-синюшный оттенок. Как правило, при псориатическом артрите суставы поражаются несимметрично, т. е. на одной руке или ноге либо на разных пальцах. Утренняя скованность движений отсутствует; главным образом, ограничено сгибание суставов.
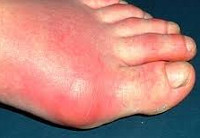
Для подагрического артрита наиболее типично поражение сустава первого (большого) пальца стопы, реже — кисти. Клинические симптомы характеризуются подагрическими атаками – острыми, неожиданными приступами нестерпимых болей, опуханием суставов, локальной гипертермией, ярко-красной (багровой) окраской кожи. Приступы продолжаются в течение нескольких дней, затем внезапно стихают, но через некоторое время повторяются вновь. Под кожей суставов, а также в подкожно-жировой клетчатке конечностей определяются желтоватые безболезненные узелки диаметром 1-2 см (тофусы), представляющие собой отложения солей мочевой кислоты. Во время очередной подагрической атаки тофусы могут вскрываться с выделением белой творожистой массы.
Диагностика артрита пальцев
Правильно определить этиологическую форму артрита пальцев под силу только грамотному ревматологу или артрологу. При первичном осмотре обращается внимание на связь дебюта артрита с острыми или хроническими заболеваниями пациента, количество и симметричность поражения суставов, наличие деформации, характер болей, внесуставные проявления и другие клинические признаки. При необходимости пациент должен быть проконсультирован травматологом, аллергологом-иммунологом.
Обязательный диагностический комплекс включает проведение рентгенографии пальцев кистей и стоп, УЗИ мелких суставов, МРТ, КТ. Биохимическое исследование крови предполагает определение уровня мочевой кислоты, СРБ, фибриногена, ревматоидного фактора, сиаловой кислоты, серомукоида, криоглобулинов, ЦИК и др. Для подтверждения диагноза и этиологии артрита пальцев важное значение имеет исследование синовиальной жидкости, полученной с помощью чрескожной аспирации под контролем УЗИ.
Лечение артрита пальцев
При возникновении ревматоидного, псориатического, подагрического артрита, протекающего с поражением мелких и крупных суставов конечностей, проводится комплексное патогенетическое и симптоматическое лечение, включающее медикаментозные и физиотерапевтические методы.
С целью купирования обострения и продления ремиссии используются методы экстракорпоральной гемокоррекции (лейкоцитаферез, криоаферез, каскадная фильтрация плазмы). При артрите пальцев назначается курсовой прием нестероидных противовоспалительных препаратов, кортикостероидов, сосудорасширяющих средств, хондропротекторов, витаминных комплексов и др. Наружная терапия артрита пальцев предполагает использование противовоспалительных мазей, проведение аппликаций димексида, ручных и ножных лечебных ванн. В стадии ремиссии подключается физиотерапевтическое лечение (парафинотерапия, грязевые аппликации, магнитотерапия, диадинамотерапия, электрофорез, УВЧ), массаж, лечебная гимнастика.
Во многих случаях больным с артритом пальцев ног показано ортезирование и ношение ортопедической обуви. При развитии стойкого нарушения функции и инвалидизирующих деформаций суставов пальцев может потребоваться хирургическое вмешательство — артропластика или эндопротезирование пястно-фаланговых суставов, резекция молоткообразной деформации пальцев стопы и др.
Прогноз и профилактика артрита пальцев
Прогноз течения артритов пальцев неоднозначен; определяется особенностями первичного заболевания и тяжестью местных изменений суставов. В исходе артрита пальцев возможно полное выздоровление и восстановление всех суставных функций. В тяжелых или запущенных случаях может произойти деструкция и необратимая деформация суставов, с их последующим анкилозированием. Профилактические меры аналогичны предупреждению причинно значимых заболеваний и травм пальцев кисти и стопы.
Источник
Как вылечить ревматоидный артрит и насколько это сейчас возможно
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Ревматоидный артрит – это заболевание суставов, склонное к прогрессированию и хроническому течению. Очень тяжело поддается лечению, оставляя после себя необратимые изменения в суставах, а также поражения внутренних органов. Может встречаться как у детей (называется «ювенильный ревматоидный артрит»), так и в зрелом возрасте. Чаще болеют женщины, но у них заболевание протекает немного легче.
Содержание:
- Из-за чего возникает заболевание?
- Что происходит в организме при ревматоидном артрите?
- Как проявляется ревматоидный артрит?
- Лечение ревматоидного артрита – как действует официальная медицина
- Лечение народными средствами
Из-за чего возникает заболевание?
В отличие от ревматизма, который является процессом, запущенным в действие бактерией стрептококк, причины этого заболевания до конца неясны. Отмечают такие предрасполагающие факторы:
- генетическая предрасположенность: болеют потомки тех людей, которые болели ревматоидным артритом;
- инфекционные заболевания (вирусные) и нарушения реакции на прививки против вирусных заболеваний. Особенную роль отводят инфекционному мононуклеозу, который вызывает вирус Эпштейн-Барра, вирусу кори и вирусу гепатита В;
- сильные стрессы.
Что происходит в организме при ревматоидном артрите?
В оболочке сустава нарушается кровообращение на уровне капилляров, из-за этого страдают клетки, которые образуют суставную сумку. Чаще поражение начинается с коленного сустава, затем страдают другие, и крупные, и мелкие суставы. Поражение симметрично, но это не всегда видно сразу, а может проявляться со второй недели.
В ответ на такие изменения клеток образуются измененные антитела – иммуноглобулины класса G, но поскольку они измененные, то и к ним образуются антитела – анти-иммуноглобулины G (они и называются «ревматоидным фактором»). Последние антитела и действуют разрушающе на капсулу суставов – развивается их воспаление, артрит. Иммунный ответ организма срабатывает таким образом, что ткани сустава становятся покрыты клетками, которые мешают нормальному течению в суставе обменных процессов.
Как проявляется ревматоидный артрит?
Начинаться заболевание может по-разному, в зависимости от чего выделяют несколько его форм. Зачастую начало болезни человек связывает с сильным стрессом, инфекционным заболеванием. Вначале может быть продромальный период, когда заболевание еще не проявилось в полной мере, а при обследовании может быть ничего не видно. Проявления на этой стадии выглядят как утренняя скованность в суставах, когда еще боли нет, но в течение небольшого количества времени с утра какой-либо из суставов трудно разогнуть.
Вскоре могут появляться боли в суставах, обычно ближе к утру, а к вечеру имеют тенденцию стихать. Иногда, особенно у маленьких детей, боль в суставе сопровождается повышением температуры до высоких цифр, появлением сыпи, очень похожей на аллергическую, увеличением большого количества лимфатических узлов.
- Наиболее частое начало болезни – подострое – выглядит так: начинает болеть и распухает один сустав. Чаще – это колено или голеностоп. Боли может и не быть, но невозможность движения в суставе с утра, в течение более чем 30 минут – обязательный симптом. Только по этому признаку можно заподозрить ревматоидный артрит. Его описывают как «тугие перчатки или носки», «тесный корсет», «затекание тела или суставов».
- Также важно знать, что в начале заболевания ревматоидным артритом не поражаются такие суставы: дистальные межфаланговые (последние, самые ближние к ногтям суставы пальцев), самый ближний к кисти сустав мизинца, «косточка» на большом пальце ноги (первый пястно-фаланговый сустав). При этом ревматоидный артрит поражает более трех суставов.
- Третьим признаком, позволяющим заподозрить именно ревматоидный артрит, а не другое поражение суставов, является симметричность их поражения: как справа, так и слева (это касается и рук, и ног).
- Могут быть периоды улучшения, сменяющиеся обострением заболевания. Последние возникают после стрессов и инфекционных заболеваний.
- Ревматодный артрит оставляет после себя стойкие деформации кистей в виде «плавников моржа» или «лебединой шеи». Поэтому, если кисть меняет свои очертания из-за «вывернутых» суставов, у человека имеет место именно это заболевание.
- Пораженный сустав горячее, чем здоровые, но при этом кожа над ним не красная.
- Сустав болит и сам по себе (в покое), и при движении.
- Есть поражения внутренних органов.
- Под кожей и во внутренних органах (наиболее характерно – возле локтевого сустава) образуются «ревматоидные узелки» – безболезненные уплотнения небольших размеров.
Лечение ревматоидного артрита – как действует официальная медицина
На вопрос, можно ли вылечить ревматоидный артрит, официальная медицина дает такой ответ: «Возможно в 80% случаев, если лечение начато рано и является агрессивным». То есть можно вылечиться, если препараты подбираются не от простого к сложному, а сразу взята тактика применения максимально действенной терапии. В случае ревматоидного артрита – это обязательное использование цитостатиков (метотрексат, имуран и другие) в самом начале заболевания.
Лечение ревматоидного артрита также должно быть комплексным, важен не только прием препаратов, но и ЛФК, и физиотерапия.
Какие медикаменты используются в лечении
- Противовоспалительные препараты. Они же обладают способностью обезболивать, но не влияют на скорость прогрессирования болезни, так как основной механизм ее развития – поражение собственными антителами собственных тканей.Используются ибупрофен, диклофенак, индометацин, аспирин. Они токсично влияют на ЖКТ, кровь и печень. Их нельзя принимать людям с язвенной болезнью. Для уменьшения побочных эффектов таких средств иногда назначают селективные нестероидные препараты (мовалис, целекоксиб), но их следует принимать с осторожностью людям, страдающим заболеваниями сердечно-сосудистой системы.
- Базисная терапия. Она как раз и направлена на подавление основного механизма заболевания – агрессию собственного иммунитета.Быстрого эффекта они не дают, но могут помочь полностью вылечиться или достичь ремиссии. Как вылечить ревматоидный артрит этими препаратами, должен рассказать ваш лечащий врач. С этой целью используются различные группы препаратов:
- Препараты золота помогают в 70% случаев. Это такие лекарства, как кризанол, ауранофин. Они могут вызвать аллергию, спровоцировать ухудшение в работе почек, воспаление слизистой оболочки во рту.
- Д-пеницилламин – препарат, который связывается с различными ионами (медь, ртуть и так далее) и обезвреживает их таким образом. Довольно эффективен, но имеет много побочных эффектов.
- Сульфасалазин – противомикробный препарат, который, к тому же, оказывает влияние и на иммунитет. У него меньше побочных эффектов, чем у препаратов золота и купренила (Д-пеницилламина), но его лечебный эффект развивается долго.
- Противомалярийные препараты делагил, хлорохин, плаквенил.
- Иммунодепрессанты (цитостатики). Токсичные лекарства, которые дают хороший эффект. Если пациент хорошо переносит лечение этими препаратами (метотрексат, имуран), то у него достигается довольно быстрая ремиссия и без гормонов.
- Биологические препараты синтетические аналоги различных субстанций иммунитета: рутиксан, оренция, мабтера.
- Для облегчения боли могут использоваться местные средства: димексид, криотерапия, облучение суставов лазером.
- Глюкокортикоиды – синтетические аналоги тех гормонов, которые у нас вырабатывает кора надпочечников. Их вводят в сустав при значительном воспалении. Они – «скорая помощь», но без особой надобности их применять не стоит, нельзя делать это часто, так как потом болезнь прогрессирует скорее.
- Наркотические обезболивающие. Применяются, когда боль настолько сильная, что сильно выматывает человека, и при этом другие средства не помогают.
Лечение народными средствами
В домашних условиях можно использовать такие средства.
- Спать на матраце, набитом листьями папоротника.
- Суставы смазывать такими смесями:
- Взять две емкости. В одной взбить 100 г яичного белка, в другой вылить 100 мл спирта, в который добавить 50 гв камфары и 50 г горчичного порошка. Смешать содержимое обеих емкостей. Втирать в суставы.
- Парафин, медицинскую желчь, гусиный жир и камфорное масло взять по столовой ложке, смешать и делать из этой смеси компрессы.
- Сделать компресс на сустав из морской соли, затем втереть чистое пихтовое масло, снова сделать компресс.
- Средства для приема внутрь:
- Смешать в равных частях листья черной смородины, бруснику и плоды шиповника. Залить кипятком, дать настояться два часа в термосе. Пить по 1 стакану 2 раза в день до еды.
- В 200 мл воды добавить по 2 ч.л. меда и яблочного уксуса. Принимать по 2 чайных ложки трижды в день №30, потом – 20 дней перерыв, потом – снова пить месяц.
- В равных частях смешать листья березы, траву фиалки трехцветной и листья крапивы двудомной. Залить 200 мл кипятка, настоять 45 минут. Принимать по полстакана до еды 4-5 раз в день.
Только лишь лечиться народными средствами не стоит, так как они не действуют на сам механизм аутоагрессии иммунитета, а только стимулируют защитные силы организма, снимают боль и воспаление.
Псориатическая артропатия: причины и лечение
Псориатическая артропатия (артропатический псориаз)— это хроническое воспаление суставов, развивающееся на фоне псориаза.
Патология относится к группе серонегативных артритов и наблюдается у 5—7 процентов пациентов, страдающих чешуйчатым лишаем.
Этиология и патогенез нарушения
Причины и механизм развития псориатической артропатии до конца неизвестны. Считается, что большое значение в проявлении патологии имеют:
- наследственность;
- аутоиммунные реакции;
- инфекционные заболевания различной этиологии;
- постоянные стрессы;
- болезни пищеварительной и эндокринной системы;
- отдельные фармпрепараты (антималерийные средства, соли лития, β-блокаторы).
Обнаружение в коже и в синовиальной жидкости больных суставов иммуноглобулинов указывает, что в развитие патологии принимают участие иммунные механизмы.
Предполагают что появление псориатической артропатии связано с вирусами и стрептококковыми инфекциями, но это до конца еще доказано.
Клиническая картина
У 70% пациентов страдающих псориазом сначала наблюдаются изменения со стороны кожных покровов и только затем присоединяются поражения суставов.
Приблизительно у 15—20% заболевших в патологический процесс вовлекаются суставы и лишь через некоторое время (иногда много лет) можно увидеть кожные проявления чешуйчатого лишая. У 10% больных псориазом поражения суставов и кожных покровов начинаются одномоментно.
Начаться артропатический псориаз может постепенно. У больного в этом случае наблюдается общая слабость, мышечная или суставная боль.
У других наблюдается острое начало патологии, схожее с подагрой или септическим артритом, характеризующиеся резкими болевыми ощущениями в суставах и их сильной пастозностью. У 20% пациентов, когда именно началось заболевание определить невозможно, и проявляется оно только артралгиями.
Первыми в патологический процесс вовлекаются дистальные, центральные межфаланговые суставы верхних конечностей, коленные и пястно- и плюснефаланговые, плечевые суставы.
Болевой синдром особенно выражен в покое, ночью, в утренние часы сразу после пробуждения, днем во время движения боль немного стихает. По утрам наблюдается скованность в пораженных суставах.
В большинстве случает болезнь протекает в виде моно- и олигоартрита.
Одномоментно в патологический процесс вовлекаются все суставы одного пальца, кроме этого наблюдается тендовагинит сгибателей, и больной палец по форме становиться похож на «сосиску». Кожа над аномальным суставом приобретает багрово-синюшную окраску. Обычно это характерно для пальцев ног.
Клинические формы заболевания
В настоящее время существует 5 клинических форм псориатической артропатии:
- Асимметричный олигоартрит. Самое распространенное поражение суставов при псориазе. Встречается у 70% больных. Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные.
- Артрит дистальных межфаланговых суставов. Одно из характерных проявлений артропатии. Как правило, встречается в комплексе с повреждением других суставов. Чаще диагностируется у мужчин. При этой форме заболевания ногтевая пластинка обычно утолщается, меняется ее цвет, на ней появляются ямочки.
- Симметричный ревматоидноподобный артрит. Поражения одних и тех же суставов наблюдается в левой и правой части туловища, одновременно страдают 5 и более суставов. Деформируются пястно-фаланговые и центральные межфаланоговые суставы верхних конечностей. Такая форма патологии чаще встречается у женщин. Псориаз, сопровождающий симметричный артрит протекает особенно тяжело.
- Мутилирующий или как его еще называют деструктивный или обезображивающий артрит. Встречается довольно редко, наблюдается у пациентов с тяжелыми кожными проявлениями чешуйчатого лишая. С годами болезнь прогрессирует, в результате разрушаются мелкие суставы рук, особенно страдают пальцы, они деформируются и перестают выполнять свои функции. Зачастую деструктивная форма патологии сопровождается поражениями позвоночного столба.
- Псориатический спондилит. Встречается у 40% пациентов и нередко сопровождается периферическим артритом. Для этой формы болезни характерны боли в спине, может сопровождаться воспалением всего позвоночника, или только шейного или поясничного отдела, или же воспалительный процесс может наблюдаться в суставах соединяющих кости таза и позвоночник. При такой форме заболевания возможна скованность позвоночника, хотя его подвижность ограничена не у всех пациентов, а у кого-то вообще нет никаких признаков спондилита.
В комплексе с поражением суставов возможны миофасциальные боли, воспаление грудинно- и акромиально-ключичных суставов, бурсит стопы и ахиллового сухожилия, поражение органов зрения (конъюнктивит, передний увеит), иногда амилоидоз почек.
В редких случаях возможно развитие злокачественной формы псориатической артропатии, которая характеризуется рядом признаков:
- истощением пациента;
- температурой гектического типа;
- тяжелым псориатическим поражением кожных покровов, суставов позвоночного столба;
- генерализованным полиартритом с сильными болями и формированием рубцовых анкилозов;
- генерализованной лимфаденопатией;
- поражением органов зрения, сердца, почек, печени, ЦНС и ПНС.
Осложнения и последствия заболевания
Псориатическая артропатия может сопровождаться сильными болями и поражать все новые суставы даже, несмотря на лечение.
Кроме этого, болезнь несет ряд угроз и опасностей:
- Если в процесс вовлекаются мелкие суставы пальцев рук и ног, то они распухают. В результате человеку сложно выполнять различные манипуляции руками или из-за опухоли проблематично подобрать обувь.
- Нередко наблюдается энтезопатия, которая сопровождается болями и воспалениями сухожилий. Обычно страдает пяточное сухожилие. Из-за болей в ступне пациенту тяжело ходить.
- При вовлечении в патологический процесс суставов позвоночника наблюдаются болезненные ощущения в спине и шее.
Диагностические методы
Врач ставит диагноз на основании клинической картины и данных лабораторных исследований.
Из симптомов при псориатической артропатии врачи отмечают:
- Повреждения дистальных межфаланговых суставов верхних и нижних конечностей, а особенно, I пальцев ног. Суставы болезненны, опухшие, кожные покровы над ними синюшные или багрово-синюшные.
- Одновременное поражение всех суставов на одном пальце, в результате чего они становятся похожими на «сосиски».
- Вовлечение в патологический процесс в начале болезни большого пальца ноги.
- Пяточная невралгия, которая сопровождается болями.
- Кожные проявления псориаза, изменения ногтевой пластинки (ее помутнение, появление на ней различных линий, симптом «наперстка»).
- Чешуйчатый лишай в анамнезе.
Специалист может назначить ряд анализов и исследований:
- Рентген. С его помощью можно увидеть изменения свойственные псориатической артропатии.
- Анализ синовия. С помощью иглы из коленного сустава забирают синовиальную жидкость и исследуют ее на присутствие молочной кислоты. Исключают подагру.
- Повышенная СОЭ, гипохромия, лейкоцитоз.
- Отрицательный ревматоидный фактор.
Что можно сделать…
К сожалению не многое… Полностью вылечить заболевание в настоящее время не удается.
Терапия направлена главным образом на купирование болевого синдрома, снятие воспалительного процесса и предупреждения потери суставами своих функций.
Из медикаментов назначают:
- Нестероидные противовоспалительные средства. Желательно использовать селективные ингибиторы ЦОГ 2, к ним относятся препараты на основе Мелоксикама. Они в меньшей степени вызывают обострения псориаза.
- Глюкокортикоиды, к примеру, Дипроспан.
- Фармпрепараты длительного действия или как их еще называют базисный. Это Метотрексат и Сульфасалазин.
- Иммуносупрессивные препараты.
При злокачественном течении болезни назначают плазмаферез и УФ-облучение крови.
В целях профилактики
Первичной профилактики псориатической артропатии на сегодняшний день не существует, так как не известны причины заболевания.
Чтобы приостановить развитие патологии больной должен поддерживать в норме свой вес, вести активный образ жизни, избегать стрессов, вирусных и бактериальных инфекций, сбалансировано питаться, принимать витамин Д.
Кроме этого существуют следующие методы профилактики заболевания:
- Шинирование. С помощью шин суставу можно придать правильное положение, контролировать воспалительный процесс, уменьшить эрозию суставов.
- Гидротерапия. Упражнения, выполняемые в воде, помогают укрепить суставы и сохранить их функцию.
- Холодные и горячие компрессы. Если их по очереди прикладывать к пораженным суставам, то они купируют боль и убирает отечность.
Нужно чередовать физические нагрузки и отдых, не перегружать суставы, в случае необходимости использовать вспомогательные средства для передвижения, например, трости, тележки, они помогают уменьшить нагрузку на суставы.
Соблюдения всех этих правил позволит снизить риск прогрессирования заболевания и улучшит качество жизни.
Источник


