Артрит грудино реберного сочленения
Одной из главных проблем человека являются патологии суставов. Причем изрядно молодеет именно артроз грудной клетки. Патология подразумевает под собой хроническое дегенеративное и дистрофическое заболевание костной и хрящевой тканей.
Симптомы и виды артроза груди
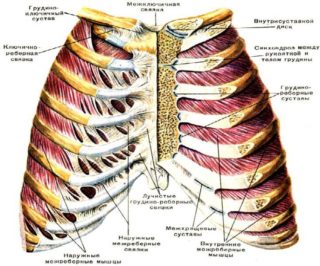
Суставы грудной клетки
Выделяют два вида грудного артроза:
- Первичный. Формируется по неустановленным причинам. Чаще проявляется у пожилых пациентов.
- Вторичный артроз и далее артрит грудной клетки (воспаление всего организма на фоне ранее прогрессировавшего артроза). Развивается как осложнение после травм, перенесенных инфекций, эндокринологических нарушений и др.
На начальных стадиях болезнь себя практически никак не проявляет. Человек ощущает лишь незначительные и кратковременные боли в области грудины. Возможна некоторая скованность движений после сна. Болезненность в большей мере проявляется спереди (ребра, ключицы, грудная клетка), чем сзади со стороны позвоночника.
Позднее на фоне прогрессирования реберно-поперечный артроз проявляется такими признаками:
- Скованность движений. Сложно откинуть голову назад, повернуть корпус, наклониться вперед и др.
- Болезненность в области грудины и ребер при каждом перечисленном выше действии. Особенно беспокоят врачей уровень Th10 и Th9 (9 и 10 грудные позвонки). Или на уровне рукоятки грудины.
- Неприятные ощущения в области сердца, лопаток, горла, легких. Причем беспокоят они не постоянно, а лишь при совершении движений — вставание, кашель, чихание, занятия спортом.
- Затрудненное дыхание при желании вобрать в легкие больше воздуха. Такие симптомы межреберного артрита должны серьезно насторожить.
Артроз реберно-поперечных суставов (так еще называют прогрессирующий артрит грудной клетки) часто приводит к патологиям сердца, почек, органов ЖКТ и другим болезням внутренних органов.
Причины патологии

Самой весомой причиной грудного артроза является сидячий образ жизни
Заболевание всегда развивается по причине ряда провоцирующих факторов:
- искривление позвоночника;
- эндокринные нарушения;
- особенности работы (длительное сидячее или стоячее положение);
- гормональные сбои;
- постоянное напряжение одной и той же руки, что чаще провоцирует артрит ключицы или плечевого сустава, то есть развивается артроз акромиально-ключичного сочленения (АКС);
- перенесенные на ногах инфекционные болезни;
- травмы позвоночного столба;
- сон в неправильной позе (неудобные матрац или подушка);

Неправильная поза во время сна является провоцирующим фактором дегенеративных нарушений
- чрезмерные физические нагрузки на позвоночник (регулярное поднятие тяжестей при занятиях спортом);
- неправильное питание также может деформировать позвоночный столб и прилегающие к нему суставы со временем;
- злоупотребление алкоголем и никотином, что приводит к регулярному мышечному тонусу в области грудины;
- врожденные нарушения развития суставов (дисплазия и т.п.);
- повышенное АД;
- высокий уровень сахара в крови;
- малая подвижность, которая приводит к плохому кровоснабжению позвоночника.
Согласно статистике, именно сидячий образ жизни и малая подвижность приводят к развитию артрита реберно-грудинного сочленения или реберно-позвонкового.
Диагностика
МРТ грудного отдела
Для подтверждения диагноза пациенту назначают такие методы обследования:
- КТ;
- МРТ;
- рентген грудной клетки срединного отдела позвоночника;
- общие анализы крови и мочи.
Аппаратные методики обследования показывают реальную картину состояния суставов и сочленений. Клинические анализы дают доктору представление о наличии воспалительного процесса в организме.
Лечение подбирается в зависимости от стадии заболевания. Код МКБ-10 для артрита – М15-М19.
Терапия грудного артроза
Мануальная терапия при грудном артрозе
Лечение артроза реберно-позвонковых сочленений выполняют комплексно. На начальных стадиях заболевания показаны консервативные мероприятия.
- ЛФК (лечебная физкультура). Гимнастические упражнения направлены на проработку больных суставов, улучшение кровоснабжения в мышечных и костных/хрящевых тканях. Физкультура на первых порах выполняется под присмотром инструктора. Позднее можно делать её дома, но обязательно регулярно.
- Массаж. Также способствует снятию чрезмерного тонуса мышц. Массажные движения позволяют улучшить приток крови к больным суставам, синхондрозам, позвоночнику. Мануальная терапия должна стать регулярной нормой для пациента с артрозом. Даже при условии полного отсутствия обострений и боли.
Физиотерапевтические процедуры. Они особенно хорошо снимают воспаление, устраняют боль благодаря усилению кровообращения к пораженным суставам. Самыми популярными физиотерапевтическими процедурами считаются электро- и фонофорез с применением лекарственных препаратов, магнитотерапия, лазерная и ультразвуковая терапия, бальнеологическое лечение.
При раннем выявлении симптомов заболевания и комплексном подходе к его лечению артроз реберно-грудинного сочленения удается победить. Но в дальнейшем важна профилактика обострений.
Лечение медикаментами
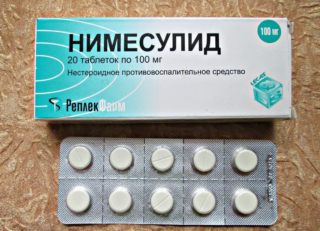 При сильном воспалении суставов показан прием нестероидных противовоспалительных препаратов. Их назначают в виде таблеток, мазей, гелей, инъекций. Самыми популярными в лечении артрита являются:
При сильном воспалении суставов показан прием нестероидных противовоспалительных препаратов. Их назначают в виде таблеток, мазей, гелей, инъекций. Самыми популярными в лечении артрита являются:
- Нимид;
- Нимесулид;
- Диклак гель;
- Деклофенак;
- Ибупрофен;
- Кортикостероидные лекарственные средства.
Дозировку и курс терапии для каждого пациента строго подбирает врач. Все зависит от возраста больного и наличия у него сопутствующих хронических заболеваний.
Оперативное лечение
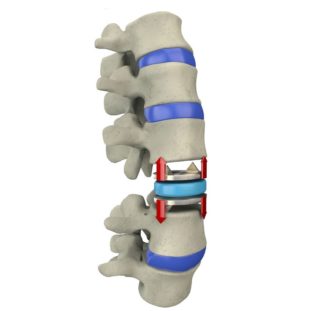
Замена межпозвоночного диска
При осложнённых состояниях пациенту показана операция. В этом случае пораженный сустав удаляется и заменяется эндопротезом. Период восстановления после оперативного вмешательства продолжается около года.
Если артрозом не заниматься, он может спровоцировать такие осложнения:
- нарушение работы кишечника;
- проблемы с коронарными сосудами;
- дискинезия желчевыводящих протоков;
- сращивание позвонков грудного отдела;
- проблемы с легкими и сердцем;
- воспаление лимфоузлов.
В конечном итоге человек рискует превратиться со временем в неподвижного инвалида.
Профилактика артрита и артроза
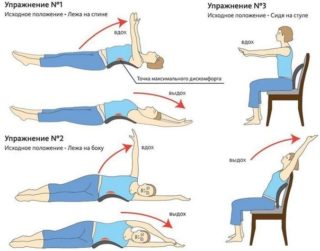
Упражнения на растяжку позвоночника
Чтобы предотвратить развитие артрита и артроза, важно предпринимать такие профилактические меры:
- Регулярно заниматься гимнастикой и растяжкой для позвоночника. Любые физические нагрузки улучшают кровообращение во всём организме, питают ткани, кости, хрящи, мышцы, суставы.
- При длительном сидении или стоянии чередовать положение тела. Через каждые 20 минут работы желательно уделять хотя бы 5 минут разминке. Оптимальными будут приседания, отжимания, наклоны.
- Положительно сказывается на состоянии суставов йога. Можно подобрать комплекс из нескольких упражнений, который хорошо растягивает мышцы всего тела.
- Следить за своим весом. Лишние килограммы оказывают серьезное давление на позвоночник, приводит к его компрессии.
- Правильно и полноценно питаться. В рационе должны присутствовать мясо, овощи, фрукты, полезные жиры.
- Отказаться от алкоголя и никотина.
- Ежедневно совершать часовые пешие прогулки или пробежки.
Иногда в лечении суставов применяются народные методы. Но их желательно согласовывать с врачом. Неправильно подобранных травы, отвары, компрессы могут ухудшить стояние пациента.
Движение – это жизнь. Чтобы не обращаться к специалисту-ортопеду и не лечить позднее ревматоидные артриты, уделяйте больше времени двигательной активности.
Источник
Симптомы и виды артроза груди

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Выделяют два вида грудного артроза:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Первичный. Формируется по неустановленным причинам. Чаще проявляется у пожилых пациентов.
- Вторичный артроз и далее артрит грудной клетки (воспаление всего организма на фоне ранее прогрессировавшего артроза). Развивается как осложнение после травм, перенесенных инфекций, эндокринологических нарушений и др.
На начальных стадиях болезнь себя практически никак не проявляет. Человек ощущает лишь незначительные и кратковременные боли в области грудины. Возможна некоторая скованность движений после сна. Болезненность в большей мере проявляется спереди (ребра, ключицы, грудная клетка), чем сзади со стороны позвоночника.
Позднее на фоне прогрессирования реберно-поперечный артроз проявляется такими признаками:
- Скованность движений. Сложно откинуть голову назад, повернуть корпус, наклониться вперед и др.
- Болезненность в области грудины и ребер при каждом перечисленном выше действии. Особенно беспокоят врачей уровень Th10 и Th9 (9 и 10 грудные позвонки). Или на уровне рукоятки грудины.
- Неприятные ощущения в области сердца, лопаток, горла, легких. Причем беспокоят они не постоянно, а лишь при совершении движений — вставание, кашель, чихание, занятия спортом.
- Затрудненное дыхание при желании вобрать в легкие больше воздуха. Такие симптомы межреберного артрита должны серьезно насторожить.
Артроз реберно-поперечных суставов (так еще называют прогрессирующий артрит грудной клетки) часто приводит к патологиям сердца, почек, органов ЖКТ и другим болезням внутренних органов.
Гигрома левого лучезапястного сустава
Гигрома – это патологическое объемное образование. Как правило, гигромы образуются в области суставов, как крупных, так и мелких. Описаны даже случаи локализации гигромы на груди, в проекции грудино-реберного сочленения. Однако в подавляющем большинстве случаев отмечается гигрома лучезапястного сустава.
Чтобы выяснить, чем обусловлена такая избирательность, следует определиться с самим понятием «гигрома». Многие ошибочно принимают ее за доброкачественную опухоль, кисту. Эта ошибочность отображена даже в названии.
Суффикс «ома» используют для обозначения опухолей (миома, фиброма, саркома). Но, как известно, в основе развития опухолей лежит перерождение клеток, патологический избыточный клеточный рост.
Механизм развития гигромы лучезапястного сустава несколько иной.
Наше запястье – это одна из наиболее сложно устроенных анатомических структур. Немудрено, ведь здесь осуществляются движения кисти во всех трех плоскостях при выполнении разнообразных действий.
Лучезапястный сустав является комбинированным, и образован костями предплечья, главным образом, лучевой, и первым рядом костей запястья. Он широкий, имеет щелевидную форму, и ограничен суставной капсулой. Помимо суставной капсулы здесь расположены т.н. сухожильные влагалища.
Это фиброзные капсулы, покрывающие сухожилия мышц-сгибателей (с ладонной поверхности сустава) и разгибателей (с тыльной поверхности).
Строения и функция фиброзных влагалищ сродни таковым суставной капсулы. Как и капсула, они изнутри выстланы синовиальной оболочкой, продуцирующую жидкость, играющую роль смазки. Эта жидкость постоянно колеблется во время сложных движений, совершаемых кистью.
В силу некоторых причин на поверхности фиброзной ткани влагалищ и суставной капсулы могут образовываться дефекты в виде выпячиваний.
Синовиальная жидкость заполняет эти дефекты, которые со временем все более и более отграничиваются от суставной полости или сухожильного влагалища, и со временем приобретают вид замкнутой полости, кисты, заполненной серозной жидкостью. Это и есть гигрома.
Предрасполагающими факторами к появлению гигром лучезапястного сустава являются:
- Воспаление (артрит, бурсит, тендовагинит) лучезапястного сустава и сухожильных влагалищ
- Дегенеративно-дистрофические изменения (артроз) лучезапястного сустава
- Физические нагрузки, занятия спортом
- Частые однообразные движения у представителей некоторых профессий (швеи, маляры)
- Травмы лучезапястного сустава.
Хотя в подавляющем большинстве случаев причина гигром так и остается невыясненной.
Симптомы лучезапястной гигромы настолько скудные, что многие пациенты до определенной поры не обращают на нее никакого внимания. Это подвижное округлое опухолевидное образование, расположенное под кожей, и не спаянное с окружающими тканями, но фиксированное у основания с капсулой сустава или сухожильным влагалищем.
Размеры ее колеблются в пределах от 0, 5 до 3 см, редко – больше. Правда, с течением времени гигрома из-за скопления жидкости увеличивается в размерах. Темпы роста гигромы могут быть различны. Иногда в течение нескольких лет она остается практически неизменной.
В других ситуация она может бурно расти, и удвоить свой объем буквально за несколько дней.
Тем не менее, бояться озлокачествления гигромы не стоит – она никогда не перерождается в рак. Вначале безболезненные, с течением времени гигромы могут вызывать у пациентов тупую ноющую боль вследствие механического раздражения окружающих тканей и нервных волокон.
По этой же причине пациенты могут жаловаться на ограничение движений, неприятные ощущения (перестезии) в кисти, что мешает осуществлению привычных бытовых и профессиональных навыков. Описаны случаи, когда переполненная жидкостью гигрома лопается, и жидкость вытекает через образовавшийся кожный дефект.
В последующем через этот дефект происходит гнойное инфицирование гигромы. Правда, эти случаи весьма редки.
Лечение
Лечение гигромы может быть консервативным и оперативным. Самый простой, но не самый эффективный способ избавиться от гигромы – взять, и раздавить ее, крепко сжав пальцами. При этом жидкость из разрушенной капсулы истекает в окружающие ткани.
Опасаться инфицирования и воспаления при этом не стоит – жидкость абсолютно стерильна. Однако капсула при этом остается. Со временем она вновь наполняется жидкостью, и гигрома рецидивирует.
Кроме того, при раздавливании возможна фрагментация капсулы с появлением новых, дочерних гигром.
Консервативное лечение гигром осуществляется с помощью медикаментов и физиотерапевтических процедур. Самый распространенный метод – пункция (прокол) гигромы. Содержимое отсасывают, а в полость капсулы вводят синтетический аналог стероидных гормонов Дипроспан, оказывающий противовоспалительное действие. При инфицированных гигромах могут вводиться антибиотики (Неомицин, Амицил).
Наряду с пункцией показано нанесение противовоспалительных мазей (Диклак гель, Фастум гель) и применение физпроцедур, среди которых — магнит, фонофорез с Гидрокортизоном, парафин, озокерит. Однако результативность всех этих консервативных мер, мягко говоря, спорная. Капсула ведь остается, и опасность рецидива сохраняется.
Поэтому единственно эффективным методом лечения является хирургическое удаление гигромы.
Его осуществляют под местной анестезией методом вылущивания, когда гигрома удаляется заодно с капсулой, и тем самым исключается возможность рецидивирования в дальнейшем.
Операция малотравматична для пациента, но от врача требует мастерства и опыта. Ведь надо удалить полностью всю кисту, не оставляя фрагментов. Иначе опять рецидив.
В последнее время все чаще вместо механического вылущивания прибегают к лазерному удалению. Методика проведения операции при этом мало меняется. Но использование лазера позволяет уменьшить боль и кровопотерю, ускорить заживление, и, соответственно, уменьшить сроки временной нетрудоспособности.
Дело в том, что после удаления гигромы показана иммобилизация (обездвиживание) лучезапястного сустава. Для этого на сустав накладывают гипсовую лонгету или шину. Срок иммобилизации – 3-4 нед. После этого проводится восстановительное лечение с применением противовоспалительных мазей и физпроцедур.
Особенности гигромы запястья и методов ее лечения
Чаще всего гигрома запястья не причиняет боли и медленно увеличивается в размере, а люди обращаются к врачу лишь с целью устранить косметический дефект.
Но нередко шишка сопровождается скованностью в движении, резкой болью, воспалениями и нагноениями. В этом случае лечение только оперативное, другие методы результата не дают.
Рассмотрим подробнее, что такое гигрома, почему она появляется на запястье и можно ли ее лечить без операции.
Источник: https://lechenie-sustavy.ru/sustavyi/gigroma-levogo-luchezapyastnogo-sustava/
Артроз реберно-позвоночных сочленений
Общие данные
Рецидивирующий полихондрит может затронуть любые структуры человеческого организма, в составе которых имеются хрящевые и/или соединительные ткани. Поражение ушных раковин – это клиническая классика рецидивирующего полихондрита. Далее наиболее частыми (в порядке убывания) являются артрит, хондрит носовой перегородки, поражения глаз, патология дыхательной системы (в первую очередь – трахеи, гортани и бронхов), поражение сердечно-сосудистой системы (в частности, страдает клапанная система).
Рецидивирующий остеохондрит способен развиться в любой возрастной категории, но чаще всего он диагностируется в жизненный период от 40 до 60 лет. Мужчины и женщины заболевают с одинаковой частотой.
Описываемая патология относится к числу редких болезней – по этой причине о существовании такого нарушения тем более следует помнить, так как его появления не ожидают, считая клиническим раритетом, поэтому не учитывают в диагностическом процессе.
Что такое артроз реберно-позвоночных суставов?
Грудной отдел включает 12 позвонков. По своему строению они отличаются от поясничных или шейных тем, что имеют меньший диаметр и длину. Но остистые отростки у них несколько длиннее. Чтобы позвонки могли соединяться друг с другом, им необходимы пары симметричных сочленений, расположенных между этими отростками. Они носят название межпозвоночных, фасеточных или дугоотростчатых. Такие костные сочленения есть во всех отделах хребта, кроме крестца и копчика. В этом участке позвонки срослись между собой. В грудном отделе они плоские и малоподвижные.
Анатомия грудного отдела позвоночника.
Артроз реберно-позвоночных суставов – это разрушение хрящей и сухожилий между краями сочленений позвонков, редчайшая форма остеоартроза или спондилоартроза. Дегенеративные изменения прогрессируют, хрящи и сухожилия воспаляются, а любое трение в зоне воспаления вызывает болевой синдром и скованность. Самая распространенная локализация дистрофических нарушений при реберно-позвоночной патологии – 9 и 10 ребра.
Изменения в сочленениях позвоночника часто приводят к нарушению функциональности всего опорно-двигательного аппарата. И если до недавнего времени считалось, что заболевание свойственно пожилым людям, у которых естественные процессы старения сказываются на скорости обменных реакций, то сейчас оно встречается и среди молодых людей старше 30-40 лет. У мужчин риски развития реберно-позвоночных патологий в 3-5 раз выше, чем у женщин. Большинство случаев приходится на период от 20 до 35 лет.
Схема кровеносных сосудов.
Реберно-позвоночный артроз развивается постепенно и проходит несколько стадий. Под действием провоцирующих негативных факторов грудной отдел спины подвергается воздействию извне. В ответ на раздражитель в области хрящей и сухожилий возникает воспаление. Если оно повторяется, патология переходит в хроническую форму. Возникает компенсаторная реакция – разрастание соединительной ткани в области дистрофии и формирование остеофитов. Это приводит к ухудшению подвижности суставов, деформации. Процесс замыкается: воспаление провоцирует деформацию, а деформация порождает воспаление. Чем больше изменений в суставе, тем более выраженными становятся симптомы заболевания: боль различной степени интенсивности, ограничение подвижности тела, амплитуда которого постепенно стремится к нулю.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артроз реберно-позвоночных сочленений часто проявляется в виде синовита – рецидивирующего воспалительного процесса в хрящах и сухожилиях. В период обострения человек испытывает боль, мешающую двигаться. Во время хронического течения никаких признаков недомогания не отмечается.
Источник

