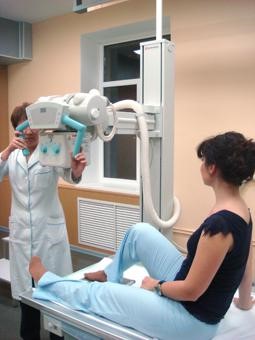
Артрит коленных суставов у детей рентген
Детский артрит коленного сустава или гонартрит опасен ввиду сложности диагностики и высокой вероятности осложнений в виде необратимых деформаций сочленения. Все воспалительные патологии суставов у детей до 16 лет объединяют в группу ювенильных артритов.
Благополучный исход полностью зависит от правильности и своевременности постановки диагноза и проведения корректного лечения. Маленькие дети не всегда могут объективно указать на причину дискомфорта, поэтому родители должны внимательно наблюдать за поведением ребенка и обращаться к специалистам при любых подозрительных симптомах.
Причины
Чаще всего артрит колена у детей возникает как аутоиммунная патология с неустановленной этиологией. Известно, что причиной воспаления могут стать несколько факторов:
- Травма колена.
- Бактериальная и вирусная инфекция.
- Переохлаждение организма.
- Ослабление иммунитета.
- Наследственная предрасположенность.
- Патологии обменных процессов.
- Ранее перенесенное инфекционное заболевание, в том числе ОРВИ.
В нормальных условиях организм ребенка защищен от инфекций работой иммунной системы, которая уничтожает чужеродные агенты. Считается, что при развитии артрита иммунная система слишком резко реагирует на антигены и провоцирует слишком много антител, которые в большом количестве начинают атаковать собственные ткани организма, в том числе и ткани сустава.
Коленное сочленение является одним из самых сложных, оно больше других подвержено нагрузке и риску травмирования, а также имеет большое количество мелких сосудов. Именно поэтому колено чаще воспаляется, при этом артрит коленного сустава выявляется у 30% детей с жалобами на боль.
Классификация
Артрит колена разделяют на виды в зависимости от локализации поражения:
- Моноартрит (в патологический процесс вовлечен один сустав).
- Олигоартрит (поражены оба колена).
- Полиартрит (множественное воспаление суставов по всему телу).
Детский гонартрит разделяют и по характеру течения болезни:
- Острый – возникает внезапно и длится до 3 месяцев. Возможно полное излечение или переход в хроническую форму.
- Хронический – начинается после 3 месяцев болезни, периоды ремиссии чередуются с периодами обострения. Длится всю жизнь.
Помимо этого, ювенильный артрит колена различается по этиологическому фактору. Выделяют:
- Реактивную форму.
- Спондилоартрит.
- Инфекционное поражение.
- Ревматоидный артрит.
Симптомы
Признаки гонартрита определяются причиной, вызвавшей патологию. Однако можно выделить несколько основных симптомов, характерных для любой формы:
- Выраженная боль в пораженном суставе.
- Отек.
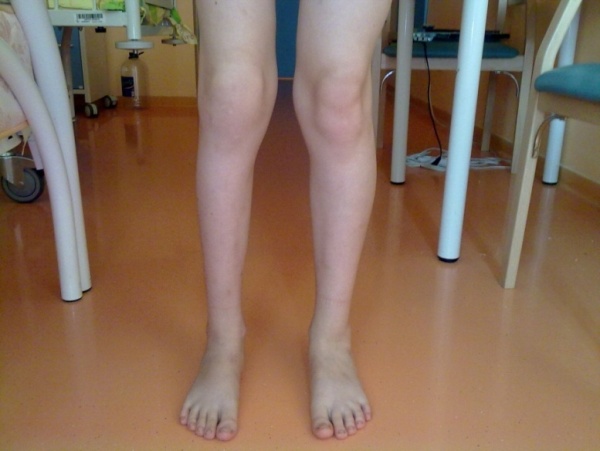
- Заметная внешне деформация ноги ребенка.
- Ограничение подвижности.
При воспалении суставная оболочка становится толще, усиливается синтез внутрисуставной жидкости, в результате чего появляется отек. Ограничение подвижности связано с укорочением мышц и связок. Для снижения интенсивности болевого синдрома ребенок держит ногу в одном вынужденном положении, полусогнув.
При прогрессировании болезни наступает атрофия мышечной ткани, малышу становится очень трудно сгибать и разгибать конечность. Маленькие дети становятся плаксивыми, постоянно просятся на руки, не интересуются игрушками. Появляется хромота, детям постарше обычно больно вставать с кровати по утрам.
Инфекционный гонартрит сопровождается повышением температуры тела, потерей аппетита (маленькие дети отказываются от груди), появляется тошнота и рвота. Характерны выраженные внешние признаки артрита – гиперемия, отечность, уплотнение и гипертермия кожи над коленом. Даже незначительные движения причиняют боль, которая носит острый распирающий характер и усиливается при ходьбе. При скоплении гноя или жидкости в полости сустава можно выявить «болтание» надколенника – он легко сдвигается при пальпации.

Реактивный артрит коленного сустава у детей всегда начинается спустя некоторое время после перенесенного инфекционного заболевания (в том числе кишечных инфекций). На фоне внешнего благополучия после выздоровления резко начинается артрит с умеренными признаками интоксикации организма. При этом часто возникают сопутствующие патологии глаз – конъюнктивиты, увеиты и другие.
Ревматоидный гонартрит в детском возрасте по частоте возникновения стоит на втором месте после инфекционной формы. Болезнь имеет острое начало. Сопровождается лихорадкой, болью и скованностью в коленном суставе, при этом симптомы выражены в утренние часы и практически исчезают к вечеру. На кожных покровах появляются ревматические узлы. Патология имеет хроническое течение с эпизодами обострения и со временем приводит к деформации колена и потере функции колена у ребенка.
Какой врач лечит артрит колена у детей?
Лечением гонартритов в детском возрасте занимается врач-хирург или ортопед. Дополнительно требуется консультация педиатра, ревматолога, невролога и офтальмолога, в зависимости от причины патологии.
Диагностика
Выявить артрит у детей в некоторых случаях оказывается непросто, так как малыш не может объективно описать свои ощущения. Проводят целый комплекс мероприятий:
- Ультразвуковое исследование сустава (помогает определить количество выпота).
- Рентгенография колена (показывает щели сустава).
- МРТ (при необходимости выявления повреждений связок и сухожилий).
- Лабораторные методы диагностики – общий и биохимический анализ крови и мочи (показывает признаки воспаления).
- Иммунологическое обследование (выявление антител).
Дополнительно ребенку может быть назначена пункция сустава. Полученный экссудат отправляют на микробиологическое исследование для определения возбудителя патологии.
Лечение
У детей лечение артрита коленного сустава всегда включает целый комплекс мероприятий, цель которых – подавить воспаление, предупредить и устранить системное поражение, а также сохранить функцию сочленения. Терапия артритов у детей схожа с лечением болезни у взрослых и включает в себя назначение нескольких групп лекарственных препаратов:
- Нестероидные противовоспалительные средства (НПВС) – снимают боль и подавляют воспаление. Чаще всего применяют Нурофен, Нимесулид, Диклофенак.
- Глюкокортикостероиды – используются только при отсутствии эффекта от НПВС или в период обострения (Преднизолон, Триамцинолон).
- Иммуносупрессоры – способны подавлять синтез иммунокомпетентных клеток, купируя ревматоидное воспаление (Метотрексат). Не назначается при реактивном или инфекционном воспалении.
- Антибактериальные препараты – показаны при инфекционной и реактивной форме артрита после выявления возбудителя, ставшего причиной воспаления (Гентамицин, Азитромицин и другие). Антибиотики назначает только врач.
- Иммуномодуляторы – назначаются одновременно с антибиотиками при реактивной форме гонартрита. Их также подбирает врач в индивидуальном порядке.
Лечить ребенка должен только специалист, так как большинство препаратов имеют внушительный список побочных эффектов. Дозировка рассчитывается исходя из возраста и веса ребенка. Одновременно с основным лечением ребенку дают поливитаминные комплексы.
В период ремиссии или стихания острых явлений воспаления начинают физиотерапию. Для детей наиболее эффективными считаются:
- Фонофорез с лекарственными веществами (чаще с гидрокортизоном) – препарат доставляется внутрь сустава с помощью ультразвука.
- УВЧ – под действием электромагнитного поля синтезируется тепло в тканях, улучшающее кровоснабжение и ускоряющее регенерацию.
- Парафинотерапия – на больной сустав накладывают теплый парафин, стимулирующий приток крови к тканям.
Физиотерапия более эффективна в сочетании с лечебной гимнастикой. Чтобы восстановить подвижность и предупредить дальнейшую атрофию, разработаны специальные комплексы упражнений. Специалист обучает родителей, которые затем самостоятельно занимаются с ребенком.

Можно ли полностью вылечить заболевание?
Еще несколько десятилетий назад ювенильный артрит считался неизлечимым и практически всегда переходил в хроническую форму. В современной медицинской практике с расширением диагностических возможностей и появлением новых препаратов риск появления необратимых изменений гораздо ниже. Вероятность успеха повышается при ранней диагностике.
Профилактика
Для профилактики гонартритов следует соблюдать несложные рекомендации:
- Правильное питание, при этом из рациона исключают продукты, провоцирующие аллергию у ребенка.
- Одежда должна быть подобрана в соответствии с погодными условиями – вредно как переохлаждение, так и перегрев.
- Профилактика вирусных и инфекционных заболеваний.
- Полноценное лечение ОРВИ.
- Укрепление иммунитета – постепенное закаливание, витаминотерапия.
Как и любую другу болезнь, гонартрит у детей гораздо легче вылечить на начальных этапах развития – это значительно увеличивает шанс на полное выздоровление. Важно внимательно наблюдать за своим ребенком и не игнорировать подозрительные симптомы.
Автор: Юлия Хайманова, врач,
специально для Ortopediya.pro
Полезное видео про артрит
Источник
В настоящее время существует множество методов обследования, применяемых при различных болезнях. Важнейшую роль в диагностике многих заболеваний опорно-двигательного аппарата играет рентгенография. А при обследовании колена без нее невозможно обойтись. Поэтому важно знать, что можно увидеть на рентгеновском снимке коленного сустава, как он выглядит на рентгенограмме в норме и как меняется картина при развитии патологии. Об этом поговорим далее.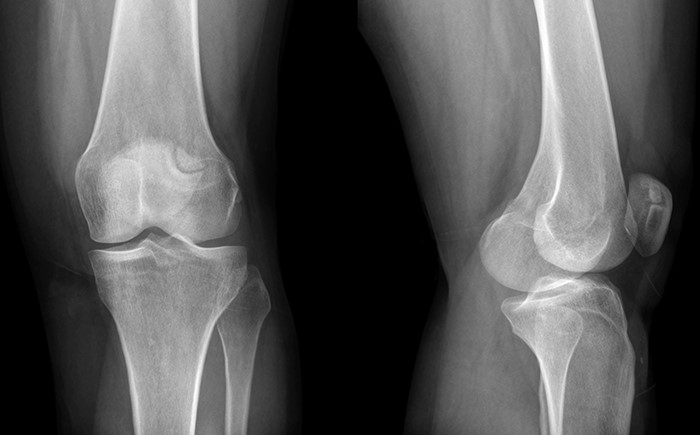
Рентгенография коленного сустава: показания и противопоказания
Данное исследование необходимо при травмировании области колена, для постановки первичного диагноза, динамического наблюдения за восстановлением костной структуры после переломов.
Показания к рентгенологическому обследованию следующие:
- Наличие деформации в суставной области.
- Ограничение объема движений в коленном суставе.
- Наличие отечности, местное повышение температуры и покраснение кожи в области колена.
- Боль в коленном суставе в покое или при движениях.
- Подозрение на смещение костных структур.
Многие опасаются рентгенологического исследования, так как думают, что полученная при этом лучевая нагрузка окажет негативное влияние на организм. Однако, это далеко не так. Лучевая нагрузка при проведении рентгена соответствует допустимой суточной норме, которую в настоящее время каждый человек получает при использовании бытовых приборов, смартфонов и компьютеров. Негативные последствия возможны только при многократно повторяемых рентгеновских снимках, так как кости способны накапливать излучение. Необходимо отметить, что после проведения такого исследования женщинам не стоит планировать зачатие в течение месяца.
В год лучевая нагрузка должна быть не более 5 мЗв.
Противопоказаниями к рассматриваемому исследованию являются следующие моменты:
- Наличие металлических протезов в обследуемой области.
- Тяжелое состояние пациента, требующее реанимационных мероприятий.
- Беременность.
- Шизофрения и обострения других психических расстройств.
При наличии противопоказаний альтернативой рентгенологическому исследованию является цифровая рентгенография. Снимки при этом получаются лучшего качества, а пациент меньше подвергается действию облучения. Также можно провести магнитно-резонансную или компьютерную томографию, которые являются наиболее результативными методами обследования.
Рентген коленного сустава в норме и при различных заболеваниях
Рентгенологический снимок получают при пропускании рассеянных рентгеновских лучей через различные ткани. Чем больше плотность ткани, тем больше лучей она будет задерживать и тем лучше ее будет видно на пленке. Отчетливо на рентгенограмме можно различить костную ткань, хуже видны мягкие ткани. Сухожилия можно увидеть только в случае обеспечения необходимой жесткости рентгеновских лучей. Об изменениях толщины хрящевой ткани судят по расстоянию между костными структурами, а также по конфигурации замыкательных пластинок.
Интересным является тот факт, что близкорасположенные от аппарата объекты дают меньшие по размеру изображения, чем объекты, расположенные от него дальше. Это связано с рассеиванием лучей.
Что может показать исследование
Рентген коленной суставной области поможет установить следующие патологические изменения:
- Деформации, полученные при травмировании (переломы, вывихи).
- Врожденные аномалии строения суставных структур или костей.
- Наличие артрита или артроза. Эти заболевания можно диагностировать, измерив толщину тканей хряща и замыкательных пластинок. Они будут либо утолщены, либо истончены.
- Новообразования костной ткани.
Также с помощью рентгена травматологи контролируют протекание процессов регенерации при повреждении костных или суставных структур.
Как производят рентгенографию колена
Перед тем как сделать снимок, коленную область часто рекомендуют обнажить. Но в случае наличия повязки, в том числе, гипсовой, снимать ее не требуется.
Во время проведения исследования больному запрещается двигаться, так как изображение будет смазано, проявится динамическая нерезкость. Если изображение будет некачественным, постановка верного диагноза будет невозможна.
Рентген коленного сустава проводят как в двух, так и в одной проекции. Это зависит от предположительного диагноза. При переломе необходимо сделать рентгеновские снимки в двух проекциях. Кроме того, врач может провести прицельную рентгенографию при согнутой в колене нижней конечности.
После получения изображения рентгенолог его описывает и делает заключение о предполагаемом диагнозе. На основании полученных данных лечащий специалист назначает необходимые лечебные мероприятия.
Как выглядит коленный сустав в норме
На рентгеновском снимке здорового коленного сустава обнаруживаются бедренная, большеберцовая кости, надколенник и, частично, малоберцовая кость. Они не имеют никаких патологических новообразований, суставные поверхности ровные. Трещин и осколков быть не должно. Составляющие сустав компоненты соответствуют друг другу. Щель сустава одинакова по ширине с обеих сторон, вкрапления и иные образования в ее просвете отсутствуют.
Рентгенограмма при заболеваниях колена
Что же покажет снимок при различных болезнях? На рентгенограмме при заболеваниях колена видны следующие патологические изменения:
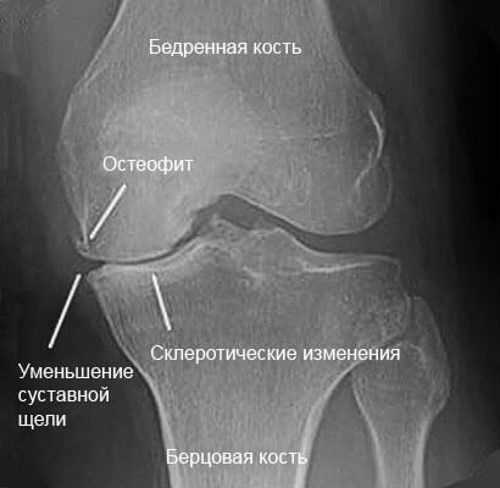
- При артрозе щель сустава сужена неравномерно, деформирована в соответствии со стадией процесса. Кости разрастаются по суставному краю, образуя остеофиты. На границе с хрящем костная ткань уплотнена. Связки обызвествляются, хорошо прослеживаются на рентгеновских снимках.
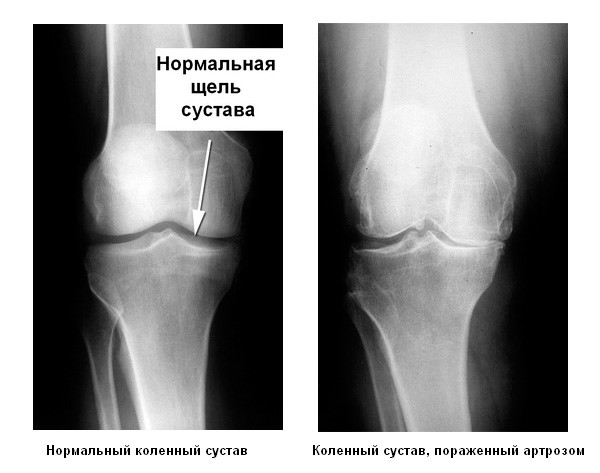
- При переломах визуализируется повреждение костной ткани различной конфигурации и выраженности. Свежие трещины на снимке распознать сложно. Как и вдавления, они лучше видны через несколько дней после получения травмы.
- Для артрита характерно расширение суставной щели. Это является следствием воспалительного выпота в суставную полость. Для подтверждения данного диагноза часто используют УЗИ, МРТ.
- При вывихе отмечается смещение костей, при котором поверхность одной кости по форме не соответствует поверхности другой. Чаще вывихам подвергается коленная чашечка.
- Растяжение или повреждение связок можно заподозрить, увидев увеличение расстояния между костными поверхностями бедра и голени.
- Если нарушена целостность надколенного сухожилия, на снимке определяется смещенный надколенник. В некоторых случаях можно рассмотреть собственно сухожилие, особенно при его склерозировании или при соответствующей жесткости используемого излучения.
- При длительных дегенеративно-дистрофических процессах в суставе происходит разрастание костной ткани по боковым поверхностям сустава. Образующиеся остеофиты ведут к деформации костей.
- Новообразования могут быть выявлены в костях, других суставных структурах или в периартикулярных мягких тканях. Опухоли делятся на первичные и метастатические. Они визуализируются в виде образования, не имеющего четко очерченной формы, выходящего за границы костной ткани. Ткани вокруг новообразования разрушены.
- Остеопорозные изменения в костной ткани может заметить только специалист. Вследствие недостатка в костях кальция, их структура на снимке становится более прозрачной. Зато костные границы уплотняются, они подчеркнуты по сравнению с остальной структурой.
Рентген при редко встречающихся болезнях колена
Рентгенологическое исследование поможет диагностировать не только болезни, встречающиеся с большой частотой, но редкие заболевания. К ним относят кисты, инородные тела, попавшие в суставную полость при травме, остеомиелит, различные остеохондропатии, врожденные деформации колена, аномальные бугристости большеберцовой кости.
При этих заболеваниях рентгеновская картина имеет следующие особенности:
- Костно-тканевые кисты на снимке визуализируются в виде округлых просветлений.
- При остеомиелите определяются остеопорозные участки и дегенерация костной ткани. В некоторых случаях возможно выявление секвестров.
- Инородные тела удается обнаружить только в случае их высокой плотности.
- Болезнь Кенига, или остеохондропатия коленного сустава, не может быть диагностирована только по рентгенологическому обследованию. Это объясняется тем, что при остеоходропатии вследствие некроза одной из костей, образующих коленное сочленение, формируется суставная мышь. Но появление суставной мыши наблюдается и при других заболеваниях опорно-двигательного аппарата, поэтому потребуется дальнейшее обследование.
- При болезни Осгуда-Шлаттера на рентгеновском снимке большеберцовая кость имеет неровные, размытые очертания, определяется патологическая бугристость. Через некоторое время возможна фрагментация кости.
- Врожденные деформации костей можно заподозрить, если они выглядят асимметрично справа и слева по длине и толщине.
Рентгенологическое исследование в обязательном порядке назначается для диагностики артроза колена. Чтобы дополнительно проверить состояние хрящевой ткани и окружающих мышц, часто назначают УЗИ.
Заключение
Рентген по-прежнему востребован при диагностике различных заболеваний коленного сустава. Он наиболее доступен и достаточно информативен как при постановке первичного диагноза, так и при наблюдении в динамике при получении травмы коленной области. Альтернативой данному исследованию является его цифровой вариант, а также МРТ-исследование.
Источник
Ревматоидный артрит – распространенный ревматический аутоиммунный процесс суставов и внутренних органов. Эта патология имеет неуклонно прогрессирующее течение и может привести к инвалидности.
Стадии ревматоидного артрита определяют врачи ревматологи на основании клинических и рентгенологических признаков. Определить стадию заболевания крайне важно, поскольку в каждом конкретном случае отличается подход к лечению больных.
Ревматоидный артрит
Прежде всего следует разобраться в особенностях такого заболевания, как ревматоидный артрит. Заболеваемость этой патологией в России растет каждый год в то время, как причины процесса до сих пор не выявлены.
В механизме развития артрита участвуют собственные иммунные клетки организма. Они атакуют синовиальную оболочку суставов, из-за чего развивается хроническое воспаление. Этот процесс рано или поздно приводит к формированию деформаций в суставе.
Основными клиническими признаками артрита являются:
- Боль в одном или нескольких суставах тела, нарастающая ночью и утром.
- Утренняя скованность более получаса.
- Ограничение плавности и амплитуды движений в суставах.
- Синовит – воспаление и отек синовиальной оболочки.
- Преимущественное поражение суставов кисти.
- Обычно симметричное воспаление на обеих конечностях.
Перечисленные признаки позволяют только предположить наличие болезни. Для постановки конкретного диагноза требуется проведение рентгенографии.
Стадии артрита

Рентгенологическое исследование позволяет не только поставить этот диагноз, но и определить стадии ревматоидного артрита. Существует ряд критериев, которые врач определяет на снимке для правильной постановки диагноза.
Рентгенологические признаки ревматоидного артрита проходят определенный последовательный путь. Именно смена рентгенологической картины позволяет достоверно поставить диагноз.
Выделяют следующие рентгенологические стадии ревматоидного артрита:
- Первая стадия – начальные изменения.
- Вторая стадия – формирование эрозий.
- Третья стадия – подвивихи суставов.
- Четвертая стадия – анкилоз.
В ходе диагностики артрита учитываются и другие параметры, включая многочисленные лабораторные исследования. Однако именно рентген показывает, насколько далеко зашел патологический процесс.
Первая стадия
Крайне сложно обнаружить ревматоидный артрит на первой стадии заболевания. Болезнь имеет минимальное количество клинических проявлений, а на рентгенограмме изменения неспецифичны.
Начальными признаками заболевания могут быть ноющие боли в суставах после нагрузки. Постепенно артрит усиливается, возможно появление некоторой отечности тканей и утренней боли. Скованность в суставах на первой стадии, как правило, отсутствует. Иногда скованность беспокоит пациентов недолго.
Такие признаки можно принять за явления остеоартроза или повреждения периартикулярных тканей.
Если же человек делает рентгенограмму, на снимке обнаруживается единственное проявление – околосуставной остеопороз. Это явление обозначает снижение плотности кости в области сустава. На снимке кость становится менее яркой, чем на здоровом суставе.
Околосуставной остеопороз – крайне неспецифичный рентгеновский признак, он может присутствовать и при других заболеваниях – любой воспалительный процесс в суставе, дефицит кальция и витамина D и так далее.
Рентген признаки не позволяют с точкой поставить диагноз артрита на первой стадии. Однако если врач заподозрит это заболевание, он может назначить специфическое лечение.
Лечение

Принцип комплексного лечения широко применяется в лечении ортопедических заболеваний, не исключение и такая патология, как ревматоидный артрит, стадии этой болезни определяют тактику терапии. Именно с этой целью врачи разграничивают симптомы заболевания на несколько степеней.
На первой стадии заболевания лечение ревматоидного артрита имеет ряд следующих особенностей:
- Терапия имеет профилактическое значение, поскольку достоверно сказать о наличии болезни нельзя.
- Рекомендуется ограничение нагрузки на поврежденный сустав, снижение массы тела.
- В случае повреждений голеностопного и коленного сустава обязательно используются ортезы и бандажи.
- Назначается лечебная гимнастика по 30–60 минут в день. Комплекс упражнений выдается лечащим врачом.
- Рекомендуются регулярные прогулки, занятия в бассейне, скандинавская ходьба.
- Медикаментозные средства назначаются по необходимости – для купирования боли применяют нестероидные противовоспалительные препараты.
- Базисную терапию обычно не назначают, поскольку диагноз остается под вопросом.
На первой стадии очень важны регулярные посещения врача и контрольные рентгенологические исследования. Только так можно вовремя поставить окончательный клинический диагноз или опровергнуть наличие ревматоидного процесса.
Вторая стадия
Поставить диагноз при 2 степени болезни гораздо проще. 2 стадия заболевания характеризуется более яркой клинической картиной и появлением специфических рентгенологических симптомов.
Пациентов начинают беспокоить довольно интенсивные боли в суставах, они часто требуют применения нестероидных противовоспалительных средств. 2 стадия болезни проявляется длительной утренней скованностью в суставах.
Деформаций в сочленениях не определяется, однако возможно изменение формы сочленений за счет довольно сильного синовита – отека суставной полости.
На 2 стадии становятся специфичными рентгенологические признаки:
- Сохраняется околосуставной остеопороз. Нередко минеральная плотность ткани еще больше снижается.
- Возникает сужение суставной щели – между сочленяющимися поверхностями костей уменьшается промежуток за счет отека и воспаления.
- Появляются единичные эрозии на хрящевой поверхности – специфический признак ревматоидного процесса.
Такие симптомы позволяют довольно достоверно поставить диагноз и начать специфическое лечение.
Лечение

Терапия 2 стадии болезни серьезно отличается от первой, поскольку диагноз становится очевиден. Врач старается предотвратить прогрессирование болезни, избежать повторяющихся обострений, снизить интенсивность симптомов.
Основные принципы лечения при этом варианте патологии:
- Обязательно подбирается базисное лечение ревматоидного артрита. Для этого существует несколько препаратов, наиболее предпочтительным из которых является метотрексат.
- На фоне лечения метотрексатом обязательно назначается прием фолиевой кислоты и сдача анализов крови каждые 3–6 месяцев.
- Для купирования острых симптомов продолжают использоваться нестероидные противовоспалительные средства.
- Пациент обязательно должен выполнять упражнения лечебной гимнастики, чтобы предотвратить формирование осложнений.
- Определяются показания для санаторного лечения. Показаны физиопроцедуры, бальнеотерапия, грязелечение, радоновые и йодобромные ванны.
- Хорошо снимают симптомы болезни процедуры массажа, выполняемые профессионалами.
- Ортопедическая коррекция является еще более важным мероприятием, чем на первой стадии. Используются различные варианты бандажей и ортезов для каждого поврежденного сустава.
На второй стадии можно добиться очень хорошего эффекта от лечения. Многие пациенты долгое время живут с минимальными проявлениями на базисной терапии.
Третья стадия

Артрит 3 степени является уже гораздо менее благоприятной ситуацией для начала лечения. Многие пациенты длительное время не обращаются за медицинской помощью и приходят к врачу, когда явления болезни имеют уже запущенный характер.
3 стадия заболевания связана с довольно типичной клинической картиной, описанной выше. В мелких пораженных суставах возникают довольно выраженные деформации из-за формирования подвывиха. Крупные суставы становятся ограниченными в движениях и сильно болят.
Возможно появление внесуставных симптомов – ревматоидные узелки в подкожной клетчатке, воспаление сосудов (васкулиты) на ногтевой пластинке, концевых фалангах пальцев, нейропатия, плевриты и перикардиты, воспалительные заболевания глаз.
На рентгене врач обнаруживает следующие изменения:
- Сохраняются явления остеопороза, определяется суженная суставная щель.
- Формируются множественные эрозии на синовиальной оболочке сочленения.
- Иногда определяются подвывихи суставов. Особенно характерно для мелких сочленений кисти.
Лечение нужно начинать сразу после обнаружения перечисленных признаков. Если пациент до этого получал базисную терапию, нужно провести её коррекцию.
Лечение

Чтобы не допустить перехода ревматоидного процесса на 4 стадию, следует очень тщательно подбирать лечение болезни. Обратитесь к наиболее квалифицированному в этой области специалисту – врачу ревматологу.
В лечении врач будет придерживаться таких принципов:
- Сохраняется необходимость в использовании ортезов, лечебной гимнастики, регулярных прогулках и физиолечении.
- Если пациент обратился за помощью впервые, ему назначается метотрексат или альтернативный препарат. Доза фильтруется до минимально приемлемой.
- Если обезболивающего эффекта нестероидных противовоспалительных препаратов не хватает, их дополняют глюкокортикостероидами.
- Гормональные противовоспалительные средства могут приниматься внутрь или вводится в виде внутрисуставных инъекций.
- Рассматривается вопрос о назначении генноинженерных биологических препаратов. Эти средства дорогостоящие, но в большинстве регионов страны оплачиваются государством.
- Формирование стойких деформаций следует рассмотреть как показание для оперативного лечения.
После достижения ремиссии обязателен регулярный контроль состояния, наблюдение врача ревматолога. Очень рекомендуются поездки в санаторий не менее одного раза в год.
Четвертая стадия
Наиболее тяжелой, необратимой стадией поражения суставов является 4 степень. Именно при этой форме болезни чаще всего наблюдаются осложнения, а также внесуставные проявления процесса.
Клиническими признаками 4 стадии являются:
- Боль в суставах высокой интенсивности. Воспалительный ритм боли становится смешанным – симптомы возникают и при нагрузке, а также в начале движения.
- Отек сменяется на стойкую деформацию, значительно ограничивается амплитуда движений.
- При развитии анкилоза суставные поверхности костей срастаются между собой и движения в суставе становятся невозможны.
Эти признаки чаще всего наблюдаются спустя 10–20 лет от начала болезни, однако на срок формирования осложнений влияет приверженность пациентов к лечению и сопутствующая патология.
На рентгене врач определяет те же самые признаки, что и при третьей стадии. Единственным отличием является появление анкилозов – необратимых сращений между суставными поверхностями. За счет роста остеофитов и хронического воспаления щель между костями уменьшается и исчезает совсем.
Лечение

Лечить четвертую стадию болезни крайне сложно. Тактика врача будет зависеть от того, сколько суставов поражено болезнью.
Принципы терапии следующие:
- Продолжается назначение базисной терапии. Требуется использование высоких дозировок.
- Генноинженерная биологическая терапия обязательно должна быть назначена этим пациентам при отсутствии противопоказаний.
- Внутрисуставное введение глюкокортикостероидов в ряде случаев является единственным способом купировать симптомы воспаления.
- При высокой интенсивности боли рассматривается вопрос об использовании наркотических обезболивающих средств.
- Физиотерапия проводится регулярно, если от нее имеется симптоматический эффект.
- Если возможно проведение оперативного лечения, то провести вмешательство необходимо. Кистевые хирурги в ряде случаев проводят пластику суставов, а крупные сочленения требуют замены на протезы.
- Подбор терапии следует осуществлять в условиях стационара.
Из вышесказанного можно сделать вывод, что каждая последующая стадия болезни серьезно влияет на возможности лечения и состояние здоровья человека. Необходимо вовремя обращаться за помощью, чтобы предотвратить тяжелые проявления процесса.
Источник