Артрит мелких суставов стопы код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Артрит стопы.
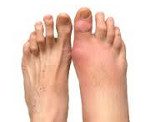
Артрит стопы
Описание
Артрит стопы. Патология, характеризующаяся воспалительными изменениями костно — суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
Дополнительные факты
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
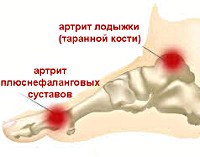
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями. Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
Диагностика
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и тд.
Лечение
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Источник
Артрит — группа воспалительных и дегенеративных болезней, включая псориаз и болезнью Крона, из-за которых суставы теряют подвижность, опухают и болят. Факторы риска зависят от формы болезни.
Есть несколько характерных форм заболевания со своими особенностями:
- остеоартрит — встречается чаще других, обычно поражает суставы кистей рук, а также тазобедренные и коленные. Как правило, болеют взрослые и пожилые люди;
- шейный спондилез — артритное поражение суставов шеи;
- ревматоидный артрит — хроническое заболевание, проявляющееся воспалением суставов и других органов — сердца, легких и глаз. У детей эта болезнь протекает по-другому (ювенильный ревматоидный артрит);
- анкилозирующий спондилит — также хроническое заболевание, при котором вначале поражается позвоночник и суставы пояса нижних конечностей. В болезненный процесс могут быть вовлечены и глаза;
- реактивный артрит — как правило, развивается у людей, чей иммунитет ослаблен после перенесенной инфекции половых органов или пищеварительного тракта. Обычно воспаляются коленные или голеностопные суставы;
- подагра и псевдоподагра — это разновидности заболевания, при котором в суставах начинается отложение солей, из-за чего они опухают и болят;
- септический артрит — относительно редкое заболевание, которое развивается, если в сустав проникает инфекция — через кровь или же при ранении.
Остеоартрит
Заболевание проявляется постепенным разрушением хряща, покрывающего концы костей. Редко встречается у пациентов до 45 лет, после 60 заболеваемость резко возрастает. Может развиваться и у молодых людей, особенно после травмы сустава. Женщины страдают в 2 раза чаще мужчин, причем заболевание протекает намного тяжелее. Иногда в развитии остеоартрита играет роль наследственный фактор.
В пораженных суставах полностью разрушается хрящ, покрывающий концы костей. Потом кости утолщаются, и на них образуются наросты — так называемые остеофиты. Если воспаляется синовиальная мембрана, то в суставной капсуле скапливается жидкость. В результате сустав становится болезненным, распухает и теряет подвижность.
Обычно остеоартрит поражает тазобедренные и коленные суставы нижних конечностей. Однако могут страдать кисти, стопы, плечи и шея. К 70 годам практически у всех людей развивается остеоартрит той или иной степени, но симптомы появляются только иногда.
Факторы риска развития остеоартрита
Причины заболевания пока не выявлены, хотя известны факторы, повышающие риск развития заболевания, — ожирение, повторяющиеся движения и травмы одного и того же сустава. Хрящ быстрее истирается в тех суставах, которые двигаются часто и с усилием. Например, постоянная нагрузка на стопы, которую испытывает балетный танцор, предрасполагает к развитию остеоартрита голеностопных суставов. Болезнь также часто развивается у бывших спортсменов.
Травма сустава в молодости тоже может впоследствии спровоцировать остеоартрит. При лишнем весе также повышается риск развития болезни, так как суставы испытывают избыточное давление. Среди других факторов риска можно назвать повреждение хряща, обусловленное иными причинамами, например септическим артритом. И, наконец, для каждого члена семьи повышается вероятность заболевания при его наличии у близких родственников.
Симптомы остеоартрита
- болезненность сустава, которая обостряется при движении и затихает во время отдыха;
- ткани вокруг сустава опухают;
- после покоя сустав несколько скован;
- сустав становится малоподвижным;
- при поражении кисти суставы пальцев увеличиваются и искривляются;
- при движениях в пораженном суставе слышно потрескивание (так называемая крепитация);
- могут появиться иррадиирующие боли (в удаленных от очага воспаления, но связанных с ним одним нервом частях тела), в паху, ягодицах и колене (при артрите тазобедренного сустава). Боль обостряется к концу дня.
Вначале симптомы незаметны, но постепенно обостряются. Часто болезнь захватывает только один или два сустава, но иногда поражение более обширно. Если больной почти лишен возможности двигаться, он окажется заключенным в четырех стенах. Одновременно нарастает слабость и вялость мышц, иногда снижается вес.
Диагностика остеоартрита
Можно предположить наличие заболевания по симптомам, о которых рассказывает пациент, болезням суставов в анамнезе и результатам общего осмотра. Чтобы окончательно подтвердить диагноз, а также исключить другие формы, проводят рентгенографию и анализы крови.
Лечение
Остеоартрит неизлечим, а медицинская помощь направлена на то, чтобы ослабить проявления болезни. Пациентам назначают парацетамол или нестероидные противовоспалительные средства. Если у пациента сильные приступы боли и поражен только один сустав, то применяют местные инъекции кортикостероидов или прямо внутрь сустава вводят искусственную внутрисуставную жидкость, чтобы снять боль и воспаление.
Физиотерапия улучшает состояние мышц вокруг сустава, пораженного остеоартритом. В тяжелых случаях проводят хирургическую операцию для восстановления или даже протезирования пораженного сустава.
Если у больного легкий остеоартрит, то он сможет вести нормальную жизнь, несколько изменив прежние привычки. При лишнем весе необходимо перейти на новую диету. По возможности нужно делать щадящие физические упражнения, чтобы снизить вес, а также поддержать тонус мышц и подвижность суставов и таким образом замедлить прогрессирование болезни. Следует носить обувь на упругой подошве — это сделает походку мягкой и плавной и не даст костям в суставах истираться дальше. При сильных болях в колене или тазобедренном суставе необходимо пользоваться тростью. Массаж, теплые ванны, горячие грелки снимут боль и увеличат подвижность суставов.
При хроническом артрите можно приостановить его развитие и вести активную жизнь. Щадящие и регулярные физические упражнения помогут сохранить подвижность суставов. Физическая активность также укрепит мышцы, окружающие сустав. Если перетруженный сустав опухает и болит, необходимо прекратить упражнения и обратиться к врачу.
Источник
Ревматоидный артрит — хроническое заболевание, при котором воспаляется синовиальная мембрана, из-за чего суставы теряют подвижность и опухают. Постепенно воспаление разрушает концы кости и покрывающий суставные поверхности хрящ. Нарушаются структура и функции связок, придающих суставу прочность, и он начинает деформироваться.
Чаще всего болезнь поражает несколько суставов и обычно начинается на одном из мелких — кисти или стопы. Как правило, заболевание развивается симметрично. В воспалительный процесс могут быть вовлечены глаза, легкие, сердце и кровеносные сосуды. Болезнь обычно развивается медленно, но клинически проявляется резко.
Ревматоидный артрит — аутоиммунное заболевание, т.е. синовиальную мембрану, а в ряде случаев и другие части тела повреждают свои же антитела.
Группы риска
Чаще болеют женщины старше 60 лет, мужчины — в 3 раза реже. Заболевание может быть наследственным. Образ жизни значения не имеет.
Общие симптомы
- слабость;
- бледность кожи;
- одышка при любом напряжении;
- плохой аппетит.
Общие симптомы частично обусловлены анемией, а она возникает потому, что уменьшается количество костного мозга, в котором образуются кровяные клетки.
Характерные особенности
- суставы теряют подвижность, болят и опухают;
- на участках, испытывающих давление (например на локтях), появляются характерные узелки.
Поскольку заболевание одновременно приносит боли и лишает подвижности, у пациентов часто начинается депрессия. У женщин, страдающих ревматоидным артритом, состояние может улучшиться во время беременности, но после рождения ребенка приступы возобновляются.
С течением болезни из-за малой подвижности уменьшается плотность костей, соединяющихся в суставе, они становятся хрупкими и легко ломаются. В тяжелых случаях развивается остеопороз всего скелета.
Кроме того, может развиться бурсит, т.е. воспаление суставной сумки. Опухшие ткани запястья сдавливают срединный нерв, отчего возникают онемение, покалывание и боли в пальцах кисти. Если воспалятся стенки артерий, снабжающих кровью пальцы, развивается синдром Рейно, при котором, особенно на холоде, начинают болеть и белеть пальцы. Реже увеличивается селезенка и лимфатические узлы. Может воспалиться сердечная сумка — перикард. В некоторых случаях воспаляются белки глаз.
Для ревматоидного артрита характерно, что приступы протяженностью от нескольких недель до нескольких месяцев сменяются сравнительно бессимптомными периодами. Сходная, но с характерными особенностями форма артрита наблюдается у детей (см. ювенильный ревматоидный артрит).
Диагностика
Обычно основана на анамнезе и результатах общего осмотра больного. Чтобы подтвердить присутствие антител (т.н. ревматоидного фактора) и установить тяжесть воспаления, проводят анализы крови. Разрушение костей и хрящей оценивают по рентгеновским снимкам пораженных суставов.
Медицинская помощь
Ревматоидный артрит неизлечим. Задача врача — взять симптомы заболевания под контроль и не дать болезни прогрессировать, чтобы суставы не разрушались дальше. Есть множество лекарств, выбор которых зависит от тяжести и стадии развития болезни, возраста больного и общего состояния его здоровья.
При наличии только легких симптомов, будут назначены нестероидные противовоспалительные средства. Однако в начале болезни врач может выписать и более сильные препараты, изменяющие ее течение. Они должны ограничить необратимое разрушение суставов, но их придется принимать несколько месяцев, прежде чем наступит улучшение. Сначала назначают сульфасалазин или хлорохин. Если симптомы не проходят, выписывают соединения золота, пеницилламин, метотрексат или циклоспорин. Также могут применяться и новые лекарства, направленные против фактора некроза опухоли. Поскольку для всех этих препаратов характерны тяжелые побочные эффекты, больной должен находиться под постоянным наблюдением.
При анемии, которая часто сопровождает ревматоидный артрит, для улучшения состояния назначают гормон эритропоэтин, который увеличивает образование эритроцитов.
Чтобы уменьшить нагрузку на особенно болезненный сустав и предотвратить деформацию, скорее всего, будет рекомендовано носить лонгеты или корсеты. Чтобы укрепить мышцы и не потерять подвижность суставов, подойдут щадящие, но регулярные физические упражнения. Для этого же проводят физиотерапию и/или трудотерапию. Чтобы снять боль, назначают гидротерапию, а также горячие или холодные грелки. При очень сильных болях врач может сделать внутрисуставную инъекцию кортикостероидов. Если сустав разрушен очень сильно, проводят хирургическую имплантацию, заменяя его на протез.
Меры предосторожности
Большинство людей с ревматоидным артритом способны вести нормальный образ жизни, но для того чтобы устранять симптомы, необходим пожизненный прием лекарств. Примерно у 1 из 10 больных из-за постоянных приступов заболевания развивается тяжелая инвалидность. Для того чтобы отслеживать развитие болезни и реакцию на лечение, нужно регулярно сдавать кровь на анализ. Иногда приступы постепенно ослабевают, и болезнь себя исчерпывает, но в этих случаях могут остаться некоторые необратимые изменения.
Источник


