Артрит при переломе и вывихе
Лучезапястный сустав — это костное сочленение, которое образуют лучевая кость и три кости запястья: полулунная, ладьевидная и трехгранная. Данный сустав соединяет кисть и предплечье. С наружной стороны сустав укрыт прочной оболочкой (суставной сумкой). Суставная сумка с помощью связок прикрепляется с одной стороны к костям кисти, а с другой – к лучевой кости и суставному диску. Лучезапястный сустав – особо подвижное соединение костей верхней конечности: предплечья и кисти человека. Этот сустав является сложным по составу входящих в него костей, отвечает за многообразие действий в руке (вращательную функцию кисти руки, за сгибание, разгибание, отведение и приведение кисти) и принимает на себя различные силовые нагрузки, поэтому данный участок очень уязвим.
Виды повреждений
К часто встречающимся повреждениям лучезапястного сустава можно отнести следующие виды:
- Переломы. Особенно часто травмируется лучевая кость. Существует два вида перелома лучевой кости в лучезапястном суставе:
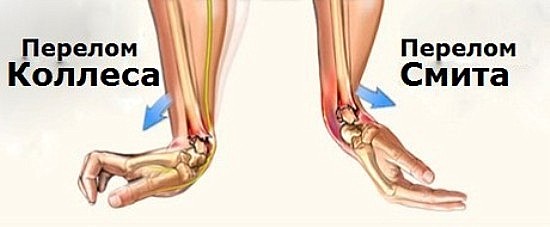
- Перелом Смита (сгибательный перелом). Причиной травмы служит падение на вытянутую руку, на ее тыльную сторону. Кость ломается и при этом происходит смещение костных отломков в сторону ладони.
- Перелом Коллеса (разгибательный перелом). Повреждение случается при падении человека на ладонь, наблюдается смещение костных отломков в сторону большого пальца и тыльной поверхности кисти.
- Растяжение связок. При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения, ткани при этом остаются целыми, но на определенное время утрачивается работоспособность сустава.
- Вывихи. При вывихах в области лучезапястного сустава происходит смещение суставных концов, в результате чего они полностью теряют контакт друг с другом. Вывихи бывают патологическими (вследствие заболеваний костей и суставов) и травматическими (вследствие травмы).
- Воспалительные заболевания. Могут возникать на фоне перенесенных травм, гормональных нарушений, чрезмерного напряжения сустава, инфекций и др.
- Тендовагинит –воспалительное поражение сухожилий и окружающих оболочек в области запястья.
- Стилоидит – воспаление связок, прикрепляющихся к шиловидным отросткам лучевой или локтевой костей.
- Синовит – воспалительное поражение синовиальной оболочки сустава.
- Бурсит – воспалительное заболевание синовиальных сумок с образованием и накоплением в ее полости жидкости.
- Артрит – воспалительное патологическое заболевание суставов (ведущее к их разрушению) и всего организма в целом. Различают следующие основные виды заболевания (в зависимости от причины возникновения): ревматоидный артрит, остеоартроз, псориатический, подагрический, инфекционный и реактивный артриты. Воспаление при артритах распространяется на все элементы лучезапястного сустава (начинается в синовиальной оболочке сустава, потом распространяется на хрящ, капсулу сустава, связки сухожилия и сумки).
- Артроз – возрастное дегенеративное хроническое заболевание, при котором суставы деформируются или истираются. Чаще всего встречаются посттравматические артрозы, формирующиеся после вывихов и переломов костей запястья. Как правило, артроз – это изолированная патология, которая затрагивает только лучезапястный сустав.
- Гигрома (ганглий) лучезапястного сустава – опухолевидное новообразование в виде кисты на запястье, содержащее жидкость серозно-слизистого или серозно-фибринозного характера. Гигромы чаще всего образуются и развиваются на суставах, испытывающих регулярные однообразные физические нагрузки, трение и сдавливание. Гигрома не является злокачественным образованием. Гигромы могут возникать в любом возрасте, в том числе у пожилых людей и детей.
Симптоматика и локация боли
Для каждого вида из вышеперечисленных повреждений существуют характерные симптомы, опираясь на которые квалифицированный специалист установит точный диагноз и назначит необходимое лечение. К основным признакам повреждения лучезапястного сустава можно отнести:
- Боли в суставе различной интенсивности и локализации
- Отек и припухлость травмированного участка
- Изменение внешнего вида кисти и запястья
- Покраснение кожи в поврежденной области
- Кровоизлияние в месте травмы
- Контрактура сустава (резкое ограничение подвижности сустава)
- Повышение общей температуры
- Слабость, недомогание, озноб
- Появление шишек (при гигромах)
К какому врачу обращаться
В зависимости от признаков проявляющегося заболевания следует обратиться за помощью и консультацией к следующим специалистам:
- Травматологу, хирургу (при переломах, ушибах, вывихах, растяжениях, гигромах, синовитах)
- Ревматологу, терапевту, дерматологу, урологу (при различных видах артрита, артрозах, бурситах).
Диагностика
Диагностика различных видов заболеваний лучезапястного сустава в основном включает в себя:
- Первоначальный осмотр у специалиста
- Анализы мочи и крови
- УЗИ
- КТ или МРТ
- Рентген кисти
- Направление на консультации к профильным специалистам (с назначением необходимого дополнительного обследования)
Лечение
Лечение зависит от степени серьезности заболевания (возможны два варианта: консервативное или хирургическое). По показаниям лечащего врача назначается необходимый в каждом конкретном случае вариант лечения (восстановление поврежденного сустава с помощью медикаментов, физиотерапии, лечебной физкультуры или проведение хирургической операции). При любом варианте лечения пациенту необходима последующая реабилитация для скорейшего выздоровления и возвращения работоспособности.
Источник
Ïðèçíàêè âûâèõà
Âûâèõàìè íàçûâàþòñÿ ñòîéêîå ñìåùåíèå ñóñòàâíûõ ÷àñòåé ñî÷ëåíÿþùèõñÿ êîñòåé, ñîïðîâîæäàþùååñÿ ïîâðåæäåíèåì ñóñòàâíîé ñóìêè. Ïðèçíàêàìè âûâèõà ñëóæàò:
- èçìåíåíèå ôîðìû ñóñòàâà;
- íåõàðàêòåðíîå ïîëîæåíèå êîíå÷íîñòè;
- áîëü;
- ïðóæèíÿùàÿ ôèêñàöèÿ êîíå÷íîñòè ïðè ïîïûòêå ïðèäàòü åé ôèçèîëîãè÷åñêîå ïîëîæåíèå;
- íàðóøåíèå ôóíêöèè ñóñòàâà.
Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ òðàâìàòè÷åñêèå âûâèõè, îáóñëîâëåííûå ÷ðåçìåðíûì äâèæåíèåì â ñóñòàâå. Ýòî ïðîèñõîäèò, íàïðèìåð, ïðè ñèëüíîì óäàðå â îáëàñòü ñóñòàâà, ïàäåíèè. Êàê ïðàâèëî, âûâèõè ñîïðîâîæäàþòñÿ ðàçðûâîì ñóñòàâíîé ñóìêè è ðàçúåäèíåíèåì ñî÷ëåíÿþùèõñÿ ñóñòàâíûõ ïîâåðõíîñòåé. Ïîïûòêà ñîïîñòàâèòü èõ íå ïðèíîñèò óñïåõà è ñîïðîâîæäàåòñÿ ñèëüíåéøåé áîëüþ è ïðóæèíÿùèì ñîïðîòèâëåíèåì. Èíîãäà âûâèõè îñëîæíÿþòñÿ ïåðåëîìàìè — ïåðåëîìîâûâèõè. Âïðàâëåíèå òðàâìàòè÷åñêîãî âûâèõà äîëæíî áûòü êàê ìîæíî áîëåå ðàííèì.
Ïîìîùü ïðè âûâèõàõ
Ïîñêîëüêó ëþáîå, äàæå íåçíà÷èòåëüíîå äâèæåíèå êîíå÷íîñòè íåñåò íåñòåðïèìóþ áîëü, ïðåæäå âñåãî, Âû äîëæíû çàôèêñèðîâàòü êîíå÷íîñòü â òîì ïîëîæåíèè, â êîòîðîì îíà îêàçàëàñü, îáåñïå÷èâ åé ïîêîé íà ýòàïå ãîñïèòàëèçàöèè. Äëÿ ýòîãî èñïîëüçóþòñÿ òðàíñïîðòíûå øèíû, ñïåöèàëüíûå  ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
Ïîñëå íàëîæåíèÿ øèíû èëè ôèêñèðóþùåé ïîâÿçêè ïàöèåíòà íåîáõîäèìî ãîñïèòàëèçèðîâàòü äëÿ âïðàâëåíèÿ âûâèõà.
Ïðèçíàêè ïåðåëîìà
 Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïðèçíàêàìè ïåðåëîìà ñëóæàò:
- äåôîðìàöèÿ êîíå÷íîñòè â ìåñòå ïåðåëîìà;
- íåâîçìîæíîñòü äâèæåíèÿ êîíå÷íîñòè;
- óêîðî÷åíèå êîíå÷íîñòè;
- ïîõðóñòûâàíèå êîñòíûõ îòëîìêîâ ïîä êîæåé;
- áîëü ïðè îñåâîì ïîêîëà÷èâàíèè (âäîëü êîñòè);
- ïðè ïåðåëîìå êîñòåé òàçà — íåâîçìîæíîñòü îòîðâàòü íîãó îò ïîâåðõíîñòè, íà êîòîðîé ëåæèò ïàöèåíò.
Åñëè ïåðåëîì ñîïðîâîæäàåòñÿ ïîâðåæäåíèåì êîæíîãî ïîêðîâà, åãî íåòðóäíî ðàñïîçíàòü ïðè íàëè÷èè êîñòíûõ îòëîìêîâ, âûõîäÿùèõ â ðàíó. Ñëîæíåå óñòàíîâèòü çàêðûòûå ïåðåëîìû. Îñíîâíûå ïðèçíàêè ïðè óøèáàõ è ïåðåëîìàõ — áîëü, ïðèïóõëîñòü, ãåìàòîìà, íåâîçìîæíîñòü äâèæåíèé — ñîâïàäàþò. Îðèåíòèðîâàòüñÿ ñëåäóåò íà îùóùåíèå ïîõðóñòûâàíèÿ â îáëàñòè ïåðåëîìà è áîëü ïðè îñåâîé íàãðóçêå. Ïîñëåäíèé ñèìïòîì ïðîâåðÿåòñÿ ïðè ëåãêîì ïîêîëà÷èâàíèè âäîëü îñè êîíå÷íîñòè. Ïðè ýòîì âîçíèêàåò ðåçêàÿ áîëü â ìåñòå ïåðåëîìà.
Ïîìîùü ïðè ïåðåëîìàõ
Ïðè çàêðûòûõ ïåðåëîìàõ, òî÷íî òàêæå êàê è ïðè âûâèõàõ, íåîáõîäèìî îáåñïå÷èòü èììîáèëèçàöèþ êîíå÷íîñòè è ïîêîé. Ñðåäñòâà èììîáèëèçàöèè âêëþ÷àþò øèíû, âñïîìîãàòåëüíûå ïðèñïîñîáëåíèÿ. Ïðè ïåðåëîìàõ êîñòåé áåäðà è ïëå÷à øèíû íàêëàäûâàþò, çàõâàòûâàÿ òðè ñóñòàâà (ãîëåíîñòîïíûé, êîëåííûé, áåäðåííûé è ëó÷åçàïÿñòíûé, ëîêòåâîé è ïëå÷åâîé).  îñòàëüíûõ ñëó÷àÿõ ôèêñèðóþò äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. Íè â êîåì ñëó÷àå íå íàäî ïûòàòüñÿ ñîïîñòàâèòü îòëîìêè êîñòåé — ýòèì Âû ìîæåòå âûçâàòü êðîâîòå÷åíèå.
Ïðè îòêðûòûõ ïåðåëîìàõ ïåðåä Âàìè áóäóò ñòîÿòü äâå çàäà÷è: îñòàíîâèòü êðîâîòå÷åíèå è ïðîèçâåñòè èììîáèëèçàöèþ êîíå÷íîñòè. Åñëè Âû âèäèòå, ÷òî êðîâü èçëèâàåòñÿ ïóëüñèðóþùåé ñòðóåé (àðòåðèàëüíîå êðîâîòå÷åíèå), âûøå ìåñòà êðîâîòå÷åíèÿ ñëåäóåò íàëîæèòü æãóò (ñì. Ïåðâàÿ ïîìîùü ïðè êðîâîòå÷åíèè). Ïîñëå îñòàíîâêè êðîâîòå÷åíèÿ íà îáëàñòü ðàíû íàëîæèòå àñåïòè÷åñêóþ (ñòåðèëüíóþ) ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ. Åñëè êðîâü èçëèâàåòñÿ ðàâíîìåðíîé ñòðóåé, íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ.
Ïðè èììîáèëèçàöèè êîíå÷íîñòè ñëåäóåò îáåçäâèæèòü äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. À ïðè ïåðåëîìå áåäðåííîé è ïëå÷åâîé êîñòè îáåçäâèæèâàþò òðè ñóñòàâà (ñì. âûøå). Íå çàáóäüòå, ÷òî øèíó íå óêëàäûâàþò íà ãîëóþ êîæó — ïîä íåå îáÿçàòåëüíî ïîäêëàäûâàþò îäåæäó èëè âàòó.
Âû äîëæíû çíàòü, ÷òî ïðè îòêðûòîì èëè çàêðûòîì (ñî ñìåùåíèåì êîñòíûõ îòëîìêîâ) ïåðåëîìå êðóïíûõ êîñòåé íåîáõîäèìà ñðî÷íàÿ ãîñïèòàëèçàöèÿ è ðåïîçèöèÿ (âîññòàíîâëåíèå àíàòîìè÷åñêîãî ïîëîæåíèÿ) êîñòåé â óñëîâèÿõ áîëüíèöû. Åñëè ïîñëå ïåðåëîìà ïðîøëî áîëåå 2 ÷, à êîñòíûå îòëîìêè íå ñîïîñòàâëåíû, âîçìîæíî òÿæåëåéøåå îñëîæíåíèå — æèðîâàÿ ýìáîëèÿ, êîòîðàÿ ìîæåò ïðèâåñòè ê ñìåðòè èëè èíâàëèäèçàöèè áîëüíîãî. Çíàÿ ýòî, íàñòàèâàéòå â ïðèåìíîì ïîêîå, ÷òîáû Âàøåìó ïàöèåíòó îêàçàëè ñðî÷íóþ ïîìîùü.
Источник
Государственное
бюджетное образовательное учреждение
высшего профессионального образования
«Воронежская Государственная Медицинская
Академия им.Н.Н.Бурденко» Министерства
здравоохранения Российской Федерации
Кафедра
общей хирургии
Зав.кафедрой
, профессор
А.А.Глухов
Реферат
Студента
3 курса лечебного факультета
7 группы
Кульнева М. И.
Преподаватель,к.м.н.:
А.П.Остроушко
Воронеж – 2014
Содержание
:
Классификация
3-7 стр.Клиническая
картина 7-8Основы
рентгенодиагностики 8-9Первая
медицинская помощь 9-11Основные
принципы лечения (устраненеие
боли,репозиция,иммобилизация,
реабилитация)11-16Осложнения
травматических переломов и вывихов и
их профилактика :
Болевой
шок 16-21Жировая
эмболия 22-27Острая
кровопотеря 27-32Развитие
инфекций 32-33
Список
литературы 34
Классификация
Перелом
кости —
полное или частичное нарушение целостности
костипринагрузке,
превышающей прочность травмируемого
участкаскелета.
Переломы могут возникать как вследствиетравмы,
так и в результате различных заболеваний,
сопровождающихся изменениями в
прочностных характеристиках костной
ткани. Тяжесть состояния при переломах
обусловлена размерами повреждённых
костей и их количеством. Множественные
переломы крупныхтрубчатых
костейприводят к развитию массивнойкровопотерии травматическомушоку.
Также больные после таких травм медленно
восстанавливаются, выздоровление может
занять несколько месяцев.
В
современных классификациях выделяют
типы переломов в зависимости от следующих
признаков:
По
причине возникновения
Травматические —
вызванные внешним воздействием.Патологические —
возникающие при минимальном внешнем
воздействии вследствие разрушения
кости каким-нибудь патологическимпроцессом (например,туберкулёзным,опухолевымили другим).
По
тяжести поражения
Полные.
Без
смещения (например, под надкостницей).Со
смещением отломков.
Неполные —
трещины и надломы.
По
форме и направлению перелома
Поперечные —
линия перелома условно перпендикулярнаоси трубчатой кости.Продольные —
линия перелома условно параллельна
оси трубчатой кости.Косые —
линия перелома проходит под острым
угломк оси трубчатой кости.Винтообразные —
происходит вращение костных отломков,
костные отломки «повёрнуты» относительно
своего нормального положения.Оскольчатые —
нет единой линии перелома, кость в месте
повреждения раздроблена на отдельные
отломки.Клиновидные —
как правило возникает при переломах
позвоночника,
когда одна кость вдавливается в другую,
образуя клиновидную деформацию.Вколоченные —
костные отломки смещаются проксимальней
по оси трубчатой кости или располагаются
вне основной плоскости губчатой
кости.Компрессионные —
костные отломки мелкие, чёткой, единой
линии перелома нет.
По
целостности кожных покровов
Закрытые —
не сопровождаются ранениями тканей,
проникающих к месту перелома, и не
сообщаются с внешней средой. Единичные —
если один перелом одного сегмента
опорно-двигательного аппарата.
Множественные — если перелом в
пределах одного сегмента или различных
сегментов опорно-двигательного аппарата.Открытые —
(огнестрельные и неогнестрельные),
переломы костей сопровождающиеся
ранениями мягких тканей и сообщающиеся
с внешней средой. Сочетанные — если
перелом сочетается с травмой внутренних
органов, черепа. Комбинированные —
если поражение в одной анатомической
области или в разных анатомических
областях.
По
локализации перелома
В
пределах трубчатой кости выделяют :
диафиза
эпифиза
метафиза
По
осложнениям
Осложнённые:
травматическим
шоком.повреждением
внутренних органов.кровотечением.
жировой
эмболией.раневой
инфекцией,остеомиелитом,сепсисом.
Неосложнённые.
Также
наиболее распространённые типы переломов
имеют общепринятые названия — по
имени автора, впервые их описавшего.
Так,
например, перелом шиловидного отростка
лучевой
костиназывается переломом Коллеса.
Также к довольно известным типам травм
верхней конечности относятся перелом
Монтеджа, возникающий при переломелоктевой
костив верхней трети и вывихе головки
лучевой кости с повреждением ветвилучевого
нерва, и перелом Голеацци, представляющий
собой перелом лучевой кости в нижней
трети с разрывом дистального
радио-ульнарного сочленения и вывихом
в этом суставе.
Вывих —
нарушение конгруэнтностисуставных поверхностей костей, как с
нарушением целостности суставной
капсулы, так и без нарушения, под действием
механических сил (травма)
либо деструктивных процессов в суставе
(артрозы,артриты).
По
степени смещения
Вывих
может быть :
полным
(полное расхождение суставных концов)
инеполными —
подвывих (суставные поверхности остаются
в частичном соприкосновении). Вывихнутой
считается дистальная (дальняя от
туловища) часть конечности.
Исключения
составляют:
позвоночник—
вывихнутым считается вышележащий
позвонок.ключица(различают вывихи стернального и
акромиального конца ключицы, но не
вывихлопатки).плечаразличают передний, нижний и задний. В
зависимости от смещений кости.
По
происхождению
врождённые
приобретённые
вывихи
Врождённые
Такие
повреждения возникают в результате
неправильного внутриутробного
развития плода— недоразвитие суставной
впадины и головки бедра (дисплазия).
Чаще отмечаютсяврожденные
вывихи тазобедренных суставов(2-5 на
1000 новорождённых), реже — вывихинадколенника,
коленногосустава.
У грудного ребёнка вывих бедра проявляется
асимметрией складок по внутренней
поверхности бёдер, ограничением отведения
ноги и т. п.; когда ребёнок начинает
ходить и позже — хромотой и относительным
укорочением одной нижней конечности,
при двустороннем вывихе — «утиной»
походкой. Врождённый вывихнадколенникапроявляется болями, полной неподвижностью
сустава, его воспалением, гемартрозом;
ходят дети плохо, часто падают. Лечение
врождённого вывиха бедра (вправление,
наложение специальных шин или гипсовых
повязок) должно начинаться как можно
раньше — наилучшие результаты даёт
у детей 3 мес, но возможно и до 2 лет. При
безрезультатности такого лечения в 2-4
года — хирургическая операция.
Профилактика: ортопедическое обследование
новорождённых. Нельзя туго пеленать (и
тем более свивать), насильственно
выпрямлять ножки, преждевременно ставить
ребёнка (раньше, чем ребёнок встанет на
ножки сам).
Приобретённые
Они
возникают при травме — травматические
или при заболеваниях (остеомиелит,полиомиелити др.)- патологические, или самопроизвольные.
Травматические вывихи в большинстве
случаев происходят под влиянием непрямой
травмы, когда место приложения силы
отдалено от повреждающегося сустава
(например, при падении на кисть вытянутой
руки происходит вывих в плечевом
суставе). Причиной травматического
вывиха может быть резкое сокращение
мышц, вызывающее движение, выходящее
за пределы нормальной подвижности
данного сустава (например, вывих нижней
челюсти при чрезмерном открывании рта).
Значительно реже возникают вывихи от
прямой травмы — удар в область
сустава. У детей в возрасте 1-3 лет
наблюдаются так называемые «вывихи от
вытягивания», возникающие в суставах
(плечевом, локтевом) от резкого рывка
ребёнка за руку (когда его ведут за ручку
и он оступился). Проявляются сильными
болями в области сустава, деформацией,
нарушением или утратой движений.
При
вывихах почти всегда происходит разрыв
капсулы суставов, могут быть повреждены
сухожилия,мышцы,кости,сосудыинервы;
такие вывихи называются осложнёнными.
Вывихи могут быть закрытыми — без
повреждения кожи над суставом и открытыми,
когда образуется рана, проникающая в
полость сустава. Иногда вследствие
значительного растяжения суставной
сумки и связок при вывихе, а также без
правильного лечения вывиха возникает
вновь даже при небольшом усилии. Это
так называемый привычный вывих (наиболее
частый в плечевом суставе).
Патологический
вывих чаще возникает в тазобедренном
и плечевом суставах обычно в результате
разрушения суставных поверхностей
вследствие патологического процесса;
паралитический вывих наблюдается при
параличе или парезеокружающих сустав мышц. Эти вывихи
возникают без заметного приложения
внешней силы, как бы самопроизвольно,
например, во время ходьбы, поворачивания
в постели и т. п.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник