Артрит проблема с зачатием ребенка
Артритное заболевание суставов во много раз чаще поражает женскую половину населения. Большая часть диагнозов приходится на ревматоидную форму, которая отличается продолжительностью течения и неблагоприятными прогнозами. Страдают от нее преимущественно женщины детородного возраста от 20 до 40 лет. В связи с этим возникает логичный вопрос: «Можно ли рожать при ревматоидном артрите?». Строгих противопоказаний для беременности нет. Но существует множество нюансов, которые важно учитывать для сохранения здоровья будущей матери и ребенка.
Краткие сведения о болезни
Ревматоидный артрит – системная патология соединительной ткани эрозивно-деструктивного характера с постепенной деформацией суставов. Затрагивает преимущественно маленькие суставные соединения кистей и пальцев рук. Иногда страдают большие сочленения коленного, тазобедренного, голеностопного суставов.
Причина заболевания точно неизвестна. Считается, что ведущую роль играет аутоиммунное нарушение в организме, при котором вырабатываются антитела против здоровых клеток.
Факторами риска выступают:
- генетическая предрасположенность к иммунным расстройствам;
- тяжелые инфекционные заболевания (корь, паротит, гепатит, опоясывающий лишай);
- неблагоприятные условия жизни (переохлаждение, стресс).
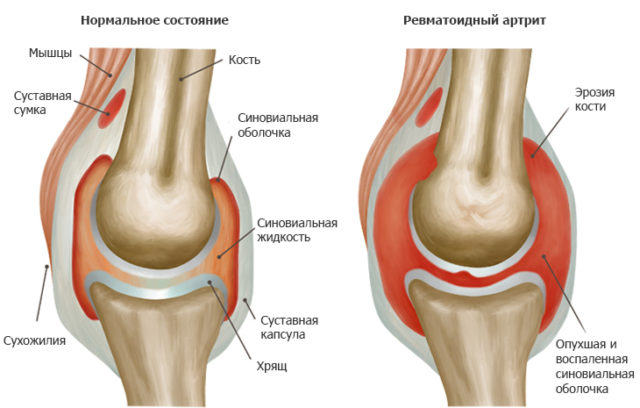 Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Артрит ревматоидного типа носит ювенильный характер, то есть проявляется обычно в юношеском или молодом возрасте. Из-за прогрессирующего течения часто приводит к хроническому артрозу, вызывает осложнения на сердце, сосуды, почки, со временем приводит к инвалидности.
Болезнь требует постоянного медицинского контроля. При подозрении на патологию необходимо обратиться на консультацию к ревматологу. Особенно важно посетить врача во время планирования беременности.
Взаимосвязь артрита и беременности
Ревматоидный артрит – довольно серьезная болезнь, которая оказывает негативное воздействие на весь организм. Она развивается на протяжении длительного времени, что существенно затрудняет раннюю диагностику. Женщина зачастую узнает о наличии патологии только при прохождении планового осмотра.
Артритное поражение суставов не является противопоказанием для беременности, но вызывает определенные сложности:
- гормональная перестройка может привести как к улучшению самочувствия, так и к ухудшению;
- большие физические нагрузки на поздних сроках негативно сказываются на состоянии суставов;
- специальная противоревматическая терапия может навредить плоду, а без надлежащего лечения повышается риск рецидивирования;
- воспаление больших суставов и наличие в них протезов осложняет естественное родоразрешение;
- беременность и роды способны ускорить дегенеративные процессы и привести к обострению болезни.
Вынашивание плода на фоне ревматоидного артрита требует повышенного внимания женщины к своему самочувствию. Важно находиться под постоянным контролем ревматолога и гинеколога.
 Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Планирование беременности при суставной патологии
Ревматоидный артрит и беременность – понятия, не исключающие друг друга. Нет строго медицинского запрета на вынашивание ребенка при наличии суставного поражения. Нужно только более тщательно подходить к вопросу продолжения рода с учетом существующих проблем со здоровьем.
Перед принятием решения следует взвесить несколько важных моментов:
- тяжесть заболевания и клинические проявления;
- степень функциональных нарушений опорно-двигательного аппарата;
- результаты лабораторных исследований (общий анализ крови, ревмопробы);
- физическое и моральное самочувствие;
- риск наследственной передачи ревматизма будущему малышу (факт не доказан, но вероятность существует).
Окончательное решение принимает сама женщина и ее семья. Главное, ответственно подойти к вопросу, не пуская проблему на самотек.
Когда не рекомендуется зачатие?
Зачатие при ревматоидном артрите в большинстве случаев разрешается. Но многие специалисты сходятся во мнении, что существуют наиболее неблагоприятные обстоятельства для беременности.
Во избежание осложнений рекомендуется отложить этот важный шаг при:
- частых неконтролируемых обострениях;
- сильном воспалительном процессе в тканях;
- показаниях для проведения оперативного вмешательства на суставах;
- значительной болезненности и тяжелой клинической картине;
- сопутствующих патологиях со стороны сердца, почек, дыхательной и нервной систем;
- прохождении интенсивной медикаментозной терапии противоревматическими средствами.
 В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
Перечисленные правила носят исключительно рекомендательный характер с целью максимального снижения риска для здоровья женщины и плода. Подходящее время, чтобы забеременеть, подбирается в индивидуальном порядке. При адекватном подходе вынашивание пройдет без проблем, артрит войдет в период стойкой ремиссии.
Ревматоидный артрит и беременность: прогноз
Прогноз для артритной патологии на фоне вынашивания плода довольно благоприятный. В подавляющем большинстве случаев на период беременности болезнь переходит в фазу ремиссии.
Происходит это по причине серьезных изменений в женском организме:
- существенно перестраивается гормональный фон;
- выделяется большое количество веществ, подавляющих медиаторы воспаления.
Улучшение самочувствия наблюдается примерно в конце первого триместра и длится непосредственно до родоразрешения. Проблема состоит в том, что после родов болезнь обычно возвращается в острой форме. Так происходит не всегда, но практика показывает, что подобный исход встречается чаще всего.
У некоторых женщин на фоне индивидуальных особенностей артрит может обостриться во время гестации. Паниковать в этой ситуации не следует. При правильно подобранной поддерживающей терапии беременность пройдет без осложнений.
Симптомы суставной болезни
Ревматоидный артрит развивается постепенно, поэтому симптоматика может долгое время не беспокоить, а первые признаки списываются на интересное положение женщины.
 Апатия, слабость, головная боль
Апатия, слабость, головная боль
Ранее не диагностированная патология во время беременности проявляется:
- припухлостью и отечностью суставов;
- утренней скованностью в движениях;
- дискомфортом после длительного покоя;
- симметричным поражением суставов (полиартрит);
- болезненностью и воспалением в патологической области;
- трудностями при совершении элементарных манипуляций (взять чашку, застегнуть пуговицу);
- образованием подкожных узелков;
- периодическим онемением, покалыванием, ощущением холода;
- слабостью, быстрой утомляемостью, субфебрильной температурой.
Обострение уже существующей патологии протекает аналогично, но симптомы более интенсивные и длительные.
Заметив у себя хотя бы один из признаков, необходимо незамедлительно обращаться к доктору и проходить обследование.
Вероятные осложнения беременности при артрите
Присутствие в анамнезе ревматоидного артрита само по себе является отягощающим фактором, требующим особого внимания.
Кроме того, неприятная патология на фоне ослабленного организма иногда вызывает сопутствующие нарушения:
- учащенное сердцебиение;
- понижение артериального давления;
- сбои в сердечном ритме;
- одышку;
- переходящие суставные боли;
- сбой менструального цикла и бесплодие (на фоне агрессивной противоревматической терапии).
 Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Серьезное обострение непосредственно в период вынашивания может привести к осложнениям:
- замиранию плода в утробе;
- выкидышу на ранних сроках;
- преждевременным родам в 3 триместре;
- задержке внутриутробного развития;
- плацентарной недостаточности;
- тяжелому позднему токсикозу (гестозу);
- аномалиям родовой деятельности.
Острая фаза в первом триместре может служить показанием для прерывания беременности. На более поздних этапах требуется госпитализация с целью сохранения положения и поддержания нормального самочувствия будущей матери.
Оптимальный период для зачатия
Планирование беременности у женщины с артритом – важная составляющая успешного исхода.
Желательно заранее определить предполагаемое время с учетом рекомендаций:
- лучше всего для зачатия подходит период стойкой ремиссии заболевания (5-6 месяцев);
- минимум за 6-8 месяцев желательно прекратить лечение, отменив полностью все препараты, или перейти на низкодозированный режим;
- пройти обследование у профильных специалистов на предмет ревматических осложнений со стороны органов-мишеней;
- показатели лабораторных исследований крови и результаты ревмотестов должны быть в пределах допустимых норм.
Некоторые специалисты рекомендуют не ждать ремиссии для оплодотворения. В таком случае понадобится строгое медицинское сопровождение на протяжении всех 9 месяцев: ежемесячный амбулаторный осмотр у гинеколога и ревматолога, плановая стационарная терапия 1 раз в триместр.
 Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Важно желание женщины и ответственный подход к проблеме. А оптимальное время для зачатия можно определить совместно с врачом.
Особенности лечения беременных с артритом
Подход к лечению у беременных несколько отличается от стандартного. На первый план выходит сохранение здоровья и нормального развития плода, а также хорошего самочувствия будущей матери. Комплексная терапия проводится по строгим показаниям, потому что большинство препаратов наносят вред будущему ребенку.
Противоревматические лекарства
Ревматоидный артрит носит аутоиммунную природу, базисная терапия проводится с помощью противоревматических препаратов иммуносупрессивного действия. Это класс лекарств, подавляющих собственный иммунитет.
В схему обычно входят:
- «Метотрексат»;
- «Сульфасалазин»;
- «Пеницилламин»;
- «Гидроксихлорохин»;
- «Лефлуномид»;
- «Циклоспорин».
Все эти препараты при длительном применении обеспечивают качественную ремиссию заболевания, но противопоказаны при беременности и лактации. Тактика действий в таком случае одна: полностью прекратить подобную терапию, при крайней необходимости оставить минимальные дозы в 1 и 2 триместре. Индивидуальные назначения делаются исключительно лечащим врачом с учетом рисков для ребенка.
 Артрит при беременности и после родов важно и нужно лечить
Артрит при беременности и после родов важно и нужно лечить
Симптоматическая терапия
Ревматоидный артрит полностью не вылечивается, но успешно поддается симптоматической терапии. Главная задача на время беременности, по мнению доктора Комаровского – обеспечить женщине стабильно хорошее самочувствие без вреда для малыша.
Разрешены для применения две группы препаратов:
- Нестероидные противовоспалительные средства (НПВС) – снимают воспалительный процесс, устраняют отечность и покраснение, умеренно обезболивают. Показано использование «Диклофенака», «Ибупрофена» и их производных, но только короткими курсами. Запрещены в 3 триместре и во время лактации.
- Глюкокортикостероидные гормоны – купируют сильный болевой синдром, уменьшают воспалительные проявления. Назначаются в качестве поддерживающей терапии в очень низких дозах. Конкретный препарат подбирается строго индивидуально, самолечение недопустимо.
Предпочтительно на период беременности полностью отменить любые синтетические лекарства и прибегать к их помощи только в экстренных случаях.
Мази от боли в суставах
При возникновении болезненности и дискомфорта в суставах будущим мамам рекомендуется использовать наружные средства в форме мазей. Большинство из них хорошо справляются с неприятной симптоматикой, не проникая в кровь и через плацентарный барьер.
 Во время беременности больным РА для местной симптоматической терапии разрешено использовать мази, кремы и гели с НПВС
Во время беременности больным РА для местной симптоматической терапии разрешено использовать мази, кремы и гели с НПВС
Среди аптечных препаратов допускается осторожное применение:
- «Диклак Геля»;
- «Гевкамена»;
- «Ортофена»;
- «Акульего жира»;
- «Терафлекса М»;
- «Бом-Бенге».
Несмотря на относительную безопасность местных лекарств, при длительном и бесконтрольном лечении они могут оказать негативное влияние на процесс вынашивания. Не стоит забывать о возможных аллергических реакциях и индивидуальной непереносимости компонентов.
Полезные процедуры
Ввиду небезопасности медикаментозного лечения будущим мамам следует уделить больше внимания профилактике рецидивов.
Полезными станут:
- физиопроцедуры (электрофорез, парафино- и грязелечение, обертывание глиной);
- лечебный массаж;
- умеренная физическая активность (йога для беременных, лечебная гимнастика, плавание);
- домашние компрессы из листьев лопуха, капусты, алое, картофельной кашицы;
- растирания «Бишофитом», медом, мумие.
Перечисленные лечебные мероприятия, кроме физиотерапии, легко выполнять в домашних условиях, но только по рекомендации врача.
 В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом
В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом
Особенности послеродового периода
Родоразрешение для женщины с ревматоидным артритом может послужить толчком для обострения болезни. Сказываются значительные физические нагрузки во время вынашивания и гормональные перестройки.
Настраиваться на негативный исход не следует, нужно просто предпринять превентивные меры:
- сразу после выписки из роддома посетить ревматолога и сдать необходимые анализы;
- обсудить с доктором вопрос о грудном вскармливании – лактация в некоторой степени облегчает течение ревматизма, но при потребности в медикаментозной терапии ее придется приостановить;
- показать малыша педиатру или профильному специалисту на предмет унаследования артрита;
- правильно распределять заботы по уходу за малышом, чтобы не перегружать суставы и ослабленный организм.
Поведение после рождения малыша ничем не отличается от остальных женщин, кроме более внимательного отношения к самочувствию.
Важные рекомендации по беременности при ревматоидном артрите
Во избежание проблем будущая мама должна на протяжении всей беременности заботиться о своем здоровье:
- соблюдать правильный режим дня, больше отдыхать, высыпаться;
- правильно питаться с преобладанием фруктов и овощей, богатых витаминами, морской рыбы, нежирного мяса, кальцийсодержащих продуктов;
- отказаться от курения, алкоголя, потребления вредной пищи (фаст-фуды, еда быстрого приготовления);
- носить удобную обувь и одежду из натуральных тканей;
- приобрести специальный поддерживающий бандаж для поясницы с целью минимизации нагрузки на позвоночник;
- неукоснительно выполнять медицинские рекомендации по сохранению плода и профилактике суставной патологии.
Ревматоидный артрит – не приговор для будущей матери. Необходим особенный образ жизни и более внимательное отношение к своему самочувствию во время планирования беременности, гестации и родов. Существует множество методов и рекомендаций, которые помогают справиться с болезнью, не отказываясь от радостей материнства.
Источник
Вспомогательные репродуктивные технологии могут быть показаны при низком качестве спермы или физических барьерах, препятствующих естественному зачатию.
Узнать цены…
Внутриматочное введение спермы применяется, если у женщины нет проблем с овуляцией, но сперматозоиды по какой-либо причине не могут добраться до яйцеклетки и оплодотворить ее.
Узнать стоимость…
Вспомогательные репродуктивные технологии могут помочь в случаях мужского бесплодия.
Подробнее…
Внутриматочное введение спермы может проводиться с использованием донорского материала.
Подробнее…
При выборе клиники обращайте внимание не только на технический уровень лабораторий, но и на репутацию его врачей.
Ознакомиться с клиникой…
Медицинские центры проводят лечение мужского и женского бесплодия с применением вспомогательных репродуктивных технологий.
Где проводят лечение?
Бездетных пар в мире становится все больше. Кто-то не торопится с рождением ребенка, потому что сосредоточен на карьере. Кто-то желает для начала обзавестись собственным жильем и не зависеть от родителей. Но немало и таких пар, которые, мечтая о детях, никак не могут дождаться заветных двух полосок на тесте. В чем же причины?
Затянувшееся ожидание или проблемы с зачатием?
Не стоит паниковать, если в течение нескольких месяцев регулярной половой жизни не удалось зачать ребенка. Вероятность зачатия совершенно здоровой женщины от совершенно здорового мужчины составляет лишь 25% за один менструальный цикл. Это объясняется также и тем фактом, что произойти это событие может лишь в определенный период, который называется фертильным. Его максимальная продолжительность для пары — не более шести дней. Поэтому самый простой ответ на вопрос, почему не получается забеременеть, если оба партнера здоровы, — это выбор «неправильных» дней. По статистике каждая вторая пара пытается зачать ребенка в неблагоприятные дни женского цикла. Происходит это либо по незнанию, либо по невнимательности, либо из-за ненасыщенной половой жизни. Чем лучше вы изучите свой организм, тем ближе окажетесь к желанной цели.
Ответ на вопрос, почему не получается забеременеть в период овуляции, не столь очевиден. Чтобы дать на него ответ, потребуется сдать множество анализов, пройти аппаратные исследования. Однако таковые назначаются лишь в случае, если в течение года пара не смогла добиться желаемого результата.
Как ускорить процесс зачатия
Если речь идет о паре месяцев неудачных попыток забеременеть, то волноваться не стоит. Возможно дело в причинах и факторах, не являющихся серьезным препятствием к зачатию:
- Нерегулярные или слишком частые половые акты, не совпадающие с фертильными днями.
- Возраст партнеров. С годами у женщин снижается способность яйцеклеток к оплодотворению, а овуляция наступает уже не в каждый менструальный цикл. У мужчин снижается количество и подвижность сперматозоидов.
- Прием некоторых лекарственных средств. Анальгетики, антибиотики, антидепрессанты и некоторые другие препараты негативно влияют на фертильность.
- Вредные привычки: курение, употребление алкоголя, наркотиков и даже кофеина снижает шансы забеременеть и произвести здоровое потомство.
- Ослабленный иммунитет и недостаток витаминов.
- Стресс.
Как повысить свои шансы на беременность в этих случаях? Вот несколько простых советов.
- Вести регулярную половую жизнь. Желательно между половыми актами делать перерыв в 3 дня. С одной стороны, это позволит накопить нужное количество сперматозоидов к каждой попытке. А с другой — нормализовать качественные показатели спермы и убрать застойные явления в репродуктивных органах мужчины.
- Отслеживать овуляцию и дни, благоприятные для зачатия. Фертильность находится под контролем естественных гормонов. Так, перед овуляцией в организме женщины происходит выброс лютеинизирующего гормона (ЛГ). Измерив его содержание, можно с высокой долей вероятности определить наступление овуляции. Поэтому имеет смысл приобрести тест для измерения уровня гормонов фертильности в домашних условиях. Неплохо зарекомендовали себя и другие способы определения лучшего времени для зачатия: календарный метод, измерение базальной температуры или определение овуляции по слюне.
- Полноценно питаться. Питание должно быть регулярным и сбалансированным. Обязательно включите в свой рацион медленные углеводы, белки (мясо, яйца и бобовые), молочные продукты, жиры (оливковое масло, жирную морскую рыбу, орехи), овощи и фрукты.
- Принимать фолиевую кислоту, витамины E и C. Вероятность забеременеть возрастает, если организм обеспечен необходимыми витаминами и минералами. Крепкий иммунитет способен поддерживать в норме баланс гормонов.
- Пить не менее двух литров воды в день. Лучший напиток во время подготовки к зачатию — это вода. Она ускоряет все обменные процессы и насыщает клетки влагой.
- Исключить стресс и отказаться от вредных привычек.
- Нормализовать режим.
- Сменить интенсивную физическую нагрузку на умеренную.
- Посетить психолога или психотерапевта.
- Отказаться от некоторых лекарственных препаратов.
Индивидуальная или семейная консультация со специалистом поможет найти психологические причины, препятствующие возникновению беременности. Часто именно установки партнеров или страхи провоцируют физические проблемы.
Диагностика проблем с зачатием
Если вышеперечисленные рекомендации не помогли, а количество месяцев бесплодных попыток приблизилось к 12, пора обратиться к врачу, который, скорее всего, направит вас на диагностику.
- Спермограмма. Дефекты спермы — наиболее частая причина бесплодия у мужчины. Анализ позволяет оценить важнейшие параметры этой биологической жидкости: объем, консистенцию, цвет эякулята, количество и концентрацию сперматозоидов, их строение и общую подвижность. Кроме того, спермограмма нередко включает тест на наличие в сперме бактерий, грибов и других микроорганизмов.
- Определение уровня гормонов. Стандартный перечень тестов для женщин следующий:
- кортизол, тиреотропный гормон (ТТГ);
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ);
- пролактин (и макропролактин);
- эстрадиол (E2).
Тесты для обоих партнеров:
- дегидроэпиандростерон-сульфат (ДЭА-S04) в сыворотке крови, или 17-кетостероиды (17-КС) — в моче;
- тестостерон;
- глобулин, связывающий половые гормоны (ГСПГ);
- 17-ОН прогестерон (17-ОП).
- Выявление инфекций. В ряде случаев причина бесплодия кроется в воспалительных процессах придатков, шейки или полости матки, о наличии которых женщина нередко даже не подозревает. Инфекции, передающиеся половым путем, у мужчин часто вообще протекают бессимптомно. Поэтому обязательно проводятся тесты на наличие ДНК микроорганизмов (или антител к ним):
- Chlamydia trachomatis (хламидии);
- Mycoplasma hominis и Mycoplasma genitalium (микоплазма);
- Ureaplasma urealyticum и Ureaplasma parvum (уреаплазма);
- Neisseria gonorrhoeae (гонококки);
- Trichomonas vaginalis (трихомонада).
- Иммунологические тесты и пробы на совместимость партнеров. Согласно статистике, до 1/5 всех случаев бесплодия приходится на иммунологические причины. Когда в ходе первичных исследований врачам не удается обнаружить причину бесплодия, проводится анализ сыворотки крови и спермы на выявление антител к сперматозоидам. Антиспермальные антитела могут содержаться в слизи шейки матки, семенной плазме, на поверхности сперматозоидов. В норме женский организм не должен вырабатывать таких антител, а мужской — не содержать в эякуляте более 55–60 Ед/мл (титр 1:200) антител к антигенам сперматозоидов.
- Исследование генетических факторов мужского и женского бесплодия. Частота хромосомных отклонений, согласно статистике, составляет в среднем 2,4 случая на 1000 человек. Для исследования берут кровь.
Кроме перечисленных выше видов лабораторных исследований, женщине необходимо сделать:
- УЗИ органов малого таза с оценкой кровотока;
- УЗИ щитовидной и молочной желез;
- маммографию;
- рентген черепа в области турецкого седла, где находится гипофиз;
- гистероскопию или лапароскопию, позволяющие сделать вывод о проходимости маточных труб.
Следует отметить, что выбор тестов для диагностики в каждом случае индивидуален. Обследование часто занимает несколько месяцев. Длительность объясняется в том числе и тем, что многие анализы могут быть проведены лишь в определенные фазы менструального цикла.
Причины проблем с зачатием
Если в результате исследования был поставлен диагноз «бесплодие», отчаиваться не стоит. Из общего числа бесплодных пар 40–60% могут в перспективе иметь своих детей в результате правильного лечения.
Но почему именно ваша пара стала жертвой этого диагноза и какие факторы могли спровоцировать проблемы? Условно все причины бесплодия можно разделить на три группы — сугубо женские, обусловленные особенностью строения и функционирования женского организма, сугубо мужские и общие, не имеющие гендерной принадлежности.
Для начала рассмотрим основные причины, приводящие к женскому бесплодию:
- Непроходимость или отсутствие маточных труб. Непроходимость, как правило, является результатом спаечного процесса. Спайки препятствуют движению сперматозоидов, а также не позволяют оплодотворенному ооциту опуститься в полость матки. Отсутствие маточных труб возникает в результате хирургического вмешательства, связанного, например, с внематочной беременностью.
- Спаечный процесс в малом тазу. Он является следствием операций, воспалительного процесса, эндометриоза. Спайки препятствуют попаданию яйцеклетки в трубу.
- Различные патологии или отсутствие матки. Патология матки может быть врожденной (внутриматочная перегородка, двурогая матка, удвоение матки и др.) и приобретенной (удаление или рубцы на матке после операций, миома матки, эндометрит, аденомиоз, полипы, кисты, гиперплазия эндометрия).
- Длительное отсутствие первой беременности. Вследствие невостребованности репродуктивных органов в них нарушается микроциркуляция, гормональная регуляция становится несовершенной, что является веской причиной того, что беременность долго не наступает.
Причины мужского бесплодия обычно следующие:
- Эякуляторные расстройства. Это отсутствие или недостаточное количество спермы, нехватка в ней сперматозоидов. Кроме того, может отмечаться слабая подвижность сперматозоидов или ретроградная эякуляция.
- Эректильная дисфункция.
- Анатомические изменения половых органов мужчины. Например, гипоспадия, при которой отверстие мочеиспускательного канала открывается не в головке полового члена, а у корня мошонки, в результате чего сперма не попадает во влагалище женщины. Другим вариантом анатомического бесплодия является непроходимость или врожденное отсутствие семявыносящих протоков.
- Повреждение сперматогенного эпителия. Произойти это может, например, в результате облучения, химиотерапии, воздействия токсических веществ или высоких температур, инфекции, травмы мошонки, водянки яичек. Как результат — в яичках снижается либо прекращается выработка сперматозоидов.
К третьей группе относятся причины общего характера (о них мы подробно рассказали ранее):
- Гормональные нарушения.
- Генетические, хромосомные нарушения.
- Воспалительные процессы и инфекции.
В большинстве случаев решить проблемы удается назначением гормональной, противовоспалительной или противовирусной терапии, а также путем лапароскопической операции. Однако в ряде случае показаны вспомогательные репродуктивные технологии (ВРТ).
Есть проблема — есть решение: вспомогательные репродуктивные технологии
Термин «ВРТ» объединяет методы лечения бесплодия, при применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма.
Это интересно
Россия входит в десятку стран-лидеров по развитию репродуктивных технологий. Первый «ребенок из пробирки» в СССР родился в 1986 году. А сегодня в России работает почти две сотни клиник, которые на бюджетной или коммерческой основе помогают парам, не способным зачать ребенка естественным путем.
К вспомогательным репродуктивным технологиям относятся:
- Искусственная инсеминация с использованием спермы мужа или донора. Этот метод применяется, если у женщины нет проблем с овуляцией, но сперматозоиды по какой-либо причине не могут добраться до яйцеклетки и оплодотворить ее. В этом случае сперматозоиды при помощи катетера вводят непосредственно в полость матки, тем самым увеличивая шансы на зачатие ребенка.
- Экстракорпоральное оплодотворение (ЭКО). Это один из наиболее эффективных и распространенных методов, который показан при низком качестве спермы или физических барьерах, препятствующих естественному зачатию. В схему классического ЭКО входит стимуляция яичников, их пункция, подготовка яйцеклеток и сперматозоидов, оплодотворение в пробирке и перенос эмбриона в полость матки.
- Инъекция сперматозоида в цитоплазму ооцита (ИКСИ). Этот метод используется, если сперматозоиду требуется помощь в оплодотворении яйцеклетки. Врач отбирает наиболее здоровую половую клетку партнера и с помощью микроиглы вводит ее внутрь женской клетки.
- Криоконсервация половых клеток и эмбрионов. Этот метод позволяет отсрочить факт беременности путем сохранения здоровых клеток на длительный период времени. Также к методам ВРТ относят использование донорских ооцитов, спермы и даже эмбрионов. Порой причина бесплодия заключается в патологии родительских половых клеток. Преодолеть эту проблему помогает банк спермы или яйцеклеток.
- Суррогатное материнство. Это единственный выход, когда женщина физически не способна к беременности и родам. Например, у нее удалена матка или в анамнезе имеется тяжелая хроническая болезнь.
К сведению
Согласно последнему Регистру ВТР, подготовленному Российской ассоциацией репродукции человека, среди всех методов ВТР наиболее часто используется ЭКО с ИКСИ. В 2014 году его доля составила 40,1% от всех циклов. Второе место уверенно держит ЭКО с результатом 30,5% от всех циклов ВРТ.
Безусловно, процедуры ВРТ стоят дорого и не всегда с первой же попытки дают положительные результаты. Однако для многих бесплодных пар это — единственная возможность стать родителями.
Источник

