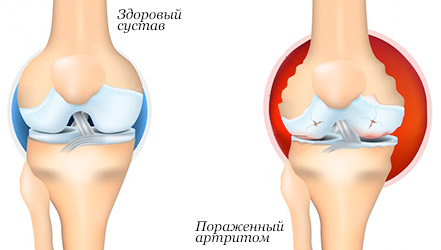
Артрит реферат физическая культура
Министерство образования и науки Украины
Открытый международный университет развития человека “Украина”
Горловский филиал
Кафедра физической реабилитации
РЕФЕРАТ
по дисциплине: Лечебная физкультура
ТЕМА: ”Применение лечебной физической культуры при ревматоидном артрите”
Выполнил:
студент 2-го курса группы ФР-06
дневного отделения
факультета “Физическая реабилитация”
Железняк Игорь Витальевич
2009
Лечебная физкультура, применяемая к больным ревматоидным артритом
Лечебную физическую культуру при ревматоидном артрите назначают с учетом клинического течения заболевания (стадия, форма, функциональное состояние ОДА, сердечно-сосудистой и дыхательной систем), возраста, пола, уровня физического развития, характера физических нагрузок в быту и на производстве, а также с учетом реакции кардиореспираторной системы на физическую нагрузку [8].
ЛГ целесообразно начинать в острую стадию заболевания при некотором уменьшении острых проявлений и снижении температуры тела до субфебрильных цифр (в среднем на 3- 6-й день от начала медикаментозного лечения). В этот период при сохранении покоя пораженных суставов большое внимание должно уделяться функциям кровообращения и дыхания (профилактика влияния гипокинезии, скрытой дыхательной и сердечной недостаточности). С этой целью используются статические дыхательные упражнения с постепенным углублением дыхания и замедлением выдоха, а также увеличивающие экскурсию диафрагмы. Соотношение дыхательных упражнений к другим в этом периоде 3:1.
Для поддержания окислительно-восстановительных процессов в организме, облегчения деятельности сердца в острую стадию заболевания применяются упражнения для непораженных суставов в облегченных исходных положениях.
Непременным условием выполнения всех упражнений при ревматоидном артрите в любой стадии заболевания является предварительное расслабление скелетных мышц [9].
Для предупреждения сгибательных контрактур и сохранения функционально-выгодного положения конечности по мере освоения больными упражнений в расслаблении необходимо вводить лечение положением, рекомендовать частую смену положений тела и конечностей.
Функционально выгодные положения при лечении ревматоидного артрита (по А.А. Лепорскому)
1. При поражении суставов шейного отдела позвоночника.
И. п. — сидя: голова несколько разогнута, подбородок приподнят на 2,5 — 3 см (линия, соединяющая угол глаза и козелок уха, в норме расположена горизонтально).
2. При поражении суставов верхних конечностей.
И. п. — лежа, сидя: плечевой сустав — отведение до 30°, локтевой сустав — сгибание до 90-105° (второй вариант — разгибание до 180°), положение предплечья — среднее между пронацией и супинацией, лучезапястный сустав — разгибание до 180°, отведение в сторону лучевой кости до 30°, пястно-фаланговые суставы — сгибание до 135°, межфаланговые суставы — сгибание до 135° (кисть захватывает теннисный мяч).
Примерный комплекс упражнений для больных ревматоидным артритом с поражением кисти
И.П. — сидя за столом.
1.И.П. — кисти на краю стола, параллельно друг другу. Повороткистей ладонями вверх, вниз (8-10 раз).
2. И.П. — то же. Опустить 1-ый палец за край стола, и и.п.(8-10 раз)
3. И.П. — кисти на столе. Поднимание кистей и опускание (1-ый палец отведен) (8-10 раз).
4. — то же. Поднимание пальцев, опускание. (Ладонь прижата к столу) (8-10 раз).
5. Руки вперед, пальцы сжаты в кулак. Круговые движения кистями внутрь (4-6 раз).
6. Руки на столе. Приведение в л/з суставе (внутрь, 4-6 раз).
7. И.П. — локти на столе вместе, кисти вместе. 1 -2 разведение локтей в стороны (скольжением), не разъединяя кистей; 3-4 соединение локтей (8- 10 раз).
8. И.П. — локти на столе, кисти соединены, пальцы разведены. 1-2-3-4″собрать» пальцы в горстку с напряжением. 1-2-3-4 — соединить кисти (ладони вместе) (6-8 раз).
9. И.П. — кисти на столе. 1-2 — сгибая пальцы собрать кисть в неполный кулак с напряжением, 3-4 — расслабить пальцы (6-8 раз).
10.И.П. — кисти на ребре. 1-2 — «ворота закрыть» — согнуть кисти в пястно-фаланговых суставах, 3-4 — разогнуть «ворота открыть» (6-8 раз).
11.Ладонь на ребре. Отведение большого пальца (6-8 раз).
12. Руки на столе, согнуты в локтях. Сжимаем пальцы в кулак — сначала фаланги, потом полностью в кулак (6-8 раз).
13. Ладонь на ребре. Отведение и приведение каждого пальца (8-10 раз).
14. И.П. — то же. Круговые движения большим пальцем к себе (4-6 раз).
15. Руки перед грудью, ладони вместе, локти вместе. Наклон ладонями вправо — влево (8-10 раз).
16.Ладонь на ребре. «Колечки» — каждым пальцем «поздороваться» с большим пальцем. (8-10 раз).
17.И. П. — 1-ые пальцы отведены на палке, четыре пальца обхватывают палку. 1-2 выпрямить пальцы, 3-4 согнуть. (8-10 раз).
18.И. П. — палка сжата руками. 1 поднять большой палец, положить его на палку, 2 опустить вниз. (4-6 раз).
19.Ладонь на ребре, шарик в руках. На 1-2-3 сжать шарик, на 4-5-6 ослабить пальцы (4-6 раз).
20. Палка вертикально на столе. Перебираем пальцами палку снизу вверх. Одна рука, за тем другая (4-6 раз).
21.Манипуляция с мелкими губками. По одной губке набираем полную кисть, делаем два — три сжатия кисти и выбрасываем губки, и вновь набор в кисть (2-3 раза).
22.Потереть ладони друг о друга (10-12 раз).
23.Шарик под лучезапястной сустав. Поднимаем кисть кверху. Пальцы вместе. (5-6 раз).
24. Покатать шарик раскрытой кистью в сторону к себе. (5-7 раз).
25. Рука на локоть, шарик обхватываем кистью. Вращение кисти в лучезапястном суставе только к себе (5-6 раз).26-Шарики, зажатые кистью проводим к плечам — вдох (хлопнуть).
Выдох — опуская шарики. (5-6 раз)
27.»Бокс» с шариками. (5-6 раз).
28. Упражнение с конусом. Сжатие кисти со счетом 1-2-3-4-5 и разгибанием 1-2-3-4-5. (изометрическое сжатие). Повторять 5-6 раз.
29. Раскатывание палки кистью под лучезапястной сустав (ладонью, ребром и тыльной поверхностью кисти). (5-6 раз).
30. Выполнение изометрических упражнений с фиксацией пястно-фаланговых и межфаланговьх суставов кисти твердыми «бубликами» отпирамид. (5-6 раз).
3. При поражении суставов нижних конечностей.
И. п. — лежа на спине: тазобедренный сустав — разгибание до 180°, отведение до 15-25°, ротация кнаружи на 35-45°; коленный сустав — разгибание до 180°, голеностопный сустав — разгибание до 90° (не допускать варусного или вальгусного положения стопы).
Исходное положение — лежа на животе: тазобедренный сустав — разгибание до 180°, отведение до 15-25°, ротация кнаружи на 10-15°.
Подготовка больного к вставанию и ходьбе начинается через 3-4 дня от начала занятий ЛГ при отсутствии выраженных экссудативных явлений в коленных суставах. С этой целью назначаются упражнения с изометрическим напряжением прямой головки четырехглавой мышцы бедра.
В подостром периоде заболевания вводятся, помимо статических, динамические дыхательные упражнения, активно-пассивные и активные движения в пораженных суставах в последовательности: расслабление мышц, раскачивания, махи, свободные движения и изометрические напряжения мышц, со снарядами. После каждого упражнения — расслабление работавших мышц. В одном и том же суставе движение выполняется многократно до достижения максимальной, безболезненной амплитуды. Затем аналогичная работа проводится с другими суставами. Через 3-5 мин повторяются движения в одном и том же суставе в чередовании с релаксирующими и дыхательными упражнениями.
При заболеваниях суставов наблюдается повышение тонуса мышц, производящих сгибание и приведение, и снижение его в мышцах, разгибающих и отводящих конечность. Так, при заболевании коленного сустава повышается тонус мышцы, напрягающей широкую фасцию бедра, наружной головки четырехглавой, полусухожильной, полуперепончатой, двуглавой бедра, икроножной, собственной связки надколенника, сухожилий портняжной, нежной и полусухожильной, грудопоясничного отдела кресцово-остистой. Снижен тонус четырехглавой мышцы (кроме наружной головки). Вялыми оказываются мышцы: ягодичные — при поражении тазобедренного сустава; разгибатели голени и стопы — при поражении голеностопного сустава; дельтовидная, подостная, малая круглая — при заболевании плечевого сустава; малая трехглавая плеча — при поражении локтевого сустава; разгибатели кисти и пальцев — при изменениях в лучезапястном суставе; межкостные — при поражении суставов пальцев. Поэтому при выполнении упражнений особое внимание уделяется разгибанию и отведению конечностей.
В подострый период заболевания начинают тренировку в ходьбе по палате, затем по коридору и лестнице. Назначают массаж, затем трудотерапию и в конце периода — механотерапию.
ЛГ в остром периоде проводят по 10-15 мин 2 раза в день, в подострую стадию и в период выздоровления 3-5 раз в день по 30—40 мин. При этом одно занятие проводят с инструктором, остальные самостоятельно. Критериями количества повторений движений в суставе являются нарастание амплитуды и безболезненность при этом. Перед ЛФК запрещается прием обезболивающих средств.
Эффективность проведенного курса лечения оценивается по увеличению амплитуды движения в пораженных суставах, силы мышц и повышению физической работоспособности больного.
В период ремиссии рекомендуются занятия ЛФК с постепенным увеличением физической нагрузки, выполнением дыхательных и релаксирующих упражнений.
Основные физические упражнения аэробной направленности
Выполнение упражнений аэробной направленности не требует большой скорости или силы, предъявляя, однако, достаточно высокие требования к сердечно-сосудистой системе с точки зрения обеспечения мышц кислородом для образования энергии, хотя понятие «анаэробный» означает «без кислорода». Анаэробным видом активности является спринт — своеобразный кратковременный «всплеск» усилия. Выполнение анаэробного упражнения основано на метаболических процессах, которым для производства энергии не требуется кислород. Эти процессы приводят к утомлению в течение относительно небольшого отрезка времени.
Из этих двух видов двигательной активности более предпочтительным для лиц, которые болеют артритом и хотят укрепить свое здоровье, является аэробный, поскольку энергозатраты определяются количеством кислорода, используемым работающими мышцами во время физической нагрузки. Двигательная активность аэробной направленности характеризуется меньшей интенсивностью и большей продолжительностью, поэтому при выполнении аэробных упражнений расходуется значительно больше энергии по сравнению с анаэробными. Более того, при выполнении аэробных упражнений легче контролировать ЧСС и, следовательно, придерживаться рекомендуемых пределов, в то время как выполнение анаэробных упражнений связано с риском превышения рекомендуемого предела, что может оказаться весьма опасным в случае, если больной страдает сердечно-сосудистым заболеванием. Кроме того, упражнения анаэробного характера, по-видимому, оказывают более значительную нагрузку на скелетно-мышечную систему по сравнению с аэробными упражнениями.
В качестве первых упражнений аэробного характера, которые рекомендуются больным артритом со средней степенью болевых ощущений и воспаления суставов, являются ходьба, езда на велосипеде, а для тех, кто по уровню функциональной способности относится к первой и второй категориям, — еще и бег трусцой. Каждый из этих видов активности имеет свои положительные и отрицательные стороны.
Ходьба.
По мнению большинства специалистов, ходьба — наиболее подходящий вид аэробной активности для многих больных, страдающих артритом. Для занятий требуется лишь пара хорошей обуви. Ходьба — один из видов двигательной активности, характеризующийся наименьшей вероятностью усугубления скелетно-мышечных нарушений. Интенсивность нагрузок очень легко контролируется, поэтому заниматься ходьбой, достигая желаемого тренировочного эффекта, могут многие люди с системными проявлениями артрита либо других хронических заболеваний, включая коронарную болезнь сердца. Исследования, проведенные Томом Р. Томасом и Беном Р. Лондери, показали, что энергозатраты при ходьбе с высокой скоростью приближаются к энергозатратам, отмечаемым при беге трусцой.
При поражении артритом одного или нескольких суставов, на которые приходится масса тела (голеностопный, коленный, тазобедренный), может возникнуть тенденция компенсации за счет изменения походки. Этого нельзя допускать, так как подобная компенсация нередко приводит к дополнительной нагрузке на другие суставы. Гари Янкер и Кети Бартон в своей книге «Медицина ходьбы» вместо прихрамывания, т. е. вместо того чтобы делать короткий шаг ногой, пораженной артритом, и более длинный — здоровой ногой рекомендуют делать более короткие шаги обеими ногами. По мере привыкания к ходьбе вам следует постепенно увеличивать длину шага обеими ногами.
Бег трусцой.
Этот вид бега оказывает такое же положительное влияние, как и ходьба. Единственное различие заключается в том, что при беге трусцой ступня ударяется о поверхность с силой, в 3-4 раза превышающей массу тела. Эта сила передается суставам и со временем при превышении объема тренировочных нагрузок может усугубить ваш недуг. В отличие от бега трусцой, при ходьбе сила, действующая на суставы, всего в 1-1,5 раза больше массы тела. Кроме того, бег трусцой, как правило, характеризуется более высокой интенсивностью, что нередко приводит к тому, что ЧСС превышает безопасный предел. Однако при желании заниматься этим видом активности, рекомендуется начинать с занятий ходьбой, а затем перейти к чередованию ходьбы и бега трусцой. При разумном подходе многие больные артритом средней степени со временем могут включить бег трусцой в свою программу занятий.
Упражнения для увеличения амплитуды движений и упражнения на растягивание
Артрит ограничивает способность больного выполнять движения в суставе с полной амплитудой. Это обусловливает более низкий уровень функциональной способности либо пониженную способность выполнять обычные виды деятельности (например, нагнуться, чтобы достать какую-либо вещь, работа в саду и т. п.).
В настоящее время принято, что упражнения для увеличения амплитуды движений — важное «лекарство» для повышения уровня функциональной способности. Особенно эффективны упражнения, предусматривающие растяжение в конце занятия. Упражнения для увеличения амплитуды движений и упражнения на растягивание рекомендуется выполнять в начале и конце тренировочного занятия (рис.6).

Рис. 6 — Продолжительность выполнения различных упражнений во время тренировочного занятия
Начинать тренировочные занятия с этих упражнений необходимо для того, чтобы размять тело и снизить вероятность получения травмы. Выполнять их после упражнений аэробной направленности значительно легче, поскольку повысилась температура тканей вокруг суставов, сделав их более податливыми.
Применяются упражнения для увеличения амплитуды движений и упражнения на растягивание для всех групп мышц. Ежедневное выполнение их приведет к определенному снижению степени тугоподвижности, а также к увеличению гибкости.
Никогда не следует растягиваться или выполнять любое из этих упражнений до появления болевых ощущений либо значительного усиления боли, которую вы испытывали перед началом занятия. При возникновении внезапной острой боли немедленно прекратите упражнения. Кроме того, прежде чем выполнять упражнения, посоветуйтесь с врачом, особенно если перенесли операцию на суставе или ваш уровень функциональной способности соответствует третьей категории.
Упражнения для увеличения амплитуды движений рекомендуется повторять 3-5 раз при отсутствии заметных признаков воспаления. В противном случае следует ограничиться одним — двумя повторениями. Не забывайте, что упражнения для увеличения амплитуды движений следует выполнять медленно, контролируя движения.
Упражнения на растягивание выполняют перед и после аэробной части тренировочного занятия по 1-3 раза. Растянувшись, задерживайтесь в каждом положении 10-20 с, избегая резких движений. Если имеются явные признаки воспаления, ограничьтесь легким выполнением одного-двух повторений. Не задерживайте дыхание.
Список литературы
1. Боголюбов В.М. Внутренние болезни. – М.: Медицина, 1983. – 528 с.
2. Лечебная физическая культура: Справочник / Под ред. Проф. В.А. пифанова. – М.: Медицина, 2004. – 592 с.
3. Лечебная физкультура: Новейший справочник / Под общей ред. проф. Т.А. Евдокимовой. – М.: Изд-во Эксмо, 2003. – 862 с., ил.
4. Мошков В.Н. Лечебная физическая культура в клинике внутренних болезней.– М.: Медицина, 1982. – 223 с.
5. Ревматоидный артрит. Диагностика и лечение / Под ред. В.Н. Коваленко. — К.: Морион, 2001. — 272 с.
6. Физическая реабилитация: Учебник для академий и институтов физической культуры / Под общей ред. проф. С.Н. Попова. – Ростов н/Д: изд-во «Феникс», 1999. – 608 с.
Источник
Ëå÷åáíàÿ ôèçêóëüòóðà äëÿ áîëüíûõ ðåâìàòîèäíûì àðòðèòîì, åå íàçíà÷åíèå ñ ó÷åòîì òå÷åíèÿ çàáîëåâàíèÿ, ïîêàçàíèÿ è ïðîòèâîïîêàçàíèÿ. Çíà÷åíèå ðåãóëÿðíîñòè çàíÿòèé è ñèñòåìàòè÷åñêîãî óâåëè÷åíèÿ íàãðóçêè. Ôèçè÷åñêèå óïðàæíåíèÿ àýðîáíîé íàïðàâëåííîñòè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìèíèñòåðñòâî îáðàçîâàíèÿ è íàóêè ÐÔ
ÔÃÀÎÓ ÂÏÎ Ñåâåðî-Âîñòî÷íûé ôåäåðàëüíûé óíèâåðñèòåò èì. Ì.Ê. Àììîñîâà
Èíæåíåðíî-òåõíè÷åñêèé èíñòèòóò
Ðåôåðàò íà òåìó
«Ëå÷åáíàÿ ôèçêóëüòóðà ïðè ðåâìàòîèäíîì àðòðèòå»
Âûïîëíèëà: ñò. ãð. ÈÒÈ ÝÓÍ-12
Àëåêñååâà Íþðãóÿíà
ã. ßêóòñê, 2014 ã.
Ñîäåðæàíèå
- Ââåäåíèå
- Ëå÷åáíàÿ ôèçêóëüòóðà, ïðèìåíÿåìàÿ ê áîëüíûì ðåâìàòîèäíûì àðòðèòîì
- Îñíîâíûå ôèçè÷åñêèå óïðàæíåíèÿ àýðîáíîé íàïðàâëåííîñòè
- Èñïîëüçîâàííàÿ ëèòåðàòóðà
ëå÷åáíàÿ ôèçêóëüòóðà ðåâìàòîèäíûé àðòðèò
Âî âðåìÿ îñíîâíîãî ïåðèîäà âûïîëíÿåòñÿ áàçîâûé êîìïëåêñ óïðàæíåíèé. Çàíÿòèÿ ïðîõîäÿò åæåäíåâíî â òå÷åíèå äâóõ íåäåëü, êàæäîå äëèòñÿ îêîëî ïîëó÷àñà.
Çàêëþ÷èòåëüíûé ýòàï ïðîâîäèòñÿ ïåðåä ñàìîé âûïèñêîé: âðà÷ îáó÷àåò áîëüíîãî óïðàæíåíèÿì, êîòîðûå îí ñìîæåò äåëàòü äîìà.
Ëà öåëåñîîáðàçíî íà÷èíàòü â îñòðóþ ñòàäèþ çàáîëåâàíèÿ ïðè íåêîòîðîì óìåíüøåíèè îñòðûõ ïðîÿâëåíèé è ñíèæåíèè òåìïåðàòóðû òåëà äî ñóáôåáðèëüíûõ öèôð (â ñðåäíåì íà 3 — 6-é äåíü îò íà÷àëà ìåäèêàìåíòîçíîãî ëå÷åíèÿ).  ýòîò ïåðèîä ïðè ñîõðàíåíèè ïîêîÿ ïîðàæåííûõ ñóñòàâîâ áîëüøîå âíèìàíèå äîëæíî óäåëÿòüñÿ ôóíêöèÿì êðîâîîáðàùåíèÿ è äûõàíèÿ (ïðîôèëàêòèêà âëèÿíèÿ ãèïîêèíåçèè, ñêðûòîé äûõàòåëüíîé è ñåðäå÷íîé íåäîñòàòî÷íîñòè). Ñ ýòîé öåëüþ èñïîëüçóþòñÿ ñòàòè÷åñêèå äûõàòåëüíûå óïðàæíåíèÿ ñ ïîñòåïåííûì óãëóáëåíèåì äûõàíèÿ è çàìåäëåíèåì âûäîõà, à òàêæå óâåëè÷èâàþùèå ýêñêóðñèþ äèàôðàãìû. Ñîîòíîøåíèå äûõàòåëüíûõ óïðàæíåíèé ê äðóãèì â ýòîì ïåðèîäå 3: 1.
Äëÿ ïîääåðæàíèÿ îêèñëèòåëüíî-âîññòàíîâèòåëüíûõ ïðîöåññîâ â îðãàíèçìå, îáëåã÷åíèÿ äåÿòåëüíîñòè ñåðäöà â îñòðóþ ñòàäèþ çàáîëåâàíèÿ ïðèìåíÿþòñÿ óïðàæíåíèÿ äëÿ íåïîðàæåííûõ ñóñòàâîâ â îáëåã÷åííûõ èñõîäíûõ ïîëîæåíèÿõ.
Íåïðåìåííûì óñëîâèåì âûïîëíåíèÿ âñåõ óïðàæíåíèé ïðè ðåâìàòîèäíîì àðòðèòå â ëþáîé ñòàäèè çàáîëåâàíèÿ ÿâëÿåòñÿ ïðåäâàðèòåëüíîå ðàññëàáëåíèå ñêåëåòíûõ ìûøö.
Äëÿ ïðåäóïðåæäåíèÿ ñãèáàòåëüíûõ êîíòðàêòóð è ñîõðàíåíèÿ ôóíêöèîíàëüíî-âûãîäíîãî ïîëîæåíèÿ êîíå÷íîñòè ïî ìåðå îñâîåíèÿ áîëüíûìè óïðàæíåíèé â ðàññëàáëåíèè íåîáõîäèìî ââîäèòü ëå÷åíèå ïîëîæåíèåì, ðåêîìåíäîâàòü ÷àñòóþ ñìåíó ïîëîæåíèé òåëà è êîíå÷íîñòåé.
Ôóíêöèîíàëüíî âûãîäíûå ïîëîæåíèÿ ïðè ëå÷åíèè ðåâìàòîèäíîãî àðòðèòà (ïî À.À. Ëåïîðñêîìó)
Ïðèïîðàæåíèèñóñòàâîâøåéíîãîîòäåëàïîçâîíî÷íèêà.È.ï. — ñèäÿ: ãîëîâà íåñêîëüêî ðàçîãíóòà, ïîäáîðîäîê ïðèïîäíÿò íà 2,5 — 3 ñì (ëèíèÿ, ñîåäèíÿþùàÿ óãîë ãëàçà è êîçåëîê óõà, â íîðìå ðàñïîëîæåíà ãîðèçîíòàëüíî).
Ïðèïîðàæåíèèñóñòàâîââåðõíèõêîíå÷íîñòåé.È.ï. — ëåæà, ñèäÿ: ïëå÷åâîé ñóñòàâ — îòâåäåíèå äî 30°, ëîêòåâîé ñóñòàâ — ñãèáàíèå äî 90-105° (âòîðîé âàðèàíò — ðàçãèáàíèå äî 180°), ïîëîæåíèå ïðåäïëå÷üÿ — ñðåäíåå ìåæäó ïðîíàöèåé è ñóïèíàöèåé, ëó÷åçàïÿñòíûé ñóñòàâ — ðàçãèáàíèå äî 180°, îòâåäåíèå â ñòîðîíó ëó÷åâîé êîñòè äî 30°, ïÿñòíî-ôàëàíãîâûå ñóñòàâû — ñãèáàíèå äî 135°, ìåæôàëàíãîâûå ñóñòàâû — ñãèáàíèå äî 135° (êèñòü çàõâàòûâàåò òåííèñíûé ìÿ÷).
Ïðèìåðíûé êîìïëåêñ óïðàæíåíèé äëÿ áîëüíûõ ðåâìàòîèäíûì àðòðèòîì ñ ïîðàæåíèåì êèñòè
È.Ï. — ñèäÿçàñòîëîì.
1. È.Ï. — êèñòè íà êðàþ ñòîëà, ïàðàëëåëüíî äðóã äðóãó. Ïîâîðîòêèñòåé ëàäîíÿìè ââåðõ, âíèç (8-10 ðàç).
È.Ï. — òî æå. Îïóñòèòü 1-ûé ïàëåö çà êðàé ñòîëà, è è. ï. (8-10 ðàç)
È.Ï. — êèñòè íà ñòîëå. Ïîäíèìàíèå êèñòåé è îïóñêàíèå (1-ûé ïàëåö îòâåäåí) (8-10 ðàç).
òî æå. Ïîäíèìàíèå ïàëüöåâ, îïóñêàíèå. (Ëàäîíü ïðèæàòà ê ñòîëó) (8-10 ðàç).
Ðóêè âïåðåä, ïàëüöû ñæàòû â êóëàê. Êðóãîâûå äâèæåíèÿ êèñòÿìè âíóòðü (4-6 ðàç).
Ðóêè íà ñòîëå. Ïðèâåäåíèå â ë/ç ñóñòàâå (âíóòðü, 4-6 ðàç).
È.Ï. — ëîêòè íà ñòîëå âìåñòå, êèñòè âìåñòå. 1 — 2 ðàçâåäåíèå ëîêòåé â ñòîðîíû (ñêîëüæåíèåì), íå ðàçúåäèíÿÿ êèñòåé; 3-4 ñîåäèíåíèå ëîêòåé (8 — 10 ðàç).
È.Ï. — ëîêòè íà ñòîëå, êèñòè ñîåäèíåíû, ïàëüöû ðàçâåäåíû. 1-2-3-4″ñîáðàòü» ïàëüöû â ãîðñòêó ñ íàïðÿæåíèåì. 1-2-3-4 — ñîåäèíèòü êèñòè (ëàäîíè âìåñòå) (6-8 ðàç).
È.Ï. — êèñòè íà ñòîëå. 1-2 — ñãèáàÿ ïàëüöû ñîáðàòü êèñòü â íåïîëíûé êóëàê ñ íàïðÿæåíèåì, 3-4 — ðàññëàáèòü ïàëüöû (6-8 ðàç).
È.Ï. — êèñòè íà ðåáðå. 1-2 — «âîðîòà çàêðûòü» — ñîãíóòü êèñòè â ïÿñòíî-ôàëàíãîâûõ ñóñòàâàõ, 3-4 — ðàçîãíóòü «âîðîòà îòêðûòü» (6-8 ðàç).
Ëàäîíü íà ðåáðå. Îòâåäåíèå áîëüøîãî ïàëüöà (6-8 ðàç).
Ðóêè íà ñòîëå, ñîãíóòû â ëîêòÿõ. Ñæèìàåì ïàëüöû â êóëàê — ñíà÷àëà ôàëàíãè, ïîòîì ïîëíîñòüþ â êóëàê (6-8 ðàç).
Ëàäîíü íà ðåáðå. Îòâåäåíèå è ïðèâåäåíèå êàæäîãî ïàëüöà (8-10 ðàç).
È.Ï. — òî æå. Êðóãîâûå äâèæåíèÿ áîëüøèì ïàëüöåì ê ñåáå (4-6 ðàç).
15. Ðóêè ïåðåä ãðóäüþ, ëàäîíè âìåñòå, ëîêòè âìåñòå. Íàêëîí ëàäîíÿìè âïðàâî — âëåâî (8-10 ðàç).
16. Ëàäîíü íà ðåáðå. «Êîëå÷êè» — êàæäûì ïàëüöåì «ïîçäîðîâàòüñÿ» ñ áîëüøèì ïàëüöåì. (8-10 ðàç).
17. È.Ï. — 1-ûå ïàëüöû îòâåäåíû íà ïàëêå, ÷åòûðå ïàëüöà îáõâàòûâàþò ïàëêó. 1-2 âûïðÿìèòü ïàëüöû, 3-4 ñîãíóòü. (8-10 ðàç).
18. È.Ï. — ïàëêà ñæàòà ðóêàìè. 1 ïîäíÿòü áîëüøîé ïàëåö, ïîëîæèòü åãî íà ïàëêó, 2 îïóñòèòü âíèç. (4-6 ðàç).
19. Ëàäîíü íà ðåáðå, øàðèê â ðóêàõ. Íà 1-2-3 ñæàòü øàðèê, íà 4-5-6 îñëàáèòü ïàëüöû (4-6 ðàç).
20. Ïàëêà âåðòèêàëüíî íà ñòîëå. Ïåðåáèðàåì ïàëüöàìè ïàëêó ñíèçó ââåðõ. Îäíà ðóêà, çà òåì äðóãàÿ (4-6 ðàç).
21. Ìàíèïóëÿöèÿ ñ ìåëêèìè ãóáêàìè. Ïî îäíîé ãóáêå íàáèðàåì ïîëíóþ êèñòü, äåëàåì äâà — òðè ñæàòèÿ êèñòè è âûáðàñûâàåì ãóáêè, è âíîâü íàáîð â êèñòü (2-3 ðàçà).
22. Ïîòåðåòü ëàäîíè äðóã î äðóãà (10-12 ðàç).
23. Øàðèê ïîä ëó÷åçàïÿñòíîé ñóñòàâ. Ïîäíèìàåì êèñòü êâåðõó. Ïàëüöû âìåñòå. (5-6 ðàç).
Ïîêàòàòü øàðèê ðàñêðûòîé êèñòüþ â ñòîðîíó ê ñåáå. (5-7 ðàç).
Ðóêà íà ëîêîòü, øàðèê îáõâàòûâàåì êèñòüþ. Âðàùåíèå êèñòè â ëó÷åçàïÿñòíîì ñóñòàâå òîëüêî ê ñåáå (5-6 ðàç).26-Øàðèêè, çàæàòûå êèñòüþ ïðîâîäèì ê ïëå÷àì — âäîõ (õëîïíóòü).
Âûäîõ — îïóñêàÿ øàðèêè. (5-6 ðàç)
27. «Áîêñ» ñ øàðèêàìè. (5-6 ðàç).
Óïðàæíåíèå ñ êîíóñîì. Ñæàòèå êèñòè ñî ñ÷åòîì 1-2-3-4-5 è ðàçãèáàíèåì 1-2-3-4-5. (èçîìåòðè÷åñêîå ñæàòèå). Ïîâòîðÿòü 5-6 ðàç.
Ðàñêàòûâàíèå ïàëêè êèñòüþ ïîä ëó÷åçàïÿñòíîé ñóñòàâ (ëàäîíüþ, ðåáðîì è òûëüíîé ïîâåðõíîñòüþ êèñòè). (5-6 ðàç).
Âûïîëíåíèå èçîìåòðè÷åñêèõ óïðàæíåíèé ñ ôèêñàöèåé ïÿñòíî-ôàëàíãîâûõ è ìåæôàëàíãîâüõ ñóñòàâîâ êèñòè òâåðäûìè «áóáëèêàìè» îò ïèðàìèä. (5-6 ðàç).
Ïðèïîðàæåíèèñóñòàâîâíèæíèõêîíå÷íîñòåé.È.ï. — ëåæà íà ñïèíå: òàçîáåäðåííûé ñóñòàâ — ðàçãèáàíèå äî 180°, îòâåäåíèå äî 15-25°, ðîòàöèÿ êíàðóæè íà 35-45°; êîëåííûé ñóñòàâ — ðàçãèáàíèå äî 180°, ãîëåíîñòîïíûé ñóñòàâ — ðàçãèáàíèå äî 90° (íå äîïóñêàòü âàðóñíîãî èëè âàëüãóñíîãî ïîëîæåíèÿ ñòîïû).
Èñõîäíîå ïîëîæåíèå — ëåæà íà æèâîòå: òàçîáåäðåííûé ñóñòàâ — ðàçãèáàíèå äî 180°, îòâåäåíèå äî 15-25°, ðîòàöèÿ êíàðóæè íà 10-15°.
Ïîäãîòîâêà áîëüíîãî ê âñòàâàíèþ è õîäüáå íà÷èíàåòñÿ ÷åðåç 3-4 äíÿ îò íà÷àëà çàíÿòèé Ëà ïðè îòñóòñòâèè âûðàæåííûõ ýêññóäàòèâíûõ ÿâëåíèé â êîëåííûõ ñóñòàâàõ. Ñ ýòîé öåëüþ íàçíà÷àþòñÿ óïðàæíåíèÿ ñ èçîìåòðè÷åñêèì íàïðÿæåíèåì ïðÿìîé ãîëîâêè ÷åòûðåõãëàâîé ìûøöû áåäðà.
Îáùèå ðåêîìåíäàöèè: ËÔÊ ñëåäóåò âûïîëíÿòü â ïðîâåòðåííîì òåïëîì ïîìåùåíèè 2-3 ðàçà â äåíü:
1. Ïðè ïðîáóæäåíèè, íå âñòàâàÿ ñ ïîñòåëè, îáëåã÷åííûé êîìïëåêñ ñ íåáîëüøèì êîëè÷åñòâîì ïîâòîðåíèé.
2.  11-12 ÷àñîâ äíÿ âåñü êîìïëåêñ ñðåäíåé èíòåíñèâíîñòè.
3.  14-15 ÷àñîâ äíÿ ïîâòîðèòü äíåâíîé êîìïëåêñ.
Äâèæåíèÿ íå äîëæíû âûçûâàòü ñóùåñòâåííîé áîëè.
Óïðàæíåíèÿ âûïîëíÿþòñÿ â ïðåäåëàõ äîñòóïíîãî îáúåìà äâèæåíèé.
Áîëåå ñëîæíûå äâèæåíèÿ ïðîïóñêàþòñÿ âî âðåìÿ îáîñòðåíèÿ.
Íàðàùèâàòü èíòåíñèâíîñòü íàãðóçêè ìîæíî î÷åíü ìåäëåííî, ñíèæàÿ åå â ïåðèîäû îáîñòðåíèé.
Êîìïëåêñ óïðàæíåíèé ïðè íåîáõîäèìîñòè ìîæåò ðàñøèðÿòüñÿ (ïî ñîâåòó ñ âðà÷îì).
Ïîñëå âûïîëíåíèÿ ãèìíàñòèêè äîïóñêàåòñÿ ëåãêàÿ óñòàëîñòü, íî íå áîëåå.
Ãèìíàñòèêà ïðè ðåâìàòîèäíîì àðòðèòå íåèíòåíñèâíàÿ è, îáû÷íî, íå òðåáóåòñÿ êîíòðîëü ïóëüñà äî, è ïîñëå çàíÿòèÿ. Îäíàêî, ïðè ñîïóòñòâóþùåé ñåðäå÷íî-ñîñóäèñòîé ïàòîëîãèè òàêîé êîíòðîëü íå ïîìåøàåò. Ðàçíèöà ïóëüñà äî è ïîñëå çàíÿòèé äîëæíà áûòü íå áîëåå 16-20 óäàðîâ â ìèíóòó è âîññòàíàâëèâàòüñÿ â òå÷åíèå 10-15 ìèíóò.
Ñðàçó ïîñëå ïðîáóæäåíèÿ:
Èñõîäíîå ïîëîæåíèå ëåæà íà ñïèíå ñ âûïðÿìëåííûìè íîãàìè:
1. Íå îòðûâàÿ ãîëîâû îò ïîäóøêè, ìåäëåííî ïîâîðà÷èâàåì ãîëîâó íàïðàâî è íàëåâî, ïðè ýòîì äîëæíî îùóùàòüñÿ ëåãêîå íàïðÿæåíèå ìûøö øåè â êðàéíèõ òî÷êàõ äâèæåíèÿ. Ïîâòîðÿåì 3-5 ðàçà (Áîëè áûòü íå äîëæíî).
2. Ïîäíèìàåì ìåäëåííî ââåðõ è çà ãîëîâó ðóêè íà âäîõå è ìåäëåííî îïóñêàåì íà âûäîõå. Ïîâòîðÿåì 3 — 5 ðàç.
3. Ìåäëåííî ñæèìàåì êèñòè ðóê è ñãèáàåì ïàëüöû íîã äî ñîñòîÿíèÿ ëåãêîãî íàïðÿæåíèÿ. Óäåðæèâàåì â ýòîì ïîëîæåíèè íåñêîëüêî ñåêóíä è ðàçæèìàåì/ðàçãèáàåì. Ïîâòîðÿåì 3-5 ðàç.
4. Ïîïåðåìåííî ìåäëåííî ñãèáàåì íîãè â êîëåííûõ ñóñòàâàõ, ïÿòêè ïðè ýòîì ñêîëüçÿò ïî ïîñòåëè. Ïîâòîðÿåì 3-5 ðàç. Èñõîäíîå ïîëîæåíèå, ëåæà íà ñïèíå, íîãè ñîãíóòû â êîëåíÿõ, ñòîïû êàñàþòñÿ ïîñòåëè:
5. Íàêëîíÿåì êîëåíè âïðàâî è âëåâî â ïðåäåëàõ äîñòóïíîãî îáúåìà äâèæåíèé. Ñòîïû è òàç ïî âîçìîæíîñòè íå îòðûâàþòñÿ îò ïîñòåëè. Ïîâòîðÿåì 3-5 ðàç.
6. Ïîïåðåìåííî ìåäëåííî ïîäíèìàåì ïðàâóþ è ëåâóþ íîãó, ðàçãèáàÿ èõ â êîëåííûõ ñóñòàâàõ. Ïîâòîðÿåì 3-5 ðàç. Èñõîäíîå ïîëîæåíèå ëåæà íà áîêó:
7. Ëåæà íà ëåâîì áîêó (ïðè âîçìîæíîñòè) îòâîäèì ïðàâóþ íîãó. Ïîâòîðÿåì 3-5 ðàç. Òàêæå íà ïðàâîì áîêó.
8. Èñõîäíîå ïîëîæåíèå, ñèäÿ íà ñòóëå.
9. Ðóêè ñîãíóòû â ëîêòÿõ, êèñòè êàñàþòñÿ ïëå÷åâûõ ñóñòàâîâ. Ñîâåðøàåì âðàùàòåëüíûå äâèæåíèÿ â ïëå÷åâûõ ñóñòàâàõ. Ïðè ýòîì ëîêòè îïèñûâàþò êðóãè/äóãè ìàêñèìàëüíî âîçìîæíîé àìïëèòóäû, íî áåç áîëè. Äâèæåíèÿ ñîâåðøàþò ñíà÷àëà ïî ÷àñîâîé, çàòåì ïðîòèâ ÷àñîâîé ñòðåëêè.
10. Ðóêè îïóùåíû âäîëü òóëîâèùà, ðàññëàáëåíû, ìåäëåííî ïîäíèìàåì íà âäîõå ðóêè ââåðõ è òàêæå ìåäëåííî îïóñêàåì âíèç íà âûäîõå.
Äëÿ óòðåííåé ãèìíàñòèêè, ïîæàëóé, äîñòàòî÷íî. Ïîâòîðþñü, äâèæåíèÿ âûïîëíÿþòñÿ â ïðåäåëàõ âîçìîæíîé àìïëèòóäû è íå äîëæíû âûçûâàòü ñóùåñòâåííîé áîëè. Îáÿçàòåëüíî ìåäëåííî.
 òå÷åíèå äíÿ ýòîò êîìïëåêñ æåëàòåëüíî ïîâòîðèòü, íî êîëè÷åñòâî óïðàæíåíèé ìîæíî óâåëè÷èòü. Ïðè íåîáõîäèìîñòè ïî ñîâåòó âàøåãî ëå÷àùåãî âðà÷à-ðåâìàòîëîãà êîìïëåêñ ìîæíî ðàñøèðèòü.
 ïåðèîäå çàáîëåâàíèÿ ââîäÿòñÿ, ïîìèìî ñòàòè÷åñêèõ, äèíàìè÷åñêèå äûõàòåëüíûå óïðàæíåíèÿ, àêòèâíî-ïàññèâíûå è àêòèâíûå äâèæåíèÿ â ïîðàæåííûõ ñóñòàâàõ â ïîñëåäîâàòåëüíîñòè: ðàññëàáëåíèå ìûøö, ðàñêà÷èâàíèÿ, ìàõè, ñâîáîäíûå äâèæåíèÿ è èçîìåòðè÷åñêèå íàïðÿæåíèÿ ìûøö, ñî ñíàðÿäàìè. Ïîñëå êàæäîãî óïðàæíåíèÿ — ðàññëàáëåíèå ðàáîòàâøèõ ìûøö.  îäíîì è òîì æå ñóñòàâå äâèæåíèå âûïîëíÿåòñÿ ìíîãîêðàòíî äî äîñòèæåíèÿ ìàêñèìàëüíîé, áåçáîëåçíåííîé àìïëèòóäû. Çàòåì àíàëîãè÷íàÿ ðàáîòà ïðîâîäèòñÿ ñ äðóãèìè ñóñòàâàìè. ×åðåç 3-5 ìèí ïîâòîðÿþòñÿ äâèæåíèÿ â îäíîì è òîì æå ñóñòàâå â ÷åðåäîâàíèè ñ ðåëàêñèðóþùèìè è äûõàòåëüíûìè óïðàæíåíèÿìè.
Ïðè çàáîëåâàíèÿõ ñóñòàâîâ íàáëþäàåòñÿ ïîâûøåíèå òîíóñà ìûøö, ïðîèçâîäÿùèõ ñãèáàíèå è ïðèâåäåíèå, è ñíèæåíèå åãî â ìûøöàõ, ðàçãèáàþùèõ è îòâîäÿùèõ êîíå÷íîñòü. Òàê, ïðè çàáîëåâàíèè êîëåííîãî ñóñòàâà ïîâûøàåòñÿ òîíóñ ìûøöû, íàïðÿãàþùåé øèðîêóþ ôàñöèþ áåäðà, íàðóæíîé ãîëîâêè ÷åòûðåõãëàâîé, ïîëóñóõîæèëüíîé, ïîëóïåðåïîí÷àòîé, äâóãëàâîé áåäðà, èêðîíîæíîé, ñîáñòâåííîé ñâÿçêè íàäêîëåííèêà, ñóõîæèëèé ïîðòíÿæíîé, íåæíîé è ïîëóñóõîæèëüíîé, ãðóäîïîÿñíè÷íîãî îòäåëà êðåñöîâî-îñòèñòîé. Ñíèæåí òîíóñ ÷åòûðåõãëàâîé ìûøöû (êðîìå íàðóæíîé ãîëîâêè). Âÿëûìè îêàçûâàþòñÿ ìûøöû: ÿãîäè÷íûå — ïðè ïîðàæåíèè òàçîáåäðåííîãî ñóñòàâà; ðàçãèáàòåëè ãîëåíè è ñòîïû — ïðè ïîðàæåíèè ãîëåíîñòîïíîãî ñóñòàâà; äåëüòîâèäíàÿ, ïîäîñòíàÿ, ìàëàÿ êðóãëàÿ — ïðè çàáîëåâàíèè ïëå÷åâîãî ñóñòàâà; ìàëàÿ òðåõãëàâàÿ ïëå÷à — ïðè ïîðàæåíèè ëîêòåâîãî ñóñòàâà; ðàçãèáàòåëè êèñòè è ïàëüöåâ — ïðè èçìåíåíèÿõ â ëó÷åçàïÿñòíîì ñóñòàâå; ìåæêîñòíûå — ïðè ïîðàæåíèè ñóñòàâîâ ïàëüöåâ. Ïîýòîìó ïðè âûïîëíåíèè óïðàæíåíèé îñîáîå âíèìàíèå óäåëÿåòñÿ ðàçãèáàíèþ è îòâåäåíèþ êîíå÷íîñòåé.
 ïîäîñòðûé ïåðèîä çàáîëåâàíèÿ íà÷èíàþò òðåíèðîâêó â õîäüáå ïî ïàëàòå, çàòåì ïî êîðèäîðó è ëåñòíèöå. Íàçíà÷àþò ìàññàæ, çàòåì òðóäîòåðàïèþ è â êîíöå ïåðèîäà — ìåõàíîòåðàïèþ.
Ëà â îñòðîì ïåðèîäå ïðîâîäÿò ïî 10-15 ìèí 2 ðàçà â äåíü, â ïîäîñòðóþ ñòàäèþ è â ïåðèîä âûçäîðîâëåíèÿ 3-5 ðàç â äåíü ïî 30—40 ìèí. Ïðè ýòîì îäíî çàíÿòèå ïðîâîäÿò ñ èíñòðóêòîðîì, îñòàëüíûå ñàìîñòîÿòåëüíî. Êðèòåðèÿìè êîëè÷åñòâà ïîâòîðåíèé äâèæåíèé â ñóñòàâå ÿâëÿþòñÿ íàðàñòàíèå àìïëèòóäû è áåçáîëåçíåííîñòü ïðè ýòîì. Ïåðåä ËÔÊ çàïðåùàåòñÿ ïðèåì îáåçáîëèâàþùèõ ñðåäñòâ.
Ýôôåêòèâíîñòü ïðîâåäåííîãî êóðñà ëå÷åíèÿ îöåíèâàåòñÿ ïî óâåëè÷åíèþ àìïëèòóäû äâèæåíèÿ â ïîðàæåííûõ ñóñòàâàõ, ñèëû ìûøö è ïîâûøåíèþ ôèçè÷åñêîé ðàáîòîñïîñîáíîñòè áîëüíîãî.
 ïåðèîä ðåìèññèè ðåêîìåíäóþòñÿ çàíÿòèÿ ËÔÊ ñ ïîñòåïåííûì óâåëè÷åíèåì ôèçè÷åñêîé íàãðóçêè, âûïîëíåíèåì äûõàòåëüíûõ è ðåëàêñèðóþùèõ óïðàæíåíèé.
Ðàçìåùåíî íà Allbest.ru
Источник