Артроз шийного відділу хребта

Унковертебральный артроз шийного відділу хребта – це хронічний дегенеративний процес, який призводить до руйнування хрящів в хребцях. Симптоми цього захворювання багато в чому схожі з остеохондрозом, але відрізняються від нього появою остеофітів (кісткових наростів у вигляді шипів). Простіше кажучи, в області шийних хребців відбувається відкладання солей і деформація хребців, що може призвести до защемлення нервових та судинних пучків, що знаходяться усередині хребетного стовпа. Це загрожує порушенням чутливості і може супроводжуватися інтенсивними болями, що заважає вільному нахилу чи повороту голови.
Хребетний стовп – найважливіший орган, який в той же час є самою уразливою частиною людського організму. Постійні навантаження, особливості способу життя, перенесені раніше фізичні травми і хвороби — все це самим негативним чином відображається на стані хребта і може спровокувати його деформацію. Артроз хребта викликає знос внутрішньо-суглобових хрящів, що веде до погіршення рухливості, працездатності і самопочуття хворої людини. Які причини ведуть до появи хвороби, на які зміни потрібно звертати увагу і як боротися з ункоартрозом шийного відділу, дізнаєтеся з нашої статті.
Унковертебральный артроз шийного відділу хребта — що провокує розвиток?
 Ураження шийних хребців може бути викликано цілим рядом причин, пов’язаних зі станом здоров’я людини, особливостями його статури, характером професійної діяльності або звичним способом життя. Патологічні зміни в більшості випадків починаються під впливом наступних факторів:
Ураження шийних хребців може бути викликано цілим рядом причин, пов’язаних зі станом здоров’я людини, особливостями його статури, характером професійної діяльності або звичним способом життя. Патологічні зміни в більшості випадків починаються під впливом наступних факторів:
- Інтенсивні навантаження, які мають постійний характер і супроводжуються часто повторюються, одноманітними рухами.
- Сидяча робота, обмеження рухової активності, створюють статичну навантаження на шийний відділ хребта.
- Зайва вага, надмірна повнота, при якій жирові відкладення локалізуються в шийної області, а також в зоні передпліч і лопаток.
- Захворювання кісткової системи (наприклад дисплазія), при якій спостерігається неправильна стикування суглобових поверхонь, що веде до аномальної тиску на хрящову тканину.
- Хвороби ендокринної системи, збої в роботі щитовидної залози, що ведуть до порушення обміну речовин.
- Перенесені травми хребта.
- Вроджені захворювання, пов’язані з ураженням шийних хребців, (поліомієліт).
В цілому, ункоартроз шийних хребців має ті ж самі причини, що й більшість артрозу. Але ця форма захворювання вважається найважчою, оскільки на задніх поверхнях шийних хребців формуються додаткові кісткові нарости, що провокують серйозні неврологічні захворювання (неврити).
Основні симптоми
 На початкових стадіях хвороба протікає непомітно. Різка біль в шиї може з’явитися при піднятті тягарів або повороті голови, але вона носить короткочасний локальний характер, тобто відчувається тільки в одному — двох хребцях. Якщо звернутися до лікаря на цьому етапі та своєчасно почати лікування, то патологічно процес можна зупинити лише за два тижні.
На початкових стадіях хвороба протікає непомітно. Різка біль в шиї може з’явитися при піднятті тягарів або повороті голови, але вона носить короткочасний локальний характер, тобто відчувається тільки в одному — двох хребцях. Якщо звернутися до лікаря на цьому етапі та своєчасно почати лікування, то патологічно процес можна зупинити лише за два тижні.
Але, зазвичай на подібні тривожні «дзвіночки» мало хто звертає увагу, тому по мірі подальшого прогресування хвороби симптоми стають більш вираженими. Болі в шийному відділі набувають постійний характер і підсилюються при незначних навантаженнях, з’являються при переохолодженні або настання сирої і вітряної погоди. В результаті дощова осіння пора з перепадами температур стає для хворого людини справжнім випробуванням.
У міру подальшого розвитку патологічного процесу больовий синдром доповнюється відчуттям скутості і обмеженням рухливості, хворий відчуває утруднення при поворотах голови, нахилах і рухах рук в плечовому суглобі. На більш пізніх етапах біль не відпускає навіть у стані повного спокою і стає причиною безсоння і хронічної втоми. У цей час при поворотах голови можна почути характерний хрускіт. Надалі больові відчуття поширюються на всі відділи хребетного стовпа.
У запущених стадіях патологічний процес зачіпає нервові сплетення, що веде до появи запаморочення, нудоти, порушення рівноваги, погіршення зору, нестійкість ходи і підвищенню артеріального тиску.
Будь-які зміни в шийному відділі хребта вимагають своєчасного й адекватного лікування, інакше руйнівний процес може торкнутися нервові закінчення спинного мозку і викликати серйозні неврологічні синдроми, що ведуть до втрати працездатності.
Як розвивається унковертебральный артроз шийного відділу хребта?
 Як і інші різновиди артрозу, патологічний процес в шийному відділі хребта насамперед зачіпає структуру гіалінового хряща. Це міжхребцевий диск, призначення якого полягає в пом’якшенні тертя суглобів і захисту нервових закінчень і судин, що знаходяться поруч з хребцем. Артроз, вражає хрящову тканину, веде до її розтріскування, в результаті гіаліновий шар хряща починає всихати, втрачаючи синовальную рідина, яка його живить.
Як і інші різновиди артрозу, патологічний процес в шийному відділі хребта насамперед зачіпає структуру гіалінового хряща. Це міжхребцевий диск, призначення якого полягає в пом’якшенні тертя суглобів і захисту нервових закінчень і судин, що знаходяться поруч з хребцем. Артроз, вражає хрящову тканину, веде до її розтріскування, в результаті гіаліновий шар хряща починає всихати, втрачаючи синовальную рідина, яка його живить.
Одночасно з цим починають розростатися остеофіти (кісткові нарости), саме вони блокують рух шийних хребців і викликають больові відчуття. У хребцях починається відкладення солей, що веде до втрати еластичності та гнучкості хряща, поступово розвивається дистрофія шийних м’язів. М’язові зв’язки перестають утримувати міжхребцевий диск, який випинається за кордону хребців в задньому і передньому напрямку, що і стає причиною постійних болів. Деформація вертикальної структури міжхребцевих дисків загрожує утворенням гриж, стискання кровоносних судин і погіршенням загального стану хворого.
Діагностика
 Звертатися за медичною допомогою при появі перших тривожних симптомів. Щоб поставити вірний діагноз і призначити ефективне лікування, фахівець проведе огляд і направить на спеціальне діагностичне обстеження.
Звертатися за медичною допомогою при появі перших тривожних симптомів. Щоб поставити вірний діагноз і призначити ефективне лікування, фахівець проведе огляд і направить на спеціальне діагностичне обстеження.
При зборі анамнезу та візуальному огляді хворого, лікар вже може помітити збільшення хребців, а під час пальпації визначається наявність косных наростів. Для уточнення діагнозу хворого направляють на апаратні дослідження:
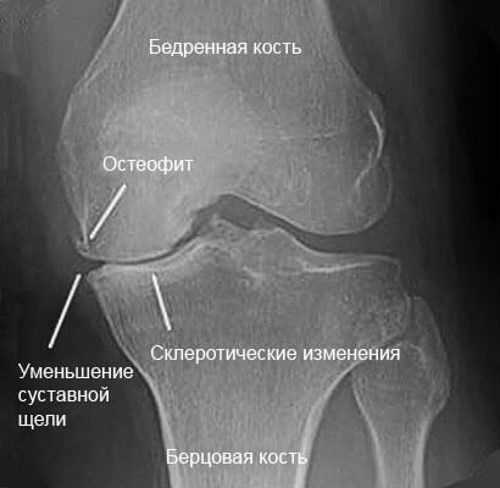
 Рентгенограма шийного відділу хребта дозволяє підтвердити наявність патологічних змін. Знімки роблять в кількох проекціях, що допомагає виявити наявність кісткових наростів і визначити ступінь пошкодження шийних хребців.
Рентгенограма шийного відділу хребта дозволяє підтвердити наявність патологічних змін. Знімки роблять в кількох проекціях, що допомагає виявити наявність кісткових наростів і визначити ступінь пошкодження шийних хребців.
МРТ (магнітно — резонансна томографія)– це найсучасніший і інформативний діагностичний метод. З його допомогою уточнюють картину захворювання, визначають стадію розвитку хвороби і точну локалізацію ушкоджень.
КТ (комп’ютерна томографія)- дозволяє підтвердити результати інших досліджень, виявити грижі, початкові стадії пухлин та інших патологічних змін в області шийного відділу хребта.
Додатково хворого направляють на біохімічний аналіз крові і за необхідності проводять ряд додаткових консультацій з іншими спеціалістами (невропатологом, судинним хірургом). Тільки після проведення повноцінного обстеження лікар може поставити правильний діагноз і підібрати необхідну схему лікування.
Методи терапії ункоартроза
 Лікування унковертебрального артрозу шийного відділу хребта передбачає застосування наступних методів:
Лікування унковертебрального артрозу шийного відділу хребта передбачає застосування наступних методів:
- Медикентозное лікування
- Фізіотерапія та лікувальна гімнастика
- Хондропротекторні кошти
- Мануальна терапія
- Судинне лікування.
Протизапальні засоби.Терапія хвороби починається з призначення нестероїдних протизапальних препаратів, які усувають набряки, біль і м’язові спазми. Подібні засоби застосовують у формі таблеток, уколів, або в якості зовнішніх засобів (мазей, гелів, кремів), призначених для розтирання ураженої області. Дозування препаратів і тривалість курсу лікування встановлює лікар. Хворому слід строго дотримуватися всіх рекомендацій, оскільки безсистемне та тривале застосування НПЗЗ може призвести до небажаних побічних ефектів.
 Хондропротектори – це препарати, що відновлюють хрящову тканину.Подібні засоби не здатні зцілити від артрозу, але вони суттєво уповільнюють процес руйнування міжхребцевих дисків і перешкоджають подальшому прогресуванню хвороби. У таких препаратах основними діючими речовинами є хондроїтин та глюкозамін, які є своєрідним будівельним матеріалом, необхідним для відновлення клітин хрящової тканини.
Хондропротектори – це препарати, що відновлюють хрящову тканину.Подібні засоби не здатні зцілити від артрозу, але вони суттєво уповільнюють процес руйнування міжхребцевих дисків і перешкоджають подальшому прогресуванню хвороби. У таких препаратах основними діючими речовинами є хондроїтин та глюкозамін, які є своєрідним будівельним матеріалом, необхідним для відновлення клітин хрящової тканини.
Міорелаксанти – лікарські засоби, що сприяють зняттю м’язового спазму і збільшенню рухливості суглобів (Мідокалм, Сирдалуд).
 Препарати, що відновлюють кровопостачання. Із — за зсуву хребців і руйнування хрящової тканини відбувається погіршення живлення міжхребцевих дисків і порушення кровотоку в області хворих хребців. Для відновлення нормального кровообігу призначають такі препарати, як Актовегін, Курантил, Продектін.
Препарати, що відновлюють кровопостачання. Із — за зсуву хребців і руйнування хрящової тканини відбувається погіршення живлення міжхребцевих дисків і порушення кровотоку в області хворих хребців. Для відновлення нормального кровообігу призначають такі препарати, як Актовегін, Курантил, Продектін.
Вітамінно-мінеральні комплекси. Лікар підбере спеціальні засоби, які допоможуть покращити харчування суглобів і забезпечать їх необхідними вітамінами і мікроелементами.
У період загострення хвороби важливо знерухомити шийний відділ. Тому хворому рекомендують носіння спеціального ортопедичного коміра Шанца, який знімає навантаження з хворого області хребта і забезпечує м’яке витягування шийного відділу.
У запущених випадках, на останніх стадіях захворювання допомогти хворому зможе тільки хірургічне втручання. Під час операції хірург видаляє остеофіти (кісткові шипи) і відновлює зруйноване хребетний диск за допомогою штучних імплантатів.
Фізіотерапія, масаж, ЛФК
 Лікувальна фізкультура (ЛФК) у складі комплексного лікування покликана зміцнити м’язи шиї, усунути дистрофічні зміни і больові відчуття, нормалізувати мікроциркуляцію крові. Вправи для шийного відділу хребта підбирає лікар. Хворий повинен навчитися виконувати їх правильно, не роблячи різких рухів, інакше можна погіршити ситуацію і погіршити стан.
Лікувальна фізкультура (ЛФК) у складі комплексного лікування покликана зміцнити м’язи шиї, усунути дистрофічні зміни і больові відчуття, нормалізувати мікроциркуляцію крові. Вправи для шийного відділу хребта підбирає лікар. Хворий повинен навчитися виконувати їх правильно, не роблячи різких рухів, інакше можна погіршити ситуацію і погіршити стан.
Мануальна терапія при ункоартрозе полягає в масажних процедур, які виконують у період ремісії. Масаж повинен робити досвідчений фахівець з медичною освітою. Процедура допоможе поліпшити кровообіг в ураженій області, усуне спазми м’язів і відновить рухливість суглобів.
З фізіотерапевтичних процедур самими затребуваними і дієвими вважаються:
-
 Електрофорез і фонофорез (з розчинами анальгетиків)
Електрофорез і фонофорез (з розчинами анальгетиків) - Иглорефлексотерпия
- Дарсонвалізація
- Магнітотерапія
- Аплікаційна баротерпия
Унковертебральный артроз шийного відділу лікують амбулаторно, у стаціонар хворого поміщають лише у складних і запущених випадках. У періоди ремісії пацієнту рекомендують проходити санаторно –курортне лікування та застосовувати народні засоби, які добре доповнюють основні методи терапії.
Народні засоби
Народна медицина пропонує використовувати розтирання і компреси на основі тваринного жиру, прополісу або натуральних рослинних олій.
 Компрес з масла обліпихи. Обліпихова масло можна придбати в спеціалізованому відділі аптеки. Перед процедурою масляний склад злегка підігрівають, змочують в ньому марлеву серветку і прикладають до хворого місця на 15-20 хвилин.
Компрес з масла обліпихи. Обліпихова масло можна придбати в спеціалізованому відділі аптеки. Перед процедурою масляний склад злегка підігрівають, змочують в ньому марлеву серветку і прикладають до хворого місця на 15-20 хвилин.
Масляне розтирання. Для приготування складу беруть 4 частини лляної олії і 1 частини прополісу і скипидару. Всі компоненти змішують, злегка підігрівають і застосовують для розтирання хворий області.
Всі народні рецепти цілком безпечні, але перед їх застосуванням слід порадитися з лікарем. Це допоможе уникнути небажаних ускладнень.
Источник
Несколько десятилетий назад врачи всего мира считали, что дегенеративно-дистрофические изменения в разных отделах позвоночного столба наблюдаются только у пациентов преклонного возраста. Однако сегодня подобными нарушениями одинаково часто страдают молодые люди с 25 лет и пожилые пациенты. Одним из частых нарушений считается артроз шейного отдела позвоночника. Симптомы патологии развиваются постепенно, что затрудняет ее своевременное выявление.
Причины заболевания
Признаки унковертебрального артроза шейного отдела позвоночного столба становятся следствием различных внутренних и внешних факторов. Патология представляет собой появление костных наростов, приводящих к нарушению положения пораженных позвонков, смещению и защемлению нервных окончаний. Наиболее частыми причинами развития нарушения считаются:


- Аномалии развития позвонков в шейном отделе, провоцирующие неправильное распределение нагрузки на весь столб.
- Регулярное травмирование этого отдела или единичные тяжелые травмы.
- Лишний вес или тяжелая форма ожирения, что становится причиной повышенной нагрузки на область шеи и другие части тела.
- Профессиональная деятельность, связанная с интенсивными физическими нагрузками. Эта причина более характерна для мужчин.
- Остеохондроз или другие хронические патологии позвоночного столба.
- Хроническая форма артроза коленного и тазобедренного сустава. Это нарушение приводит к смещению нагрузки и неравномерному ее распределению.
- Тяжелая форма плоскостопия или сколиоза, не поддающаяся лечению.
- Нарушения метаболических процессов.
- Расстройство гормонального фона в результате болезней щитовидной железы. Более характерны подобные нарушения для женщин.
- Частое и регулярное переохлаждение всего организма.
- Межпозвоночные грыжи в любом отделе столба, провоцирующие смещение позвонков и центра нагрузки.
- Неправильное положение тела во сне, создающее неудобство для шейного отдела. Если подобная ситуация наблюдается на постоянной основе, нарушений не избежать.
- Воспалительные хронические патологии суставов с частыми рецидивами.
- Наследственный фактор.
- Сахарный диабет тяжелой формы с выраженными изменениями со стороны костно-мышечного аппарата.
- Профессиональные занятия спортом, повышающие риск получения травмы.
- Отсутствие регулярной и умеренной физической активности.
Некоторую роль играет и образ жизни человека. Если он злоупотребляет алкогольными напитками на постоянной основе, курит и питается вредными продуктами, шанс развития патологии увеличивается в несколько раз.
Клиническая картина
Симптомы спондилоартроза шейного отдела позвоночника проявляются постепенно, поэтому на начальной стадии патологического процесса диагностировать его довольно трудно. Выделяют несколько стадий, каждая из которых отличается своими клиническими проявлениями:

- Первая стадия характеризуется отсутствием ярко выраженных признаков. Изменения в костной ткани незначительны, и в большинстве случаев пациент не предъявляет жалоб. Только иногда больной может говорить о хрусте в шейном отделе при повороте головы.
- Вторая стадия отличается появлением неинтенсивных болевых ощущений. При этом боль не мешает пациенту выполнять повседневные манипуляции, работоспособность сохраняется.
- На третьей стадии у больного появляются сильные боли, подвижность в пораженном отделе позвоночника нарушается.
- Четвертая стадия характеризуется деформацией и вывихом позвонков, интенсивным болевым синдромом. Работоспособность практически всегда значительно снижается, что заставляет больного сменить род деятельности или вовсе оставить работу.
Боль при артрозе может быть постоянной или возникать внезапно и доставлять человеку ощутимый дискомфорт.
Помимо боли, по мере прогрессирования патологии у пациентов наблюдаются и другие клинические проявления. В области дегенеративно-дистрофических изменений нарушается чувствительность кожных покровов. Постепенно онемение переходит на руки и спину.

Нередко наблюдается ослабление мышц рук, в области поражения образуется небольшой горб. Пациента беспокоят сильные головные боли, устранить которые обычными средствами не удается. Довольно часто ухудшается память, сон, концентрация внимания. Больной становится рассеянным, ему не удается выполнить обычные бытовые манипуляции.
В некоторых случаях может снижаться острота зрения. Особенно заметно нарушение после ночного сна, когда в области шеи чувствуется скованность и боль, которая исчезает только после нескольких часов активности. Общее состояние также ухудшается, снижается работоспособность, наблюдается слабость и быстрая утомляемость, небольшая отечность в области поражения.
В запущенных случаях у больного могут случаться приступы потери сознания. Это происходит в результате сдавления артерий и нарушения кровоснабжения головного мозга, поступления к нему кислорода. Подобное состояние считается очень опасным признаком и служит сигналом для срочного обращения за помощью.
Методы диагностики
Для назначения правильного лечения рекомендуется провести обследование больного. Первым этапом станет определение причины патологического состояния. Для этого врач опрашивает пациента, узнает о его привычках в питании, уровне физической подготовки, профессиональной деятельности. Если одна из этих причин стала толчком для развития нарушения, используются дополнительные методы с целью уточнения предварительного диагноза.
Если же причина кроется в другом, врач назначает общие анализы крови, мочи, биохимические анализы, которые могут указать на какие-либо нарушения со стороны внутренних органов и систем. Обязательным пунктом диагностического обследования станет определение рефлексов пациента путем неврологического осмотра. Это необходимо для выявления степени патологического состояния и наличия возможных осложнений со стороны опорно-двигательного аппарата.

Поставить точный диагноз помогут аппаратные методы. Наиболее доступна рентгенография, которую проводят с целью определения размера костных отростков и степени их смещения. Можно также провести электромиографию, чтобы узнать степень поражения мышц.
Окончательный диагноз можно поставить только после компьютерной томографии, где точно заметны все осложнения и степень повреждения позвонков. Как правило, этого достаточно для получения четкой картины патологии и назначения адекватного лечения.
Медикаментозное лечение
Медикаментозное лечение относится к наиболее популярному методу устранения симптомов нарушения. Стоит отметить, что использование его приносит результат только при своевременном обращении в лечебное учреждение. Классическая схема предполагает прием следующих средств:


- Нестероидные противовоспалительные препараты позволяют устранить ярко выраженные симптомы воспаления и снимают сильную боль. Помогают замедлить прогрессирование патологического процесса за счет блокировки ферментов, провоцирующих разрушение тканей и вызывающих воспаление. Как правило, назначают Диклофенак, Диклоберл или Вольтарен. При легком течении используется таблетированная форма, при тяжелом лучше применять раствор для внутримышечного введения. Подобные лекарства категорически противопоказаны людям с язвенной болезнью, тяжелой формой гастрита, панкреатита, печеночной и почечной недостаточностью.
- Спазмолитики — группа фармакологических средств, которые позволяют снять спазм мышц в области шеи, облегчают болевой синдром и предупреждают повторное спазмирование. Наиболее эффективными средствами считаются Баралгин, Спазмил, Спазмалгон. При тяжелом течении болезни лучше использовать раствор для инъекций, в остальных случаях достаточно таблетированной формы.
- Сосудистые средства для укрепления стенок, расширения и нормализации кровообращения в пораженной области. Популярными лекарствами этой группы считаются Трентал, Пентоксифиллин. Для укрепления сосудистой стенки используется Аскорутин или его аналоги. Подобные средства довольно тяжело переносятся пациентами и противопоказаны при стойкой хронической гипотонии, поскольку могут снижать артериальное давление до критических цифр.
- Препараты из группы хондропротекторов, которые восстанавливают поврежденную хрящевую ткань, предотвращают смещение позвонков, замедляют развитие костных наростов. Подобные средства в обязательном порядке должны содержать хондроитин и глюкозамин — вещества, которые в норме вырабатываются в организме. Наиболее действенными средствами станут Хондроитин, Артроцин и их аналоги. Особенность этих лекарств заключается в необходимости длительного приема для получения стойкого результата. Как правило, необходимо не менее 6 недель.
Использование какого-либо одного средства не принесет желаемого результата, поэтому рекомендуется комплексная терапия. Дополнить ее и ускорить процесс выздоровления помогут специальные мази с противовоспалительным и разогревающим эффектом. Как правило, все они относятся к группе нестероидных противовоспалительных и обладают высокой эффективностью. Есть и средства-хондропротекторы, которые не менее действенны:

- Гель Вольтарен используется для местного обезболивания и снятия ярко выраженных симптомов воспалительного процесса. Наносится непосредственно на область поражения тонким слоем 1−2 раза в сутки. Максимальная продолжительность терапевтического курса составляет 10−14 дней при отсутствии аллергических проявлений.
- Гель Найз также относится к группе нестероидных противовоспалительных и позволяет быстро устранить боль, отечность и другие неприятные проявления. Применять его разрешается не более 3 раз в сутки, наносить тонким слоем, но не втирать. Длительность терапии — не более 10 дней.
- Гель Диклак осуществляет терапевтический эффект благодаря содержанию диклофенака. Оказывает выраженное противовоспалительное и обезболивающее действие, снимает отек и позволяет пациенту вернуться к нормальной жизни, выполнять повседневные манипуляции. Применять средство разрешается не дольше 14 дней подряд.
Есть случаи, когда применение препаратов из группы НПВС противопоказано. Это может быть связано с язвенной болезнью, аллергией на компоненты лекарств, аспириновой астмой или тяжелой формой псориаза, экземы.
В этом случае лучше выбрать средство на основе натуральных компонентов, обладающее минимальным списком противопоказаний и побочных эффектов.

Одним из таких средств станет Артроцин, выпускаемый в форме крема и геля. В составе присутствует хондроитин и глюкозамин, а также экстракты зверобоя, ивовой коры, тысячелистника и других природных ингредиентов. Препарат эффективно борется с признаками спондилоартроза и позволяет значительно улучшить состояние больного. Наносится дважды в сутки, использовать разрешается не дольше 3 недель подряд.
Еще одним обязательным пунктом терапии станет прием витаминных комплексов, которые помогут ускорить выздоровление и поддержать ослабленный организм. Лучшим вариантом станет комплекс Компливит или Алфавит.
Вспомогательная физиотерапия
Применение исключительно медикаментозных средств не принесет желаемого результата, особенно при запущенности патологии и развитии осложнений. Поэтому врачи обычно назначают курс физиопроцедур, которые помогают стимулировать ткани, восстанавливают подвижность в области поражения.
Массаж считается одним из наиболее эффективных способов. Позволяет расслабить мышцы в области поражения, устранить смещения позвонков. Проводить его должен только специалист в условиях стационара или в специальном кабинете. Для получения ощутимого результата необходимо пройти не менее 20 сеансов с периодичностью в 3−4 дня. В запущенных случаях понадобится до 30 процедур.
Необходима и лечебная физкультура, поскольку она позволяет не только укрепить мышцы воротниковой зоны, но и способствует возвращению смещенных позвонков на свои места. Занятия проходят в условиях стационара в специальном кабине. После нескольких тренировок врач может разрешить выполнять упражнения в домашних условиях. Самостоятельно это делать не рекомендуется, поскольку повышается риск травмирования и ухудшения состояния.

Если подобные методы не приносят результата и патология быстро прогрессирует, проводится хирургическая операция с целью внедрения межостистого спейсера в место наибольшего смещения позвонков и сдавления нервных окончаний. Приспособление позволяет снизить нагрузку на позвонки и предотвращает защемление нервных корешков. Этот метод относится к радикальным и используется в запущенных случаях.
Спондилоартроз шейного отдела позвоночника — тяжелая патология хронической формы с длительным течением и ярко выраженными клиническими проявлениями. Своевременное обращение к врачу позволяет минимизировать риск развития осложнений.
Источник