Что такое атака ревматоидного артрита
Содержание:
«В движении жизнь» – это выражение, вероятно, слышали все. Действительно, для осуществления нормальной жизнедеятельности человеку приходится постоянно перемещать свое тело в пространстве. В ходе эволюции организм обзавелся прекрасными элементами, которые обеспечивают данную функцию на высшем уровне. Эти удивительные части тела – суставы. Все кости человека удивительно прочны и упруги по отдельности, что позволяет им выдерживать колоссальные нагрузки. Соединяясь же воедино, они формируют удивительно подвижный скелет, который позволяет выполнять невероятные движения. Все это достигается благодаря слаженной работе массы суставов.
К сожалению, есть заболевания, в результате прогрессирования которых суставы организма поражаются и теряют свою подвижность. В результате у пациента значительно снижается качество жизни. Ревматоидный артрит – очень актуальная проблема современной ревматологии. Это системное заболевание, поражающее соединительную ткань. В результате его развития у пациента поражаются мелкие суставы по эрозивно-деструктивному типу. Во всем мире от данного заболевания страдает около 60 миллионов пациентов, что составляет до 1% от всей популяции.
Еще более усугубляет всю ситуацию то, что врачи не смогли до настоящего времени определить точную причину развития заболевания. Есть отдельные теории и предположения, но ни одна из них не нашла действительно весомого подтверждения. С течением времени же все симптомы болезни неуклонно усугубляются, постепенно приводя к стойкой утрате нетрудоспособности человеком. Примерно в три раза чаще заболевают женщины. Средний возраст пациента при выявлении заболевания – 30-35 лет.
Причины ревматоидного артрита
В настоящее время есть несколько наиболее вероятных этиологических факторов болезни. Каждая версия имеет свои преимущества и недостатки. В целом же все больше медиков склоняются к тому, что ревматоидный артрит – полифакторное заболевание, которое развивается при комбинировании сразу нескольких причин.
— Генетическая предрасположенность – у пациентов с данным диагнозом установлена предрасположенность к нарушениям активности иммунной системы на генетическом уровне. Уже обнаружены некоторые антигены, наличие которых может приводить к изменению гуморального и клеточного иммунитета вследствие воздействия некоторых инфекций. Также можно проследить повышенную вероятность развития ревматоидного артрита у людей, ближайшие родственники которых также болели ним.
— Инфекционные агенты, способные в результате своих специфических свойств вызывать изменения в иммунитете человека, в результате чего собственные защитные факторы атакуют свою соединительную ткань. На роль этих возбудителей выдвигаются: вирус Эбштейн-Бара, ретровирусы, возбудители краснухи, герпеса, цитомегаловирус, микоплазмы. У врачей есть некоторые доказательства в пользу этой гипотезы:
- У 80% пациентов выявляются повышенные титры антител к вирусу Эбштейн-Бара.
- В лимфоцитах больных ревматоидным артритом Эбштейн-Бара выявляется намного чаще, чем у здоровых людей.
Выше были указаны факторы, которые создают предпосылки для развития заболевания. Выделяют также пусковые факторы, которые провоцируют его проявление у конкретного пациента в определенное время.
- Переохлаждение.
- Повышенное воздействие солнечного света (гиперинсоляция).
- Интоксикация, в том числе и токсинами микроорганизмов.
- Бактериальная инфекция.
- Прием некоторых лекарственных препаратов.
- Нарушение функции эндокринных желез.
- Эмоциональное перенапряжение и стрессы.
Что интересно, кормление грудью на протяжении двух лет и более снижает вероятность развития ревматоидного артрита в два раза.
Механизм развития ревматоидного артрита
Установлено, что при воздействии одного или комбинации провоцирующих факторов в организме пациента запускает неверная иммунная реакция. Собственные клетки вырабатывают вещества, которые вызывают повреждение синовиальной оболочки суставов. Сначала развивается синовиит, который впоследствии переходит в пролиферативную стадию и вызывает повреждение самого хряща и костей.
Также иммунитет вырабатывает патологические цитокины, которые обладают рядом отрицательных свойств:
- провоцируют выработку в повышенном количестве провоспалительных факторов, способствующих дальнейшему прогрессированию заболевания;
- активирую некоторые ферменты, которые способны разрушать хрящ, покрывающий сустав и обеспечивающий эластичное скольжение поверхностей;
- поставляют на мембраны тучных слеток специальные молекулы, которые заставляют эти лейкоциты проявлять аутоиммунное действие;
- привлекают в став дополнительные иммунокомпетентные клетки, которые также отрицательно сказываются на течении заболевания в данном случае;
- усиление ангиогенеза, что позволяет сосудам прорастать в хрящ и облегчает для агрессивных факторов попадание вглубь хрящевой ткани.
Классификация ревматоидного артрита
Есть несколько критериев, по которым классифицируется данное заболевание.
Клинико-анатомические формы
- Ревматоидный артрит (олигоартрит, моноартрит, полиартрит) – форма заболевания, при котором происходит поражение исключительно суставов, а другие органы нормально функционируют без нарушения функции.
- Ревматоидный артрит с системными проявлениями – дополнительно аутоиммунные процессы затрагивают серозные оболочки организма (перикард сердца, плевру), легкие, кровеносные сосуды, почки, нервную систему, вызывает отложение во внутренних органах патологического белка – амилоида.
- Ревматоидный артрит, сочетающийся с деформирующим остеоартрозом, ревматизмом.
- Ювенильный ревматоидный артрит.
Характеристика с точки зрения иммунологии
В зависимости от того, выявляется ли ревматоидный фактор в крови пациента, все случаи заболевания делят на серопозитивные и серонегативные. Это имеет большое значение для врачей во время диагностики и планирования предстоящего лечения.
Течение заболевани
- Медленно прогрессирующее – заболевание на протяжении многих лет медленно переходит на другие суставы, больные сочленения не сильно повреждаются.
- Быстро прогрессирующее – болезнь очень часто обостряется, постепенно вовлекая все больше суставов. Суставные поверхности претерпевают значительные изменения в худшую сторону. Лечение не дает большого эффекта.
- Без заметного прогрессирования – наиболее благоприятная форма. С которой пациент может прожить всю жизнь, сохранив достаточно высокое качество жизни.
Рентгенологическая стадия заболевания
- Околосуставной остеопороз – уменьшение плотности костной ткани за счет снижения содержания в ней кальциевых солей.
- Остеопороз, дополняющийся незначительным снижением суставной щели.
- Сужение суставной щели и остеопороз дополняются множественными узурами.
- Ко всему указанному выше присоединяются костные анкилозы – главная и самая стойкая причина снижения подвижности вплоть до полного ее отсутствия.
Узуры – это глубокие эрозии на суставной поверхности хрящей.
Степень функциональной недостаточности опорно-двигательного аппарата
- 0 – пациент может совершать все движения в полном объеме.
- 1 – человек не может в полной мере выполнять все движения, которые обеспечивают ему возможность выполнять свои профессиональные обязанности.
- 2 – пациент не может трудиться за счет утраты профессиональной трудоспособности.
- 3 – человек не может самостоятельно себя обслуживать в полной мере.
Симптомы ревматоидного артрита
На начальных этапах заболевание протекает без яркой клинической картины. Пациент может годами и не подозревать о том, что у него ревматоидный артрит. Ведущим клиническим проявлением болезни является суставной синдром.
- Утренняя скованность – специфическое проявление заболевания, на котором пациент не заостряет внимания. Во время сна синовиальные оболочки суставов несколько воспаляются за счет снижения секреции глюкокортикоидов в ночное время. Иногда пациенты просто не могут, нормально снять с себя одеяло. Спустя примерно час все симптомы проходят, и человек может активно двигаться.
- Периодические боли в суставах, снижение аппетита, усталость, похудание – все это можно отметить в продромальном периоде.
- Острые боли в суставах, лихорадка – вот так у пациента начинается болезнь. Чаще всего поражаются суставы кистей и стоп, запястья, коленные и локтевые. Другие сочленения поражаются реже. Около сустава отмечается отек, а поверхность кожных покровов имеет более высокую температуру, чем на остальном теле. Также область сустава гиперемирована за счет протекания воспалительных процессов.
- При пальпации суставы болезненны, движение в них ограничено. По мере прогрессирования болезни пролиферативные процессы начинают преобладать, и может происходить значительное ограничение подвижности, деформация и подвывих суставов.
- Ревматоидные узелки – специфическое проявление заболевания, при котором на разгибательной поверхности сустава можно пальпировать плотные подкожные образования. Этот признак является одним из важных диагностических критериев ревматоидного артрита.
Также у пациента могут поражаться практически все органы в теле, в зависимости от степени активности процесса, но это отмечается относительно редко.
Диагностика ревматоидного артрита
Лабораторные исследования
- Общий анализ крови – выявляют анемию, увеличение скорости оседания эритроцитов, увеличение количества лейкоцитов.
- Биохимическое исследование крови – позволяет определить степень активности воспалительного процесса.
- Иммунологическое исследование крови – может определяться ревматоидный фактор, иногда обнаруживаются иммунные комплексы.
Инструментальная диагностика
- Рентгенологическое исследование суставов – в классификации описаны все критерии, которыми руководствуются врачи при выставлении рентгенологической стадии заболевания.
- Радиоизотопное исследование – вводимый элемент активно накапливается в пораженных суставах, а нормальная синовиальная ткань привлекает не так много атомов.
- Пункция сустава и исследование синовиальной жидкости.
- В самых тяжелых случаях – биопсия участка синовиальной оболочки.
Ревматоидный артрит: лечение
Системное лечение данного заболевания предусматривает использование следующих основных групп препаратов:
- нестероидные противовоспалительные вещества;
- базисные препараты;
- гормональные вещества (глюкокортикоиды);
- биологические агенты.
Нестероидные противовоспалительные вещества
Эти лекарства уже относительно давно хорошо себя зарекомендовали в лечении ревматоидного артрита и до сих пор являются лечебными средствами первой линии. Они позволяют относительно быстро купировать острые проявления заболевания и иногда добиться наступления стойкой ремиссии – состояния, при котором симптомы болезни отсутствуют, и пациент может жить полноценной жизнью.
Если пациент попадает к ревматологу в острый период заболевания, то одними только нестероидными противовоспалительными препаратами не обходятся – дополняют их высокими дозами глюкокортикоидов. Этот способ лечения называется пульс-терапией.
Эффект достигается за счет блокирования циклооксигеназы – фермента, благодаря которому в норме арахидоновая кислота распадается с образованием простагландинов и прочих биологически активных веществ, играющих важное значение в развитии воспалительной реакции.
Более старые препараты инактивируют циклооксигеназу-1, за счет чего при передозировке может происходить нарушение функции почек, печени, развиваться энцефалопатия. Современные препараты, используемые для лечения ревматоидного артрита, имеют большую селективность и не так опасны, поэтому пациентам нечего опасаться.
Врачи избегают комбинирования нестероидных противовоспалительных препаратов друг с другом, поскольку в таком случае значительно повышается вероятность развития у пациента побочных реакций, а вот лечебный эффект остается практически неизменным.
Базисные препараты для лечения ревматоидного артрита
Наиболее популярными и эффективными лекарствами для лечения ревматоидного артрита в настоящее время являются: препараты золота, метотрексат, лефлуномид, пеницилламин, сульфасалазин.
Есть также средства резерва: циклофосфан, азатиоприн, циклоспорин – они используются тогда, когда основные препараты не дали желаемого эффекта.
Еще относительно недавно врачи предпочитали постепенно наращивать дозу препарата, получаемую пациентом (принцип пирамиды). В настоящее время доказано, что при начале лечения с использованием высоких доз можно добиться более впечатляющих результатов за счет изменения характера течения заболевания. Только что обнаруженный ревматоидный артрит характеризуется практически полным отсутствием изменений в суставах пациента и высокой вероятностью наступления длительной ремиссии.
Если на протяжении первых месяцев заболевания лечение базисными препаратами не приносит желаемого эффекта, то врачи комбинируют их с глюкокортикоидами. Гормональные препараты снижают активность воспалительного процесса и позволяют подобрать эффективную базисную терапию. Считается, что врачи должны подобрать эффективное лечение ревматоидного артрита препаратами данной группы за полгода.
В процессе лечения пациент должен периодически проходить медицинский осмотр на предмет наличия побочных эффектов от приема препаратов и оценки степени активность самого заболевания.
Глюкокортикоиды
Данная группа препаратов может использоваться по-разному.
- В виде пульс-терапии – прием пациентом высоких доз препарата в сочетании с веществами базисной терапии заболевания. Это позволяет очень быстро снизить активность процесса и убрать воспалительные явления. При этом курс приема препарата не может быть длительным ввиду высокой вероятности развития побочных эффектов.
- В виде курсового лечения с целью угнетения воспалительной реакции при неэффективности других веществ. В данном случае доза значительно отличается в меньшую сторону, а медики стараются подобрать ее таким образом, чтобы пациент принимал минимум гормона, который при этом окажет необходимое действие.
- Локальная терапия – в составе мазей, которыми смазывают пораженные суставы. Показанием в большинстве случаев является олигоартрит или моноартрит крупных суставов. Также использоваться они могут при наличии противопоказаний к системному лечению гормонами и значительным преобладанием местных симптомов над общими.
- Внутрисуставное введение геля, содержащего в своем составе гормональные препараты. Это позволяет на относительно длительное (до месяца) время обеспечить непрерывное воздействие препарата на поврежденную суставную поверхность.
Биологические средства
Моноклональные антитела к некоторым цитокинам обеспечивают нейтрализацию фактора некроза опухолей, который в случае ревматоидного артрита провоцирует поражение собственных тканей.
Также есть исследования, предлагающие использовать в качестве лечения ревматоидного артрита регуляторы дифференцировки лимфоцитов. Это позволит избежать повреждения синовиальных оболочек Т-лимфоцитами, которые неверно «направляются» в суставы иммунитетом.
Другие лечебные мероприятия
- Физиотерапевтические процедуры.
- Профилактика остеопороза.
- Лечебная гимнастика в период ремиссии.
- Хирургическая коррекция патологии суставов.
Источник
Ревматическая атака — это воспалительное заболевание сердца и суставов. Оно возникает как осложнение после перенесенной стрептококковой инфекции. Иначе это заболевание называют острой ревматической лихорадкой. Чаще всего оно возникает у детей и молодых людей. Патология появляется примерно через 2-4 недели после заболеваний, вызываемых стрептококком группы А. К таким недугам относится ангина, скарлатина и тонзиллит.
Причины болезни
Сам по себе стрептококк не является причиной острой ревматической атаки. Заболевание возникает вследствие аутоиммунной реакции. Когда бактерии попадают в организм, иммунитет начинает вырабатывать антитела против микробов. Однако белки стрептококка очень похожи по строению на белки человеческих клеток. В результате антитела по ошибке начинают атаковать собственные ткани организма. Это и становится причиной поражения сердца и суставов, которое возникает при острой ревматической атаке.
Провоцирующие факторы
Аутоиммунные нарушения возникают далеко не у всех пациентов, перенесших ангину или скарлатину. Существуют определенные неблагоприятные факторы, которые вызывают сбой в работе защитных сил организма.
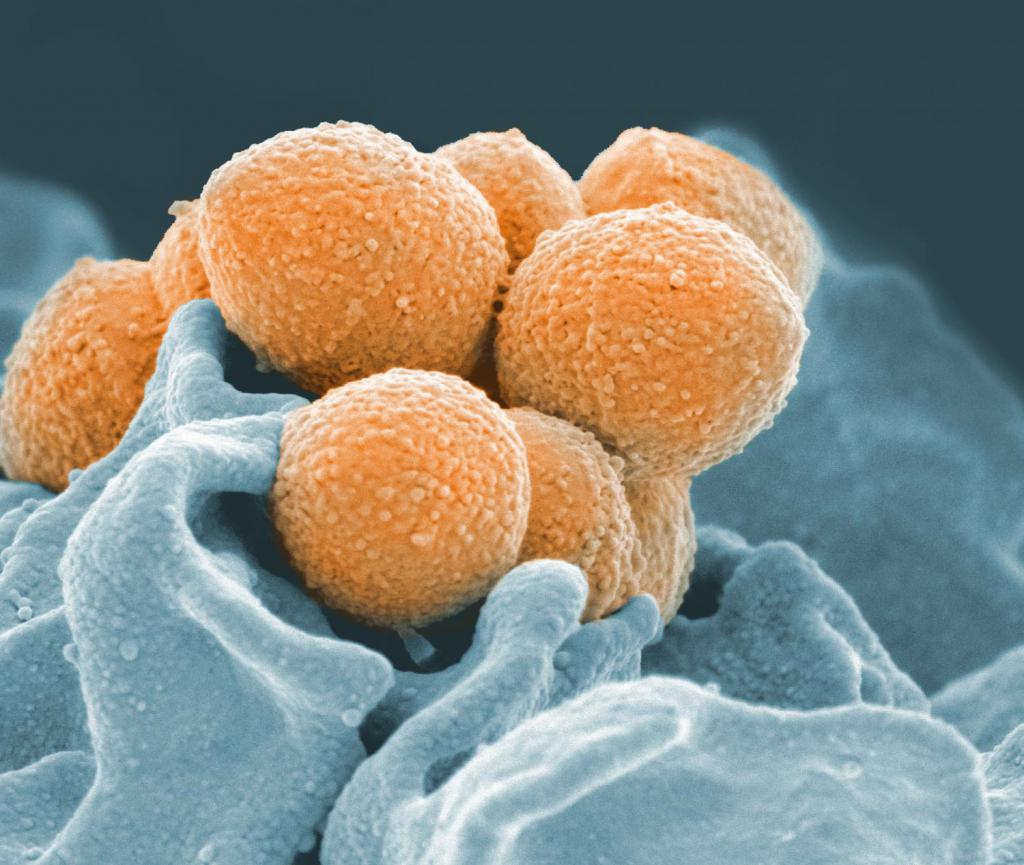
К ним относятся:
- наследственная предрасположенность к ревматическим болезням;
- поражение организма определенными штаммами стрептококка (некоторые виды бактерий чаще приводят к иммунному сбою);
- проживание в антисанитарных условиях.
Установлено также, что ревматической атаке больше подвержены пациенты с недолеченной стрептококковой инфекцией. Если человек соблюдал все рекомендации врача во время терапии ангины или скарлатины, то поражение сердца и суставов отмечается крайне редко. Опасность ревматических осложнений возрастает, если пациент неоднократно переболел стрептококковыми патологиями.
Симптоматика
Как уже упоминалось, заболевание развивается спустя несколько недель после выздоровления от ангины или скарлатины. Патология сопровождается воспалением оболочек сердца и суставов. Болезнь начинается остро. На начальной стадии появляются следующие симптомы ревматической атаки:
- повышение температуры до +39 градусов;
- усиленное выделение пота с кисловатым запахом;
- учащение пульса;
- потеря аппетита;
- жажда;
- общая слабость и недомогание.

Затем возникают признаки поражения суставов:
- сильные боли;
- покраснение кожи и отечность на пораженных участках;
- скопление жидкости в полости сустава;
- зоны воспаления становятся горячими на ощупь.
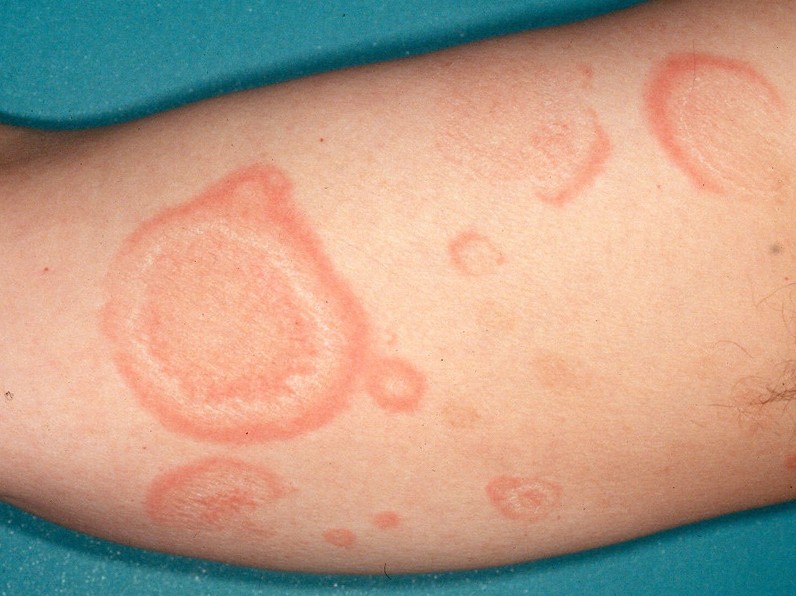
Чаще всего отмечается поражение голеностопных, локтевых и коленных суставов, а также запястья. На эпидермисе появляется сыпь. Она выглядит как красные кольца с белыми участками кожи внутри (кольцеобразная эритема). Иногда под кожными покровами можно прощупать небольшие безболезненные узелки.
Особенно опасна ревматическая атака для сердца. Заболевание сопровождается воспалением миокарда, перикарда, а иногда и эндокарда. Возникают следующие признаки поражения сердечных тканей:
- одышка;
- боль в грудной клетке;
- сильная усталость;
- головокружение.
Патология поражает и центральную нервную систему. У больного возникают непроизвольные мышечные подергивания (хорея Сиденхама). Такие неконтролируемые движения затрагивают мышцы лица и конечностей. Если подобный симптом возникает в детском возрасте, то родители принимает это за обычное гримасничанье ребенка.
У детей симптомы заболевания могут быть стертыми. Боли в суставах часто бывают выражены незначительно, родители могут списывать этот симптом на бурный рост ребенка. Нередко бывает так, что человек перенес в детстве острую ревматическую лихорадку, которая осталась незамеченной. А затем, уже в юношеском или подростковом возрасте, у пациента выявляется ревматическое поражение сердца. Поэтому нужно внимательно следить за здоровьем детей, перенесших стрептококковую инфекцию.
Осложнения
Ревматическая атака может привести к серьезным осложнениям, если своевременно не провести терапию заболевания:
- У пациента может возникнуть поражение сердечных клапанов, которое приводит к развитию ревматического порока сердца.
- Нередко развивается мерцательная аритмия. Эта сердечная патология увеличивает риск возникновения инсульта.
- В запущенных случаях возникает сердечная недостаточность.
Все это говорит о том, что острую ревматическую лихорадку необходимо немедленно лечить. Если у ребенка или взрослого после перенесенной ангины или скарлатины возникли боли в суставах, то следует срочно обратиться к врачу. Обычно за артралгией следует поражение сердца.
Диагностика
Диагностикой и лечением ревматической атаки занимается врач-ревматолог. Если у пациента отмечается поражение сердца, то необходима консультация кардиолога.
Для подтверждения диагноза больному назначают исследования:
- мазок из носоглотки на стрептококк группы А;
- тест на титр антител к стрептококку;
- исследование крови на протеины;
- общие анализы крови и мочи (для выявления воспалительной реакции);
- электрокардиограмма;
- эхограмма сердца;
- фонокардиография.
Анализ на определение титра антител к стрептококку необходимо сдавать несколько раз во время прохождения лечения. Это поможет оценить эффективность назначенной терапии.
Лечение
Основным методом лечения ревматической атаки у взрослых и детей является медикаментозная терапия. Необходимо снять воспаление, а также уничтожить стрептококк. Лечение начинают с назначения антибактериальных препаратов. Обычно применяют антибиотики пенициллиновой группы: «Бициллин», «Бензилпенициллин». Реже используют цефалоспорины: «Цефадроксил», «Цефуроксим».

Для купирования боли в суставах назначают нестероидные препараты противовоспалительного действия:
- «Диклофенак»;
- «Целекоксиб»;
- «Аспирин».
При тяжелом болевом синдроме назначают кортикостероидный препарат «Преднизолон».
Так как патология имеет аутоиммунное происхождение, необходимо назначение лекарств, подавляющих образование антител. Они способны воздействовать на патогенез заболевания. С этой целью используют препараты:
- «Мабтера»;
- «Ремикейд»;
- «Оренсия».
Проводят также симптоматическое лечение нарушений работы сердца. Назначают диуретики, гипотензивные препараты и сердечные гликозиды.
Если у больного отмечаются непроизвольные движения и подергивания мышц, то рекомендуется назначение седативных и антипсихотических средств:
- «Дроперидол»;
- «Галоперидол»;
- «Фенобарбитал»;
- «Мидазолам».
Оперативное лечение применяется только при формировании ревматического порока сердца и поражении клапанов. В этом случае рекомендуется проведение кардиохирургической операции. Поражение суставов обычно поддается консервативному лечению, такие патологические изменения являются обратимыми.
Профилактика
Профилактика последствий стрептококковой инфекции заключается в полном излечении ангины, скарлатины или тонзиллита. Необходимо принимать все назначенные лекарства и соблюдать рекомендации врача. После перенесенного стрептококкового заболевания рекомендуется наблюдаться у ревматолога и кардиолога. При возникновении таких симптомов, как боли в суставах, одышка, подергивания мышц, нужно немедленно пройти диагностику. Такие проявления могут быть признаками острой ревматической лихорадки.
Источник