Дебют ревматоидного артрита у детей
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) – хроническое воспалительное заболевание суставов, неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет.
Как часто встречается ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит– одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, которое встречается у детей. Заболеваемость ЮРА — от 2 до 16 человек на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮРА в разных странах — от 0,05 до 0,6%. Чаще ревматоидным артритом болеют девочки.
Почему возникает ювенильный ревматоидный артрит?
В развитии ЮРА принимают участие наследственные и средовые факторы, среди которых наибольшее значение имеет инфекция.
Существует множество факторов, запускающих механизм развития болезни. Наиболее частыми являются вирусная или смешанная бактериально-вирусная инфекция, травмы суставов, инсоляция или переохлаждение, профилактические прививки, особенно проведенные на фоне или сразу после перенесенной ОРВИ или бактериальной инфекции. Возможная роль инфекции в развитии ЮРА предполагается, однако она до сих пор окончательно не доказана. Выявлена связь начала заболевания с перенесенной ОРВИ, с проведенной профилактической прививкой против кори, краснухи, паротита. Интересно, что дебют ЮРА после вакцинации против паротита чаще наблюдается у девочек. Известны случаи, когда ЮРА манифестировал после проведения вакцинации против гепатита В. Роль кишечных инфекций, микоплазмы, бета-гемолитического стрептококка в развитии ЮРА большинством ревматологов не признается. Однако известно, что эти инфекции являются причиной развития реактивных артритов, которые могут трансформироваться в ЮРА. Роль вирусной инфекции в развитии хронических артритов менее очевидна. Известно, что более 17 вирусов способны вызывать инфекцию, сопровождающуюся развитием острого артрита (в том числе вирусы краснухи, гепатита, Эпштейн-Барра, Коксаки и др.).
В развитии хронических артритов этиологическая роль вирусов не доказана. Наследственную предрасположенность к ЮРА подтверждают семейные случаи этого заболевания, исследования близнецовых пар, иммуногенетические данные.
Опасен ли ювенильный ревматоидный артрит?
При ЮРА у 40-50% детей прогноз благоприятный, может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Однако, обострение заболевания может развиться спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение заболевания. У детей с ранним началом заболевания и подростков с положительным ревматодным фактором высок риск развития тяжелого артрита, инвалидизации по состоянию опорно-двигательного аппарата. У больных с поздним началом возможна трансформация заболевания в анкилозирующий спондилит. У 15% больных с увеитом возможно развитие слепоты. Смертность при ЮРА очень низка и отмечается при отсутствии своевременного лечения, присоединении инфекционных осложнений или развитии амилоидоза.
Как проявляется ювенильный ревматоидный артрит?
Основным клиническим проявлением заболевания является артрит. Поражение суставов проявляется болью, припухлостью, деформациями и ограничением движений, повышением температуры кожи над суставом. У детей наиболее часто поражаются крупные и средние суставы, в частности коленные, голеностопные, лучезапястные, локтевые, тазобедренные, реже – мелкие суставы кисти. Типичным для ЮРА является поражение шейного отдела позвоночника и челюстно-височных суставов.
Патологические изменения в суставе характеризуются развитием реакций воспаления, которые могут приводить к разрушению хрящевой и костной ткани суставов, сужению суставных щелей (пространства между концами костей, образующих суставы) вплоть до развития анкилозов (сращения суставных поверхностей костей, образующих суставы).
Помимо поражения суставов могут отмечаться следующие внесуставные проявления:
- Повышение температуры тела, иногда до высоких цифр; развивается, как правило, в утренние часы, может сопровождаться ознобом, усилением болей в суставах, появлением сыпи. Падение температуры нередко сопровождается проливными потами. Лихорадочный период может продолжаться недели и месяцы, а иногда и годы и нередко предшествует поражению суставов.
- Сыпь может быть разнообразной, не сопровождается зудом, располагается в области суставов, на лице, груди, животе, спине, ягодицах и конечностях, быстро исчезает, усиливается на высоте лихорадки.
- Поражение сердца, серозных оболочек, легких и других органов. Клиническая картина поражения сердца при ЮРА: боли за грудиной, в области сердца, а в ряде случаев – болевой синдром в верхней части живота; чувство нехватки воздуха, вынужденное положение в постели (ребенку легче в положении сидя). Субъективно ребенок жалуется на чувство нехватки воздуха. У ребенка наблюдается бледность и посинение носогубного треугольника, губ, пальцев рук; раздуваются крылья носа, отеки голеней и стоп. При поражении легких у больных может отмечаться затруднение дыхания, влажный или сухой кашель. При поражении органов брюшной полости беспокоят боли в животе.
- Увеличение лимфатических узлов может отмечаться до 4-6 см в диаметре. Как правило, лимфатические узлы подвижные, безболезненные.
- Увеличение размеров печени, селезенки.
- Поражение глаз типично для девочек с ЮРА младшего возраста. Отмечаются покраснение глаз, слезотечение, светобоязнь, неровный контур зрачка, снижение остроты зрения. В конечном итоге может развиться полная слепота и глаукома.
- Задержка роста и остеопороз являются одним из проявлений ЮРА. Задержка роста особенно выражена при длительном и активном течение заболевания. При остеопорозе отмечается снижение плотности кости и повышение ее ломкости. Он проявляется болями в костях. Одним из тяжелых проявлений остеопорпоза является компрессионный перелом позвоночника.
Как диагностируют ювенильный ревматоидный артрит?
Диагноз ювенильного ревматоидного артрита основывается на результатах осмотра пациента врачом-ревматологом и комплекса лабораторных и инструментальных методов исследования.
Лабораторные и инструментальные методы обследования. Анализ периферической крови (содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов — СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы); анализ иммунологических показателей (концентрация иммуноглобулинов A, M, G, С-реактивного белка, ревматоидного фактора, наличие антинуклеарного фактора — АНФ). Всем больным проводится электрокардиография, ультразвуковое исследование брюшной полости, сердца, почек, рентгенологическое обследование грудной клетки, пораженных суставов, при необходимости позвоночника, кресцово-повздошных сочленений. Также всем детям с поражением суставов проводится обследование на наличие инфекций: бета-гемолитического стрептококка, бактерий кишечной группы (иерсиний, шигелл, сальмонелл), паразитов (токсоплазм, токсокарр и др.), вируса герпеса и цитомегаловируса, хламидий. При появлении трудностей в постановке диагноза проводится иммуногенетическое обследование. При длительном приеме обезболивающих и гормональных препаратов необходимо проведение эзофагогастроскопии. Консультация окулиста и осмотр щелевой лампой показано всем детям с поражением суставов.
Какие существуют методы лечения и профилактики ювенильного ревматоидного артрита?
Лечение ювенильного ревматоидного артрита представляет серьезную проблему и должно быть комплексным, включающим соблюдение режима, диеты, лекарственную терапию, лечебную физкультуру и ортопедическую коррекцию.
Цели терапии ЮРА:
- подавление воспалительной активности процесса
- исчезновение системных проявлений и суставного синдрома
- сохранение функциональной способности суставов
- предотвращение или замедление разрушения суставов, инвалидизации пациентов
- достижение ремиссии
- повышение качества жизни больных
- минимизация побочных эффектов терапии
Медикаментозная терапия ЮРА делится на два вида: симптоматическая (нестероидные противовоспалительные препараты и глюкокортикоиды) и иммуносупрессивная (подавляющая иммунитет). Применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикоидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает разрушения суставов. Иммуноподавляющая терапия приостанавливает развитие деструкции, уменьшает инвалидизацию.
Нестероидные противовоспалительные препараты (НПВП)
У детей наиболее часто используются диклофенак, напроксен, нимесулид, мелоксикам. Лечение только НПВП проводится не более 6-12 нед, до постановки достоверного диагноза ЮРА. После этого НПВП следует обязательно сочетать с иммуноподавляющими препаратами. При длительном применении НПВП или превышении максимально допустимой дозы возможно развитие побочных эффектов.
Глюкокортикоиды
Глюкокотикоиды относятся к гормональным препаратам. Они оказывают быстрый противовоспалительный эффект. Глюкокортикоиды используются для внутрисуставного (метилпреднизолон, бетаметазон, триамсинолон), внутривенного (преднизолон, метилпреднизолон) введения и приема внутрь (преднизолон, метилпреднизолон).
Нецелесообразно начинать лечение больных ЮРА с назначения глюкокортикоидов внутрь. Они должны назначаться при неэффективности других методов лечения. Не рекомендуется назначать глюкокортикоиды внутрь детям до 5 лет (особенно до 3 лет), а также в подростковом возрасте, это может привести к выраженной задержке роста.
Внутривенное введение глюкокортикоидов (пульс-терапия) быстро подавляет активность воспалительного процесса у больных, используется в основном при наличии системных проявлений ЮРА.
Иммуносупрессивная терапия
Иммуносупрессивная терапия занимает ведущее место в лечении ревматоидного артрита. Именно от выбора препарата, сроков назначения, длительности и регулярности лечения часто зависит прогноз для жизни пациента и для течения заболевания. Иммуносупрессивная терапия должна быть длительной и непрерывной, начинаться сразу после установления диагноза. Отменить препарат можно в том случае, если больной находится в состоянии клинико-лабораторной ремиссии не менее 2 лет. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Основными препаратами для лечения ЮРА являются метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания. Они отличаются высокой эффективностью, достаточно хорошей переносимостью и низкой частотой вызываемых побочных эффектов даже при длительном (многолетнем) приеме.
Циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮРА достаточно редко в связи с высокой частотой тяжелых побочных эффектов. Гидроксихлорохин, D-пеницилламин, соли золота практически не применяются в связи с недостаточной эффективностью.
При лечении иммунодепрессантами проводится контроль общего анализа крови (содержания эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы) — 1 раз в 2 недели. При снижении количества лейкоцитов, эритроцитов, тромбоцитов ниже нормы, при повышении уровня мочевины, креатинина, трансаминаз, билирубина выше нормы – иммунодепрессанты отменить на 5-7 дней, после контрольного анализа крови, при нормализации показателей – возобновить приём препарата.
Биологические агенты
Последние достижения науки позволили создать новую группу лекарств – так называемых биологических агентов. К ним относятся: инфликсимаб, ритуксимаб. Данные препараты являются высоко эффективными для лечения определенных вариантов течения ЮРА. Лечение этими препаратами должно проводиться только в специализированных ревматологических отделениях, сотрудники которых имеют опыт применения подобных лекарственных средств.
Хирургическое лечение
Хирургическое лечение показано при развитии выраженных деформаций суставов, затрудняющих выполнение простейших повседневных действий, развитии тяжелых анкилозов. Основным хирургическим вмешательством является протезирование суставов.
КАК ПРЕДОТВРАТИТЬ ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ?
Предотвратить развитие ЮРА невозможно в связи с отсутствием данных о причинах его возникновения.
Для предотвращения развития обострений заболевания необходимо соблюдение следующих правил:
- Избегать инсоляции (нахождения на открытом солнце, независимо от географической широты).
- Избегать переохлаждения.
- Стараться не менять климатический пояс.
- Уменьшить контакты с инфекциями.
- Исключить контакт с животными.
- Больным ЮРА противопоказано проведение любых профилактических прививок (кроме реакции Манту) и использование всех препаратов, повышающих иммунный ответ организма (ликопид, тактивин, полиоксидоний, иммунофан, виферон, интерферон и других).
Источник
Ревматоидный артрит — это коварное воспалительное заболевание, которое невозможно распознать на ранней стадии, поскольку его симптомы ничем не отличаются от симптомов, характерных при обычной простуде. Чаще всего его диагностируют, когда болезнь перетекает в активную фазу, с появлением характерных именно для него признаков.
При заболевании поражаются крупные и мелкие суставы, причем в симметричном порядке. Помимо болей в суставах, системные обострения сопровождаются анемией, приступами лихорадки. Обострение болезни чревато воспалительными поражениями сердечной мышцы и почек, проявлением нейропатии.
К сожалению, ревматоидный артрит относится к необратимым хроническим заболеваниям, вызванным дисфункцией иммунной системы. Более двух третей заболевших при несвоевременном начале лечения становятся инвалидами.
По статистике, чаще всего эта болезнь поражает женщин: их количество составляет от 70 до 85 процентов от общего числа заболевших.
Дебют ревматоидного артрита (начало болезни) настигает людей в возрасте 30-35 лет, хотя встречается редкая форма ювенального артрита, которым заболевают дети до шестнадцати лет.
Причины заболевания ревматоидным артритом
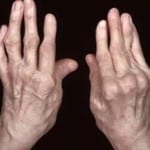 Для всех аутоиммунных заболеваний, к которым относится и ревматоидный артрит, характерно, что они проявляются как следствие после нарушения работы иммунной системы организма.
Для всех аутоиммунных заболеваний, к которым относится и ревматоидный артрит, характерно, что они проявляются как следствие после нарушения работы иммунной системы организма.
В этот период защитные функции организма снижены, происходит переформатирование защитных агентов. В результате они начинают уничтожать собственные здоровые клетки, которые воспринимаются как внешняя угроза.
Это ведет к появлению хронического воспалительного процесса, который при сочетании комплекса факторов приводит к ревматоидному артриту.
Факторы, приводящие организм с нарушенной функцией иммунной системы к заболеванию, составляют так называемую ревматоидную триаду:
- Наследственность. Это, пожалуй, наиболее важная причина появления иммунного дисбаланса, приводящая к аутоиммунным заболеваниям, в том числе и к ревматоидному артриту. Человек может быть носителем конкретного антигена, или иметь общую склонность к проявлению аутоиммунных заболеваний на генном уровне.
- Хронические заболевания, приводящие к захвату организма инфекционными агентами, такими как микоплазма, стрептококки, ретро-вирусы, вирусы герпеса, кори, гепатита В, паротита.
- Нарушения в работе эндокринной системы, аллергены, вызывающие интоксикацию организма, стрессовые ситуации, низкие температуры, вызывающие переохлаждение, неправильный прием некоторых лекарств могут явиться спусковым крючком, запускающим механизм аутоиммунных заболеваний, и в частности, возникновение ревматического полиартрита.
Основные симптомы заболевания
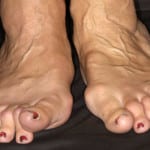 Как уже упоминалось, на начальной стадии ревматоидный артрит очень трудно распознать. Болезнь протекает достаточно долгое время, проявляясь как обычное простудное заболевание, сопровождающееся болями в суставах рук и ног. Чаще всего сначала поражаются мелкие суставы, но в некоторых случаях заболевание охватывает сразу все соединения – и мелкие, и крупные.
Как уже упоминалось, на начальной стадии ревматоидный артрит очень трудно распознать. Болезнь протекает достаточно долгое время, проявляясь как обычное простудное заболевание, сопровождающееся болями в суставах рук и ног. Чаще всего сначала поражаются мелкие суставы, но в некоторых случаях заболевание охватывает сразу все соединения – и мелкие, и крупные.
Чаще всего воспалением охватываются соединения парных органов – рук и ног. Такое воспаление получило название полиартрит. Если развитие болезни вовремя не приостановить, ею поражаются нервная система и внутренние органы: легкие, почки, сердце, печень и селезенка.
Развитие ревматоидного артрита в большинстве случаев может быть скрытым длительный период, с обострениями и ремиссиями. Иногда он проявляет себя внезапно и мгновенно охватывает весь организм, что неизбежно ведет к потере трудоспособности.
В обоих случаях – при длительном или быстром развитии болезни – деформируются суставы, что приводит к их функциональной дееспособности. Поэтому очень важно распознать болезнь на самых ранних ее стадиях развития, зная общую симптоматику:
- Ощущения скованности и ограниченности движений в утренние часы после сна;
- Потеря аппетита, сопровождающаяся снижением веса, развитие анемии;
- Частая смена настроения, угнетенность, депрессивные состояния;
- Ощущение общей слабости и утомляемость даже после незначительных нагрузок;
- Воспалительные процессы, охватывающие слюнные и слезные железы, мышцы, связки, сухожилия, коленные суставы;
- Появление ревматоидных узелков;
- Воспаления внутренних органов, ведущие к их дисфункции.
Совсем не обязательно, чтобы в каждом случае заболевания присутствовали все перечисленные симптомы – развитие болезни всегда индивидуально, и признаки ее у каждого человека проявляются в разный период развития.
Чаще всего свидетельством уже имеющегося заболевания являются возникшие ревматические уплотнения и деформация суставов пальцев на руках и ногах.
Методы диагностики ревматоидного артрита
Разработкой показателей, по которым можно диагностировать заболевание, занимались ученые многих стран. Американская коллегия ревматологов разработала свою систему критериев, которая, начиная с 1987 года, принята во всем мире как наиболее совершенная.
По этой системе заключение делается на основании ярко выраженных четырех из семи основных показателей, которые присутствуют в анамнезе больного более полутора месяцев.
Остальные показатели могут иметь нечетко выраженные признаки, что характерно для первичной стадии развития болезни. Согласно разработанной методике, диагноз о наличии болезни ставится на основании следующих критериев:
- Скованность суставов, наблюдаемая после пробуждения и не проходящая более часа;
- Воспаление более трех суставов, сопровождающееся отеками или скоплением жидкости;
- Поражен хотя бы один из суставов кисти руки: лучезапястный, проксимальный, межфаланговый, плюснефаланговый;
- Одновременное воспаление суставов на парных органах;
- Возникновение в области суставов ревматоидных уплотнений в виде узелков;
- Установлено присутствие ревматоидного фактора на основании анализа крови;
- Рентгенография, показывающая типичные изменения в суставах и костях в виде эрозии и костной декальцификации.
Помимо перечисленных критериев, существует два вида диагностики, позволяющие определить болезнь на самых ранних стадиях.
Лабораторные исследования
При отсутствии четких признаков, позволяющих установить диагноз, лабораторная диагностика необходима для точного определения заболевания. В данном случае для исследований на наличие маркеров ревматоидного артрита берутся пробы крови и синовиальная жидкость из воспаленного сустава и проводится их биохимический анализ.
- Для выявления ревматоидного фактора проводится несколько тестов, поскольку ни одним из них, отдельно взятым, невозможно поставить полноценный диагноз. Ревматоидный фактор, или РФ, считается относительной нормой, если он не превышает 10 ед/мл. Его наличие свойственно для людей так называемой группы риска – пожилых; в период менопаузы у женщин; при ряде некоторых других заболеваний. Наличие положительных результатов по нескольким тестам на РФ и присутствие ряда других признаков дает основание диагностировать серопозитивный ревматоидный артрит.
- С помощью клинического анализа крови можно наиболее точно установить наличие и степень тяжести заболевания. Об этом свидетельствуют повышенное СОЭ, увеличенное содержание тромбоцитов или лейкоцитов, повышение в крови церулоплазмина и С-реактивного белка.
- Установить диагноз с наибольшей точностью позволяет анализ на антитела к циклическому цитруллинированному петиду – АЦЦП. Он наиболее эффективен при диагностике серонегативного ревматоидного артрита, при котором показатели РФ в крови отсутствуют.
- Реже проводится гистологический анализ синовальной жидкости и ревматоидных уплотнений. С помощью гистологии можно увидеть изменения, которые характерны при ревматоидном артрите, однако только на основании полученных данных не всегда можно диагностировать конкретное заболевание.
Диагностика аппаратными методами
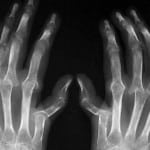 Эти методы используются для уточнения уже полученных результатов лабораторных исследований и определения степени поражения суставов.
Эти методы используются для уточнения уже полученных результатов лабораторных исследований и определения степени поражения суставов.
Среди наиболее распространенных методов аппаратного исследования является рентген – он более доступен и дает достаточную картину развития болезни. Единственный недостаток рентгенографии – невозможно распознать болезнь на ранней стадии.
Рентгенография пораженных суставов позволяет определить развитие ревматоидного артрита по следующим признакам:
- деформация суставных хрящей, уменьшение расстояния между сопрягающимися костями, видоизменение суставных щелей;
- эрозия участков костей в пораженной области;
- проявление анкилоза – сращение костей в области суставов, дальнейшая их неподвижность.
- Определить ревматоидный артрит на более ранних стадиях развития можно методом магнитно – резонансной томографии, или МРТ. Она дает возможность увидеть не только уменьшение толщины суставного хряща, а также изменения в мягких тканях, воспаления внутренней оболочки фиброзного влагалища сухожилий, отеки, являющиеся предвестниками эрозий, и сами эрозии. МРТ является наиболее достоверным методом при диагностировании пораженного шейного отдела позвоночника.
- УЗИ по методу Доллера – наиболее распространенный по своей доступности способ исследования и диагностики пораженных суставов. Особенно он уместен при диагностировании крупных суставов – тазобедренных, плечевых, коленных, локтевых. С помощью УЗИ можно обнаружить утолщения внутренних слоев суставной сумки до 5 мм, и образование скопления кровеносных сосудов.
В случае подозрения возникновения ревматоидного артрита, даже при наличии специфичного одного или двух маркеров, характерных именно для этой болезни, необходимо проводить дифференцированную диагностику.
Только всестороннее обследование поможет поставить правильный диагноз, исключив сторонние причины воспаления, а также другие факторы, характерные для прочих заболеваний или имеющие возрастной характер.
Стадии развития и течения болезни
Ревматоидный артрит относится к ряду хронических воспалительных заболеваний, поэтому его развитие, в соответствии с определенными критериями, уместно разделять на несколько стадий.
Для определения конкретной стадии течения болезни используются различные показатели, которые наиболее характерны для определенного периода. Учитываются внешние признаки протекания заболевания, данные рентгенологических исследований, функциональные возможности подвергшихся патологии суставов.
Клиническая симптоматика разделяется на четыре стадии:
- Очень ранняя, длящаяся с начала заболевания до 6 месяцев;
- Ранняя, от 6 месяцев до года;
- Развернутая, продолжительность которой превышает один год;
- Поздняя, если болезнь наблюдается больше, чем 2 года.
Рентгенологическая градация развития артрита:
- Появление единичных кист, развитие частичного остеопроза, уменьшение суставных щелей в пораженных соединениях, заметное уплотнение мягких тканей в околосуставной области;
- Сужение суставных промежутков, появление единичных эрозий – не более четырех, дальнейшее развитие остеопороза до стадии умеренного, образование кист, небольшие деформации кости;
- Увеличение количества кист и эрозий – более пяти, выраженное сужение щелей между суставами, развитие остеопороза в области суставов, деформация соединений, их вывихи или подвывихи.
- Ярко выраженный околосуставный остеопороз, срастание соединений, образование анкилоза, многочисленные эрозии, кисты, деформации, вывихи, подвывихи, возникновение патологических наростов на поверхности костной ткани (остеофиты), развитие субхондрального остеосклероза.
Течение ревматоидного артрита по степени потери функциональных возможностей (инвалидизации) больного разделяется на следующие стадии:
I – возможность самообслуживания и отсутствие ограничений в профессиональной деятельности;
II – полное самообслуживание и возможность непрофессиональной работы, с ограничениями в профессиональной сфере;
III – сохранение возможности самообслуживания, при потере возможности заниматься любыми видами деятельности;
IV – полная потеря функциональных возможностей.
Меры профилактики
 Профилактика ревматоидного артрита должна сводиться в первую очередь к устранению факторов, способных спровоцировать возникновение болезни. Прежде всего, следует избавиться от возможных очагов возникновения и распространения инфекции – кариеса, тонзиллита, синусита.
Профилактика ревматоидного артрита должна сводиться в первую очередь к устранению факторов, способных спровоцировать возникновение болезни. Прежде всего, следует избавиться от возможных очагов возникновения и распространения инфекции – кариеса, тонзиллита, синусита.
Также необходимо избегать переохлаждений, повышать стрессоустойчивость организма, по возможности избавиться от вредных привычек. Особое внимание на здоровье необходимо обращать людям, находящимся в группе риска по наследственным признакам, а также тем, в чьей крови при клинических исследованиях обнаружен РФ.
Несмотря на то, что ревматоидный артрит относится к ряду неизлечимых болезней, при своевременном диагностировании и правильном лечении он может протекать вяло, в спящем режиме. Обострения наступают очень редко, а время ремиссии увеличивается.
Практика показывает, что около 15% пациентов, придерживающихся назначенного лечения, ведут полноценный образ жизни. Тем не менее, не следует упускать из виду неблагоприятные факторы, которые могут значительно ухудшить прогноз и привести к потере здоровья и трудоспособности, о чем подробно можно узнать в видео в этой статье.
Источник


