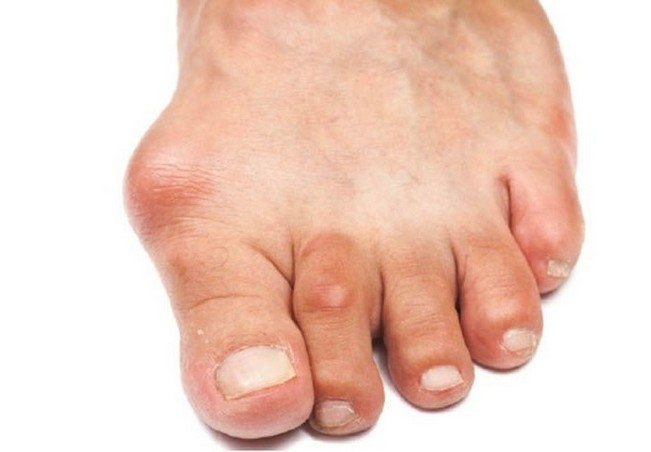
Деформация стопы вальгусная стопа 2 степени и артроз
Дата публикации 23 января 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
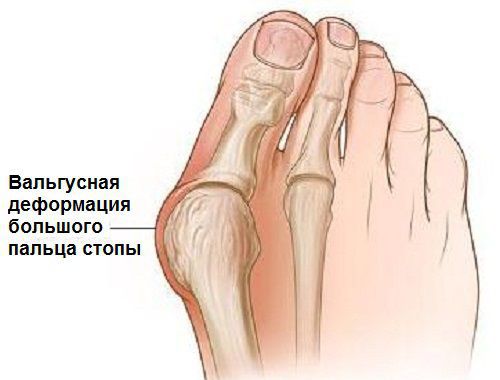
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
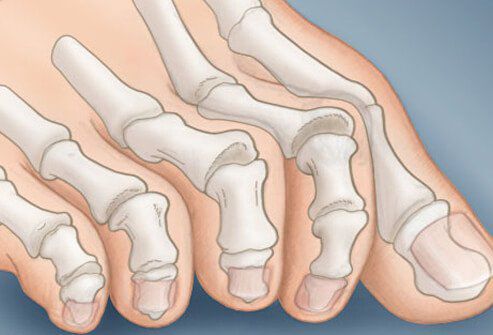
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
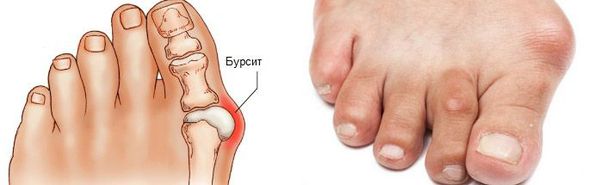
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
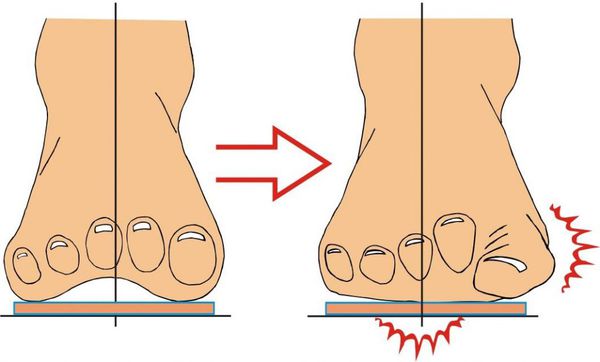
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
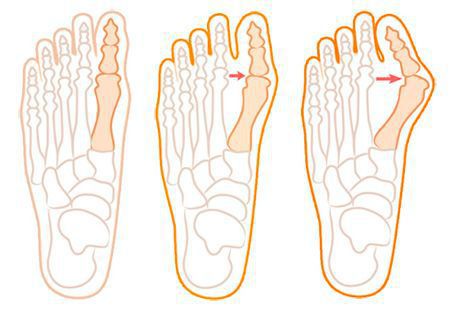
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
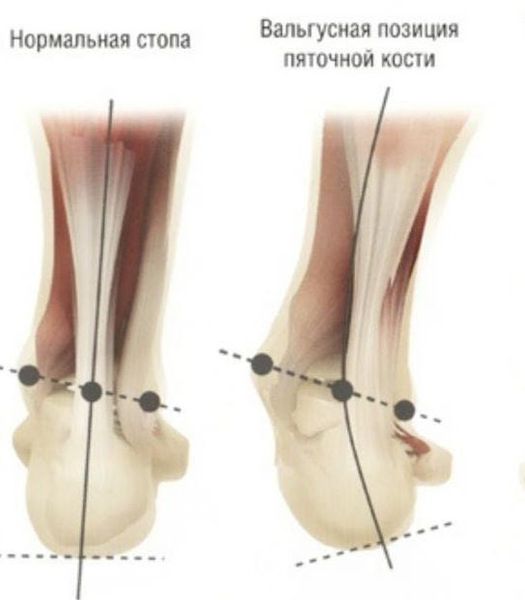
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень |
|---|---|---|
| Межплюсневый угол | ||
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
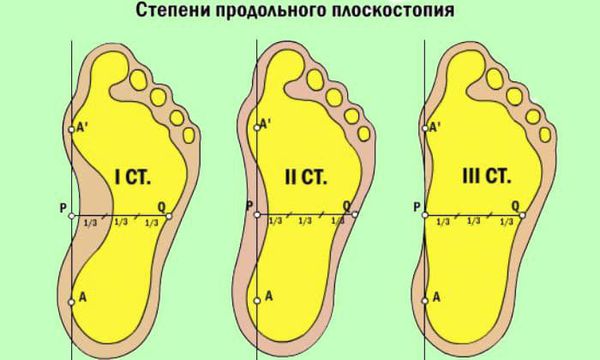
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
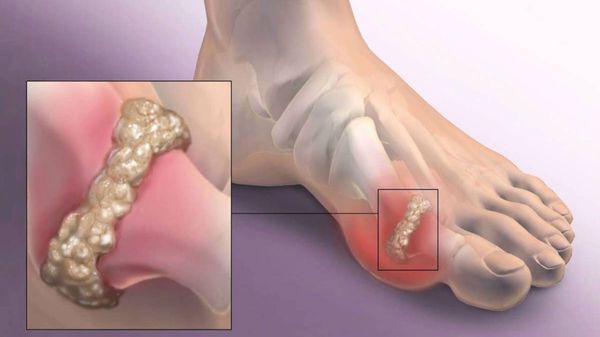
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
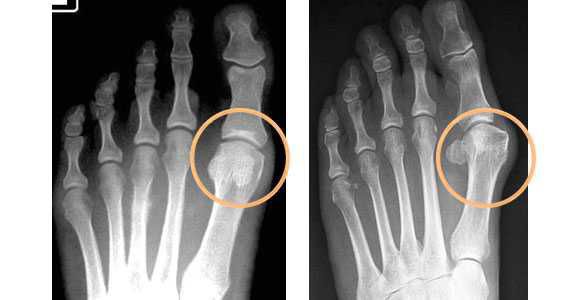
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
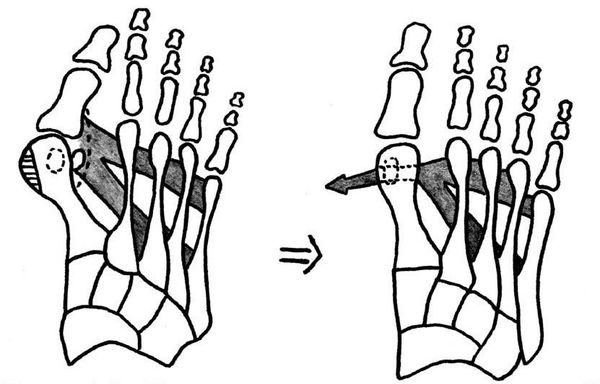
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
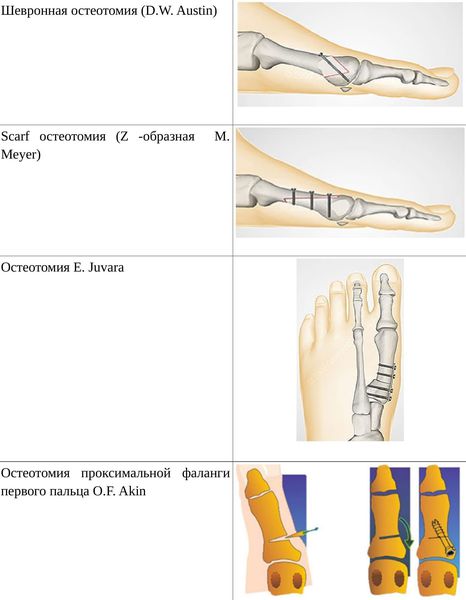
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Источник
Артроз стопы: симптомы и лечение
Человеческая стопа — созданная природой амортизирующая конструкция. Для выполнения своей основной функции она состоит из множества мелких костей, объединенных в суставы. Подвижность соединений стопы важна для формирования сводов (продольного и поперечного), которые поддерживаются сухожильно-связочным аппаратом. Своды, собственно, и выполняют роль рессор.
Любой патологический процесс суставов ступней заканчивается артрозом стопы, что приводит к её деформации и значительно ограничивает способность человека к самостоятельному передвижению.
Что такое артроз стоп?
Стопа включает в себя один сустав среднего размера (голеностопный , обеспечивающий подвижное соединение стопы с голенью) и множество мелких, соединяющих между собой кости предплюсны, плюсны и фаланги пальцев.
Вопрос, что такое артроз стоп, становится актуальным после возникновения болевого синдрома, сопровождающегося изменением формы ступни и трудностью ношения ранее привычной обуви.
Артроз это всегда дегенеративные (разрушающие) изменения структурных элементов сустава, что в конечном итоге приводит к тугоподвижности и деформации сустава.
Когда возникает заболевание
Причинами деформирующего артроза стопы могут стать:
- Длительная травматизация ступней, связанная с повышенной нагрузкой. Часто она возникает у балерин или у женщин злоупотребляющих ношением туфель на высоких шпильках с зауженным носком;
- Ортопедические особенности стоп, к которым относится плоскостопие с крайней степенью своего проявления — плосковальгусной деформацией ступней;
- Деформирующий остеоартроз, поражающий голеностопный сустав наряду с более крупными суставами (например, тазобедренный или коленный суставы). Причиной его становятся все те же перегрузки наряду с обменными нарушениями в организме;
- Ревматоидный артрит в своей классической форме;
- Подагра с преимущественным поражением плюсне-фалангового сустава большого пальца нижней конечности.
Стадии болезни и симптомы
В течении болезни различают три стадии болезни:
- Артроз стопы 1 степени имеет проходящую клиническую симптоматику после предоставленного ногам отдыха без стойких внешних проявлений.
К концу рабочего дня появляются боли, некоторая отёчность стопы.
Характерна повышенная утомляемость стоп;
- Артроз стопы 2 степени характеризуется устойчивой клиникой. Болевой синдром плохо снимается приёмом анальгетиков, то, что помогало раньше (ножные ванночки) утрачивает свою силу. Появляются суставные деформации, натоптыши, мозоли. Изменяются размеры ступни;
- При развитии 3-ей степени заболевания признаки артроза стопы нарастают. Разрастаются краевые остеофиты (костные наросты на суставных концах сочленяющихся костей). Стопы принимают уродливую конфигурацию. Передвижение даётся с трудом и из-за боли, и из-за невозможности подобрать обувь.
Общие симптомы артроза ступни не зависят от характера основного патологического процесса, но каждая болезнь, сопровождающаяся поражением суставного аппарата стоп, имеет свои нюансы. Часто именно эти детали и позволяют определить основное страдание и, исходя из его природы, назначить верное лечение.
Лечение
Боль в суставе стопы — неспецифичный симптом заболевания, поэтому и борьба с болью не приобретает каких-либо индивидуальных черт. Из медикаментозного лечения артроза стопы ног на первое место выступают нестероидные противовоспалительные препараты.
Они приостанавливают воспалительный процесс, сопровождающий любое заболевание и облегчают общее самочувствие пациента за счет притупления (иногда полного снятия) боли.
Но основные симптомы и лечение артроза стопы будут зависеть от заболевания, которое обусловило развитие суставного синдрома.
Профессионализм — лучшее терапевтическое решение
Так, например, при подагре одного употребления НПВС будет недостаточно. А так как подагра — хроническое заболевание, то бесконтрольное употребление НПВС непременно приведет к тяжелым побочным реакциям со стороны почек, крови, желудочно-кишечного тракта, и самой суставной ткани.
Поэтому, чем лечить артроз суставов стопы должен выбрать врач, после установления непосредственной причины заболевания. Если заболевание носит аутоиммунный или обменный характер верное назначение даст врач ревматолог. Если причина в неправильной установке стоп или заболевание обусловлено хронической (профессиональной) травмой, решение о способе лечения будет принимать врач травматолог-ортопед.
При начальных стадиях плоскостопия, до развития грубой плоско-вальгусной деформации, с успехом применяются при артрозе стопы стельки ортопедического назначения, лучше изготовленные индивидуально, с учётом всех особенностей пораженной ступни.
За счёт жёсткой фиксации стопы в правильном положении стельки дают терапевтический эффект, часто, без дополнительного какого-либо врачебного вмешательства.
Как лучше лечить
При выраженном болевом синдроме приём НПВС — не лучшее решение. Вместо употребления обезболивающих препаратов желательней прибегнуть к физиотерапевтическому лечению артроза суставов стопы, как к дополнительному методу терапевтического воздействия.
Общие принципы лечения артроза стоп распространяются и на лечение суставов пальцев ног:
- Определение ведущей патологии, приведшей к суставной патологии нижних конечностей;
- Составление плана медикаментозной терапии и следование ему. Соблюдение диетических предписаний;
О том, как правильно питаться при артрозе, читайте здесь…
- Обсуждение с лечащим врачом возможности дополнительного физиотерапевтического лечения и использования ортопедических приспособлений. Кроме стелек для стоп есть большое количество разделителей для пальцев, корректоров-фиксаторов для большого пальца стопы, как ночного ношения, так и повседневного;
- Ограничение нагрузки на поврежденный суставной аппарат. Осведомление о комплексе упражнений при артрозе стопы и о методике их выполнения.
Что можно еще сделать для облегчения страданий
При соблюдении всех принципов терапии, вопросов, как лечить артроз стопы в домашних условиях, не должно возникать. Все пункты вполне выполнимы амбулаторно. Даже физиотерапевтическое лечение, на сегодняшний день, можно себе обеспечить, приобретя в аптеке портативный физиотерапевтический аппарат. Большим спросом, оправдывающим ожидания больных суставным синдромом, пользуются терапия лазером и магнитотерапия.
Гимнастика для стоп при артрозе является тоже своеобразным физиотерапевтическим лечением. Правильно подобранные и выполняемые в верном режиме упражнения способствуют улучшению кровообращения, и сохранению функциональной активности разрабатываемых суставов.
Улучшение кровообращения приводит к оптимизации метаболизма, улучшению дренажной функции, а, следовательно, к снятию отёка тканей и уменьшению болевого синдрома.
Артроз суставов ступней характеризуется смещением суставной оси пальцев, благодаря чему они заходят друг на друга и усугубляют патологические проявления заболевания. Для предотвращения или ослабления этого явления используются ортопедические разделители пальцев и гимнастические упражнения, направленные на восстановление их разобщенности.
Это достигается путём веерообразного разведения пальцев и удержания их в таком положении до нескольких минут. На первых этапах, в качестве вспомогательного элемента, используется резиновая эластическая лента, приобретенная в аптеке.
Немного о народной медицине
Часто данная патология сопровождается выраженным отёком мягких тканей, особенно после нагрузок, что ухудшает течение болезни и общее самочувствие больного. На вопрос, как снять отечность стопы при артрозе, помогут ответить народные рецепты, в которых большую роль отводят к использованию отваров березовых веток или сенной трухи для ножных ванночек.
Для ванночки с сенной трухой понадобиться заварить крутым кипятком несколько полных жменей сенной трухи и дать настояться до остывания. Как только настой приобретет температуру тела, самое время опустить в таз натруженные ноги. Время процедуры занимает не более 30 минут.
Для березовой ванночки, хорошо приобрести березовый веник и запарить его в тазу крутым кипятком. Как только температура воды опуститься до комфортной, следует опустить ноги в таз с березовым настоем.
Некоторые приверженцы аюрведы рекомендуют для борьбы с артрозами ежедневно употреблять имбирь с чесноком.
Такая смесь обладает ярким раздражающим эффектом, поэтому людям, страдающим заболеваниями желудочно-кишечного тракта, лучше воздержаться от такого лечения.
Кроме комплексных травяных настоев, при лечении артроза, большим спросом пользуется отвар лаврового листа. Который готовится, исходя из расчета 5гр лаврового листа на стакан кипятка. Дальнейшее кипячение производят на медленном огне, не более 5 минут. После этого отвар настаивают в тепле 40 минут и принимают по несколько глотков на протяжении всего светового дня. Пьют лавровый отвар по 4 дня с двухдневными перерывами. Курс лечения составляет 20 дней приёма снадобья.
Для лечения артрозов рекомендуют так-же настойку из сирени. Как ее приготовить вы узнаете из видео:
Заключение
Редко кто задумывается о последствиях прожитого дня.
Здоровье не позволяет быть осторожным и, лишь болезнь систематизирует жизненный распорядок, вынуждая следить за рационом, режимом и испытываемыми нагрузками.
И если отнестись к болезни с уважением, и без раздражения выполнять терапевтические предписания, болезнь отступит. Будьте здоровы.
Возможные симптомы остеоартроза и методы лечения
Остеоартроз — заболевание, которое проявляется в разрушении хрящевых суставов человека, вызывая деформацию и дистрофию поражённого участка тела. Зачастую такой болезни подвержены пожилые люди в силу своего возраста, когда хрящевые ткани и суставы становятся менее эластичными и хрупкими.
Также остеоартрозом страдают спортсмены и люди, которые прибегают к сильным физическим нагрузкам на суставы. Полностью избавиться от остеоартроза невозможно — он неизлечим, но начать лечение следует как можно раньше во избежание воспалительного процесса.
Остеоартрозом различных видов болеет большое количество населения мира. Если ли бы люди вовремя обращались к врачу, почувствовав первые симптомы болезни , то шанс на выздоровление заметно бы возрос.
Симптомы артроза имеют ряд отличительных признаков, по которым его можно идентифицировать:
- болевой синдром;
- хруст в суставах;
- уменьшение подвижности;
- внешние изменения суставов.
Боли могут с лёгкостью завести в заблуждение страдающего артрозом и перепутать его с другими болезнями. Тем не менее при остеоартрозе имеются характерные и только присущие ему болевые ощущения: человек чувствует боль в поражённом месте только при ходьбе и движении или же после тяжёлой физической нагрузки.


Суставной хруст как симптом артроза характеризуется как хриплый, сухой и грубый. Если больной слышит незначительные пощёлкивания и не ощущает боль, то такой хруст не относится к симптоматическим признакам остеоартроза.
В случае если человеку стало сложно выполнять движение и поднимать ногу, то это уже является тревожным сигналом, который свидетельствует о немедленной диагностике и обследовании.
К внешним изменениям суставов можно отнести наросты — остефиты, деформацию кости изнутри, скопление жидкости в суставе.
Симптомы артроза в зависимости от его видов имеют некоторые отличительные особенности, но во многом схожи.
Остеоартроз крестцово-подвздошного сочленения
Остеартроз крестцово-подвздошного сочленения является малораспространённой болезнью. Само сочленение находится в месте прохода позвоночника через таз. Дистрофический процесс суставов здесь протекает с ноющими болями и воспалениями. Строение крестцово-подвздошного сочленения представлено в виде пяти крестцовых позвонков.Стоит отметить, что женщины обладают менее длинным и изогнутым крестцом, нежели мужчины.


К симптомам артроза крестцово-подвздошного сочленения можно отнести:
- боль в поясничном отделении (ноющая, резкая, острая);
- ограничение в движении;
- отёчность в районе поясницы.
Диагностике остеоартроза крестцово-подвздошного сочленения проводят следующим образом:
- визуальный осмотр пациента и изучение его анамнеза;
- взятие анализа крови;
- рентгеновское обследование, чтобы исключить риск травм;
- обследование на компьютерной томографии.
Лечение артроза крестцово-подвздошного сочленения характерно соблюдением постельного режима и комплексным подходом: часто назначают медикаментозное лечение, мануальную терапию, иглоукалывание, физиотерапевтические процедуры, лечебная гимнастика и ЛФК.
Ортопедическое лечение артроза крестцово-подвздошного сочленения заключается в ношении специального корсета или бандажа, снимающих напряжение, спазмы в области ягодиц и фиксирующих поясничный отдел в одном положении.
Важно знать, что при невыраженном остеартрозе крестцово-подвздошного сочленения лучше проводить профилактические процедуры, которые заключаются в правильном питании, ограничении в стрессовых ситуациях и активном образе жизни.
Остеоартроз шейного отдела позвоночника
Артрозом шейного отдела позвоночника называют повреждение межпозвонковых дисков и позвонков в шейном отделе. Также эта болезнь вызывает костные наросты и деформацию позвоночных суставов.
К симптомам остеоартроза шейного отдела позвоночника относится:
- шатание при ходьбе;
- деформация суставов шейного отдела;
- головокружение при резком движении;
- сильные болевые ощущения шейного отдела;
- ограниченные двигательные функции шеи;
- боль в пояснице и груди;
- хруст в области шейного отдела.
Диагностические процессы артроза шейного отдела позвоночника характерны обследованием на рентгеновском аппарате, МРТ, антиографией сосудов.


Лечение остеоартроза шейного отдела позвоночника следует начать, не дожидавшись хронической патологии. В этом случае есть надежда на выздоровление.
Остеоартроз грудного отдела позвоночника
Остеоартроз грудного отдела — явление довольно редкое, но очень опасное. Во время заболевания происходит постепенное изменение суставных хрящей, потеря их эластичности и возникновение хруста. При хронической стадии артроза грудного отдела позвоночника появление шиповидных выростов.
Симптомы, характеризующие остеоартроз грудного отдела, бывают различными:
- ноющие болевые синдромы грудного и шейного отдела;
- ограничение подвижности человека;
- неприятные ощущения при дыхании;
- продолжительные болевые ощущения позвоночника.
Лечение артроза грудного отдела позвоночника отличается своим разнообразием:
- лечебная гимнастика или ЛФК;
- физиотерапевтические процедуры;
- плаванье в бассейне;
- медикаментозное лечение;
- иглоукалывание;
- тракционная терапия.
Как и при других артрозах, лечение грудного остеоартроза необходимо начинать как можно раньше. Также лечение во многом зависит от компетентности врачей и наличия специализированного оборудования.
В соответствии с тяжестью грудного артроза могут назначить комплексную терапию или лечение по индивидуальным особенностям больного.
Источник