Диета при ревматоидном артрите рук
Ревматоидный артрит (РА) – аутоиммунная патология. Причины возникновения у женщин, мужчин и детей до сих пор невыяснены, а толчком может стать всё, что угодно: от стресса и депрессии до переохлаждения и перенесенной вирусной инфекции. Воспаление затрагивает симметричные суставы, в том числе мелкие рук (ревматоидный артрит кистей) и ног (артрит стоп), вызывая их деформацию и причиняя больному страдания. Также наблюдаются системные поражения внутренних органов и тканей – васкулит, лимфаденопатия, перикардит, эписклерит (воспаление эписклеральной ткани глаза), нестабильность шейного отдела позвоночника.
Содержание:
- Влияние медикаментозной терапии РА на организм
- Что требуется организму больного РА
- Что запрещено
- Что разрешено
- Что рекомендуют врачи
- Строгая диета при РА
Питание при ревматоидном артрите в комплексе с медикаментозной терапией и умеренными физическими нагрузками значительно улучшает качество жизни пациента, в некоторых случаях приводя к длительной ремиссии.
Влияние медикаментозной терапии РА на организм
Традиционное лечение ревматоидного артрита обоих типов (серопозитивного и серонегативного) помимо базисных лекарств, имеющих отсроченный эффект (на выбор врача-ревматолога препараты золота, цитостатики, антималярийные средства, сульфаниламиды, Д-пеницилламин), включает в себя обезболивающие и гормональные средства, которые имеют множество побочных действий. Правильное питание направлено на то, чтобы минимизировать вред, наносимый медикаментами. С другой стороны задача диетолога при подборе меню – добиться того, чтобы пациент получал максимум полезных веществ, и исключить продукты, которые вызывают обострение патологии (об этом ниже).
Группы вспомогательных препаратов и их влияние на организм больного ревматоидным артритом:
- нестероидные противовоспалительные средств (НПВС);
- кортикостероиды.
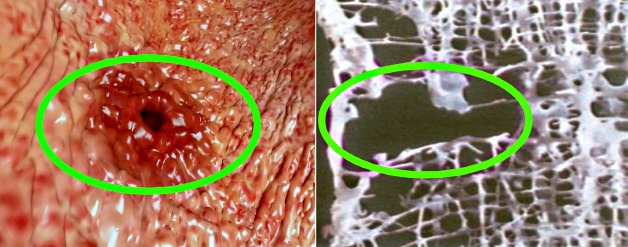 Слева язва желудка на фоне длительного приема НПВП, справа разрежение костной ткани (остеопороз) на фоне длительной гормональной терапии
Слева язва желудка на фоне длительного приема НПВП, справа разрежение костной ткани (остеопороз) на фоне длительной гормональной терапии
Нестероидные противовоспалительные препараты (НПВП)
Лекарства этой группы негативно действуют на слизистую желудка и кишечника, провоцируя обострение уже имеющихся у больного гастрита, язвы желудка или 12-перстной кишки или вызывая их появление при длительном приеме. Диета больного РА должна включать продукты (блюда), которые бы защищали органы ЖКТ от столь агрессивного воздействия.
Кортикостероиды
Гормональные препараты разрушительно действуют на большинство органов и систем человеческого организма, особенно при длительном применении. Однако если активность артрита у пациента зашкаливает, без таких средств не обойтись. В такой ситуации на первое место выходит правильное и сбалансированное питание, помогающее в ряде случаев (повышение уровня сахара в крови, повышение артериального давления, раздражение слизистой желудка вплоть до появления язвы, увеличение вязкости крови и повышение риска образования тромбов, снижение плотности костей) минимизировать отрицательное воздействие лечения.
На заметку. Банан – фрукт, который способен заменить большинство антацидных средств (нейтрализуют действие желудочного сока). Кроме того в нем много калия и каротина, что полезно для сердца, которое часто страдает при ревматоидном артрите, а также других витаминов, макро- и микроэлементов. Пара бананов в день способны в течение довольно короткого времени отрегулировать давление и уровень сахара в крови, улучшить настроение и благотворно подействовать на желудок. Однако при высоком протромбиновом индексе есть их не рекомендуется.

Что требуется организму больного РА
Как правило, базисная терапия ревматоидного артрита направлена на подавление чрезмерно сильного иммунитета больного. Чаще всего препаратом выбора у врачей-ревматологов становится препарат Метатрексат. Несмотря на хорошую переносимость пациентами и сглаженные побочные действия на фоне выраженного положительного эффекта, урон организму все же наносится. В такой ситуации его необходимо поддержать при помощи питания – ввести в рацион:
- аскорбиновую кислоту (выступает стабилизатором гормонального фона, сильный антиоксидант);
- биофлавоноиды (снижают проницаемость сосудистой стенки, связывают свободные радикалы);
- ниацин (помогает желудку и укрепляет сосуды).
Аскорбиновая кислота или витамин C содержится в брюссельской капусте, брокколи, болгарском перце, шиповнике, хурме, облепихе, картофеле, запеченном в «мундире», персиках, абрикосах, свежем зеленом горошке, квашеной белокочанной капусте.
Биофлавоноиды разных видов обнаружены в следующих продуктах: пчелиный прополис, лекарственные травы – пижма, василек, горец, зверобой, бессмертник (максимальная концентрация в соке), ягоды – черника, красный виноград (особенно кожица), брусника, земляника, ежевика. Также богат ими зеленый чай.
Ниацин (никотиновая кислота или витамин B3) можно получить из тунца, индюшиного и куриного мяса, печени, семечек подсолнуха, бобовых, грибов, проростков пшеницы и гречихи, а также дрожжей.
На заметку. Даже зная, где какие полезные вещества содержатся, самостоятельно сложно составить себе правильное меню. Экспериментировать на себе не стоит – обратитесь за помощью к ревматологу и диетологу.

Что запрещено
Некоторые продукты вызывают усиление симптомов РА, провоцируя стойкий болевой синдром. Их нужно исключить из рациона хотя бы на время, пока не будет достигнута стойкая ремиссия.
Что нельзя есть:
- молочные продукты с высоким процентом жира;
- жирное мясо;
- специи;
- консервы;
- сладости, включая мед (ограничить до самого минимума, от сахара и вовсе нужно отказаться);
- алкогольные напитки;
- орехи;
- пасленовые – картофель, баклажаны, помидоры;
- цитрусовые;
- соль (ограничить максимально).
На заметку. При обострении перечисленные выше продукты нужно полностью убрать из рациона.

Что разрешено
Если РА находится в активной фазе, исключаются все продукты, которые могут ухудшить состояние больного. В рационе остается совсем немного того, что можно есть без опаски:
- куриные и перепелиные яйца;
- обезжиренный творог;
- рисовая или гречневая каша;
- жирная морская рыба (лосось, форель, семга), как источник омега-3 полиненасыщенных жирных кислот и витамина D;
- мясо индейки;
- обезжиренная речная рыба (судак);
- овощные супы (см. список исключенных овощей);
- ячменный напиток;
- печеные яблоки;
- отвар шиповника;
- зелень;
- 1% кефир;
- чай на травах или зеленый.
На заметку. Перечисленные продукты содержат много белка, минимум жира и углеводов. Блюда из них запрещено жарить. Допускается тушение в малом количестве масла, но предпочтительнее отваривание или приготовление на пару. Соль полностью исключается. Допустимо немного подсаливать готовые блюда.

Что рекомендуют врачи
Лечебная диета № 10 или диета Донга предполагает снижение калорийности (больной должен употреблять в сутки не более 1800 ккал) и полное исключение красного мяса. Из рациона максимально убираются быстрые (простые) углеводы, количество белка также снижается (но не менее 90 г в сутки), потому что у определенного процента больных он вызывает обострение состояния, уменьшается количество жиров, особенно животных (всего не более 70 г в сутки).
Фактически диета Донга предполагает, что в течение 10 дней больной будет питаться рисом и тушеными овощами с небольшой добавкой мяса курицы или индейки. Не каждый в состоянии выдержать столь скудное меню, однако для купирования болевого синдрома придется приложить все усилия и не сорваться. В дальнейшем рацион расширяется за счет включения мяса рыбы, крольчатины, яиц.
На заметку. При ревматоидном артрите питание дробное – 6 раз в день, можно чаще. Главное – не перебрать в калориях. Если у больного есть лишний вес, такая диета поможет избавиться от нескольких килограмм без особых усилий – не случайно врачи рекомендуют ее тучным пациентам.

Строгая диета при РА
Примерное меню больного ревматоидным артритом на день выглядит следующим образом (возможны варианты по дням недели из разрешенных продуктов):
- Завтрак: 2 вареных яйца, 2 цельнозерновых хлебца, 10 гр сливочного масла, чай на травах без сахара.
- Второй завтрак: творожная запеканка, печеное яблоко, чай на травах.
- Обед: овощной суп с гречневой крупой, 1 стандартная котлета из индейки, приготовленная на пару, с гарниром из отварного риса, овощной салат из огурца, листового салата и 1 ст.л. оливкового масла.
- Полдник: ягодный пудинг или омлет из 2 яиц, компот из сухофруктов с минимумом сахара либо на фруктозе.
- Ужин: кусочек форели размером с ладонь, приготовленный на пару, пара листьев салата, несколько кружочков огурца, 2 ст.л. отварного риса с каплей оливкового масла, кабачки, тушеные с овощами (морковь, репчатый лук), чашка зеленого чая.
- Перед сном: стакан обезжиренного кефира или натурального йогурта без добавок.
На заметку. Составляя меню, всегда придерживайтесь советов врача. Рацион хоть и ограничен, но, проявив фантазию, из разрешенных продуктов можно приготовить много вкусных и полезных блюд. После того, как болезнь войдет в стадию ремиссии, меню разрешается расширить.
Зная, какое питание разрешено при ревматоидном артрите, больной всегда сможет контролировать состояние своего организма. Когда минует острый период, посоветуйтесь с врачом о расширении рациона. В это время в него можно вводить свежую зелень, овощи и фрукты (какие – посоветует специалист).
Источник
Диета при артрите пальцев рук или ног – это поддерживающая терапия. Ее соблюдение снижает риск обострения болезни, сокращает продолжительность острого периода воспаления на 2–3 дня. Список продуктов, вопреки общепринятому мнению, достаточно разнообразен и доступен. Придерживаться этой диеты нужно в периоды ремиссии и обострения.
Главный эффект диетического рациона заключается в профилактике распространения артрита на крупные суставы.
Принципы диеты при артрите пальцев рук и ног
Диета при артрите пальцев назначается пожизненно. В период ремиссии количество допустимых продуктов увеличивается, растет калорийность.
Основные принципы диетического питания при артрите пальцев рук или ног:
- Снижение калорийности рациона (для примерного подсчета используют формулу: суточная потребность + 200 ккал).
- Соблюдение дробного питания.
- Ограничение суточного потребления белка (до 100–110 граммов в сутки).
- Отказ от жиров и поваренной соли.
- Ограничение употребления простых углеводов.
- Исключение пищи, содержащей эйкозаноиды (из них в дальнейшем образуются провоспалительные вещества).
- Насыщение рациона веществами, обладающими хондропротекторными свойствами (растительные жиры).
- Добавление БАД в питание (хондроитин‐сульфат, гликозамины).
- Насыщение рациона кальцием для предотвращения развития остеопороза.
Общие принципы лечебного питания при артрите читайте в этой статье.
Ранее диета при артрите пальцев обозначалась 10 номером (столы по Певзнеру). Современные протоколы лечения не предполагают использование диетических столов с нумерацией. Диетологи учитывают метаболические особенности каждого пациента. Если артрит пальцев рук или ног подагрический – важно уменьшить количество продуктов с высоким содержанием пуринов (жирное мясо, вино, твердые сорта сыров).
Диета при артрите суставов пальцев ног не отличается от схемы питания, назначаемой при локализации воспалительного процесса на суставах кистей.
Правила питания во время болезни суставов
Переход на здоровое питание можно начинать в любое удобное время. Калорийность пищи снижается постепенно, на 100–200 ккал в сутки. Грамотно составленная диета при артрите пальцев рук и ног способствует привыканию к новому рациону и предотвращает возможные «срывы» с переходом к старому меню. Количество воды увеличивают до 1,5–2 литров в сутки. Кратность приемов пищи до – 5 раз в день.
Суточный калораж для диеты при артрите рассчитывается, исходя из веса, роста, физической активности пациента. В среднем, среднестатистическое количество калорий колеблется в пределах 1500–1800 ккал (если у пациента нет ожирения или кахексии).
В периоды ремиссии, если есть потребность в наборе массы и профилактике мышечной атрофии, суточный калораж поднимают до 2000–2500 ккал.
Хондропротекторы
Питание при артрите суставов рук и ног насыщают витаминами. Во время диеты можно употреблять витаминизированные добавки, рыбий жир и хондропротекторы (Терафлекс). Препараты назначаются курсом на 3 месяца с перерывом на 4 недели.
Что можно и нужно кушать
Питание при артрите пальцев рук и ног зависит от этиологии болезни. Заболевание может быть ревматоидного, подагрического, травматического или инфекционного характера. Назначения диеты требуют только два первых вида артрита. При подагрическом артрите пальцев можно есть продукты, которые не содержат пуринов. Акцент в диете делают на овощи, фрукты, злаки.
При ревматоидном артрите пальцев диета низкокалорийная, она включает витамины и микроэлементы:
- Кальций. Элемент необходим для поддержания минерального обмена, укрепления структуры костей, восстановления суставов.
- Калий. Необходим для регуляции уровня синовиальной жидкости в суставах.
- Витамин Д. Используется для улучшения усвоения кальция в организме.
- Насыщенные растительные жиры и омега‐3 жирные кислоты. Необходимы для регуляции уровня естественных противовоспалительных веществ.
- Витамин С. Используется для улучшения синтеза коллагена и эластина. Витамин разрушает фермент гиалуронидазу, которая растворяет хрящевую ткань.
- Каротиноиды. Способствуют профилактике распространения артрита на другие суставы, активируют заживляющие процессы.
- Антиоксиданты. Нужны для уменьшения массы тела, устранения разрушающих ткани свободных радикалов, снижения уровня холестерина.
Принципы перехода на правильное питание при артрите коленного сустава читайте в этой статье.
Питательные вещества и микроэлементы | Суточная потребность | Примеры продуктов |
| Кальций | 1000 мг | Молоко, сыр, сметана, зелень (три молочных продукта в день – половина суточной потребности). |
| Калий | 1–2 г | Сухофрукты, бобовые (до 200 г за день) |
| Витамин Д | 600–800 МЕ | Порция лосося или другой морской рыбы (80–100 г), 7 г печени трески, три бутерброда с икрой, два яичных желтка. |
| Насыщенные растительные жиры и Омега‐3 жирные кислоты | 0,25–1 г | Рыбий жир (2 ложки натощак), печень трески 7 -10 г, лосось или тунец (100 г). Насыщенные растительные жиры – оливковое, льняное, кунжутное масло (2–3 ст. л). |
| Каротиноиды | 2–7 мг | Морковь, сладкий перец, арбузы, абрикосы при условии одновременного употребления с жирами (масло, сметана, молоко). Яичные желтки и рыбий жир из предыдущих пунктов восполнят суточную норму каротиноидов. |
| Витамин С | 75–90 мг | Грецкие орехи (полстакана), цитрусовые (до 300 г), шиповник (два стакана отвара), зелень (петрушка, укроп). |
| Антиоксиданты | 4–8 мг | Растительное масло (100 г), миндаль (50 г), арахис (100 г), селедка (200г), яйца куриные (2 шт.), печень говяжья (300 г). |
Перечисленные элементы можно получить из продуктов питания или специальных химических добавок. Достаточно соблюдать диету, назначенную доктором при артрите пальцев.
Важно насытить рацион естественными веществами для защиты хрящей. Среди них – желатин (коллаген животного происхождения). Минимум три раза в неделю необходимо употреблять продукты с желатином (холодец, фруктовые желе). Можно принимать желатин в растворенном виде.
Детальнее о пользе желатина и рецептах с ним читайте в этой статье.
При артрите пальцев необходимо минимум один раз в день употреблять белки (отварное мясо или соевые продукты). Для питания выбирают нежирные сорта мяса. В период ремиссии воспалительного процесса рекомендуется употреблять 100–110 граммов белка. При активизации заболевания – до 80–90 граммов.
Какие продукты нельзя употреблять
Овощи из семейства пасленовых
Продукты, которые нельзя употреблять в диете при артрите пальцев, вызывают обострение патологии. В результате усиливается процесс разрушения хряща, удлиняется воспалительный период. Часть продуктов стимулирует выработку провоспалительных агентов, некоторые вымывают кальций из костей.
Исключают овощи семейства пасленовых, жирные сорта мяса, продукты с тугоплавкими жирами. Отказываются от кофе, крепкого чая, какао. Нужно исключить высокоаллергенные компоненты (креветки, яйца, бананы, крабы, дыня).
Детальнее о перечне запрещенных продуктов и причинах запрета читайте в этой статье.
Меню на 7 дней
При обострении артрита пальцев рук или ног суточная диета включает такое количество питательных веществ:
- 300 г простых углеводов;
- 80–90 г белка (в основном животного происхождения);
- 50 г жиров (25% из них – растительные);
- до 1,5 л жидкости;
- до 3 г поваренной соли.
Если артрит пальцев подагрический, то животные белки в диете заменяются растительными. Другой способ – удвоить количество углеводов, а белки сократить до 30–40 граммов в день.
Особенности диетического питания при артрите голеностопного сустава читайте здесь.
Вариант меню из диеты при ревматоидном артрите пальцев на 7 дней.
Прием пищи День недели | Завтрак | Обед | Ужин |
Понедельник | Сырники со сметаной, компот из шиповника, фрукты. | Борщ с хлебом и салом. Сырная нарезка. | Говядина, тушеная или запеченная с гречкой. |
Вторник | Тосты с сыром, яйца, сваренные вкрутую. | Овощной суп. Фруктовый десерт. | Рыба (хек, сардина) или морепродукты, овощной салат, заправленный маслом. |
Среда | Йогурт с сухофруктами и грецкими орехами, миндалем. Какао с молоком, сладости. | Куриный бульон с яйцом. Овощной салат. | Творожная запеканка с фруктами или тыквой. |
Четверг | Омлет с добавлением куриного филе, сыра, грибов. | Суп с гречкой. Бутерброды с мясом. | Рагу с овощами и растительным маслом. |
Пятница | Овсяная каша с сухофруктами или яблоками. | Грибной суп с сыром. | Мясо, запеченное с черносливом и сыром, макароны твердых сортов. |
Суббота | Гречневая каша с молоком. | Уха. Фрукты и овощи. | Пшеничная крупа (пшенка, кус‐кус) с мясом (нежирная, вареная свинина). |
Воскресенье | Блинчики с творогом и джемом. | Овощной суп. Фруктовый десерт. | Куриное мясо с рисом. |
Запивать блюда можно морсами, компотами без сахара. Полезно для диеты пить настои шиповника, растительные чаи (с ромашкой, мать‐и‐мачехой, чабрецом).
При подагрическом артрите пальцев бульоны и мясные супы исключены. Их стоит заменить овощным супом без мяса. А при ревматоидном артрите в суп не рекомендуется добавлять помидоры и картофель.
Допускаются перекусы из нежирного йогурта, кефира. Добавляют булки или печенье с учетом суточной калорийности продуктов.
Противопоказания
Диета при артрите пальцев рук и ног противопоказана только в случае наличия кахексии, анорексии. Если у пациента есть аллергия на какие‐то продукты, их необходимо исключить их из рациона.
Консультация семейного врача необходима в таких ситуациях:
- тяжелая степень сердечной или почечной недостаточности;
- непереносимость глютена;
- опухолевый процесс в организме;
- беременность на любом сроке.
Перечисленные состояния требуют контроля жизненных показателей (уровня глюкозы, электролитов в крови). Самостоятельный переход на диету категорически запрещен.
Итоги
- Диета при артрите суставов пальцев рук назначается при обострении и ремиссии болезни.
- При активном воспалительном процессе суточная норма равняется сумме минимальной потребности с добавлением 200 калорий.
- В период ремиссии калораж повышают до 2000–2500 ккал в сутки.
- Исключают продукты с высоким содержанием эйкозаноидов, из которых образуются провоспалительные вещества.
- В диете при артрите пальцев повышают количество кальция, калия, ограничивают белки.
- Рацион насыщают витамином С, каротиноидами, антиоксидантами, в питание добавляют омега‐3 жирные кислоты.
- Рекомендован прием пищевых добавок с витаминами, хондропротекторов.
- При переходе на диету учитывают наличие противопоказаний. Необходима консультация врача.
- Основная цель диеты – уменьшение количества обострений, торможение распространения патологического процесса на соседние суставы.
Врач-интерн. Закончила ВНМУ им. Н. И. Пирогова. В своих статьях указываю только достоверную информацию, помогающую распознать болезнь и побороть ее последствия. Настаиваю на консультациях с врачами перед началом любого метода лечения.
Источник