Диф діагностика ревматоїдного артриту
Развернутая клиническая картина ревматоидного артрита при наличии типичных рентгенографических изменений суставов, как правило, не вызывает затруднений в постановке диагноза. Формы болезни с атипичным началом при сочетании ревматоидного артрита с другими болезнями соединительной ткани вызывают значительные трудности, что требует проведения дифференциального диагноза с другими заболеваниями, при которых также наблюдается поражение суставов. Достаточно часто дифференциальный диагноз ревматоидного артрита проводится с реактивными артритами и остеоартрозом.
Клинико-лабораторная характеристика ревматоидного артрита, реактивных артритов и остеоартроза
| Признак | Ревматоидный артрит | Реактивные артриты | Остеоартроз |
| Возраст | Средний | Молодой | Старший |
| Боли в суставах | Интенсивные | Интенсивные | Умеренные |
| Утренняя скованность | Выражена | Умеренная | Отсутствует |
| Симметричность поражения | Выражена | Отсутствует | Не выражена |
| Признаки воспаления суставов | Постоянно выражены | Выражены в острой фазе | Не выражены |
| Преимущественная локализация артрита | Мелкие суставы | Крупные суставы нижних конечностей | Крупные/мелкие суставы |
| Течение болезни | Прогрессирующее | Часто купируется в первые месяцы | Медленно прогрессирующее |
| Атрофия мышц | Выражена, прогрессирует | Слабо выражена | Слабо выражена |
| Конъюнктивит | Отсутствует | Часто при болезни Рейтера | Отсутствует |
| Связь с инфекцией | Не выражена | Как правило, всегда | Отсутствует |
| Рентгенография суставов | Околосуставной стеопороз, сужение суставных щелей, узуры, анкилозы | Околосуставной остеопороз, сужение суставных щелей только при хроническом течении | Сужение суставных щелей, экзостозы |
| Сакроилеит | Отсутствует | Имеется (чаще односторонний) | Отсутствует |
| СОЭ | Значительно повышена | Повышена | В норме |
| Ревматоидные факторы | Выявляются при серопозитивном РА | Отсутствуют | Отсутствуют |
| Антиген HLA В27 | Отсутствует | Положительный в 70-90 % случаев | Отсутствуют |
Кроме того, ревматоидного артрита необходимо дифференцировать с другими воспалительными артритами, системной красной волчанкой и др..
Псориатический артрит. Для этого заболевания, как и для ревматоидного артрита, характерным является стойкий суставной синдром, но при псориазе поражаются, наряду с пястно-фаланговыми и проксимальными межфаланговыми, и дистальные суставы пальцев («осевой» тип поражения). Отличительными признаками псориаза являются характерные изменения кожи, значительные суставные деформации, рентгенологически диагностируется остеолиз и разрушение костей.
Подагрический артрит возникает преимущественно у мужчин в возрасте 40-50 лет. Симметричности поражения суставов не наблюдается, выраженные клинические проявления артрита, чаще I пальцев стоп, сохраняются от 3 дней до 2 недель, причем они могут проходить самостоятельно. Для острого приступа подагры характерна высокая интенсивность суставных болей. Характерным проявлением поражения суставов при подагре является наличие дефектов костной ткани в эпифизах пальцев стоп по типу «пробойников», выявляемых рентгенологически. Диагноз подтверждается высоким уровнем мочевой кислоты в сыворотке крови (более 0,42 ммоль/л у мужчин и 0,36 ммоль/л у женщин), наличием тофусов, а также обнаружением в синовиальной жидкости и биоптатах синовиальной оболочки суставов характерных кристаллов мочевой кислоты.
Синдром Фелти. Для синдрома Фелти характерно снижение массы тела, генерализованная лимфоаденопатия, спленомегалия и лейкопения, пигментация кожи лица и конечностей, развитие язвенного поражения кожи голеней. У 90 % больных выявляется РФ в высоких титрах и эрозивные изменения костей на рентгенограммах. Часто выявляются антинуклеарные антитела (AHA) и LE-клетки. Степень увеличения селезенки варьирует от умеренной до резко выраженной. Лейкопения обусловлена прежде всего уменьшением количества нейтрофилов в периферической крови и может быстро прогрессировать вплоть до развития агранулоцитоза (менее 500 клеток в 1 мкл), тогда как значительных изменений со стороны миелограммы не наблюдается. При синдроме Фелти часто возникают инфекционные осложнения, которые не сопровождаются увеличением количества лейкоцитов в периферической крови. Возможно развитие тромбоцитопении и гемолитической анемии различной степени выраженности. Одним из методов лечения является спленэктомия.
Системная красная волчанка (СКВ). Первые проявления заболевания весьма часто напоминают ревматоидный артрит, что нередко приводит к диагностическим ошибкам. Встречается преимущественно у женщин детородного возраста. Клиническая картина системной красной волчанки характеризуется высокой лихорадкой (39-40 °С), поражением кожи (симптом «бабочки»), развитием полисерозита, частым вовлечением почек уже в начальном периоде болезни (люпус-нефрит), гематологическими нарушениями (лейкопения, анемия, тромбоцитопения), наличием диагностических титров антинуклеарных антител и антител к ДНК и LE-клеток в крови. Отличительной чертой системной красной волчанки является отсутствие узураций суставов на рентгенограммах даже при длительном течении артрита.
Формулировка диагноза. Примерная формулировка диагноза:
- серопозитивный ревматоидный артрит: полиартрит, 2 степень активности, рентгенологическая стадия II, функциональный класс На;
- серопозитивный ревматоидный артрит: полиартрит, ревматоидные узлы, полинейропатия, 3 степень активности, рентгенологическая стадия III, функциональный класс IIIа;
- серонегативный ревматоидный артрит: полиартрит, анемия, 3 степень активности, рентгенологическая стадия IV, функциональный класс IVb. Асептический некроз головки левой бедренной кости.
Болезни суставов
В.И. Мазуров
Источник
Ревматоидный артрит (РА) – часто встречающаяся патология (8-10 случаев из 1000). Однако существует ряд других системных соединительнотканных болезней, которые имеют сходные симптомы с РА. Процесс выявления заболевания из группы подобных называется дифференциальной диагностикой.
Дифференцированный артрит составляет 98,5-99,7% от общего числа суставных воспалений, в остальных случаях ставится диагноз «недифференцированный артрит» и лечение проводят эмпирически (грубо говоря, методом подбора).
Болезни со сходной симптоматикой
Группа аутоиммунных заболеваний соединительной ткани, с которыми проводится дифференциальный диагноз при ревматоидном артрите, включает:
- деформирующий остеоартроз с реактивным синовиитом;
- ревматизм;
- подагра;
- системная красная волчанка;
- псориатический артрит;
- инфекционные (вирусные) артриты;
- системная склеродермия;
- анкилозирующий спондилоартрит;
- реактивные артриты.
Эти патологические процессы, как и тот, с которыми необходимо их дифференцировать, в одну из своих фаз характеризуются острым воспалением суставных и околосуставных тканей, поэтому между ними проводится дифференциальная диагностика артритов.
Диагностика

Для подтверждения или опровержения диагноза следует учитывать следующие критерии:
- поражение костных сочленений симметрично: если страдают суставы левой руки, страдают аналогичные правой руки;
- изменения необратимы: измененная в результате разрастания пануса форма суставов остается такой пожизненно;
- утренняя скованность в суставах составляет более получаса;
- характерно поражение:
- ІІ и ІІІ пальцев обеих рук в области проксимальных межфаланговых и пястно-фаланговых сочленений;
- запястий и колен;
- голеностопных суставов и локтей.
- наличие внесуставных проявлений:
- ревматоидные узелки;
- лимфаденопатия;
- висцериты.
- в анализе крови:
- наличие изменений, характерных для любых воспалительных процессов в организме;
- положительная реакция на ревматоидный фактор (HLA-B27).
- на рентген-снимке:
- эпифизарный остеопороз;
- эрозивный артрит;
- сужение суставных щелей.
На основе этих признаков проводится дифференциальная диагностика ревматоидного артрита с другими болезнями из его группы.
Описание артритов для дифференцированного диагноза с ревматоидным артритом
Ревматизм

Для ревматизма характерно не прогрессирующее развитие артрита, а очень частые рецидивы с межприступными паузами различной длительности. Сочленения верхних конечностей поражаются несимметрично; возможен как моно- (один), так и олиго- (несколько) артрит. Околосуставные ткани припухлые, кожа над ними синюшного оттенка. Суставные изменения обратимы и исчезают в течение 2-3 дней, вместе с окончанием периода обострения.
Системная красная волчанка (СКВ)
Поражены мелкие суставы; все деформации обратимы. На фоне других симптомов:
- облысение;
- эритематозные кожные высыпания на лице по типу «крыльев бабочки»;
- патология внутренних органов с тяжелыми проявлениями:
- почек;
- плевры;
- перикарда;
- фотосенсибилизация (повышенная раздражительная реакция глаз на свет);
- не эрозивный артрит и отсутствие костных изменений при рентгенологическом исследовании.
Артритические проявления отходят на второй план.
Подагра
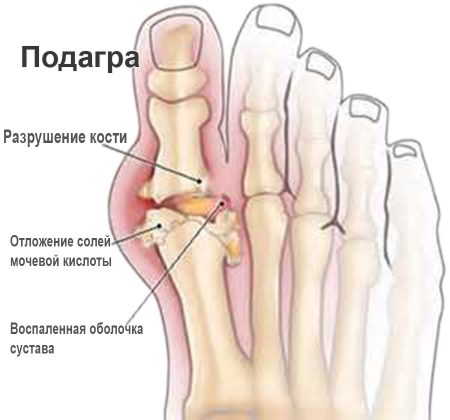
Характерная локализация для подагры – плюснефаланговый сустав І пальца. Кожа над ним раскрасневшаяся, при движении боль усиливается. Если не начать лечение своевременно, вскоре вовлекаются в патологический процесс другие суставы — симметрично или асимметрично. В суставных сумках могут прощупываться тофусы (узелки) различной величины.
В крови повышена концентрация мочевой кислоты. При отсутствии адекватного лечения и изменения образа жизни вскоре нарушается функция почек. Изменения обратимы: первоначальное функционирование и форма суставов возвращаются с выведением уратов.
Псориатический артрит
Несмотря на сходность клинической картины, проявляется по принципу «ревматоидный артрит наоборот»:
- если при РА суставы поражаются только симметрично, то для псориатического характерна асимметрия;
- с наибольшей частотой поражаются не проксимальные межфаланговые сочленения пальцев рук, а дистальные (ближе к кончикам пальцев);
- также характерно «осевое» поражение: сразу всех трех суставов одного пальца кисти или стопы.
За счет отека суставы приобретают форму веретена, а кожа над ними становится малинового или синюшно-багрового цвета. Помимо суставных проявлений при ПА на коже появляются псориатические бляшки, страдают производные кожи: слоятся ногти, появляется перхоть, могут выпадать волосы. Положителен анализ крови на ревматоидный фактор, присутствует рентгенологически-выраженная деструкция костной ткани.
Деформирующий остеоартроз с реактивным синовиитом
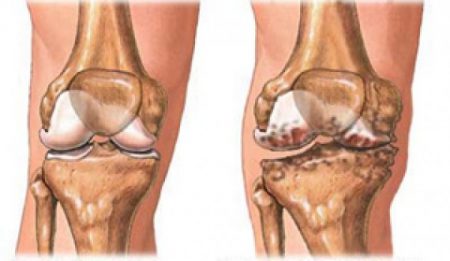
Нарушается форма дистальных межфаланговых суставов кистей, а также мелких и крупных костных соединений нижних конечностей. Боль механического типа: не проявляется в покое и усиливается с увеличением интенсивности движений. Но при этом отсутствуют значительные нарушения их функций, за исключением тазобедренного сочленения.
Висцеропатии не характерны. Данные анализа крови соответствуют наличию в организме слабой воспалительной реакции, а то и вовсе норме. На рентгенологическом снимке – субхондральный (подхрящевой) остеосклероз, а также значительные костные выросты – проявления остеофитоза.
Реактивные артриты
Имеется временная связь с перенесенным инфекционным заболеванием мочеполовой системы или кишечника – либо недолеченным, либо вообще невыявленным (вариант не составит труда установить по совокупности анализов крови, мочи, соскоба из уретры и копрограммы). Артрит возникает в течение полугода после занесения инфекции. Ревматический фактор положительный. Изменения в суставах обратимы.
Системная склеродермия (ССД)
Проявляется мышечно-суставным синдромом: возникает симметричный полиартрит и периартрит, в результате наблюдаются сгибательные контрактуры. Все это сопровождается миозитом и псориатическим поражением кожи – плотным отеком лица и кистей, затрудняющим движения, в том числе и мимических мышц (возникает симптом маскообразного лица). Такие же фиброзные изменения происходят во внутренних органах: ЖК тракта, почках, кровеносных сосудах и др. В крови повышено содержание гамма-глобулина.
Анкилозирующий спондилоартрит
Также его называют болезнью Бехтерева. Воспаленные костные соединения расположены асимметрично, чаще всего поражаются один или несколько суставов нижних конечностей, поясничный отдел позвоночника (со временем воспаление «поднимается» на грудной и шейный отделы и распространяется на крестцово-подвздошные сочленения). Ревматический фактор положительный. Могут наблюдаться выросты на тазовых и пяточных костях.
Инфекционные артриты
Поражение суставов асимметрично, в основном страдают мелкие сочленения. Воспаляются суставные связки, околосуставные ткани. Лечение основного заболевания – антибактериальная или противовирусная терапия – быстро устраняет суставные проявления.
Методы исследования, которые необходимо провести для подтверждения или опровержения диагноза:
- общий анализ крови (на выявление воспалительных явлений: повышения количества лейкоцитов и сдвига лейкоцитарной формулы);
- биохимический анализ крови (на наличие ревматического фактора HLA-B27);
- анализ мочи и копрограмма (на выявление инфекции или ее последствий);
- рентгенологический снимок беспокоящих костных соединений (для выявления наличия/отсутствия выростов, фиброзных процессов, остеопороза и др.).
Источник
Ревматоидный артрит — это аутоиммунная патология, которая характеризуется развитием воспалительного процесса в тканях суставов и хрящей. По статистике, 1 % всего населения страдает этим заболеванием, что составляет примерно 58 миллионов человек. Более подвержены этой патологии женщины: на 1 больного мужчину приходится 4 женщины.
Это действительно опасное заболевание, которое имеет хроническое течение со склонностью к постепенному ухудшению состояния больного. Несвоевременная и некорректная терапия болезни приводит к инвалидности.
Основные причины
Чтобы понимать, как дифференцировать ревматоидный артрит от других патологий суставов, и знать, как излечить болезнь, необходимо выяснить особенности этиологии, патогенеза, клиники и диагностики ревматоидного артрита.
Термин «этиология» означает выяснение причин болезни. Патогенез — это поэтапное развитие заболевания, которое определяет его клинические проявления, способы диагностики и лечения.
Причина развития названной болезни до конца не ясна. Наиболее распространены две теории ее происхождения: наследственная и инфекционная. В пользу первой из них свидетельствует наличие случаев развития болезни у нескольких поколений одной семьи. Это возникает вследствие генетической предрасположенности к артриту при наличии особого гена группы HLA.
Инфекционную же теорию подтверждают случаи развития патологии у людей, переболевших гепатитом В, корью, краснухой, герпесом, паротитом. Сейчас активно дискутируется роль туберкулезных палочек при поражении суставов.
Исследователи отдельно выделяют группы людей, которые наиболее подвержены ревматоидному артриту:
- женщины в возрасте более 45 лет;
- пациенты, имеющие отягощенный семейный анамнез: наличие ревматоидного артрита у ближайших родственников;
- часто болеющие.
Основные звенья патогенеза
Ревматоидный артрит — аутоиммунная патология. Это значит, что его развитие связано с повышенной активностью иммунной системы и нарушением иммунного ответа. Организм вырабатывает антитела против собственных клеток, которые выступают в роли антигена. Страдают при этом клетки суставов и хрящей. Антитело оседает на их поверхности и вызывает воспаление.
Еще один механизм — иммунокомплексный. Происходит образование аутоантител против собственных иммуноглобулинов. Эти антитела способствуют образованию ревматоидного фактора. Знание этого показателя очень важно для дифференциальной диагностики ревматоидного артрита, так как он специфичен для болезней аутоиммунного характера. При таких патологиях, как, например, подагра или остеоартроз, ревматоидный фактор не образуется.
Ревматоидный фактор вместе с иммуноглобулином составляет иммунные комплексы, которые поражают суставы, хрящи, кости.
Классификация
В зависимости от этиологии, патогенеза, клиники, диагностики и лечения ревматоидного артрита его подразделяют на отдельные группы. Так, клинические проявления и количество пораженных суставов определяют следующие виды патологии:
- моноартрит — поражение одного сустава;
- олигоартрит — воспаление двух или трех суставов;
- полиартрит — обширное воспаление более трех суставов.
В зависимости от особенностей патогенеза и диагностических критериев выделяют:
- серонегативный артрит — ревматоидный фактор не определяется;
- серопозитивный артрит — ревматоидный фактор присутствует, и его можно выявить в суставной жидкости.
Отдельно различают специфические группы заболевания, с которыми также нужно проводить диф. диагностику ревматоидного артрита. К ним относятся ювенильный ревматоидный артрит (он поражает детей до 16 лет), синдром Стилла и Фелти (тяжелые формы болезни с повреждением внутренних органов).
В статье мы представили фото симптомов, диагностики и лечения ревматоидного артрита.

Клинические проявления
При дифференциальной диагностике ревматоидного артрита учитывают специфические клинические проявления поражения суставов. К ним относят:
- Начало воспаления в мелких суставах рук и ног, запястий, локтей и коленей.
- Симметричность воспалительного процесса, то есть одновременное поражение суставов на двух руках или ногах.
- Воспаление сопровождается сильными болезненными ощущениями.
- Специфический для ревматоидного артрита симптом — утренняя скованность, которая проявляется трудностями начала движений в поврежденных суставах.
- Покраснение кожных покровов вокруг суставов во время активного воспалительного процесса.
- При ухудшении течения болезни и развитии полиартрита начинают поражаться крупные суставы.
Также при диагностике ревматоидного артрита важно учитывать, какие именно суставы повреждены. Наиболее характерно воспаление 2-го и 3-го пястно-фалангового сустава, проксимальных межфаланговых, локтевых и коленных, лучезапястного и голеностопного. То есть, если поражены дистальные межфаланговые, 1-й пястно-фаланговый, проксимальный межфаланговый сустав 5-го пальца, необходимо исключить ревматоидный артрит.
Также среди симптомов отмечают нарушение общего состояния больного, повышение температуры, уменьшение аппетита, похудение.
Характерны специфические изменения на коже — подкожные узелки. Размером не больше 2 см в диаметре, они то возникают, то исчезают. Их наиболее частая локализация — тыльная поверхность кистей, но могут появляться и на затылке, на коже предплечья, а иногда и на поверхности внутренних органов (сердца или легких).
Симптомы, диагностика и лечение ревматоидного артрита пальцев рук имеют прямую взаимосвязь.
Критерии диагностики
Как видно из раздела выше, описываемое заболевание вызывает массу различных симптомов, и далеко не у всех пациентов присутствуют они все. Поэтому для упрощения постановки диагноза выделены определенные критерии диагностики ревматоидного артрита:
- Утренняя скованность в течение минимум одного часа, которая беспокоит больного дольше 1,5 месяца.
- Воспаление трех и более суставов.
- Поражение суставов кисти.
- Симметричное поражение.
- Наличие ревматоидных узелков на коже.
- Положительный ревматоидный фактор.
- Изменения костей суставов на рентгене.
Врач имеет право подтвердить наличие ревматоидного артрита, когда у больного присутствует 4 и более критериев из списка выше.
Дополнительные методы диагностики
При постановке диагноза учитываются не только симптомы болезни, но и данные дополнительных методов обследования. Применяются следующие анализы для диагностики ревматоидного артрита:
- общий и биохимический анализ крови;
- определение ревматоидного фактора в крови и суставной жидкости;
- рентгенография пораженных участков;
- ультразвуковое обследование органов брюшной полости;
- пункция сустава;
- биопсия кожных узелков.
Изменения в общем анализе крови не являются строго специфичными для ревматоидного артрита. Они присутствуют и при других аутоиммунных воспалительных процессах. Характерно увеличение скорости оседания эритроцитов (СОЭ), повышение количества лейкоцитов (лейкоцитоз), возможно снижение концентрации тромбоцитов и эритроцитов.
В биохимическом анализе для диагностики ревматоидного артрита наблюдается увеличение уровня С-реактивного белка и гамма-глобулина. Эти изменения также не специфичны.
Ревматоидный фактор определяется как в крови, так и в суставной жидкости. В зависимости от его наличия, определяют тип ревматоидного артрита. Если артрит серопозитивный, по количеству ревматоидного фактора узнают тяжесть и активность процесса. Если ревматоидный фактор не определен, при диагностике серонегативного ревматоидного артрита особое внимание уделяют другим диагностическим критериям.
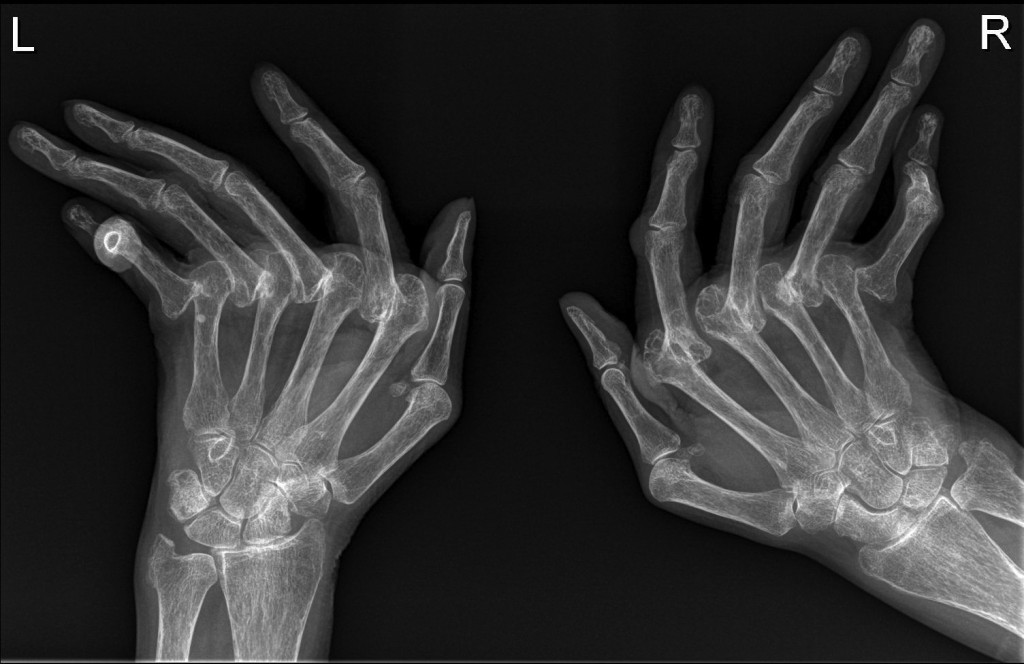
Рентгенологические стадии болезни
Рентген помогает установить запущенность патологического процесса. Поэтому он имеет важное значение в диагностике ревматоидного артрита.
Выделяют следующие стадии патологии:
- Размягчение и разрушение краевых участков кости (эпифизов).
- Уменьшение расстояния между суставными поверхностями, сужение суставной щели. У больного появляются единичные изъязвления на кости (узуры).
- Щель сужается еще больше, характерно большое количество узур, наблюдаются подвывихи суставов, меняется форма кисти, она отклоняется в сторону локтевой кости предплечья.
- К изменениям 3-й стадии присоединяется полная неподвижность в суставах (анкилоз).
Рентгенологическое обследование особенно важно при диагностике серонегативного ревматоидного артрита, так как при отсутствии ревматоидного фактора именно рентген является основным критерием тяжести течения болезни.
Особенности ранней диагностики ревматоидного артрита
Названное заболевание имеет прогрессирующее течение с развитием необратимых изменений в суставах, поэтому так важно выявить его и начать лечение как можно раньше. Критерии диагностики, поданные нами в соответствующем разделе, довольно информативны, но имеют существенный недостаток — с их помощью возможно поставить диагноз лишь на более поздних стадиях. Поэтому в Америке и Европе разработаны показатели, которые позволяют выявить заболевание в самом начале. Выделяют четыре их основные группы:
- Количество и размер пораженных суставов (от 1 до 10, мелкие или крупные).
- Наличие или отсутствие ревматоидного фактора.
- Уровень СОЭ и С-реактивного белка (нормальный или повышенный).
- Длительность симптомов (больше или меньше 6 недель).
Каждой из категорий присуждается определенное количество баллов:
- Поражение 1 большого сустава — 0 баллов, 2-10 крупных суставов дает 1 балл, 4-10 мелких — 3 балла, более 10 мелких — 5 баллов.
- Отрицательный РФ дает 0 баллов, низкий уровень — 2 балла, высокий уровень — 3 балла.
- Нормальный С-реактивный белок и СОЭ — 0 баллов, повышение уровня — 1 балл.
- Если симптомы длятся менее 6 недель — 0 баллов, а дольше 6 недель — 1 балл.
Все эти баллы суммируются. И если итог составляет более 6, врач может подтвердить диагноз. Это является поводом к назначению соответствующей терапии, так как существует прямая зависимость лечения от симптомов и диагностики ревматоидного артрита пальцев или других суставов.
Особенности ювенильного ревматоидного артрита
Симптомы и диагностика ювенильного ревматоидного артрита (ЮРА) имеют свои особенности. Так, при названной патологии поражаются определенные группы суставов:
- нижний отдел позвоночника;
- суставы между височной костью и нижней челюстью.
В отличие от взрослых, у детей чаще воспаляются более крупные суставы. Течение болезни может быть острым и хроническим. В первом случае состояние ребенка тяжелое, повышается температура до 38-39 °С, на коже появляется аллергическая сыпь. Суставы воспаляются резко, это сопровождается сильной болью. Процесс носит двусторонний характер.
При хроническом же течении повреждаются сначала крупные суставы с одной стороны, воспаление протекает вяло, без значительных болезненных ощущений. Если болеют дети грудного возраста, это приводит к тому, что ребенок не может сидеть или ходить.
Еще одно отличие данного заболевания от ревматоидного артрита взрослых — поражение лимфатической системы с увеличением лимфатических узлов. При тяжелых формах (синдром Стилла) аутоиммунный процесс поражает сердце с развитием миокардита, увеличивается печень и селезенка. Эти изменения можно увидеть при помощи ультразвукового исследования.
Изменения в анализе крови у детей более выражены. Характерен высокий лейкоцитоз за счет нейтрофилов, значительно повышен уровень СОЭ. По этим изменениям можно судить об активности процесса.
С какими заболеваниями нужно проводить дифференциальную диагностику
Поражение суставов характерно для многих заболеваний. Оно может быть аутоиммунным, как при ревматоидном артрите, или инфекционным, как при реактивном. Также оно может возникать при метаболических изменениях в суставе (при остеоартрозе) или быть связано с образованием кристаллов мочевой кислоты (при подагре).
Таким образом, дифференциальную диагностику ревматоидного артрита пальцев рук следует проводить с такими болезнями:
- гнойные, или реактивные, артриты;
- туберкулезный артрит;
- ревматический артрит;
- системная красная волчанка;
- псориатический артрит;
- остеоартроз;
- подагра;
- болезнь Бехтерева.
Особенности инфекционного и туберкулезного артритов
Для гнойных артритов характерно острое начало со значительным повышением температуры тела, покраснением и жаром кожи вокруг сустава. Поражается, как правило, только один из них. Перенесенная ранее инфекция поможет подсказать верный диагноз.
В анализе крови определяют высокий лейкоцитоз с большим количеством нейтрофилов. Но если симптомы и картина крови все еще не позволяют поставить окончательный диагноз, в дифференциальной диагностике с ревматоидным артритом поможет пункция сустава с исследованием суставной жидкости. При артрите инфекционного характера в ней определяются бактерии и нейтрофилы, а при ревматоидном артрите присутствует ревматоидный фактор.
Поражение суставов туберкулезной палочкой происходит постепенно и долгое время бессимптомно. На рентгене видно разрушение кости, но ему при этом не характерно образование узур, подвывихов и анкилоза.
Различия ревматического и ревматоидного артритов
Поражение мелких суставов и образование подкожных узелков при ревматизме приводит к сложностям дифференциальной диагностики ревматоидного артрита и ревматического. Несмотря на схожесть названий, это две разные патологии.
Воспаление суставов при ревматизме — ревматический артрит — сопровождается поражением сердечной мышцы и нервной ткани. Вследствие этого развиваются такие специфические состояния, как миокардит и хорея.
Суставной синдром при ревматизме также имеет отличительные черты:
- воспаление крупных сочленений;
- асимметричность воспаления;
- «летучесть» вовлечения суставов, то есть поражение одного быстро сменяется поражением другого.
Воспаление суставов при ревматизме не имеет такого прогрессирующего характера, как при ревматоидном артрите. Оно не приводит к вывихам и анкилозу, а после выздоровления нет никаких остаточных явлений.
Различия ревматоидного артрита и подагры
В дифференциальной диагностике ревматоидного артрита и подагрического играет большую роль характер и локализация воспалительного процесса.
При подагре поражаются первым делом мелкие суставы стопы, особенно характерно воспаление суставов большого пальца. Воспаление проявляется резким приступом боли, покраснением кожи на пораженном участке, невозможностью двигать пальцем. Чаще всего приступ может быть спровоцирован чем-либо: приемом алкоголя, стрессом, переохлаждением, простудными заболеваниями.
На коже появляются специфические образования — тофусы. Они возникают вследствие накопления кристаллов мочевой кислоты, которая обнаруживается при биохимическом анализе крови и при пункции сустава. Характерная локализация — ушные раковины, пальцы, локтевые суставы.
Различия ревматоидного артрита и остеоартроза
Отдельное внимание следует уделить дифференциальной диагностике ревматоидного артрита и остеоартроза. Остеоартроз — распространенная патология у людей пожилого возраста. При ней суставы повреждаются не аутоиммунным воспалением, как при ревматоидном артрите. Возникает нарушение метаболизма в хрящевой ткани и разрушение коллагеновых волокон, что в результате приводит к образованию трещин на суставных поверхностях костей.
При остеоартрозе поражаются сочленения, которые больше всего подвержены нагрузке. Это в первую очередь коленные и тазобедренные суставы. При этом при движениях пациент может слышать характерный хруст. В отличие от ревматоидного артрита, боль при остеоартрозе возникает под конец дня после длительных физических нагрузок. Иногда появляются острые боли при блокаде сустава.
Специфический рентгенологический симптом при остеоартрозе — разрастание костной ткани в стороны (остеофиты). Также присутствует уменьшение расстояния между суставными поверхностями костей.
Для метаболических изменений хряща не характерно развитие воспаления, а поэтому не возникают характерные изменения в общем и биохимическом анализах крови (повышения уровня лейкоцитов, СОЭ, С-реактивного белка, гамма-глобулинов).
Лечение ревматоидного артрита
Симптомы, диагностика и лечение ревматоидного артрита пальцев рук или других суставов неразрывно связаны. Клинические проявления и степень тяжести заболевания определяют терапевтическую тактику.
Лечение можно поделить на две большие группы: медикаментозное и немедикаментозное. Терапия продолжается в течение долгого времени, иногда может быть пожизненной. Для успешного контроля за заболеванием необходимо регулярно применять назначенные врачом медикаменты.
Немедикаментозное лечение включает в себя физиотерапию, лечебную физкультуру, а в запущенных случаях возможно и хирургическое лечение.
С целью медикаментозного контроля для заболеванием применяют следующие группы препаратов:
- иммуносупресивные;
- нестероидные противовоспалительные (НПВП);
- противомалярийные;
- кортикостероиды;
- моноклональные антитела.
Иммуносупресивные средства являются базисными в лечении ревматоидного артрита. Они способны притуплять иммунный ответ, таким образом угнетая образование антител против собственных клеток. Это такие лекарственные средства, как «Метотрексат», «Азатиоприн», «Меркаптопурин» и прочие.
Нестероидные противовоспалительные средства и кортикостероиды также имеют подобный эффект. Они снижают образование биологически активных веществ, вырабатываемых при воспалительном процессе. Тем самым уменьшается воспаление и отек суставов.
Кортикостероиды имеют более сильное действие, но в тоже время вызывают больше побочных эффектов. Поэтому их назначают редко и короткими курсами, только при сильно выраженном воспалении.
К наиболее популярным НПВП относят: «Ибопрофен», «Диклофенак», «Нимесулид». Среди кортикостероидов чаще всего применяют «Диксаметазон», «Преднизолон».
Противомалярийные препараты («Плаквенил», «Делагил») также уменьшают воспаление. Они используются только в качестве дополнения к иммуносупрессивным лекарствам.
С помощью моноклональных антител проводится современная терапия ревматоидного артрита. Они влияют на конкретные звенья патогенеза заболевания, не угнетая при этом весь иммунитет. Основной недостаток препаратов этой группы — высокая стоимость. Поэтому к помощи биологической терапии обращаются после неэффективности лекарств из основных групп.
Возможные осложнения
Ревматоидный артрит может поражать не только суставы, но и внутренние органы. При запущенном процессе развиваются такие осложнения:
- анемия;
- аутоиммунное воспаление легких и плевры (пневмонит и плеврит);
- воспаление сосудов (васкулит);
- воспаление сердечной мышцы и оболочки, окружающей сердце (миокардит и перикардит);
- воспаление желез.
Правильная дифференциальная диагностика ревматоидного артрита и своевременное назначенное лечение помогут избежать развития этих осложнений, а также дальнейшего ухудшения течения болезни.
Источник

