Дисплазия сустава на фоне артроза
Диспластический коксартроз тазобедренного сустава возникает на фоне врожденного нарушения формирования сочленения. Заболевание начинает проявляться у взрослых людей, сопровождается нарушением функции сустава и изменением его формы. По МКБ 10 обозначается кодом М16.9.
Диспластический коксартроз – внешние проявления
Причины
Причиной диспластического коксартроза является врожденная дисплазия тазобедренного сустава. Это состояние, возникающее из-за нарушения формирования соединительной ткани суставов во внутриутробном периоде. В результате тазобедренные суставы теряют анатомически правильную форму, нарушается их функция. Возникновению дисплазии способствуют следующие факторы:
- Многоплодная беременность;
- Тазовое предлежание плода;
- Заболевания женщины во время беременности;
- Неправильное питание беременной женщины;
- Наследственная предрасположенность.
Дисплазия в большинстве случаев излечивается в детском возрасте, однако последствия в виде коксартроза могут проявиться через много лет.
Интересно!
Если диспластическим коксартрозом болеет один из родителей, риск возникновения патологии у ребенка составляет 25%. Если болеют оба, патология у ребёнка проявится в 75% случаев.
Клинические проявления
В анатомически развитом тазобедренном суставе головка бедренной кости полностью помещается в вертлужной впадине тазовой кости. При дисплазии происходит смещение головки вплоть до того, что она полностью выходит из впадины. Это приводит к ослаблению связок, нарушению формирования хрящевой прослойки. Даже при своевременном лечении дисплазии остаются необратимые изменения хряща, связок, суставных поверхностей, которые впоследствии и приводят к развитию диспластического коксартроза.
Симптомы диспластического коксартроза тазобедренного сустава проявляются у взрослых, когда на организм начинают действовать предрасполагающие факторы.
Важно!
Болезнь чаще проявляется у женщин, причём провоцирующим фактором нередко становятся беременность и роды. Эти состояния приводят к ослаблению связок таза, что и вызывает изменения в строении тазобедренных суставов.
Диспластический коксартроз развивается постепенно. Поначалу человека беспокоит повышенная утомляемость конечностей, дискомфорт в области тазобедренных суставов. На этом этапе внешних изменений ещё нет.
Вторая стадия заболевания характеризуется появлением боли в тазобедренных суставах. Боль носит ноющий характер, поначалу умеренная, а по мере прогрессирования патологического процесса становится более интенсивной. Возникают болевые ощущения сначала при движениях, затем беспокоят человека даже в состоянии покоя. Внешне суставы выглядят отечными, припухшими.
Третья стадия болезни характеризуется развитием деформации сустава. При диспластическом коксартрозе тазобедренного сустава 3 степени боли беспокоят человека постоянно. Сустав настолько изменяет свою форму, что бедра приобретают неестественное положение. Нарушается походка человека, становится утиной – пациент ходит, переваливаясь с ноги на ногу.
Симптомы на разных стадиях развития болезни
Диагностика
Диагноз диспластического коксартроза требует тщательного подтверждения. Большое значение имеет факт перенесенной дисплазии тазобедренных суставов. Далее учитываются характерные симптомы. Окончательное подтверждение диагноза осуществляется с помощью рентгенологического обследования.
На снимке диспластический коксартроз тазобедренного сустава выглядит следующим образом:
- Сужение суставной щели;
- Изменение соотношения головки бедра и вертлужной впадины;
- Остеопороз костей;
- Деформация сустава.
Особенно отчётливо эти изменения видны по сравнению со здоровым суставом, поэтому снимок делают на обеих конечностях. Более точным методом диагностики является компьютерная томография, которая позволяет оценить состояние прилежащих мягких тканей.
Методы лечения
Для лечения диспластического коксартроза применяют различные методы. Консервативное лечение проводится при 1-2 стадии заболевания. Оно заключается в соблюдении диеты, применении медикаментозных средств, физиотерапевтических процедур, средств народной медицины.
Правильное питание назначается с целью избавления от лишнего веса, снабжения организма питательными веществами. Рекомендуется лёгкое питание с преобладанием молочно-растительных продуктов. Обязательно включение в рацион свежих фруктов и овощей. Из рациона рекомендуется исключить высококалорийную пищу, жирные и жареные продукты, мясные и рыбные деликатесы, сладости. Основу рациона должны составлять мясо и рыба, крупы, фрукты и овощи, зелень. Полезны при артрозе различные желе, холодец, морепродукты.
При диспластическом коксартрозе показаны нестероидные противовоспалительные средства:
- Диклофенак;
- Нимика;
- Мелоксикам.
Лечение проводится до прекращения боли и устранения симптомов воспаления. Эти же препараты назначают в виде мазей.
Лечение медикаментами диспластического коксартроза
Хондропротекторы. Эти препараты содержат основные компоненты хрящевой ткани — глюкозамин и хондроитин. Их назначают для курсового приема продолжительностью 3-6 месяцев.
Помимо медикаментов лечение диспластического коксартроза можно проводить средствами, приготовленной самостоятельно. Часто используется мазь с прополисом. В её состав входят следующие компоненты:
- Медвежий или барсучий жир;
- Прополис;
- Новокаин.
Жир с прополисом растапливают на водяной бане, затем добавляют туда чайную ложку новокаина. Тщательно перемешивают. Используют средство для смазывания больного сустава.
На пораженные суставы полезное влияние оказывают физиопроцедуры:
- Магнитотерапия;
- Парафиновые и озокеритовые аппликации;
- Диадинамические токи;
- Электрофорез лекарственных препаратов.
Физиопроцедуры проводятся 1-2 раза в год курсом из 10-15 сеансов.
Для максимально долгого сохранения двигательной функции пациентам с диспластическим коксартрозом необходимо постоянно заниматься лечебной гимнастикой. Гимнастические комплексы составляет индивидуально специалист по ЛФК в зависимости от тяжести заболевания.
Хирургическое лечение диспластического коксартроза тазобедренного сустава проводится при тяжёлой степени болезни с выраженной суставной деформацией. Проводится артропластика или эндопротезирование.
На заметку!
Женщины с диспластическим коксартрозом испытывают сложности при вынашивании малыша, а в последующем при родах. Чаще всего для родоразрешения им требуется кесарево сечение.
Прогноз
Диспластический коксартроз – хроническая прогрессирующая патология. Болезнь является неизлечимой. Проводимая терапия позволяет замедлить прогрессирование патологического процесса. Соблюдая лечебные рекомендации, человек может вести практически нормальный образ жизни.
Диспластический коксартроз приводит к значительному нарушению двигательной функции, сопровождается суставными болями. Исходом болезни становится стойкая деформация тазобедренных сочленений. Проводится консервативное, а при необходимости хирургическое лечение.
Источник
В группу заболеваний опорно — двигательного аппарата входит диспластический коксартроз тазобедренного сустава. Данная патология нередко становится причиной утраты трудоспособности. В основе лежит неправильное развитие суставной ткани. Болезнь трудно поддается лечению, так как является врожденной. Нередко требуется установка протеза.

Поражение тазобедренного сустава на фоне дисплазии
Самым крупным является тазобедренный сустав. Он образован головкой бедра и вертлужной впадиной. Иначе рассматриваемая патология именуется деформирующим остеоартрозом. Чаще всего с этой проблемой сталкиваются люди преклонного и среднего возраста. Болеют преимущественно женщины. Артроз развивается медленно на основе имеющейся дисплазии.
Очень часто поражаются сразу оба сустава. При двустороннем артрозе прогноз значительно хуже. Различают 3 степени развития болезни. В основе разделения лежат следующие признаки:
- степень сужения суставной щели;
- интенсивность болевого синдрома;
- объем движений;
- наличие костных разрастаний.

При 3 степени болезни консервативное лечение неэффективно. Помочь человеку может только эндопротезирование.
Основные причинные факторы
Двухсторонний коксартроз развивается на протяжении многих лет. В основе лежит неполноценность составных частей сустава. Это врожденная патология. Со временем появляются симптомы болезни. Пусковыми факторами являются:
- гормональные нарушения;
- тяжелый физический труд;
- травмы тазобедренного сустава;
- гиподинамия;
- застой крови;
- переохлаждение;
- беременность и роды.
Фактором риска развития данной патологии является ожирение. Это создает большую нагрузку на сустав и приводит к деструкции. Пусковым фактором является некроз головки бедренной кости. Жалобы могут появиться после перенесенных травм. К ним относятся ушибы, удары или падения. Диспластический коксартроз часто сочетается с остеохондрозом и поражением коленного сустава. В группу риска входят пожилые люди.
Проявления болезни
Клинические признаки долго себя не проявляют. При этом заболевании возможны следующие симптомы:
- периодическая боль;
- тугоподвижность;
- скованность;
- изменение походки;
- мышечная атрофия;
- хромота.
 Первая стадия характеризуется умеренным болевым синдромом. Он появляется во время ходьбы или физической нагрузки. Боль ощущается с одной или обеих сторон в области пораженного сустава. Иногда она беспокоит возле бедра и колена. В покое болевой синдром исчезает. Походка не изменена. Тонус мышц в норме.
Первая стадия характеризуется умеренным болевым синдромом. Он появляется во время ходьбы или физической нагрузки. Боль ощущается с одной или обеих сторон в области пораженного сустава. Иногда она беспокоит возле бедра и колена. В покое болевой синдром исчезает. Походка не изменена. Тонус мышц в норме.
Симптомы диспластического артроза 2 степени более выражены. Боль появляется не только при движениях, но и в покое. Нередко она отдает в паховую область и бедро. Объем движений ограничен. Затруднены отведение и вращение. Появляется хромота. Обусловлено это деструкцией хрящевой и костной ткани. Головка бедренной кости становится более бугристой. Появляются костные наросты.
Наиболее опасной является 3 степень коксартроза. При ней жалобы наблюдаются постоянно (в покое и при движении). Нередко нарушается сон. 3 степень заболевания характеризуется затруднением передвижения, хромотой и выраженной атрофией мышц. В процесс вовлекаются не только бедра и ягодицы, но и голени. Наблюдается укорочение конечности. Причина — отклонение костей таза. Боль беспокоит в дневное и ночное время.
Обследование пациентов
 Лечение больных проводится только после постановки диагноза. Необходимо исключить другие заболевания, при которых поражаются суставы. К ним относятся ревматизм, псориатический и реактивный артриты, а также остеохондроз. Требуются следующие исследования:
Лечение больных проводится только после постановки диагноза. Необходимо исключить другие заболевания, при которых поражаются суставы. К ним относятся ревматизм, псориатический и реактивный артриты, а также остеохондроз. Требуются следующие исследования:
- рентгенография;
- компьютерная или магнитно–резонансная томография;
- анализ крови на ревматоидный фактор.
Большое значение имеют результаты опроса и осмотра больного человека. Врач должен выявить возможные факторы риска развития коксартроза. Основным методом диагностики является рентгенография. С помощью нее можно не только выявить болезнь, но и установить степень артроза. На снимке обнаруживаются следующие изменения:
- костные разрастания;
- сужение суставной щели;
- укорочение конечности;
- смещение головки кости;
- неровность контуров;
- расширение головки бедра.
При 3 степени болезни признаки выражены очень ярко. При сильном болевом синдроме можно ошибочно заподозрить корешковый синдром на фоне остеохондроза. Коксартроз часто путают с вертельным бурситом. Это заболевание, при котором воспаляются ткани в области крепления мышц ягодиц. Дифференциальная диагностика проводится с патологией Бехтерева. При ней боль чаще всего беспокоит в ночное время.

Лечебная тактика при коксартрозе
Данная патология требует консультации хирурга и ортопеда. При дисплазии сустава консервативное лечение малоэффективно. Оно позволяет лишь замедлить разрушение тканей. Используются следующие методы лечения:

- применение медикаментов;
- массаж;
- лечебная физкультура;
- физиотерапия;
- диета;
- эндопротезирование.
Из лекарственных препаратов применяются хондропротекторы, спазмолитики, НПВС, глюкокортикоиды. В тяжелых случаях гормональные препараты нужно вводить в полость сустава. Лечение диспластического коксартроза всегда включает применение хондропротекторов. Они выпускаются в форме гелей, мазей, капсул и таблеток. Наиболее часто используются такие медикаменты, как Дона, Артра, Терафлекс, Хондроксид.
 При выраженном мышечном спазме и боли можно лечиться согревающими мазями. Хороший эффект на ранних стадиях артроза дает физиотерапия. Применяются лазер, УВЧ, магнитные поля. Для улучшения трофики тканей и предупреждения анкилоза требуется гимнастика. При отсутствии эффекта от медикаментозной терапии требуется хирургическое лечение.
При выраженном мышечном спазме и боли можно лечиться согревающими мазями. Хороший эффект на ранних стадиях артроза дает физиотерапия. Применяются лазер, УВЧ, магнитные поля. Для улучшения трофики тканей и предупреждения анкилоза требуется гимнастика. При отсутствии эффекта от медикаментозной терапии требуется хирургическое лечение.
Наиболее часто проводятся следующие операции:
- артропластика;
- подвешивание сустава;
- протезирование;
- остеотомия.
Если больной не стал своевременно лечиться, то при 3 степени артроза требуется удаление разрушенного тазобедренного сустава. Он заменяется на протез. Данная процедура дорогостоящая, но эффективная. Она позволяет сохранить трудоспособность. Третий этап развития болезни не поддается консервативной терапии.
Прогноз при этой патологии относительно благоприятный. Риск для жизни отсутствует, но часто больные становятся инвалидами. После протезирования функция конечности восстанавливается. Такие люди вскоре могут заниматься спортом. Но все же деформирующий коксартроз на фоне дисплазии является опасным заболеванием.
Источник
К развитию артрозов могут приводить разные причины: травмы, эндокринные и обменные нарушения, воспалительные процессы в суставе. По данным медицинской статистики, каждый третий артроз тазобедренного сустава развивается на фоне дисплазии. Диспластический коксартроз тазобедренного сустава иногда называют врожденным, хотя врожденным является не сам артроз, а его причина – аномальное строение сустава. Коксартроз в результате дисплазии начинает развиваться довольно рано, обычно первые симптомы возникают у пациентов 25–55 лет. Если в раннем возрасте провести успешную коррекцию дисплазии ТБС, коксартроза можно избежать.
Дисплазия ТБС
Что такое дисплазия, почему она возникает и всегда ли приводит к развитию диспластического коксартроза тазобедренного сустава? Дисплазией называют неправильное формирование какого-либо органа в процессе внутриутробного развития и в постнатальном (послеродовом) периоде.
Причины
Причины и факторы риска дисплазии тазобедренного сустава:
- неблагоприятная наследственность;
- беременность, осложненная токсикозом, маловодием, тазовым предлежанием или поперечным положением, крупным плодом;
- гинекологические проблемы в анамнезе, аномалии строения матки;
- медикаментозная коррекция беременности, перенесенные во время вынашивания ребенка инфекционные заболевания;
- расслабление связок ТБС плода прогестероном, который вырабатывается перед родами для повышения эластичности связок таза роженицы.

Иногда вывих бедра происходит в процессе родов, но предпосылки для этого закладываются в процессе внутриутробного развития. Выше риск, если роды первые, ребенок – девочка. Отмечается связь заболевания с неблагоприятной экологией, традициями тугого пеленания.
Формы и степени
Q65 – это соответствующий дисплазии тазобедренного сустава код по МКБ-10, в классификации используется термин «врожденная деформация бедра». В разных подрубриках этой рубрики рассматривают односторонний, двусторонний, неуточненный вывих и подвывих, а также предрасположенность к ним (неустойчивое бедро). В отдельной подрубрике сгруппированы другие деформации бедра – вальгусное и варусное положение, смещение шейки кпереди, дисплазия вертлужной впадины. В ортопедической практике принято выделять такие формы дисплазии ТБС:
- ацетабулярная (вертлужной впадины) – впадина плоская, скошенная;
- проксимального отдела бедренной кости – угол между ее центральным отделом и шейкой (шеечно-диафизарный) больше или меньше нормы;
- ротационные – нарушение центрации головки бедра относительно вертлужной впадины.
Существует 3 степени дисплазии:
- предвывих – бедро не смещено, но развитие сустава не соответствует норме;
- подвывих – головка бедра смещена, но не выходит за пределы вертлужной впадины;
- вывих – головка бедра выходит из суставной впадины. В зависимости от того, куда она смещается, выделяют несколько форм врожденного вывиха.
Как пограничное состояние между нормой и дисплазией рассматривают незрелость сустава. Дети с незрелым ТБС входят в группу риска и нуждаются в ортопедическом лечении для профилактики постнатальной дисплазии.
Лечение и прогноз
При незрелости ТБС и легкой дисплазии показано широкое пеленание, при более тяжелой дисплазии – использование ортопедических средств. Также выполняется специальная гимнастика, массаж ягодичных мышц. Этих мер обычно достаточно для коррекции предвывиха и подвывиха, а иногда и вывиха. В тяжелых случаях вывих приходится вправлять с последующим наложением кокситной гипсовой повязки (ножки сгибаются под прямым углом и отводятся в стороны). Если вывих не удается вправить закрытым способом, прибегают к хирургическому вмешательству и открытому вправлению. Если имеются значительные отклонения от нормы в строении костей, и эти аномалии не исчезают по мере взросления ребенка, показана остеотомия – хирургическая коррекция формы кости.

Ранней диагностике дисплазий тазобедренного сустава уделяется большое внимание, нередко детские ортопеды перестраховываются и ставят этот диагноз детям с незрелым суставом. При предвывихе и подвывихе прогноз достаточно благоприятный, эти степени дисплазии удается скорректировать консервативным путем. Если при вывихе не была проведена хирургическая операция, или вмешательство оказалось недостаточно эффективным, формируется диспластический сустав. Со временем это приводит к нарушению функций больной ноги:
- нарушена конгруэнтность суставных поверхностей, площадь их соприкосновения меньше нормы;
- возрастает нагрузка на суставную впадину;
- повышенная нагрузка приводит к ускоренному износу суставного хряща
- сустав нестабилен, дисплазия вертлужной впадины обычно сопровождается его гипермобильностью.
К неблагоприятным исходам врожденного вывиха бедра относятся формирование ложного сустава (неоартроза) и диспластический коксартроз тазобедренного сустава.
Развитие диспластического коксартроза
Дисплазия может быть односторонней и двусторонней:
- односторонняя дисплазия диагностируется в 7 раз чаще, чем двусторонняя;
- при двусторонней патологии степень дисплазии правого и левого суставов может различаться;
- левый тазобедренный сустав неправильно формируется в 1,5–2 раза чаще, чем правый;
- на фоне двусторонней дисплазии развивается двусторонний диспластический коксартроз, но степень поражения обоих суставов часто не совпадает.
80% детей с дисплазией тазобедренного сустава – девочки, поэтому и диспластический коксартроз значительно чаще диагностируют у женщин. Толчком к его развитию обычно становится гормональная перестройка в период беременности или лактации, нагрузка на сустав в процессе родов. Для мужчин характерна более поздняя манифестация. Люди с ацетабулярной дисплазией обычно ведут подвижный образ жизни, занимаются спортом, гипермобильность суставов способствует этому. С возрастом двигательная активность снижается, ухудшается состояние мышц, занятия спортом прекращаются, на фоне этих изменений развивается коксартроз.
Ударные нагрузки на сустав при беге, прыжках, подъем тяжестей повышают риск развития диспластического коксартроза. Если пациент с дисплазией травмирует ногу, сочетаются два провоцирующих фактора, избежать развития коксартроза практически нереально. Для диспластического коксартроза характерно острое начало и быстрое прогрессирование:
- сначала пациенты жалуются на дискомфорт, ощущение стянутости в области сустава;
- вскоре неприятные ощущения перерастают в болезненные, а кратковременная скованность – в стойкое ограничение подвижности;
- бедренные мышцы, а на поздней стадии мышцы голени и ягодицы постепенно атрофируются;
- пораженная нога укорачивается, развивается хромота.
Диспластический коксартроз тазобедренного сустава редко переходит в анкилоз. Если анкилозирование все же происходит, то бедро обычно фиксируется в порочном, функционально невыгодном положении: ногу нельзя полностью выпрямить, отвести в сторону, она вывернута наружу.
Степени диспластического коксартроза
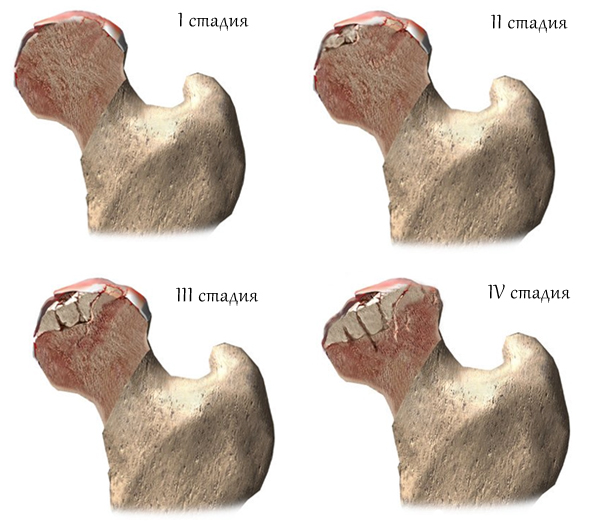
Существует несколько подходов к классификации диспластического коксартроза. В зависимости от того, какой компонент сустава поражен, выделяют ацетабулярный, бедренный и комбинированный тип артроза. Степень диспластического коксартроза чаще всего оценивают по классификациям Crowe и/или Hartofilakidis. Обе отличаются высокой достоверностью, на них опираются при выборе способа оперирования пациента с диспластическим коксартрозом, типа эндопротеза.
Реже используются классификации дисплазии и диспластического коксартроза Eftekhar, Mendes, Kerboul и другие. В рамках классификации Crowe оценивается степень смещения головки бедра относительно вертлужной впадины. Этот показатель указывается в процентах от высоты головки бедренной кости и высоты таза, которые соотносятся примерно 1:5.
Выделяют 4 степени заболевания.
- Смещение в проксимальном направлении, кверху не более чем на 10% высоты таза или половину высоты головки с ее незначительной деформацией. Головка остается в пределах вертлужной впадины;
- Смещение на 50–75% высоты головки, 10–15% высоты таза. В области свода вертлужной впадины формируется ложная впадина. Головка частично находится в ней, частично в истиной впадине;
- Смещение головки относительно впадины превышает 75% ее высоты, может достигать 100%. По отношению к высоте таза степень смещения составляет 15–20%. В вертлужной впадине остается небольшая часть головки бедра;
- Смещение более чем на 100% высоты головки и 20% высоты таза. То есть головка полностью выходит за пределы истиной суставной впадины, при этом она смещена вверх и развернута назад.
В классификации Hartofilakidis акцент делается на статусе вертлужной впадины. Выделяют 3 степени патологии:
- дисплазия – верхняя стенка вертлужной впадины недоразвита (сегментарный дефицит), скошена из-за разрастания остеофитов. Головка бедра деформирована, незначительно смещена, но находится внутри вертлужной впадины;
- низкий вывих – верхняя стенка впадины отсутствует, вход в нее сужен, глубина вертлужной впадины не соответствует высоте головки бедра, которая сочленяется с ложной впадиной;
- высокий вывих – сужение входа и неадекватность глубины более выражены, отмечается значительный наклон вперед (антеверсия), образуются массивные костные разрастания сверху и сзади от впадины. Головка бедра размещается в ложной впадине, смещена кверху и кзади от истиной.

Лечение
На 1–2 стадии лечение диспластического коксартроза осуществляется консервативными методами, при их недостаточной эффективности может быть показано хирургическое вмешательство. На 3 стадии единственный эффективный метод лечения – эндопротезирование. Методы консервативной терапии:
- прием хондропротекторов, при болях – НПВС, при мышечных спазмах – спазмолитиков;
- внутрисуставные инъекции гиалуроновой кислоты;
- при интенсивном воспалительном процессе – инъекции глюкокортикоидов;
- нанесение мазей, наложение компрессов на сустав;
- физиотерапевтические процедуры;
- вне обострения – массаж, мануальная, тракционная терапия;
- регулярное выполнение упражнений для укрепления мышц и повышения эластичности связок.
Хирургическое вмешательство на ранней стадии диспластического коксартроза тазобедренного сустава направлено, в основном, на профилактику его быстрого прогрессирования, коррекцию дисплазии, временное устранение болевого синдрома. На 3 стадии требуется более радикальное вмешательство – артропластика или эндопротезирование. Возможны такие операции:
- остеотомия (таза, межвертельная). В ходе операции кости рассекаются на фрагменты, которые затем складывают, удаляют лишние или вставляют аутотрансплантаты. Суставному элементу придают форму, максимально приближенную к нормальной;
- подвешивание сустава по Фоссу – малый вертел с крепящейся к нему мышцей удаляют, приводящие мышцы бедра рассекают. Тем самым устраняется мышечная контрактура и избыточное давление на суставные компоненты;
- иссечение комплекса сухожилий и фасций в области большого вертела для уменьшения давления на головку бедра;
- артродез (выполняется только при одностороннем коксартрозе) – формирование искусственного анкилоза для устранения болей. Операция считается устаревшей, выполняется в редких случаях;
- артропластика – моделирование суставных поверхностей, удаление деформированных, дефектных участков, вживление трансплантатов или имплантатов;
- эндопротезирование – наиболее масштабная разновидность артропластик, замена одного или обоих суставных компонентов протезами.
Дисплазия тазобедренных суставов – самая распространенная причина коксартроза. Предрасположенность к заболеванию передается по наследству. Диспластический коксартроз протекает остро, быстро прогрессирует, приводит к инвалидности. Особенно неблагоприятный прогноз при двустороннем поражении суставов. Консервативное лечение на время облегчает состояние пациента, но спасти от инвалидности может только операция эндопротезирования.
Проверено временем: рецепты с мумиё при артрозе коленного сустава.
Диспластический коксартроз проще предупредить, чем вылечить. К мерам его профилактики относятся ранняя коррекция врожденных дисплазий, диспансерное наблюдение пациентов с дисплазией у ортопеда, соблюдение ортопедического режима. Важно укреплять мышцы бедра, ягодиц, спины, брюшного пресса, но при этом не подвергать сустав нагрузкам и не травмировать его.
Источник


