Дренирование голеностопного сустава при гнойном артрите
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Гражданов К.А.
1
Барабаш А.П.
1
Барабаш Ю.А.
1
Кауц О.А.
1
Зуев П.П.
1
1 Научно-исследовательский институт травматологии, ортопедии и нейрохирургии ФГБОУ ВО «Саратовский государственный медицинский университет имени В.И. Разумовского» Минздрава России
Статья посвящена актуальной проблеме современной травматологии — лечению посттравматических гнойных артритов голеностопного сустава, которые составляют, по литературным данным, около 38,5% от всех гнойно-воспалительных поражений крупных суставов. Гнойная инфекция в зоне голеностопного сустава отличается упорным течением с частыми рецидивами, консервативное лечение малоэффективно, в связи с чем в настоящее время приоритетным методом лечения является активная хирургическая санация. В статье представлена новая технология, которая позволяет решить проблему купирования воспалительного процесса в голеностопном суставе с формированием костного анкилоза при хирургическом лечении гнойных остеоартритов. Технология может быть использована для оперативного лечения остеомиелита костных структур, формирующих голеностопный сустав. Основой предложенной технологии являются разработанный способ артродеза голеностопного сустава при гнойных остеоартритах. Методика включает в себя наложение аппарата внешней фиксации, хирургическую обработку гнойно-некротического очага, санацию полости сустава путем дренирования перфорированной трубкой, до отсутствия в промывной жидкости бактерий при 3-кратных посевах на стерильность, с последующей дозированной компрессией опилов таранной и большеберцовых костей. По технологии было успешно пролечено 22 пациента, рецидивов воспалительного процесса не отмечено на протяжении 5 и более лет.
голеностопный сустав
гнойный артрит
остеомиелит
дренирование
аппарат внешней фиксации.
1. Чрескостный остеосинтез при супинационно-инверсионных переломах дистального суставного отдела костей голени / И.О. Панков [и др.] // Практическая медицина. – 2013. – № 1-2-2 (69). – С. 114-118.
2. Корж Н.А. Роль лечебной иммобилизации в профилактике инфекционных осложнений при открытых повреждениях голеностопного сустава / Н.А. Корж, Г.В. Бэц, В.Г. Бэц // Травма. – 2007. – Т. 8, № 3. — C. 343-348.
3. Щадько А.А. Индивидуальный реконструктивно-восстановительный подход к лечению больных с гнойными артритами голеностопного сустава // Украинский журнал хирургии. – 2013. – № 1 (20). – С. 65-68.
4. Королев P.C. Лечение гнойных остеоартритов голеностопного сустава при помощи компрессионного артродеза / P.C. Королев, М.И. Бобров, В.Н. Митрофанов // IX съезд травматол.-ортопедов: сб. тезисов. – Саратов, 2010. – Т. 2. – С. 423.
5. Способ артродеза голеностопного сустава при гнойных остеоартритах: патент 2435541 РФ, МПК А61B 17/56 / Барабаш Ю.А., Барабаш А.П., Гражданов К.А. и др. – № 2010121605; заявл. 27.05.10. Опубл. 10.12.11, Бюл. № 34.
6. Барабаш А.П. Атлас идеального остеосинтеза диафизарных переломов костей голени / А.П. Барабаш, И.А. Норкин, Ю.А. Барабаш. – Саратов: Оформитель, 2009. – 64 с.
В настоящее время повреждения дистального суставного отдела костей голени относятся к наиболее часто встречающимся видам повреждений. Частота их достигает 20-40% по отношению ко всем переломам нижних конечностей [1]. Не всегда благоприятные исходы консервативного лечения заставляют расширять показания к остеосинтезу, что неизбежно приводит к увеличению количества послеоперационных осложнений с распространением воспаления в полость сустава. Нередко гнойное воспаление голеностопного сустава является последствием открытых повреждений лодыжек, огнестрельных ранений или вторично — при остеомиелите нижнего метаэпифиза большеберцовой кости, таранной или пяточной костей [2]. Лечение посттравматических гнойных артритов голеностопного сустава является актуальной проблемой современной травматологии. По литературным данным, доля гнойных поражений голеностопного сустава составляет около 38,5% от всех гнойно-воспалительных поражений крупных суставов [3]. Особенности строения голеностопного сустава способствуют быстрому развитию и тяжелому течению воспалительного процесса. Гнойная инфекция в зоне голеностопного сустава отличается упорным течением с частыми рецидивами. Большие трудности в лечении создают «дефицит» мягких тканей, их трофические изменения, высокая обсемененность кожи микроорганизмами. Консервативное лечение, включающее пункции сустава и антибактериальную терапию, нередко не приносит положительного эффекта, в связи с чем в настоящее время в лечении гнойных артритов голеностопного сустава приоритетной является активная хирургическая санация [4].
Не вызывает сомнения тот факт, что необходимым элементом излечения гнойно-некротического процесса является активное дренирование воспаленного очага. Дренирование голеностопного сустава в связи с особенностями его анатомического строения осуществить практически невозможно, лишь при астрагалэктомии создаются хорошие условия для дренирования сустава. Особенностью предлагаемой нами медицинской технологии оперативного лечения гнойных артритов голеностопного сустава является искусственное создание полости в суставе и активная ее санация, с последующей компрессией суставных поверхностей таранной и большеберцовых костей в аппарате внешней фиксации.
Цель исследования. Разработка и клиническая апробация новой технологии лечения гнойных артритов с формированием костного анкилоза голеностопного сустава.
Материалы и методы
Клиническую группу наблюдения составили 22 пациента с последствиями травм голеностопного сустава, осложнившихся воспалительным процессом, которые в период с 2010 по 2016 год проходили стационарное лечение в отделении гнойной хирургии НИИТОН. Среди пациентов было 18 мужчин и 4 женщины в возрасте от 28 до 62 лет.
В предоперационном периоде проводили клинический осмотр больного, оценивали степень вовлечения в воспалительный процесс мягких тканей, проведена лабораторная диагностика (общий анализ крови, биохимия крови и коагулограмма), рентгенография пораженного голеностопного сустава для определения степени разрушения костных структур. Для уточнения пространственного положения костных структур, формирующих голеностопный сустав, оценки степени вовлечения в воспалительный процесс таранной и большеберцовых костей, выявления гнойных полостей обязательна компьютерная томография. При наличии свищевого хода проводится контрастное исследование. Для определения чувствительности патогенной микрофлоры к антибиотикам и проведения рациональной антибактериальной терапии в послеоперационном периоде проводится бактериологическое исследование отделяемого свищевого отверстия (при отсутствии последнего производится пункция голеностопного сустава).
Техника оперативного вмешательства
Оперативное вмешательство при гнойных артритах голеностопного сустава осуществляли следующим образом. Больного укладывали на спину на ортопедический стол, операцию выполняли под проводниковой или внутривенной анестезией. После обработки операционного поля, через свищевое отверстие прокрашивали зону гнойно-некротического очага голеностопного сустава раствором бриллиантовой зелени и выполняли доступ к голеностопному суставу. Для обнажения голеностопного сустава использовали передний доступ, из этого разреза хорошо обнажаются межберцовый синдесмоз, передняя поверхность большеберцовой кости, шейка таранной кости и вся суставная щель голеностопного сустава. Если свищевое отверстие располагается в проекции разреза, его иссекают в момент доступа к суставу, если свищевое отверстие располагается вне проекции разреза, то оно иссекается отдельным разрезом на всю глубину поражения мягких тканей. После вскрытия полости сустава осуществляли хирургическую обработку гнойно-некротического очага с некрсеквестроэктомией и резекцией большеберцовой и таранной костей в пределах здоровой костной ткани, после чего производили наложение аппарата Илизарова, как правило, состоящего из трёх внешних опор. На рисунке 1 представлена схема оперативного вмешательства. Для формирования проксимальной базовой опоры аппарата внешней фиксации через дистальные метаэпифизы большеберцовой и малоберцовой костей перекрёстно проводили две спицы 1 и закрепляли их в первой кольцевой опоре, через диафиз большеберцовой кости — чрескостный стержень 2 и фиксировали его во второй кольцевой опоре. Для формирования дистальной базовой опоры аппарата внешней фиксации, через пяточную и плюсневые кости во встречном направлении – проводили спицы с упорными площадками 3 и фиксировали их в третьей кольцевой опоре. Дистракцией в зоне резекции большеберцовой и таранной костей, искусственно одномоментно создавали полость в голеностопном суставе. В последнюю через дополнительные проколы, выполненные в проекции наружной и внутренней лодыжек, в мягких тканях помещали перфорированную полихлорвиниловую трубку 4, закрепляли её на коже с помощью узловых швов. Производили сближение опилов большеберцовой и таранной костей до размеров дренажной трубки (рис. 1).
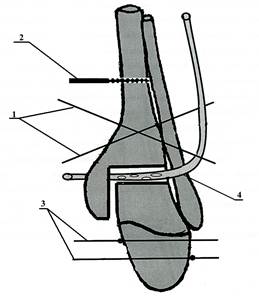
Рис. 1. Схема оперативного вмешательства при лечении гнойных артритов голеностопного сустава
Рану зашивали узловыми швами. Санацию созданной полости через дренажную трубку на операционном столе осуществляли антисептическими растворами в течение 10-15 минут. Объем жидкости до 1-2 литров. В течение 7-10 дней после оперативного вмешательства проводили антибактериальную терапию, выбор препаратов зависел от результатов, полученных при бактериологическом исследовании патогенных микроорганизмов на чувствительность к антибиотикам. В послеоперационном периоде осуществляли санацию гнойно-некротического очага путём постоянного дренирования сформированной полости растворами антисептиков в течение 10-14 дней. Для промывания полости использовали 0,5% водный раствор хлоргексидина или 5% водный раствор арговита. Дважды в течение суток дренажную трубку перекрывали и в полость сустава вводили на 20-30 минут 10% раствор бетадина или раствор антибиотика. Каждые 3 дня проводили бактериологический контроль путем взятия промывочной жидкости на бактериологический посев. При получении 3-кратных стерильных посевов перфорированную трубку удаляли. После удаления дренажной трубки осуществляли постепенное сближение большеберцовой и таранной костей в аппарате внешней фиксации. Аппарат внешней фиксации переводили в режим устойчивой стабилизации с возможностью обеспечения опоры на поврежденную конечность. Фиксацию в аппарате продолжали до формирования рентгенологической картины костного анкилоза в голеностопном суставе. Показаниями для завершения фиксации в чрескостном аппарате являются рентгенологические признаки формирования костного блока, отсутствие подвижности в области сустава и боли при клинической пробе. Сроки снятия аппарата определяли индивидуально в зависимости от рентгенологической динамики формирования костного регенерата [5].
Результаты исследования и их обсуждение
Предлагаемая технология лечения гнойных остеартритов голеностопного сустава с исходом в артродез применена у 22 пациентов. Во всех случаях использования способа удалось добиться стойкой ремиссии воспалительного процесса и формирования прочного костного анкилоза в голеностопном суставе.
Сроки нахождения пациента в стационаре в связи с необходимостью длительной санации гнойно-некротического очага составили 14-16 дней. Со 2-х суток оперированные больные мобильны, способны к самостоятельному передвижению и обслуживанию. После удаления дренажной трубки и компрессии в аппарате внешней фиксации пациентам разрешалось передвижение на костылях с умеренной нагрузкой на оперированную конечность.
Сроки фиксации в аппарате колебались: 16-20 недель. После демонтажа аппарата больные передвигались в течение 4 недель с помощью костылей, постепенно увеличивая нагрузку на оперированную конечность, до полной к концу месяца.
Основная экономическая эффективность технологии базируется на отсутствии рецидивов воспаления голеностопного сустава в течение 5 лет, а вследствие этого отсутствует необходимость повторного стационарного лечения.
В процессе лечения у 2 пациентов отмечен краевой некроз в области послеоперационной раны, что было связано с дефицитом мягких тканей, вовлеченных в воспалительный процесс с заживлением вторичным натяжением. При использовании предложенной технологии мы в 3 случаях наблюдали поверхностное воспаление мягких тканей в зоне введенных спиц; профилактикой данных осложнений является рациональный выбор места введения чрескостных элементов или использование титановых спиц с биокерамическим покрытием [6].
Для иллюстрации методики приводим клинический пример лечения длительно протекающего, рецидивирующего воспалительного процесса в области голеностопного сустава, развившегося как осложнение открытого перелома лодыжек голени.
Больной А. 43 лет поступил с диагнозом: «Обострение хронического остеомиелита дистального метаэпифиза левой большеберцовой кости. Свищевая форма». Ранее пациент был неоднократно оперирован по месту жительства по поводу хронического остеомиелита костей левой голени и стопы, результатом чего явился сформировавшийся анкилоз суставов свода и переднего отдела стопы, что видно на представленных иллюстрациях. Больному была выполнена артротомия голеностопного сустава с иссечением свища. После удаления некротических тканей произведена резекция суставных поверхностей таранной и большеберцовых костей в пределах здоровой костной ткани. На левую голень и стопу наложен аппарат внешней фиксации из 3 опор, дана дистракция и в полость голеностопного сустава введена перфорированная дренажная трубка (рис. 2А), стрелкой указана дренажная трубка. Через 2 недели после получения 3-кратных стерильных посевов была удалена дренажная трубка. Произвели компрессию опилов таранной и большеберцовой костей (рис. 2Б).
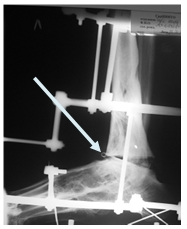 А
А
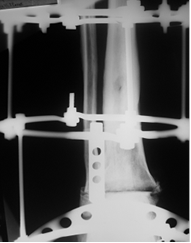 Б
Б
Рис. 2. Рентгенография голеностопного сустава больного А.: А — после установки дренажной трубки в полость сустава; Б – после удаления дренажа и компрессии опилов таранной и большеберцовых костей
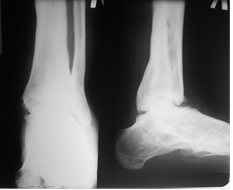
Через 3,5 месяца на контрольной рентгенограмме было отмечено формирование костного анкилоза в области суставных поверхности таранной и большеберцовых костей (рис. 3).
Рис. 3. Рентгенография голеностопного сустава больного А. через 5 месяцев после оперативного вмешательства
Аппарат демонтировали. Больной был адаптирован к ходьбе при помощи костылей с постепенным увеличением нагрузки на левую стопу. Через 5 месяцев больной начал передвигаться без дополнительной опоры. Болевой синдром отсутствовал. Рецидива воспаления не было отмечено в течение 5 лет.
Заключение. Предложенная технология лечения гнойных артритов голеностопного сустава показала свою высокую эффективность в клинической практике в связи с отсутствием рецидивов воспаления у пролеченных пациентов на протяжении 5 и более лет. Методика обеспечивает купирование воспалительного процесса за счет формирования оптимальных условий для санации септического очага путем создания искусственной полости сустава и обеспечивает оптимальные условия для формирования костного анкилоза, в области голеностопного сустава обеспечивая управляемую компрессию в аппарате внешней фиксации. Необходимо отметить, что использование нашей методики в клинической практике не требует дополнительных экономических затрат, для ее выполнения применяются стандартные детали аппарата внешней фиксации и общедоступные медицинские расходные материалы. Высокая клиническая эффективность, простота и доступность разработанной нами технологии позволяет рекомендовать ее использование не только в профильных НИИ, но и травматологами городских, областных, краевых, республиканских больниц.
Библиографическая ссылка
Гражданов К.А., Барабаш А.П., Барабаш Ю.А., Кауц О.А., Зуев П.П. Технология лечения гнойных артритов голеностопного сустава // Современные проблемы науки и образования. – 2018. – № 3.;
URL: https://science-education.ru/ru/article/view?id=27584 (дата обращения: 14.12.2019).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Гнойное воспаление голеностопного сустава встречается сравнительно редко и развивается при открытых переломах, огнестрельных ранениях, в результате инфицирования из остеомиелитического очага вблизи сустава, при флегмонах, панарициях и пр. Гнойный артрит может осложнить инфекционные заболевания — корь, грипп и др.
При обследовании определяются припухлость и гиперемия кожи, отек сустава Стопа принимает положение подошвенного сгибания; активные движения невозможны, пассивные — вызывают резкую боль.
Общие симптомы включают в себя высокую температуру, озноб, лейкоцитоз.
После огнестрельных ранений чаще развивается эмпиема сустава, реже — флегмона. При эмпиемах прогноз благоприятный, при флегмонах значительно хуже. Заболевание может осложняться прорывом гноя через капсулу и распространением на стопу по печеночному сухожилию и сухожилиям сгибателей. В приподнятом положении конечности возможно распространение гноя между мышцами на голень.
Для предупреждения развития гнойного воспаления необходимо активное лечение острого серозного артрита (фиксация конечности, периодические пункции сустава с промыванием антисептиками, введение ферментов).
Пункционный метод лечения гнойного артрита голеностопного сустава применяют редко из-за недостаточной эффективности, пункция имеет больше диагностическое значение. При посттравматических и огнестрельных артритах проводят вторичную хирургическую обработку раны и артротомию для иссечения некротизированных тканей, удаления костных отломков, инородных тел.
Наиболее удобен для пункции передний заворот сустава в точках, расположенных на середине расстояния между пучком сухожилий разгибателей стопы и лодыжками. С внутренней стороны отступают на 1 см, с наружной — на 1,5 см кверху от верхушки лодыжек. С медиальной стороны иглу направляют косо кнаружи и спереди назад. При пункции у наружной лодыжки иглу направляют косо снаружи кнутри и спереди назад, как бы параллельно внутреннему краю лодыжки.
Для пункции заднего заворота иглу проводят в точке, расположенной между печеночным сухожилием и наружной лодыжкой на 1 см выше верхушки лодыжки. Иглу направляют косо снаружи и сзади кпереди и кнутри.
Артротомия
При гнойном артрите скопление гноя в полости голеностопного сустава приводит к выпячиванию капсулы сустава в податливых местах, которые расположены сбоку от сухожилий разгибателей стопы: между пучком сухожилий и наружной лодыжкой, между сухожилиями разгибателей и медиальной лодыжкой. Третье слабое место сустава находится на его задней поверхности, кзади от внутренней лодыжки. Это выпячивание суставной сумки обращено в глубокое фасциальное ложе под сухожилиями сгибателей стопы. Места выпячиваний суставной капсулы приемлемы для артротомии при гнойных артритах.
При артротомии разрез тканей следует проводить осторожно, послойно, щадить влагалища сухожилий. Особого внимания при переднем доступе требуют п. peroneus profundus и a. dorsalis pedis, а при заднем доступе — влагалище сухожилий малоберцовых мышц. Дренирование сустава в связи с особенностями его анатомического строения осуществить практически невозможно, лишь при астрагалэктомии создаются хорошие условия для дренирования сустава.
В раннем периоде гнойного артрита, при эмпиеме сустава и отсутствии остеомиелита выполняют переднюю или заднюю артротомию.
При передней артротомии разрез проводят по внутреннему краю большеберцовой кости кнутри от сухожилий разгибателей. Начинают разрез на 5 см выше линии сустава и заканчивают у tuberositas ossis navicularis. Рассекают кожу, мягкие ткани, осторожно обнажают поверхность большеберцовой кости и костей стопы, рану разводят крючком таким образом, чтобы а. dorsalis pedis и п. peroneus profundus отвести кнаружи, а сухожилие т. tibialis anterior — кнутри, сумку сустава вскрывают.

Передняя артротомия голеностопного сустава:
а — линия разреза; б — обнажение костей: 1 — a. dorsalis pedis, 2 — я.реroneus profundis, 3 — сухожилие tibialis anterior
При задней артротомии крючкообразный разрез длиной 5-6 см проводят параллельно заднему краю внутренней лодыжки, нижний его край огибает верхушку лодыжки. Рассекают кожу, подкожную клетчатку, фасцию голени, небольшой слой клетчатки и далее глубокую фасцию голени. Выделяют заднюю большеберцовую артерию с двумя сопровождающими ее венами и большеберцовый нерв, крючком оттягивают их кзади. Сухожилия длинного сгибателя большого пальца и длинного сгибателя пальцев стопы разводят крючками и вскрывают сустав поперечным разрезом.
Удаляют гной, в полость сустава (задний отдел) вводят дренажную трубку по направлению к наружной лодыжке. Стопу и голень фиксируют гипсовой лонгетой под прямым углом, чтобы предупредить образование конской стопы.
При запушенных формах гнойного артрита передний отдел сустава вскрывают также в точках, указанных для пункции. Вертикальный разрез длиной около 4 см проводят кпереди от наружной лодыжки, на середине расстояния между передним краем лодыжки и сухожилием длинного разгибателя пальцев. Рассекают кожу, подкожную клетчатку, фасцию и частично lig. cruciatum cruris. Сухожилия длинного разгибателя отводят кнутри, рассекают надкостницу и синовиальную капсулу, вскрывают голеностопный сустав.
Делают разрез параллельно первому, он проходит между краем внутренней лодыжки и сухожилиями т. tibialis anterior и т. extensor hallucis longus. Рассекают кожу, подкожную клетчатку, фасцию голени, lig. cruciatum cruris, надкостницу и капсулу сустава. Через оба разреза проводят дренажную трубку диаметром 2—3 мм с несколькими боковыми отверстиями. Если скопление гноя ограничено передними отделами сустава, на этом операцию заканчивают; при тотальной эмпиеме вскрывают задние отделы сустава.
К астрагалэктомии прибегают при тяжелом параартрите, при переломе таранной кости, осложнившемся гнойным артритом, остеомиелитом таранной кости, дистального эпиметафиза большеберцовой кости.
Операцию выполняют из разреза по передненаружной поверхности сустава. Начинают разрез на 5-6 см выше лодыжки, дугообразно продолжают книзу и заканчивают на наружной поверхности стопы на уровне кубовидной кости. Сухожилия разгибателей отводят к средней линии. От таранной кости поднадкостнично отделяют прикрепления мышц и связок, используя распатор или долото; на границе большеберцовой кости и наружной лодыжки вскрывают голеностопный сустав. Острым крючком расширяют края раны, вскрывают таранно-пяточно-ладьевидный сустав, пересекают межсуставные связки (lig. talonavicular и lig. talofiburale anterius) и удаляют таранную кость. Суставные хрящи большеберцовой и пяточной костей удаляют, что способствует образованию анкилоза.
После астрагалэктомии стопе придают положение подошвенного сгибания (в пределах 5-7°) и иммобилизуют глубокой гипсовой лонгетой. После заживления раны накладывают гипсовый сапожок до формирования анкилоза. Для ускорения формирования анкилоза применяют компрессионный аппарат, но лишь после стихания воспалительных явлений.
Показанием к резекции сустава служат остеомиелит суставных концов костей с их деструкцией, гнойные артриты, осложнившие огнестрельные ранения сустава, посттравматические остеомиелиты, осложнившие оскольчатые внутрисуставные переломы костей голени, таранной кости.
Резекция голеностопного сустава по Кёнигу
Вертикальный разрез кожи начинают на 5—6 см выше суставной щели по переднему краю большеберцовой кости и продолжают до бугорка ладьевидной кости на 1—2 см ниже суставной щели. Латеральный разрез начинают на 4-5 см выше суставной щели и проводят между малоберцовой костью и сухожилиями разгибателей стопы, длина разреза 6—7 см.

Резекция голеностопного сустава по Кёнигу:
а — артротомия; б — внутренняя лодыжка отсечена долотом; в — резекция суставных концов большеберцовой и таранной костей; г — вид сустава после резекции костей
Рассекают кожу, подкожную клетчатку, фасцию голени, сухожилия разгибателей отводят к средней линии. Рассекают надкостницу вдоль линии разреза мягких тканей, а в нижнем углу разреза рассекают капсулу сустава. Образовавшийся лоскут из кожи, сухожилий, капсулы сустава приподнимают кверху крючками и распатором, элеваторами отделяют надкостницу от большеберцовой и таранной костей. Сформированный лоскут вместе с надкостницей приподнимают кверху и производят тыльное сгибание стопы. Осматривают передний отдел сустава, удаляют измененные участки кости.
Прямым широким долотом сбивают в сагиттальном направлении спереди назад костную пластинку толщиной 5—6 мм с наружной, а затем с внутренней лодыжки и, пользуясь долотом, как рычагом, отодвигают пластинки в стороны от средней линии. Этот прием сохраняет лодыжки вместе с прикрепленными связками, а также позволяет избежать повреждения сухожилий, сухожильных влагалищ, прилежащих к лодыжкам. Образовавшиеся костные пластинки связаны с надкостницей вверху и с прикрепляющимися к ним связками внизу.
Оттягивают крючками кнаружи костные пластинки, отделяют распатором надкостницу по задней поверхности большеберцовой и малоберцовой костей. Подъемниками отводят кверху передний лоскут, а задний лоскут с костными пластинками отодвигают книзу двузубыми крючками. Долотом сбивают по направлению кнаружи большеберцовую, а затем остатки малоберцовой кости. Иногда удается провести пилу Джильи и отпилить пораженные части большеберцовой и малоберцовой костей. Головку таранной кости отпиливают или сбивают долотом. Резецированные фрагменты костей удаляют, пересекая сзади остатки суставной сумки.
Образовавшуюся полость осматривают, удаляют костные шипы, измененную капсулу сустава. Из этих же разрезов можно произвести и астрагалэктомию. В разрезы вводят дренажные трубки, костные пластинки (сколы лодыжек) плотно прикладывают к костям, спилы большеберцовой, малоберцовой и таранной костей сопоставляют друг с другом. Если была произведена астрагалэктомия, то долотом сбивают хрящевую пластинку с пяточной кости. Очень важны правильная установка стопы и иммобилизация голени, чтобы предупредить развитие заднего подвывиха или конской стопы. Конечность фиксируют глубокой толстой задней гипсовой лонгетой до средней трети бедра.
Гнойное воспаление плюсневых суставов возникает при открытых повреждениях (ранения, открытые переломы), попадании гноеродной инфекции из гнойных очагов на стопе.
Гнойное воспаление одного сустава может легко переходить на соседние, так как разграничений между ними почти нет. Разрушение костей и суставных поверхностей наступает быстро. В связи с этим, не откладывая, делают разрезы для оттока гноя из пораженных суставов. При прогрессировании нагноения прибегают к удалению одной или двух плюсневых костей для лучшего раскрытия и дренирования образовавшихся гнойников. В первую очередь удаляют те кости, в которых намечается развитие остеомиелита или он уже сформировался.
В.К. Гостищев
Опубликовал Константин Моканов
Источник