Формулировка диагноза артроз тазобедренного сустава
Справочник болезней
«Наш долг — для блага наших больных различать научную правду и элементы рекламы» P.Silvestre
Виды остеоартроза
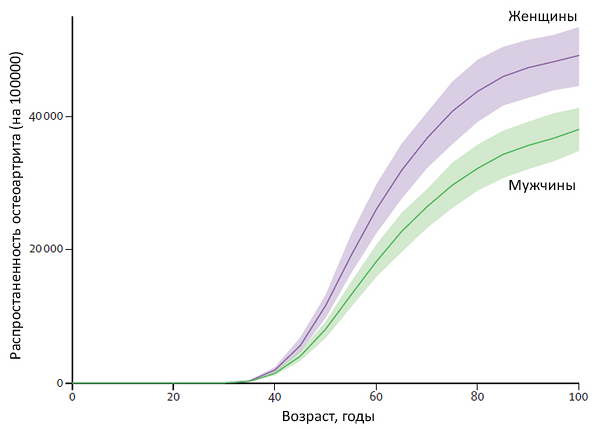
ФАКТОРЫ РИСКА ОСТЕОАРТРОЗА
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
Повреждение хряща
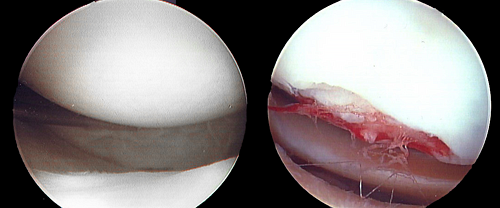
Нормальный и поврежденных хрящ коленного сустава.
КЛИНИКА ОСТЕОАРТРОЗА
• Боль в коленях, тазобедренных суставах: при нагрузке, может быть в покое и ночью.
• Кратковременная утренняя скованность (<30 мин).
• Функциональные ограничения: крепитации, уменьшение объема движения, увеличение кости.
• Выпот умеренный или отсутствует.
• Деформация: фиксированное сгибание, varus или реже valgus.
• Отсутствуют: выраженное местное и системное воспаление, эритема, прогрессирующая немеханическая боль.
КЛАССИФИКАЦИЯ ОСТЕОАРТРОЗА
• Этиология: первичный, вторичный.
• Локализация: коксартроз, гонартроз, артроз кистей (межфаланговый, запястно-пястный сустав I пальца), полиартроз.
• R cтадия: 1–4.
• Функциональная недостаточность: I степень (выполнение жизненно-важных функций без труда), II степень (с трудом), III степень (с посторонней помощью).
Динамика депрессии у малоподвижных пациентов с остеоартрозом
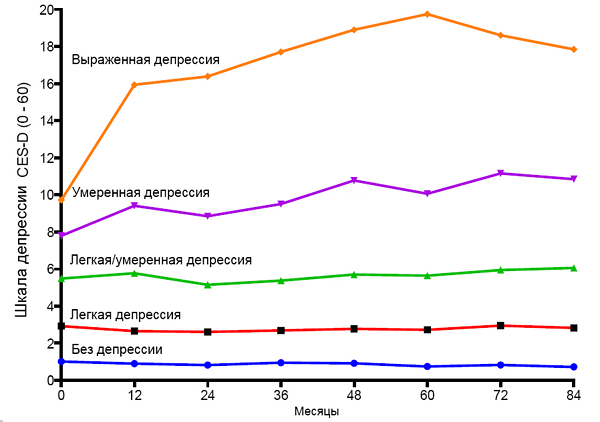
White D, et al. Arthritis Care Research. 2017;69:209–15.
R СТАДИЯ (Kellgren-Lawrence)
• 1 стадия: возможное сужение суставной щели, формирование остеофитов.
• 2 стадия: сужение суставной щели, остеофиты.
• 3 стадия: сужение суставной щели, субхондральный склероз, множественные остеофиты, возможная деформация костей.
• 4 стадия: значительное сужение суставной щели, большие остеофиты, выраженный склероз, деформация костей.
Рентгенография при гонартрозе
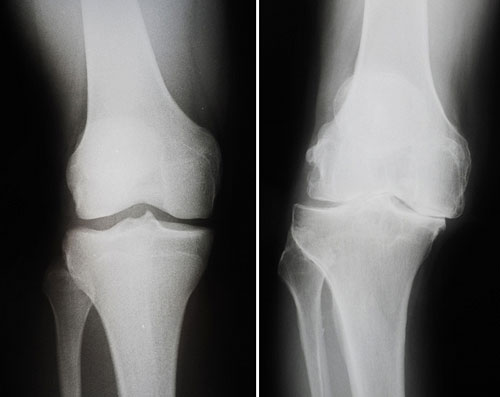
Слева нормальный суства, справа сужена межсуставная щель.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: Остеоартроз коленных суставов, III стадия, ФН III степени. [M17.0]
Ds: Остеоартроз межфаланговых суставов кистей (узлы Гебердена), коленных и тазобедренных суставов, II стадия, ФН II степени. [M15.0]
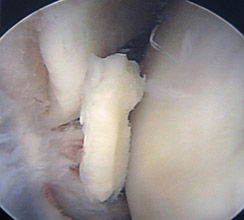
Фрагмент хряща в полости сустава при артроскопии
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Образование пациента.
• Программа самопомощи.
• Персональная социальная поддержка через телефонные контакты.
• Снижение массы тела (при ожирении).
• Уменьшение нагрузок, стояния, положения на коленях и на корточках.
• Бинтование надколенника (пателлофеморальный артроз).
• Адекватная обувь (туфли на низком каблуке).
• Усиленные с боков стельки (для genu varum).
• Защита суставов (фиксаторы, шины).
• Вспомогательные устройства (трость, костыль, ходок).
• Программа аэробных нагрузок.
• Лечебная физкультура.
• Упражнения, укрепляющие мышцы (статические на m.quadriceps).
Селективность нестероидных противоспалительных препаратов
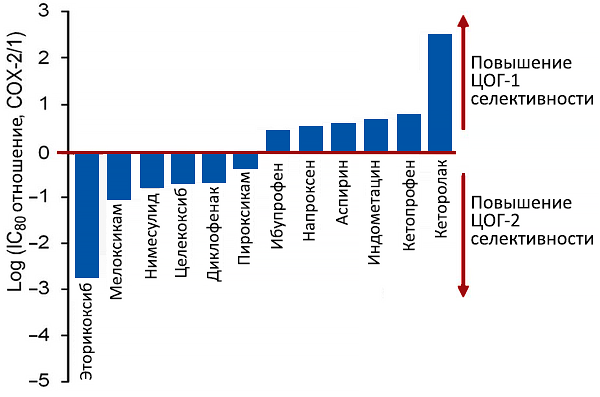
Концентрация подавляющая активность ЦОГ-1 и ЦОГ-2 на 80%. Schmidt M, et al. Eur Heart J. 2016;37:1015–23.
ТАКТИКА ЛЕЧЕНИЯ (ACR)
• НПВП: низкие → полные дозы, диклофенак 50 мг 3 раза.
• Местно: диклофенак/метилсалицилат (особенно >75 лет), крем капсаицина (4 раза, для суставов рук).
• Преднизолон 10 мг 6 нед при остеоартрозе рук и воспалении (HOPE).
• Дулоксетин 60–120 мг/сут.
• Интраартикулярное введение кортикостероидов: гонартроз, коксартроз.
• Хирургическая замена сустава.
• Лечение без доказанного эффекта: парацетамол, трамадол, глюкозамин, хондроитин, внутрисуставное введение гиалуроновой кислоты, артроскопическая хирургия коленного сустава.
Многодневная динамика боли при коксартрозе
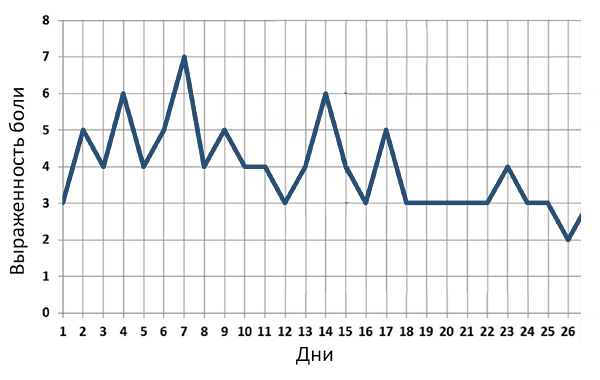
Teirlinck C, et al. Arthritis Care Res. 2019;6:768–76.
ПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (NICE, BOA)
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3–4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
Возраст замены тазобедренных суствов
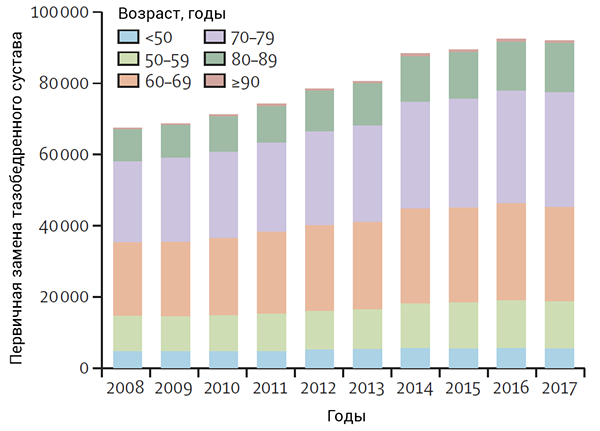
National Joint Registry for England, Wales, Northern Ireland and the Isle of Man. 2018.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (AAOS)
• Инфекция.
• Коморбидность: ожирение, курение, диабет, цирроз, психические расстройства (депрессия, тревога), остеопороз.
• Несоблюдение инструкций: деменция, алкоголизм.
• Факторы пациента (возраст, пол, курение, ожирение, коморбидность) не должны быть барьерами для хирургии (NICE).
Эффективность замены коленных суставов
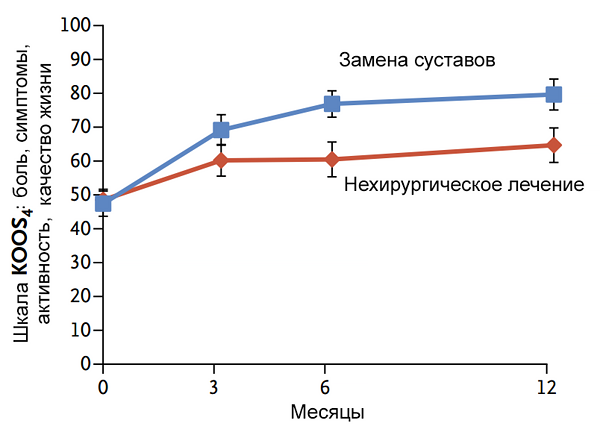
Skou S, al. New Engl J Med. 2015;373:1597–606.
Источник
Коксартроз, или дегенеративное заболевание сустава бедра, является одной из самых серьезных патологий опорно-двигательной системы. Из-за большой величины суставных структур боль и дискомфорт намного серьезнее, чем при поражении других суставов. Последствия патологии тоже тяжелые – если разрушение мелких костных сочленений вызывает массу неприятных ощущений, то артроз тазобедренного сустава без лечения – прямой путь к инвалидности. Только правильная терапия, а порой и операция, помогут человеку не утратить способность ходить.
Что такое артроз тазобедренного сустава?
Коксартроз, остеоартроз, артроз тазобедренного сустава – синонимы одного и того же патологического процесса, протекающего в области бедра с одной или двух сторон. В современной медицине патологию также именуют остеоартритом: раньше считалось, что дегенеративным процессам не свойственно воспаление, но более точные исследования показали обратное. Пораженные ткани суставного хряща выделяют воспалительные элементы (интерлейкины), поэтому остеоартрит – еще один верный термин.
Заболевание характеризуется такими признаками:
- Неуклонно прогрессирует, переходя от одной стадии к другой;
- Приводит к стойким болям, ограничению подвижности сустава;
- Вызывает деформацию костных поверхностей, частичное или полное разрушение гиалиновых хрящей;
- В развернутой стадии более присуще людям пожилого возраста, но нередко стартует после 40 лет;
- Симптомы патологии есть у 70% людей старше 75 лет;
- Чаще страдают от болезни женщины.
Сустав – механизм, в котором есть трущиеся детали. Из-за снижения качества или количества смазки (межсуставной жидкости) соприкасающиеся поверхности изнашиваются. На хрящах появляются мелкие трещинки, позже они разрушаются, а вместо здоровой ткани появляется костная мозоль. Такие наросты не дают ноге нормально двигаться, ее функции утрачиваются.
Причины развития болезни
Артроз области правого или левого бедра может быть первичным или вторичным, причем первый вариант характерен именно для людей преклонного возраста. Болезнь первичной формы развивается десятилетиями, связана с возрастным износом и разрушением хрящей.
Вторичный коксартроз имеет иные причины и может стартовать даже у молодого человека. Он связан с возникшим воспалением (инфекционным, аутоиммунным), которое дает толчок к началу патологии. Также причиной может стать перенесенная травма бедра (ушиб, вывих, перелом кости). Прочие возможные причины вторичной формы:
- Операции на данной анатомической зоне;
- Сахарный диабет и прочие серьезные обменные патологии;
- Гормональные заболевания;
- Врожденные, приобретенные формы искривления и смещения костей;
- Дисплазия сустава у ребенка;
- Протрузия вертлужной впадины, некроз головки бедра;
- Сосудистые заболевания системного характера, приводящие к ухудшению питания хрящей;
- Туберкулез кости, ревматоидный остеоартрит;
- Подагра, болезнь Пертеса;
- Опухоли – доброкачественные, злокачественные.
Симптомы артроза тазобедренного сустава любой формы появятся быстрее, если на организм действуют факторы риска:
- Постоянные стрессы, нервные потрясения, депрессии и переживания;
- Ожирение, даже умеренный излишек веса;
- Неблагоприятная наследственность;
- Гиподинамия, сидячая работа или определенные профессии с высокой нагрузкой на сустав;
- Излишние физические (силовые) нагрузки, профессиональный спорт.
Симптомы заболевания
Развивающийся артроз тазобедренного сустава и его симптомы не заметить невозможно. Даже на ранней стадии болезнь дает о себе знать, и, прежде всего, болью. Боли при возникшем и прогрессирующем артрозе тазобедренного сустава нарастают по мере перехода болезни от одной стадии к другой. Они появляются в зоне бедра, отдают в колено, в пах, даже в низ живота. Обычно после сна боль стихает, но на запущенной стадии может присутствовать постоянно. При пальпации боль ощущается не всегда, ведь поражение сустава может начаться с глубоко расположенных частей.
Прочие возможные признаки заболевания:
- Хруст, который появляется при движении, порой даже при незначительном;
- Прихрамывание, изменение походки;
- Укорачивание ноги с той стороны, где имеется артроз тазобедренного сустава;
- Скованность движений, ограниченность во вращении, перемещении ноги.
По мере развития появляются и другие признаки патологии. Так, ощупывание дает ощущение деформирования кости, присутствия разрастаний. Врач на осмотре отмечает атрофию мышц, а пациент даже в обычной жизни вынужден двигаться с тростью, костылем – из-за боли и слабости конечности.
Вообще, боль и прочие клинические проявления сильно зависят от стадии. Выделяют такие стадии коксартроза:
- Первая. Симптоматика неяркая, но начальные изменения уже заметны при диагностике. Синовиальная жидкость становится гуще, уменьшается ее объем, структура хряща к концу стадии меняется. Появляются мелкие трещинки, которые организм пытается лечить при помощи формирования мелких «мозолей».
- Вторая. Боль на этой стадии довольно заметная, хруст, ограничение двигательной функции явные. Болевой синдром иррадиирует в другие части тела, распространяется по всей ноге вниз. На снимке видны: истончение хрящей, сужение расстояния между костями, нарушение структуры суставных поверхностей, иногда – смещение головки кости из впадины. Количество костных наростов (остеофитов) увеличено.
- Третья. Боль становится невыносимой, человек сильно ограничен в движении, многие вовсе перестают передвигаться. Хрящ почти полностью разрушен, мышцы атрофируются, сустав сильно деформирован. Костные остеофиты имеют вид шипов и раздражают нервные окончания.
Каковы риски и осложнения?
Несложно понять — если при такой патологии, как артроз тазобедренного сустава симптомы и лечение определены неправильно, несвоевременно, это грозит инвалидностью. Мучительный болевой синдром, невозможность ходить, потребность в постоянном уходе – вот, что ждет человека без лечения данного заболевания.
Инвалидность при поражении костей бедра устанавливается согласно степени тяжести болезни, при полном отсутствии возможности работать дают первую группу. Таким больным показана операция – это единственный эффективный метод лечения в такой ситуации. Но даже современные методы операций могут нести риск осложнений:
- Инфекционное заражение;
- Тромбоз, эмболия тромба;
- Значимая кровопотеря.
Общая доля осложнений невелика – 0,5-2%, но они имеют место. Чаще всего наблюдается инфицирование протеза, который затем приходится менять на новый. Именно поэтому после операции важно проводить курс лечения антибиотиками.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает…» Читать далее…
Диагностические мероприятия при артрозе
Обратиться за помощью к травматологу, хирургу, ортопеду рекомендуется уже при первых признаках поражения бедренной зоны. Изначально при подозрении на артроз тазобедренного сустава врач проводит физикальные тесты:
- Ощупывает верхнюю часть бедра, выявляет точки появления боли, костные остеофиты;
- Выполняет пассивные движения ногой – сгибания, разгибания, отведения и приведения для выяснения объема возможных движений.
Более точно поставить диагноз и назначить лечение артроза тазобедренного сустава поможет инструментальная диагностика. Обычно проводится рентгенография – самый дешевый, доступный метод исследования. Рекомендуется делать рентген на современных аппаратах, либо заменять его на КТ, где качество снимков намного выше. КТ дает исчерпывающую информацию о состоянии костей, хрящей, суставных поверхностей. Если же требуется детальное изучение состояния мягких тканей (например, при защемлении нервного корешка), специалист назначит МРТ.
Прочие возможные меры диагностики:
- УЗИ сустава;
- ;
- Анализ крови на ревматоидный фактор;
- Туберкулиновые пробы;
- Биохимический анализ при подозрении на сахарный диабет, подагру.
Причину вторичного коксартроза найти очень важно, ведь без воздействия на нее остановить течение болезни не получится.
Лечение артроза тазобедренного сустава – медикаменты и физиотерапия
Если признаки заболевания неявные, и оно не перешло на стадию необратимых изменений, пациенту поможет консервативное лечение. Терапия медикаментами понадобится и тогда, когда артроз тазобедренного сустава обрел тяжелую форму – в качестве составляющей курса лечения.
Как лечить артроз тазобедренного сустава? Есть программа медикаментозной коррекции заболевания:
- Нестероидные противовоспалительные средства. От боли, воспаления помогут избавиться таблетки или уколы Ибупрофен, Аркоксия, Дексалгин, Мовалис, и другие. Бесконтрольно применять их нельзя – собственные способности хрящей к регенерации будут снижаться, к тому же, от НПВП сильно страдает желудок и кишечник.
- Сосудистые лекарства. Лечение такими средствами (Трентал, Актовегин, Циннаризин, Никотиновая кислота) помогает усилить питание хряща и способствует его восстановлению.
- Миорелаксанты. Показаны при спастических болях в мышцах, вызванных поражением области бедра. Это препараты Мидокалм, Баклосан, Толперизон.
- Хондропротекторы. Артроз тазобедренного сустава требует обязательного и многомесячного приема таких лекарств (Дона, Структум). Также нужно курсами применять инъекционные формы, например, Алфлутоп, в том числе – вводить в полость сустава. Еще более эффективной методикой считается введение в сустав препаратов гиалуроновой кислоты.
- Кортикостероиды. Применяются в крайних случаях в виде внутрисуставных инъекций. Такое лечение необходимо, если симптомы становятся невыносимыми.
Наружные средства (мази, гели) при коксартрозе обычно малоэффективны из-за глубокого пролегания сустава. Зато физиотерапевтические методики применяются часто и дают серьезное облегчение от боли. На область бедра делают УВЧ, лазеротерапию, магнитотерапию, проводят УВЧ, массаж. Также при остеоартрозе показана мануальная терапия, в отдельных случаях – вытяжка сустава.
Народные средства при артрозе
Многие используют народное лечение при данной патологии, хотя артроз тазобедренного сустава плохо реагирует на различные наружные методики. Лишь при сильном болевом синдроме можно прикладывать на больное место компрессы с утеплением, хотя это будет носить больше отвлекающий характер. Лечение осложненного и запущенного артроза тазобедренного сустава лучше проводить средствами для приема внутрь:
- Залить 100 г сухой травы сабельника 500 мл водки, настоять в темноте 10 суток, принимать по 30 капель трижды/сутки для снятия воспаления;
- Ежедневно делать желе, при отсутствии противопоказаний регулярно готовить холодцы – блюда послужат не хуже хондропротекторов.
Унять болевые ощущения можно при помощи такого компресса. Нужно поровну смешать мед, медицинскую желчь, нашатырь, глицерин, нанести на сустав, завязать теплой тканью. Оставить компресс на 3 часа, потом смыть.
Иные методы и операция
Для полноценного лечения остеоартроза очень важно соблюдать правильный рацион, придется отказаться от пищи, нарушающей кровоснабжение и ухудшающей питание хрящей. Это – копчености, уксус, пересоленная еда, жареное, а также пища с консервантами, транс-жирами. Зато блюд с магнием, калием, йодом, кальцием в рационе должно быть больше.
Чем лечить артроз тазобедренного сустава обязательно, так это – лечебная гимнастика. Ежедневные разминки, специальные упражнения в положении лежа должны проводиться всеми пациентами. Например, надо медленно поднимать ногу вверх и удерживать над полом по нескольку секунд. Важно исключить резкие движения, не допускать длительной и быстрой ходьбы – при коксартрозе это только усилит прогрессирование болезни. Для разгрузки сустава можно применять трость, костыли, также ортопед может порекомендовать специальные ортезы для смягчения нагрузки.
Лечение артроза тазобедренного сустава третьей, последней стадии производят только при помощи операции, иные методы неэффективны. В 95% случаев операция бывает удачной, движения ноги восстанавливаются в полном объеме. Но протезы не вечны, срок их службы – до 20 лет, поэтому операция является крайней мерой. В ходе эндопротезирования собственный сустав меняется на искусственный, и артроз тазобедренного сустава ему больше не грозит.
Профилактика коксартроза
Чтобы не проводить сложное лечение патологии, не мучиться от болевого синдрома, важно с ранних лет начать профилактические мероприятия. Особенно важна профилактика коксартроза тем, кто подвержен влиянию факторов риска.
Чтобы кровоснабжение хрящей не страдало, следует:
- Питаться с включением в меню растительной пищи, достаточного количества нежирного мяса, творога, желе, кисломолочной еды;
- Прекратить курить, не злоупотреблять алкоголем;
- На сидячей работе регулярно проводить разминки, делать несложные упражнения;
- Отказаться от малоподвижного образа жизни в пользу занятий лыжами, плаванием, прочими низкоинтенсивными аэробными нагрузками.
Чтобы человека не беспокоил артроз тазобедренного сустава, следует контролировать массу тела, не допускать ожирения и появления даже 5-10 лишних килограммов – это серьезно усиливает нагрузку на бедренную зону. Коксартроз можно предупредить только при комплексном подходе и здоровом образе жизни!
Источник: sustav-life.ru
Читайте также
Вид:


Источник
Справочник болезней
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
Ds: Остеоартроз коленных суставов, III стадия, ФН III степени. [M17.0]
Ds: Остеоартроз межфаланговых суставов кистей (узлы Гебердена), коленных и тазобедренных суставов, II стадия, ФН II степени. [M15.0]
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3–4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
Источник therapy.irkutsk.ru
Деформирующий остеоартроз (ДОА) — хроническое дегенеративное заболевание суставов, в основе которого лежит первичная дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, что влечет за собой деформацию сустава.
Различают первичный и вторичный деформирующий остеоартроз. Первичный деформирующий остеоартроз развивается на здоровом до этого хряще под влиянием его чрезмерной нагрузки. При вторичном деформирующем остеоартрозе происходит дегенерация уже предварительно измененного суставного хряща.
Этиология. Выделяют две большие этиологические группы:
- I — чрезмерная механическая и функциональная перегрузка здорового хряща (профессиональная, бытовая, спортивная; избыточная масса; дисплазия и нарушения статики, ведущие к изменениям конгруэнтности суставных поверхностей; травмы сустава);
- II—снижение резистентности хряща к обычной физиологической нагрузке (артриты, гемартрозы хронические при гемофилии; метаболические заболевания — подагра, хондрокальци-ноз; ишемия костной ткани; остеодистрофии; нервные нарушения с потерей чувствительности; эндокринные нарушения — акромегалия, заболевания половых желез; наследственный фактор).
Патогенез. Под влиянием этиологических факторов происходит более быстрое и раннее «постарение» суставного хряща. Метаболизм его нарушается, прежде всего происходит деполимеризация и убыль протеингликанов (в первую очередь хондро-итинсульфатов) основного вещества и гибель части хондроцитов. Хрящ теряет свою эластичность, раньше всего в центре, становится шероховатым, разволокняется, в нем появляются трещины, обнажается подлежащая кость, в дальнейшем хрящ может полностью исчезнуть. Отсутствие амортизации при давлении на суставную поверхность костей приводит к их уплотнению (субхондральный остеосклероз) с образованием участков ишемии, склероза, кист. Одновременно по краям суставных поверхностей эпифизов хрящ компенсаторно разрастается, а затем происходит окостенение — образуются краевые остеофиты. Наличие в суставной полости отломков хряща, фагоцитируемых лейкоцитами с освобождением лизосомальных ферментов, приводит к периодическому синовиту, при неоднократных рецидивах — к фиброзным изменениям синовии и капсулы. В настоящее время показана роль иммунной системы в патогенезе деформирующего остеоартроза (Н. М. Мазина, 1986): повышение функции Т-хелперов, способствующее развитию аутоиммунных процессов — появлению специфических аутоантигенов (протеогликаны хряща) хряща, синовии, аутоан-тител и иммунных комплексов с последующим повреждением хряща.
Клинические симптомы деформирующего остеоартроза
- 1. Боли в суставах механического типа, возникают при нагрузке на сустав, больше к вечеру, затихают в покое и ночью. При развитии венозных стазов в субхондральном отделе возможны тупые «сосудистые» боли, возникающие ночью и исчезающие при утренней активности.
- 2. «Стартовые» боли в суставах, появляющиеся при первых шагах больного, затем исчезающие и вновь возникающие при продолжающейся нагрузке. Могут быть признаком реактивного синовита. Развитие синовита сопровождается усилением боли, припухлостью сустава.
- 3. Периодическое «заклинивание» сустава («блокадная» боль) — внезапная резкая боль в суставе при малейшем движении, обусловленная су ставной мышью — ущемлением кусочка некротизированного хряща между суставными поверхностями. Боль исчезает при определенном движении, ведущем к удалению «мыши» с суставной поверхности.
- 4. Крепитация при движениях в суставе.
- 5. Характерная локализация: коленные, тазобедренные, дистальные межфаланговые суставы.
- 6. Стойкая деформация суставов, обусловленная костными изменениями.
- 7. Сравнительно небольшое ограничение подвижности суставов, за исключением тазобедренного.
- 8. Наличие в анамнезе механической перегрузки сустава или травмы, воспалительных или метаболических заболеваний суставов.
- 9. Наличие у больного нарушений статики, нейроэндокрин-ных заболеваний, нарушений местного кровообращения, артроза у родителей.
- 10. Геберденовские узелки — артроз дистальных межфаланговых суставов кистей — часто сочетаются с другими локализациями ДОА (коксартрозом, гонартрозом, плечевым артрозом). Это симметричные, плотные, узловатые образования величиной с горошину на тыльно-боковой поверхности суставов за счет краевых остеофитов. Узелки Бушара — остеоартроз средних межфаланговых суставов.
Клинические варианты деформирующего остеоартроза
КОКСАРТРОЗ наиболее частая и тяжелая форма ДОА. Обычно приводит к потере функции сустава и инвалидности больного. У 60 % больных коксартроз является вторичным и развивается в результате перенесенных остеонекроза, пороков развития (протрузия),травм, функциональных перегрузок (ожирение, разная длина конечностей и др.). Обычно больной начинает прихрамывать на больную ногу. В дальнейшем боли усиливаются в паховой области с иррадиацией в колено, наступают хромота при утомлении, ограничение ротации бедра кнутри и отведения его, позже ограничивается наружная ротация и приведение бедра, а также его сгибание и разгибание. Иногда возникает «заклинивание» тазобедренного сустава. Довольно быстро развивается атрофия мышц бедра и ягодицы, позже — сгибатель-ная контрактура, укорочен-ие конечности, изменение походки, нарушение осанки, выраженная хромота, а при двустороннем поражении — «утиная походка». Рентгенологически процесс начинается с сужения суставной щели и появления костных разрастаний, затем головка бедра сплющивается, что ведет к укорочению конечности; в мягких тканях могут наблюдаться обызвествления. Течение коксартроза постоянно прогрессирующее.
ГОНАРТРОЗ чаще бывает вторичным, связанным с травмой коленных суставов или нарушением статики; течение его благоприятнее, чем течение коксартроза. Основные симптомы — боль с внутренней или передней стороны сустава при ходьбе, особенно по лестнице, проходящая в покое; нестабильность сустава. На рентгенограмме обнаруживают заострение и вытягивание межмыщелкового возвышения, сужение суставной щели, обильные остеофиты.
По клиническим проявлениям выделяют малосимптомные и манифестные формы деформирующего остеоартроза. Манифестные формы, в свою очередь, подразделяют на медленно и быстро прогрессирующие.
Малосимптомные формы отмечаются преимущественно в молодом возрасте. Больных беспокоят редкие, слабой интенсивности кратковременные боли и (или) хруст в 1—3 суставах, появляющиеся после значительной нагрузки; могут наблюдаться судороги икроножных мышц, узелки Гебердена. Функции суставов не нарушены. Рентгенологические изменения I—III стадии определяются в одном или нескольких суставах.
Медленно прогрессирующее течение манифестной формы выявляется в любом возрасте. Суставной болевой синдром умеренно выражен. Существенные клинико-функ-циональные проявления во многих суставах развиваются в течение 5 и более лет после начала заболевания. Боли в суставах возникают или усиливаются при охлаждении, изменении погоды, после перенапряжения сустава; появляются боли в начале движения (стартовые боли). Боли ноющего или грызущего характера, сопровождаются утомляемостью регионарных мышц, туго-подвижностью сустава, периодическим «заклиниванием» его. Со временем развиваются деформации суставов. Рентгенологические изменения преимущественно I—II стадии.
Быстро прогрессирующее течение манифестной формы ДOА обычно возникает у молодых людей, при этом существенные клинико-функциональные изменения развиваются в срок до 5 лет от начала заболевания. Отмечаются частые и довольно интенсивные боли одновременно во многих суставах. Они усиливаются при нагрузке, длительном покое; беспокоят судороги конечностей. Определяются узелки Гебердена, часто узелки Бушара, другие деформации суставов. Рано появляются периартрозы, атрофия мышц, синовиты, неврологические осложнения. Рентгенологические изменения варьируют от II до III стадии.
Диагностические критерии остеоартроза (Институт ревматологии АМН СССР, 1983, 1986)
1, Боли в суставах механического типа, возникающие при движении, после состояния покоя, к концу дня или в первой половине ночи, после механической нагрузки (3 усл. ед). 2. Деформация суставов за счет костных разрастаний, включая узелки Гебердена (4 усл. ед). 3. Рентгенологический — сужение суставной щели (2 усл. ед); остеосклероз суставных поверхностей (5 усл. ед); остеофитоз (6 усл. ед).
Пороговые значения сумм условных единиц позволяют поставить диагноз 3 видов: остеоартроз определенный — 8 усл. ед; остеоартроз вероятный — 4—7 усл. ед (для диагноза обязательно наличие 1 из 2 первых признаков); болезнь отсутствует — 3 усл. ед.
Лабораторные данные
1. OAK без существенных изменений. При реактивном сино-вите может быть увеличение СОЭ до 20—25 мм/ч. 2. БАК без существенных изменений. В случае развития синовита в крови повышается содержание фибрина, серомукоида, сиаловых кислот, гаптоглобина. 3. Анализ мочи: без отклонений от нормы.
Рентгенологическое исследование суставов. Выделяют три клинико-рентгенологические стадии артроза: I — незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); II — ограничение подвижности в суставе, грубый хруст при движениях, умеренная амио-трофия, выраженное сужение суставной щели, значительные остеофиты, субхондральный остеосклероз и кистевидные просветления в эпифизах; III—деформация сустава, ограничение его подвижности, полное отсутствие суставной щели, деформация и уплотнение суставных поверхностей эпифизов, обширные остеофиты, суставные мыши, субхондральные кисты. Исследование биоптата синовиальной оболочки: покровные клетки расположены в один ряд, ворсины атрофичны, сосудов мало, значительные поля фиброза, жирового перерождения. Исследование синовиальной жидкости. Синовиальная жидкость прозрачная или слабомутная, высокой или средней вязкости, муциновый сгусток плотный. Количество клеток в 1 мкл синовиальной жидкости от 500 до 5000, нейтрофилы составляют менее 50 %, могут обнаруживаться фрагменты хрящевой ткани.
Программа обследования
1. ОА крови, мочи. 2. БАК: общий белок, белковые фракции, серомукоид, фибрин, гаптоглобин, сиаловые кислоты, СРП, мочевая кислота. 3. Рентгенография суставов. 4. Биопсия синовии и исследование синовиальной жидкости (в затруднительных для диагностики случаях).
Примеры формулировки диагноза
1. Деформирующий остеоартроз, первичный, медленно прогрессирующий; III стадия рентгенологических изменений; нарушение функции суставов I степени.
2. Деформирующий остеоартроз, быстро прогрессирующий с преимущественным поражением тазобедренных суставов; III стадия рентгенологических изменений; с частыми и длительными обострениями; нарушение функции суставов II степени.
Диагностический справочник терапевта. Чиркин А. А., Окороков А.Н., 1991 г.
Источник extremed.ru
Остеоартроз первичный, полиостеоартроз с преимущественным поражением коленных и голеностопных суставов, медленно прогрессирующее течение, III Rg-стадия. Реактивный синовит коленных суставов. ФНС II.
Лечение
Целями лечения остеоартроза являются: уменьшение боли, восстановление нарушенного метаболизма суставного хряща (базисная терапия), снижение риска вовлечения новых суставов, предотвращение развития деформации суставов, улучшение качества жизни больных.Возможное устранение причины (в т.ч. оперативная ортопедическая коррекция), ликвидация вторичного синовита.
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы включают обучение больных и физические методы воздействия. Повышение уровня знаний о заболевании уменьшает боль и улучшает функции суставов. Обучение больных и их супругов навыкам ежедневных тренировок приводит к уменьшению боли. Эти методы обладают невысокой стоимостью затрат. Физические упражнения при ОА снижают боль и сохраняют функцию суставов, особенно при сочетании с образовательными программами. Упражнения для укрепления силы четырёхглавой мышцы бедра достоверно уменьшают боль и сопоставимы по эффективности с НПВП. Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных ОА, как абсолютные (неконтролируемая аритмия, блокада 3 степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
Простейший способ уменьшения нагрузки на сустав – использование трости или костыля. Также назначается локальная я — аппликации парафина, высокочастотную электротерапию, электрофорез с новокаином и анальгином, магнитотерапию и лазеротерапию. Для укрепления мышечно-связочных структур и улучшения двигательной функции суставов показана лечебная гимнастика, кинезотерапия, регулярное санаторное лечение и бальнеотерапия. Следует учитывать, что физиотерапевтические процедуры назначаются вне явлений вторичного синовита.
Медикаментозное лечение
Медикаментозные препараты, используемые в терапии остеоартроза, делятся на две основные группы: симптоматические лекарственные средства быстрого действия и медленного действия. Препараты первой группы направлены на подавление боли и нормализацию функции пораженных суставов. К ним относятся НПВС, анальгетики, миорелаксанты, а также глюкокортикоиды. Среди препаратов второй группы – симптоматических препаратов медленного действия первостепенная роль принадлежит естественным компонентам хрящевого межклеточного вещества – хондроитину и глюкозамину. Препараты второй группы обладают не только симптоммодифицирующим действием, но и замедляют темпы прогрессирования заболевания, препятствуют развитию структурных изменений в гиалиновом хряще и вовлечению в патологический процесс интактных суставов. В связи с этим они рассматриваются как препараты патогенетического (базисного, хондромодулирующего) действия в лечении остеоартроза. Данные препараты характеризуются более медленным развитием симптоммодифицирующего действия, выраженным последействием, когда после прекращения лечения эффект сохраняется еще в течение 4–8 и более недель, и обладают потенциальным структурно-модифицирующим действием.
Базисные препараты – хондропротекторы: хондроитин сульфат (структум) – капсулы по 500 мг 2 р/д в течение 6 мес.; глюкозамин сульфат (дона) – 1500 мг 1 р/д в течение 4-12 недель курсами 2-3 раза в год; артрон 2 мл в/м через день 25-30 инъекций курсами 2 раза в год; хондролон (хондроитин сульфат для инъекций) в/м по 100 мг (1 ампула) через день в/м 25-30 инъекций курсами 2 раза в год; румалон по 1 мл через день в/м 25-30 инъекций курсами 2 раза в год в/м; артепарон по 1 мл через день в/м 25-30 инъекций