Гноен артрит и бурсит

Бурсит — суставное заболевание, возникающее на фоне травм, однообразных физических нагрузок или как осложнение артрита. Для него характерно воспаление суставной сумки. В основном у пациентов диагностируется бурсит плечевых суставов, поскольку они выполняют наибольший объем движений. Реже встречается воспаление бедренных, коленных и локтевых суставов.
Причины возникновения
Бурсит при артрите может развиваться вследствие усиленных нагрузок, неправильной работы суставов и резких движений. Также оно встречается у пациентов с подагрой и других патологиях опорно-двигательного аппарата.
При бурсите и артрите у больного отмечается потеря подвижности сустава, покраснение, отечность и местное повышение температуры. Если не лечить бурсит, то к пораженному месту может присоединиться инфекция, что приведет к развитию гнойного бурсита.
О чем говорит бурсит и артрит
Многие считают бурсит и артрит профессиональными заболеваниями спортсменов. Такие патологии встречаются у тяжелоатлетов, борцов, бегунов и людей, увлекающихся паркуром. Бурсит сигнализирует о воспалении суставной сумки и накоплении в ее полости экссудата.
Острая форма болезни развивается за 2-3 дня. Больной просыпается и замечает у себя отек, болевой синдром и покраснение в области сустава. В течение нескольких дней неприятные симптомы нарастают, затем начинают уменьшаться.
Хронический бурсит отличается постепенным развитием, на протяжении нескольких месяцев. Он может появляться на фоне невылеченного острого бурсита или вследствие других воспалительных патологий суставов и костей. Хронический процесс склонен к обострениям, при этом повышается уровень жидкости в полости суставной сумки.
Неблагоприятный прогноз врач озвучивает в том случае, если бурсит осложнен свищами, остеомиелитом или сепсисом.
С чем можно перепутать бурсит и артрит
Бурсит трудно перепутать с другими болезнями. Иногда его симптомы путают с полиартритом, остеоартрозом и подагрой. В таких случаях требуется тщательная диагностика, включающая рентгенологическое исследование пораженного сустава и УЗИ сустава.
Что делать?
Облегчить состояние без медикаментов можно с помощью компресса из листьев каланхоэ. Достаточно нарвать помыть 3 больших листа, положить перед сном в холодильник, а утром слегка подавить, ошпарить кипятком и приложить к больному суставу. Компрессы следует делать 3-5 раз в день, курс лечения — 3 суток. Важно помнить, что лечение в домашних условиях может привести к серьезным осложнениям, поэтому не стоит затягивать с посещением врача.
Когда нужно обращаться к врачу? К какому врачу?
К врачу необходимо обратиться при появлении боли и припухлости в районе поврежденного сустава. Припухлость в диаметре может достигать 10 см, также она имеет упругую структуру. При бурсите больной сустав ограничен в движениях. Пациент может жаловаться на общее недомогание и повышение температуры тела. При хроническом бурсите функции сустава сохраняются, клиническая картина не отличается выраженностью.
Лечением бурсит и артрита занимается травматолог или хирург. В первую очередь, врач собирает анамнез и осматривает пациента. Для уточнения диагноза могут потребоваться другие исследования. К ним относится общий анализ крови. С его помощью можно оценить общее состояние организма и обнаружить воспалительный процесс. Также диагностика включает рентгенографию суставов, УЗИ области поражения, МРТ и исследование экссудата сумки с помощью пункции.
Как лечить бурсит и артрит?
При острых формах бурсита на фоне артрита пациенту следует обеспечить полный покой и наложить фиксирующие повязки. Курс лечения включает некоторые группы лекарственных препаратов, физиотерапию и санаторно-курортное лечение. Не стоит заниматься самолечением, так как оно может привести к миозиту и отложению солей кальция в полости синовиальной сумки. При выполнении физической работы рекомендуется носить специальные защитные повязки. Они помогают предотвратить перенапряжение сустава.
Медикаментозное лечение
При бурсите и артрите врач назначает антибиотики. Выбор препарата зависит от выявленной патогенной микрофлоры. Для снятия воспаления применяют местные противовоспалительные средства. Также нередко в курс лечения входят нестероидные противовоспалительные препараты для приема внутрь.
Для терапии бурсита и артрита используются хондропротекторы. При хроническом бурсите лечение заключается в удалении экссудата из синовиальной сумки, промывании антисептическим средством и введении в полость антибактериального препарата.
Если причиной бурсита стала травма, то в полость синовиальной сумки вводят растворы обезболивающих препаратов, затем используются кортикостероиды с антибиотиками.
Хирургическое лечение
При гнойном бурсите врач проводит пункции. Если их действия оказалось недостаточно, то требуется хирургическое вмешательство. Во время операции хирург удаляет гной из синовиальной сумки. Хирургическое лечение применяется крайне редко. Его основным недостатком считается долгий период восстановления.
Консервативная терапия
Эффективной процедурой при бурсите и артрите считается магнитотерапия. Магнитное импульсное поле оказывает противовоспалительное действие. Полезно при заболеваниях суставов выполнять упражнения лечебной физкультуры. Снять отечность можно с помощью холодных компрессов. Также хорошо себя зарекомендовал для лечения бурсита и артрита массаж.
После снятия воспаления при бурсите назначают фонофорез гидрокортизона,
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Бурситами называются воспаления
синовиальных околосуставных сумок.
Этиология и патогенез
Заболевание может развиваться двумя
путями. Либо происходит первичное
инфицирование полости сумки и в дальнейшем
быстрое развитие нагноения, либо сначала
развивается асептический серозный
бурсит, а затем происходит инфицирование
содержимого сумки и переход инфекционного
процесса на ее синовиальную оболочку.
В этом случае заболевание развивается
медленно. И в том и в другом случае
наиболее частой причиной бурситов
является травма области сустава.
Повреждения могут быть как открытые,
так и закрытые (без нарушения целостности
кожи). Возможно так же контактное и
лимфогенное инфицирование при локализации
рядом с синовиальной сумкой фурункулов,
карбункулов или наличия на конечности
других инфекционных очагов.
Бурситы могут быть острыми и хроническими.
При остром бурсите сначала в полости
сумки накапливается серозный выпот
(серозный бурсит), затем экссудат
приобретает гнойный характер (гнойный
бурсит). Стенки большинства синовиальных
сумок тонкие и легко расплавляются
гноем с образованием околосуставных
гнойных затеков. Самопроизвольное
вскрытие гнойного бурсита на кожу
маловероятно. При ранениях, проникающих
в полость сумки возможно развитие
хронического гнойного бурсита с
формированием свища, дренирующего
полость сумки.
При хронической травматизации области
сустава возможно развитие первично
хронического бурсита, однако воспаление
при этом не носит гнойный характер.
Клиника и диагностика
При первичном инфицировании полости
сумки заболевание развивается остро.
В области сустава появляется боль,
участок гиперемии, болезненная
припухлость. С первых суток болезни
поднимается температура. Флюктуация в
проекции синовиальной сумки начинает
четко определяться через 1–2 дня.
При вторичном инфицировании заболевание
развивается постепенно. В проекции
синовиальной сумки появляется
безболезненное или слабоболезненное
образование под неизмененной кожей.
Вскоре начинает определяться флюктуация.
Общая реакция организма отсутствует.
Асептический серозный бурсит может
существовать несколько дней или даже
недель без нагноения и в ряде случаев
подвергаться обратному развитию. При
его инфицировании появляются боли,
которые постепенно усиливаются, на коже
появляется краснота, припухлость
увеличивается в размерах, становится
более напряженной и болезненной.
При прорыве гноя из полости сумки в
окружающие ткани развивается типичная
клиника флегмоны.
При хроническом гнойном бурсите в
области сустава имеется свищ с гнойным
отделяемым. Функция сустава не нарушена.
Боли появляются только тогда, когда
свищ закрывается. При этом в области
пораженной сумки появляется гиперемия.
После того как свищ открывается вновь,
сумка дренируется, и воспаление стихает.
Для уточнения анатомии свища, исключения
возможного хронического остеоартрита
выполняется ренгенография и фистулография.
Локтевой бурсит
Локтевой бурсит развивается при
воспалении синовиальной сумки локтевого
отростка локтевой кости (bursaolecrani). По задней поверхности
локтевого сустава появляется флюктуирующая
припухлость, иногда достигающая 7–8 см
в диаметре. При прорыве гноя за пределы
оболочки сумки развивается подкожная
флегмона по задне-внутренней поверхности
плеча и разгибательной поверхности
предплечья. С полостью локтевого суставаbursaolecraniне
сообщается, поэтому развития артрита
практически исключено. При длительном
течении, неадекватном дренировании
гнойника возможно развитие контактного
остеомиелита локтевого отростка.
Соседние файлы в папке Khirurgia
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
По своему течению бурситы, как и артриты, могут быть:
- острые;
- подострые;
- хронические;
- рецидивирующие.
 По виду воспаления (характеру возбудителя) различают следующие бурситы:
По виду воспаления (характеру возбудителя) различают следующие бурситы:
- неспецифические (имеют сходный патогенез, независимо от возбудителя);
- специфические (специфическое гранулематозное воспаление при туберкулезе, сифилисе, бруцеллезе, гонорее).
По характеру экссудата (т.е. продуцируемой жидкости):
- серозные (состоят из плазмы и единичных форменных элементов крови);
- гнойные (содержат лейкоциты, некротизированные клетки пораженной ткани, микроорганизмы);
- геморрагические (содержат большое количество эритроцитов);
- фибринозные (имеет в своем составе фибрин).
Также могут быть смешанные виды экссудатов, например: серозно-фибринозные, серозно-геморрагические и другие.
Некоторые специалисты выделяют асептический и инфицированный бурситы.
Бурситы в области плечевого сустава
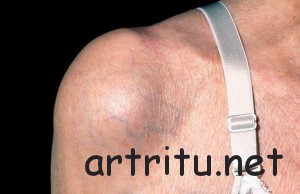 Чаще поражаются сумки, которые с полостью сустава не сообщаются. Это подкожная акромиальная, субакромиальная и поддельтовидная. В случае поражения последней жалобы наиболее выражены. Чаще воспаление появляется в результате травматического повреждения, может возникнуть одномоментно с травматическим артритом.
Чаще поражаются сумки, которые с полостью сустава не сообщаются. Это подкожная акромиальная, субакромиальная и поддельтовидная. В случае поражения последней жалобы наиболее выражены. Чаще воспаление появляется в результате травматического повреждения, может возникнуть одномоментно с травматическим артритом.
Инфекционный процесс нередко присоединяется при остром артрите с выраженным вовлечением в процесс окружающих тканей. Иногда возникает обызвествление сумок. Часто бурсит области плечевого сустава может быть одним из проявлений плечелопаточного периартроза.
Симптомы плечевого бурсита
- боль при вращении и отведении верхней конечности (например, при закладывании рук за голову), при пальпации внутреннего края большого бугра плечевой кости;
- сглаженность контуров плеча;
- равномерное увеличение дельтовидной мышцы;
- припухлость по наружной поверхности плеча (при большом размере сумки).
Бурситы в области локтевого сустава
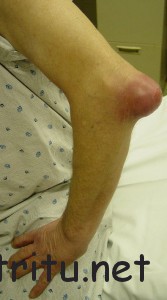 Также обычно возникают при травме с попаданием инфекции. Чаще воспаляется подкожная локтевая сумка. Поражение лучеплечевой сумки является характерной травмой при занятиях теннисом (бурсит теннисистов), профессиональной травмой для граверов, часовщиков и людей некоторых других специальностей.
Также обычно возникают при травме с попаданием инфекции. Чаще воспаляется подкожная локтевая сумка. Поражение лучеплечевой сумки является характерной травмой при занятиях теннисом (бурсит теннисистов), профессиональной травмой для граверов, часовщиков и людей некоторых других специальностей.
Симптомы локтевого бурсита
- резкая болезненность;
- значительное увеличение сумки в размерах, благодаря чему она приобретает полусферическую форму;
- симптомы интоксикации и покраснение кожи в области локтевого отростка (при инфекционном процессе).
Бурситы в области тазобедренного сустава
Отличаются тяжелым течением. Часто при первичном возникновении бурсита в дальнейшем в процесс вовлекается сам сустав. Наиболее часто подвергаются воспалению подвздошно-гребешковая сумка, поверхностная и глубокая сумки большого вертела, седалищная сумка.
Симптомы тазобедренного бурсита
-
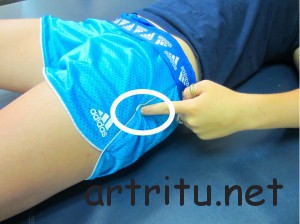 резкая болезненность при отведении ноги, вращении и разгибании бедра;
резкая болезненность при отведении ноги, вращении и разгибании бедра; - при бурсите седалищной сумки боли усиливаются при сгибании бедра;
- бедро находится в согнутом положении, слегка повернуто наружу и отведено;
- эластичной консистенции припухлость по передне-медиальной поверхности бедра под паховой связкой или по наружной поверхности бедра (при воспалении сумок большого вертела), болезненная при пальпации;
- смещаемость припухлости при движениях бедра при бурсите подкожной сумки.
Бурситы в области коленного сустава
Чаще возникают бурситы преднадколенниковых сумок (подкожной, подфасциальной, подсухожильной), которые не сообщаются с коленным суставом. Особенно характерно воспаление подкожной сумки из-за ее поверхностного расположения.
Бурсит глубокой поднадколенниковой сумки обычно возникает на фоне острого артрита коленного сустава (гонита). При воспалении синовиальных сумок в области задневнутренней поверхности сустава иногда образуется киста Бейкера, которая может заполнять всю подколенную ямку и часть задней поверхности голени. При этом возможно сдавление большеберцового нерва с развитием пареза мышц голени.
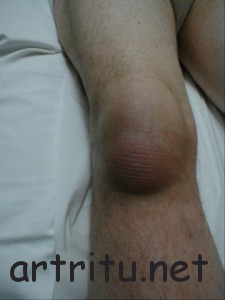 Симптомы коленного бурсита
Симптомы коленного бурсита
- боль в коленном суставе при движениях;
- резкая местная отечность тканей;
- при пальпации определяется флюктуация;
- региональный лимфаденит (воспаление близлежащих лимфоузлов);
- ограничение движений в суставе (особенно характерно для бурсита глубокой поднадколенниковой сумки);
- симптомы интоксикации (слабость, повышение температуры).
Бурситы в области голеностопного сустава и стопы
Наиболее часто возникает ахиллобурсит – бурсит синовиальной сумки, которая расположена между пяточным сухожилием и пяточным бугром. Он обычно вызывается травмами (в том числе, возникающими при ношении неудобной обуви) с последующим их инфицированием.
Также нередко встречается бурсит подкожной пяточной сумки. Из гнойных бурситов синовиальных сумок стопы встречается гнойное воспаление сумки на внутренней поверхности головки I плюсневой кости.
Симптомы бурсита голеностопного сустава и стопы
-
 припухлость в области пяточного бугра;
припухлость в области пяточного бугра; - болезненность при пальпации;
- в ряде случаев – формирование абсцесса;
- при гнойном бурсите сумки на внутренней поверхности головки I плюсневой кости образуется абсцесс, сопровождающийся краснотой, припухлостью, выраженной болезненностью при ходьбе.
Гонорейный бурсит
Отличается с резкой болезненностью припухлости пораженной сумки, выраженными острыми воспалительными проявлениями со стороны окружающих тканей. Характерно поражение пяточной и препателлярной сумок.
Туберкулезный бурсит
Чаще поражаются глубоко лежащие сумки. Наблюдается припухлость, болезненность. В полости сумки обнаруживается серозно-фибринозный экссудат, который может становиться творожисто-гнойным. Нередко осложняется наружными свищами.
Источник
Бурсит—
воспаление синовиальной сумки.
Этиология
— чаще всего кокковая флора.
Пути
контаминации — закрытые и открытые
травмы, реже лимфо- или гематогенно.
По
характеру воспаления различают серозный
и гнойный.
Наиболее
частые локализации — препателлярный,
локтевой и плечевой.
По
клиническому течению — острый и
хронический рецидивирующий.
Клиника:
боли,
припухлость, ограничение подвижности
в области сустава, флюктуация; гиперемия
кожи, пальпация резко болезненная;
интоксикация организма при гнойном
бурсите.
Лечение:
иммобилизация,
антибиотики и антисептики, пункция
бурсы с эвакуацией содержимого и
введением кортикостероидов. Оперативное
лечение при гнойном и хроническом
рецидивирующем бурсите.
Исход
— благоприятный.
Артрит—
воспаление сустава.
Этиология
— чаще кокковая флора.
Пути
контаминации: открытые и закрытые
травмы. Контактно, лимфо- и гематогенно.
Характер
воспаления: эксудативное и продуктивное.Глубина
поражения по морфологическим признакам:
синовиит, артрит, панартрит, остеоартрит,
артрит с параартикулярной флегмоной.По
клиническому течению: острый и хронический
артрит.
Острый
серозный синовиит.
Клиника:
боль, повышение температуры, увеличение
в объеме сустава, флюктуация, баллотирование
надколенника (коленный сустав), ограничение
и болезненность движений. При пункции
— умеренно мутная серозная жидкость.
Лечение
—
консервативное: покой, иммобилизация,
эластическое бинтование сустава,
антибиотики и антисептики, ненаркотические
анальгетики, физиопроцедуры. При
выраженном синовиите — пункции с
эвакуацией эксудата и введением
антибиотиков с кортикостероидами.
Острый
гнойный артрит
— эмпиема сустава.
Клиника
— выраженная интоксикация, сильные боли
в суставе, резкое ограничение движений,
увеличение сустава в объеме, резко
болезненна пальпация, активные и
пассивные движения, гиперемия кожи,
инфильтрация клетчатки и кожи.
При
параартикулярной флегмоне — очаги
размягчения и флюктуации.
При
рентгенологическом исследовании —
расширение суставной щели, нередко
отслойка хрящей, а при остеоартрите —
деструкция костей, образующих сустав.
Лечение:
иммобилизация, антибиотики, пункция
сустава с эвакуацией гноя, промывание
полости сустава антисептиками, введение
микроирригаторов, артротомия, синовэктомия,
проточный лаваж, резекция сустава,
вскрытие параартикулярной флегмоны.
Плеврит—
воспаление плевры.
Чаще
вторичный плеврит.
Пути
контаминации — контактный и прорыв
гнойника в плевру, лимфогенно и
гематогенно.
Этиология
— чаще кокковая флора.
Патогенез
– эксудативное воспаление. От характера
выпота плеврит бывает серозный,
серозно-геморрагический, гнойный,
гнилостный.
Клиника
серозного
и серозно-геморагического плеврита:
боли в груди, слабость, одышка, повышение
температуры; акроцианоз, вынужденное
полусидячее положение, одышка, выбухание
и отставание в акте дыхания пораженной
половины грудной клетки; притупление
легочного звука, ослабление или отсутствие
легочного дыхания; ухудшение клинического
течения основного заболевания.
Лечение:
Устранение первичного очага инфекции.
Постельный режим, покой, диета, антибиотики,
плевральные пункции с введением
антибиотиков и кортикостероидов.
В
процессе выздоровления — ЛФК, физиопроцедуры,
курортное лечение.
Острый
гнойный плеврит
— эмпиема плевры.
Эмпиемы
бывают: диффузная и ограниченная,
свободные (тотальная, средняя, небольшая),
осумкованные (базальная, пристеночная,
парамедиастинальная, междолевая,
верхушечная), одно- или многокарменые.
По
этиологии: стрептококковая, стафилококковая,
диплококковая, смешанная др.
По
патологоанатомической картине:
острые
(гнойные, гнилостные, гнойно-гнилостные)
и хронические.
По
тяжести клинической картины: септические,
тяжелые, средней тяжести и легкие.
Клиника:
резко
выраженная интоксикация организма,
наличие клинико-рентгенологических
данных эксудативного плеврита или
пиопневмоторакса, истощение, анемия,
гиперлейкоцитоз.
Лечение:
Как
и при серозном плеврите, плюс эффективное
дренирование плевральной полости;
коррекция метаболических и органных
нарушений.
Хроническая
эмпиема
— исход острой с формированием ригидной
гнойной полости.
Клиника
— симтомы хронической интоксикации,
истощение, сердечно-сосудистая и
дыхательная недостаточность. Угроза
амилоидоза.
Рентгенологически
— ригидная полость с уровнем жидкости.
Общее
лечение:
детоксикация организма, коррекция
нарушенных обменных процессов,
антибиотикотерапия.
Местное
лечение:
1)
Дренирование
эмпиемы
на ранней стадии заболевания
2)
Декортикация
—
иссечение шворт и утолщенной висцеральной
и париетальной плевры.
3)
Торакопластика
— придание подвижности грудной клетке
в проекции эмпиемы со смещением ее
вглубь на дно полости.
Имеется
2 вида торокопластики:
а)
экстраплевральная
— резекция ребер грудной клетки со
смещением вглубь до сближения париетальной
и висцеральной стенок эмпиемической
полости. В ряде случаев она может
сочетаться с открытым дренажем.
б)
интраплевральная — по Шаде—
иссекается реберный каркас с париетальной
стенкой эмпиемы; по
Ламбергу —
резицируются ребра и продольно рассекается
плевра по ложу ребра и ткани помещаются
на дно эмпиемы.
Острый
перитонит
– см. перитонит
Соседние файлы в папке К экзамену
- #
- #
- #
- #
- #
- #
Источник