Гнойный артрит хирургическое лечение
Острый гнойный артрит — острое гнойное
воспаление сустава.
Этиопатогенез
Гнойный артрит может быть первичным и
вторичным.
• При первичном артрите инфекция
проникает в сустав при ранении.
• При вторичном — гематогенным или
лимфогенным путём из различных очагов
эндогенной инфекции, а также при
распространении гнойного процесса с
окружающих мягких тканей или костей.
Особенно тяжело протекают артриты
коленного и тазобедренного суставов.
Воспалительный процесс обычно начинается
с поражения синовиальных оболочек —
острый синовит. В суставе накапливается
сначала серозный, а затем серозно-фибринозный
и гнойный экссудат. Когда гнойный процесс
распространяется на капсулу сустава,
начинается гнойный артрит.
При распространении гнойного процесса
на суставные поверхности костей
развивается остеоартрит. Вовлечение в
процесс окружающих тканей приводит к
развитию параартикулярной флегмоны.
Наиболее часто происходит поражение
коленного сустава (гонит), реже —
тазобедренного (коксит) и плечевого
(омартрит).
Клиническая картина
Поражение синовиальной оболочки
характеризуется появлением болей,
усиливающихся при движении. Активные
движения в суставе прекращаются,
конечность приобретает вынужденное
положение. Сустав увеличивается в
объёме, контуры его сглаживаются. При
пальпации сустава отмечают резкую
болезненность, выявляют гиперемию кожи.
При поражении коленного сустава
вследствие скопления в суставе жидкости
определяют баллотирование надколенника.
Кроме местных симптомов, выявляют и
признаки гнойно-резорбтивной лихорадки.
При рентгеновском исследовании характерно
расширение суставной щели, а при
остеоартрите нередко видны очаги
деструкции в костях.
Большое диагностическое значение имеет
пункция сустава. Полученный экссудат
(серозный, геморрагический, гнойный)
позволяет судить о характере воспалительного
процесса. Его бактериологическое
исследование даёт возможность адекватного
выбора антибиотика.
При распространении гнойного процесса
на фасции или подкожную клетчатку общее
состояние больного ухудшается, нарастает
интоксикация.
Лечение
Лечение артрита может быть консервативным
и оперативным. Обычно начинают с
консервативного лечения:
• пункция сустава с промыванием его
полости антисептиками и введением
антибиотиков;
• иммобилизация с помощью гипсовой
лонгеты или специальной шины;
• физиотерапия (кварцевание, УВЧ,
электрофорез с антибиотиками, ферментами);
• общая антибактериальная терапия.
Показания к оперативному лечению
возникают при неэффективности
консервативного лечения, когда повторные
пункции на фоне антибактериальной
терапии выявляют скопление гнойного
экссудата, при этом не стихают местные
и общие симптомы воспаления. Оперативное
лечение показана при развитии остеоартрита
и параартикулярной флегмоны.
Во время операции проводят артротомию,
ревизию суставных поверхностей костей,
тщательную санацию и дренирование
полости сустава с налаживанием в
послеоперационном периоде проточно-промывной
системы. После операции назначают весь
комплекс консервативных лечебных
мероприятий.
Важный момент в лечении артрита после
ликвидации острого воспаления —
реабилитация, направленная на
восстановление функций сустава (массаж,
ЛФК и пр.).
В тяжёлых случаях выполняют резекцию
сустава с последующим артродезом
(жёсткое, неподвижное соединение костей).
Соседние файлы в папке Общая хирургия. Петров
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
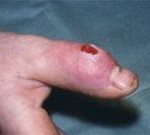
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Источник
Острый гнойный артрит — острое гнойное
воспаление сустава.
Этиопатогенез
Гнойный артрит может быть первичным и
вторичным.
• При первичном артрите инфекция
проникает в сустав при ранении.
• При вторичном — гематогенным или
лимфогенным путём из различных очагов
эндогенной инфекции, а также при
распространении гнойного процесса с
окружающих мягких тканей или костей.
Особенно тяжело протекают артриты
коленного и тазобедренного суставов.
Воспалительный процесс обычно начинается
с поражения синовиальных оболочек —
острый синовит. В суставе накапливается
сначала серозный, а затем серозно-фибринозный
и гнойный экссудат. Когда гнойный процесс
распространяется на капсулу сустава,
начинается гнойный артрит.
При распространении гнойного процесса
на суставные поверхности костей
развивается остеоартрит. Вовлечение в
процесс окружающих тканей приводит к
развитию параартикулярной флегмоны.
Наиболее часто происходит поражение
коленного сустава (гонит), реже —
тазобедренного (коксит) и плечевого
(омартрит).
Клиническая картина
Поражение синовиальной оболочки
характеризуется появлением болей,
усиливающихся при движении. Активные
движения в суставе прекращаются,
конечность приобретает вынужденное
положение. Сустав увеличивается в
объёме, контуры его сглаживаются. При
пальпации сустава отмечают резкую
болезненность, выявляют гиперемию кожи.
При поражении коленного сустава
вследствие скопления в суставе жидкости
определяют баллотирование надколенника.
Кроме местных симптомов, выявляют и
признаки гнойно-резорбтивной лихорадки.
При рентгеновском исследовании характерно
расширение суставной щели, а при
остеоартрите нередко видны очаги
деструкции в костях.
Большое диагностическое значение имеет
пункция сустава. Полученный экссудат
(серозный, геморрагический, гнойный)
позволяет судить о характере воспалительного
процесса. Его бактериологическое
исследование даёт возможность адекватного
выбора антибиотика.
При распространении гнойного процесса
на фасции или подкожную клетчатку общее
состояние больного ухудшается, нарастает
интоксикация.
Лечение
Лечение артрита может быть консервативным
и оперативным. Обычно начинают с
консервативного лечения:
• пункция сустава с промыванием его
полости антисептиками и введением
антибиотиков;
• иммобилизация с помощью гипсовой
лонгеты или специальной шины;
• физиотерапия (кварцевание, УВЧ,
электрофорез с антибиотиками, ферментами);
• общая антибактериальная терапия.
Показания к оперативному лечению
возникают при неэффективности
консервативного лечения, когда повторные
пункции на фоне антибактериальной
терапии выявляют скопление гнойного
экссудата, при этом не стихают местные
и общие симптомы воспаления. Оперативное
лечение показана при развитии остеоартрита
и параартикулярной флегмоны.
Во время операции проводят артротомию,
ревизию суставных поверхностей костей,
тщательную санацию и дренирование
полости сустава с налаживанием в
послеоперационном периоде проточно-промывной
системы. После операции назначают весь
комплекс консервативных лечебных
мероприятий.
Важный момент в лечении артрита после
ликвидации острого воспаления —
реабилитация, направленная на
восстановление функций сустава (массаж,
ЛФК и пр.).
В тяжёлых случаях выполняют резекцию
сустава с последующим артродезом
(жёсткое, неподвижное соединение костей).
Соседние файлы в папке Общая хирургия. Петров
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
 Гнойный артрит представляет собой воспалительный процесс в суставе бактериальной этиологии. Эта патология встречается значительно реже других гнойно-воспалительных заболеваний, а результаты лечения зачастую приходится признавать неудовлетворительными. После перенесенного воспалительного процесса нередко страдает функция сустава вплоть до полной ее потери в связи с развитием контрактуры. Многие пациенты после перенесенного артрита крупного сустава (коленного, тазобедренного, плечевого и других) получают инвалидность. Все это подчеркивает значимость указанной проблемы и определяет необходимость квалифицированного подхода к ее диагностике и лечению. Инфекционный артрит может быть вызван любой микрофлорой, которая принимает участие в развитии гнойно-воспалительных заболеваний мягких тканей, костей и т.д. Ее называют неспецифической, поскольку варианты развития воспалительного процесса весьма схожи вне зависимости от типа возбудителя. Наиболее частым возбудителем инфекционных артритов является золотистый стафилококк, хотя нередко выделяются и другие виды микроорганизмов. Существует несколько вариантов проникновения инфекции в сустав. Это гематогенный путь — через кровь, а также непосредственное инфицирование сустава при травме, ранении. Наряду с неспецифической инфекцией, встречаются случаи и специфического артрита, когда течение заболевания четко связано с конкретным видом возбудителя. Наиболее типичным примером специфической инфекции, сопровождающейся поражением суставов, может быть туберкулез, гонорея, хламидиоз. Специфические инфекционные артриты требуют особого подхода к лечению, в связи с чем их лечение осуществляется не хирургами, а специалистами соответствующих медицинских специальностей.
Гнойный артрит представляет собой воспалительный процесс в суставе бактериальной этиологии. Эта патология встречается значительно реже других гнойно-воспалительных заболеваний, а результаты лечения зачастую приходится признавать неудовлетворительными. После перенесенного воспалительного процесса нередко страдает функция сустава вплоть до полной ее потери в связи с развитием контрактуры. Многие пациенты после перенесенного артрита крупного сустава (коленного, тазобедренного, плечевого и других) получают инвалидность. Все это подчеркивает значимость указанной проблемы и определяет необходимость квалифицированного подхода к ее диагностике и лечению. Инфекционный артрит может быть вызван любой микрофлорой, которая принимает участие в развитии гнойно-воспалительных заболеваний мягких тканей, костей и т.д. Ее называют неспецифической, поскольку варианты развития воспалительного процесса весьма схожи вне зависимости от типа возбудителя. Наиболее частым возбудителем инфекционных артритов является золотистый стафилококк, хотя нередко выделяются и другие виды микроорганизмов. Существует несколько вариантов проникновения инфекции в сустав. Это гематогенный путь — через кровь, а также непосредственное инфицирование сустава при травме, ранении. Наряду с неспецифической инфекцией, встречаются случаи и специфического артрита, когда течение заболевания четко связано с конкретным видом возбудителя. Наиболее типичным примером специфической инфекции, сопровождающейся поражением суставов, может быть туберкулез, гонорея, хламидиоз. Специфические инфекционные артриты требуют особого подхода к лечению, в связи с чем их лечение осуществляется не хирургами, а специалистами соответствующих медицинских специальностей.
Основные симптомы, свидетельствующие о возникновении инфекционного артрита, это: боль в области сустава, нарушение его функции, признаки появления жидкости (выпота) в полости сустава, а также общие симптомы воспалительного процесса в организме (повышение температуры, слабость, недомогание и т.д.).
Инфекционный процесс в суставе может проходить несколько стадий, которые могут свидетельствовать о длительности заболевания, вирулентности микрофлоры, состоянии защитных сил организма и др. Сначала воспалительный процесс ограничивается пределами синовиальной оболочки сустава. Он называется синовит и в зависимости от типа экссудата может быть серозным, серозно-фибринозным или гнойным. В случае отсутствия своевременной и квалифицированной помощи воспаление может выйти за пределы синовиальной оболочки с развитием парартикулярной флегмоны. И самая тяжелая форма, или стадия, заболевания сопровождается разрушением суставных поверхностей и возникновением остеомиелита. Она носит название остеоартрит.
 Рис. 1. Рентгенограмма пациента с тяжелым остеоартритом локтевого сустава. Определяется полное разрушение костей, образующих сустав.
Рис. 1. Рентгенограмма пациента с тяжелым остеоартритом локтевого сустава. Определяется полное разрушение костей, образующих сустав.
 Рис. 2. Рентгенограмма. Остеоартрит голеностопного сустава у пациентки, страдающей тяжелым сахарным диабетом.
Рис. 2. Рентгенограмма. Остеоартрит голеностопного сустава у пациентки, страдающей тяжелым сахарным диабетом.
Подход лечению инфекционного артрита во многом определяется формой заболевания. При синовите лечение консервативное. Оно предусматривает общую антибактериальную терапию, обеспечение покоя для сустава, повторные пункции сустава, во время которых удаляется воспалительный экссудат, а в полость вводятся антимикробные препараты. При своевременно начатом лечении такая тактика часто дает положительный эффект. Воспалительный процесс ликвидируется, а функциональные нарушения в последующем (ограничение объема движений) могут отсутствовать или быть минимальными. Неэффективность пункционного лечения гнойного артрита определяет необходимость перехода к более агрессивным методам, а именно, к артротомии, санации и дренировании полости сустава. Более тяжелый вариант гнойного артрита, сопровождающийся формированием параартикулярной флегмоны требует незамедлительного оперативного вмешательства, направленного на санацию и дренирование как полости сустава, так и параартикулярный тканей, находящихся в состоянии гнойного воспаления. Подобная форма перенесенного воспалительного процесса в большинстве случаев сопровождается серьезными функциональными нарушениями — контрактурами той или иной степени выраженности. Лечение остеоартрита проводится в соответствии с принципами лечения остеомиелита, а исход заболевания, как правило, предполагает полную потерю функции сустава за счет развития анкилоза. Теоретически возможен вариант эндопротезирования сустава спустя 6-12 месяцев после ликвидации инфекции. Однако, как показывает практика, очень часто ортопеды в подобной операции пациентам отказывают в связи с наличием различных противопоказаний. В самых тяжелых случаях, когда имеет место остеоартрит с выраженным гнойно-деструктивным процессом в мягких тканях, лечение больного заканчивается ампутацией конечности.
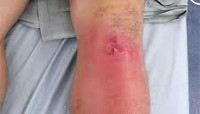
 Рис. 3. Дренирование коленного сустава при гнойном артрите.
Рис. 3. Дренирование коленного сустава при гнойном артрите.
 Рис. 4. Гнойный артрит коленного сустава, осложнившийся параартикулярной флегмоной. Вид раны после хирургической обработки гнойного очага.
Рис. 4. Гнойный артрит коленного сустава, осложнившийся параартикулярной флегмоной. Вид раны после хирургической обработки гнойного очага.

Одним из самых эффективных сегодня методов лечения инфекционных артритов считается артроскопическое лечение. Малоинвазивность методики сочетается с ее хорошими возможностями с точки зрения адекватной санации очага инфекции, позволяя зачастую в ранние сроки получить положительный результат, уменьшить вероятность и выраженность контрактур в последующем.
 Рис. 5. Эндопротезирование коленного сустава.
Рис. 5. Эндопротезирование коленного сустава.
Источник

