Я беременная но у меня артрит
Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов. В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины. Сложностью при данном заболевании является небольшой выбор лекарственных препаратов, а также возможная угроза не вынашивания плода.
Связь ревматоидного артрита и беременности
Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет. Однако во время вынашивания ребенка в организме женщины происходят серьёзные гормональные нарушения, что может являться катализатором к возникновению аутоиммунных процессов. Если же женщина еще до беременности страдала этим недугом, то состояние больной может даже улучшиться. Несмотря на это, при ревматоидном артрите необходимо постоянное наблюдение женщины и ребенка. В связи с нехваткой микроэлементов (кальция, магния) и повышенном давлении на суставы, женщина может испытывать серьезный дискомфорт, боль и депрессию. Также артрит при беременности может явиться причиной преждевременных родов, а также передаться от матери к ребенку, однако эта теория находится в исследовании и изучении.
Причины появления артрита
Достоверная причина появления ревматоидного артрита до сих пор не установлена. Однако в связи с серьезной гормональной перестройкой в женском организме, причинами ревматоидного артрита могут служить:
- Аутоиммунные реакции организма (изменение гормонального и иммунного статуса во время беременности).
- Наследственность (передача MHC II-HLA антигенов, который способствует образованию ревматоидного артрита).
- Увеличение давления на сочленения и связки (это связано с увеличением массы и объемов тела женщины во время беременности)
- Инфекции (гепатиты, тонзиллиты и фарингиты, ЗППП).
Ревматоидный артрит может начинаться как до зачатия, при этом вынашивание ребенка не противопоказаны, так и обостряться или проходить во время беременности. Актуальным является артрит после родов, в период грудного вскармливания.
Правила контроля патологии
При выполнении четких советов специалистов ревматоидный артрит и беременность могут сосуществовать без какого-либо вреда для малыша. Если в анамнезе у женщины или у ближайших родственников имелся ревматоидный артрит, необходимо пройти консультацию врача – ревматолога. Недопустим также самостоятельный прием лекарственных средств. Препараты принимаются только по назначению врача и под его контролем. За время беременности необходимо 3 раза проводить плановую госпитализацию с профилактической целью:
За время беременности необходимо 3 раза проводить плановую госпитализацию с профилактической целью:
- 8-10 неделя. Решается вопрос о профилактики и сохранение плода без ущерба для здоровья матери;
- 26-30 неделя. Профилактика обострения ревматоидного артрита, а также прохождение лабораторных и инструментальных исследований для определения общего состояния матери;
- 36-37 неделя. Профилактика заболевания на поздних сроках, подготовка к родам и выбор оптимального вида родоразрешения. Также контроль общего состояния женщины.
Если говорить об экстренной госпитализации, то она проводится при следующих состояниях:
- Выраженное ухудшение самочувствия.
- Острая стадия заболевания.
- Признаки вовлечения в процесс других систем организма.
- Признаки начала токсикоза.
- Угроза прерывания беременности и преждевременных родов.
- Ухудшения внутриутробного состояния плода.
Клинические проявления заболевания
Ревматоидный артрит у будущих мам проявляется следующими симптомами:
Общеклинические:
- Апатия, слабость, головная боль.
- Одышка, затруднение дыхания.
- Слабость тонуса мышц.
- Присоединение сопутствующих заболеваний, часто конъюнктивит и уретрит.
- Изменение кожных покровов (узелки, эритема);
- Резкие перепады артериального давления.
- Нарушение трансплацентарного кровотока
- Изменения со стороны сердечно-сосудистой системы: тахикардия, сердечные шумы.

Суставные:
- Острое начало заболевания, развивающееся в течение нескольких часов/дней.
- Интенсивные боли в костных соединениях, как в покое, так и при физической нагрузке.
- Поражение чаще крупных сочленений (коленных, лучезапястных).
- Скованность в сочленениях утром, проходящая днем.
- Возможные формирования контрактур.
- Появление признаков воспаления: багровый цвет кожи, повышение температуры пораженного места, выраженный отек и деформация.
Нельзя игнорировать плановые осмотры врача- ревматолога и акушера- гинеколога. При своевременной госпитализации на разных сроках беременности можно не только избежать обострения, но и комфортно выносить полноценного ребенка.
Как диагностировать артрит?
В связи с ограниченностью диагностики артрита при беременности и после родов выбирают оптимальные методы, которые не несут угрозу ни здоровью матери, ни плода.
При подозрении на ревматоидный артрит акушер — гинеколог дает направление женщине к врачу — ревматологу, который, в свою очередь, после сбора анамнеза и визуального осмотра назначает обследование.
План обследования обычно строится из следующих этапов:
Лабораторные исследования:
- Общий анализ крови. При ревматоидном артрите повышается СОЭ, увеличивается число лейкоцитов, что свидетельствует о воспалительном остром процессе.
- Биохимический анализ крови. При артритных и иных ревматологических заболеваниях в крови обнаруживается С-реактивный белок, ревматоидный фактор. Также смотрят сиаловые кислоты, белок, КФК, КФК-МВ.

Инструментальные исследования:
- Компьютерную (КТ) и магнитно-резонансную (МРТ) томографию по показаниям можно проводить беременным женщинам. В данном случае она является диагностикой выбора и может показать степень процесса и его запущенность, а также осложнения со стороны других органов и систем.
- Ультразвуковое исследование сустава также является приоритетной диагностикой, не наносит вред матери и плоду. При данном исследовании можно увидеть стадию заболевания, распространённость процесса.
Рентгенологический метод диагностики во время беременности не рекомендован. Помимо гинекологических исследований беременной женщине может назначаться ЭХО-КГ сердца, УЗИ органов брюшной полости для дополнительной информации о состоянии организма.
Методы терапии артрита у беременной
Артрит при беременности и после родов важно и нужно лечить. Однако эти методы имеют свои особенности и является более щадящими, дабы не нанести вред матери и ребенку.
Проводится лечение по следующим направлениям:
- Режим питания. Диета занимает главную роль в профилактики и лечении артрита. Рекомендовано ограничить быстрые углеводы, жиры, соли и жидкости. При недостатке микроэлементов назначают витамины для беременных женщин (Витрум Пренатал, Элевит). Также возможно использование травяных сборов, морсов.

- Медикаментозная терапия. Большинство сильнодействующих лекарственных препаратов нельзя принимать при беременности и кормлении грудью. Из разрешенных нестероидных противовоспалительных препаратов можно использовать ибупрофен, парацетамол.
 При этом назначать дозировку должен только врач — ревматолог. Данные средства применяются для уменьшения воспаления и снятия боли. Антибиотики также должны назначаться по строгим показаниям, когда угроза будущей матери превышает угрозу плода.
При этом назначать дозировку должен только врач — ревматолог. Данные средства применяются для уменьшения воспаления и снятия боли. Антибиотики также должны назначаться по строгим показаниям, когда угроза будущей матери превышает угрозу плода. - Физиотерапия: большой популярностью пользуются парафиновые ванночки, электрофорез с хлоридом кальция, массаж и др.
- Лечебная физкультура. В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом. Назначаются и проводятся упражнения под строгим контролем специалиста и при отсутствии противопоказаний. Также беременной женщине полезны занятия йогой, гимнастикой, специальными программами «Пренатал».
 Данные занятия являются не только профилактикой ревматоидного артрита, но и гиподинамии, развития отеков, способствуют разгрузки позвоночника, а также полезны после родов.
Данные занятия являются не только профилактикой ревматоидного артрита, но и гиподинамии, развития отеков, способствуют разгрузки позвоночника, а также полезны после родов.
Ревматоидный артрит и беременность могут мирно сосуществовать вместе. Для этого необходимо наблюдение специалистов еще в период зачатия. Специалисты назначат диету, грамотные физические нагрузки, подберут оптимальный план профилактики и лечения.
Ревматоидный артрит (Видео).
Рекомендации специалистов во время лечения
Акушеры — гинекологи совместно с ревматологами советуют придерживаться следующих правил:
- Строго противопоказано применение цитостатиков, а также пирозолиновых производных (бутадион). Т.к. эти лекарственные препараты могут оказывать отрицательное воздействие на плод.
- Применение аспирина разрешено после 10-12 недели беременности.
- Глюкокортикостероиды разрешено применять только под наблюдением врача и со второго триместра беременности.
- Будущей маме рекомендовано придерживаться специальной диеты, посещать бассейн, совершать пешие прогулки.
- Необходимо также контролировать вес, следить за ИМТ, с целью снижения нагрузки на суставы.
- Со второго триместра рекомендовано ношение дородового бандажа, который снижает нагрузку на позвоночник, поддерживая живот.
- Необходимо избегать продолжительного сидение, а также стояние на ногах. Беременной женщине показано чаще совершать медленные прогулки в лесопарковой зоне. При длительном сидении, таз должен быть ниже уровня колен.
- Спать, сидеть и лежать на жесткой поверхности запрещено. Кровать должна быть средней жесткости. При необходимости на стул можно положить подушечку или плед.
- При ночных болях, при повороте со спины старайтесь сначала повернуть верхний плечевой пояс, а затем – таз.
- Несомненно, курсы психотерапии, моральная поддержка близких людей, периоды отдыха помогают беременной женщине пережить периоды обострения, не допустить депрессию и комфортно выносить здорового ребенка.
Источник
 Да, артрит при беременности имеет беспокоящие симптомы, но в ряде случаев — успешное излечение. Необходимо разобраться в специфике заболевания.
Да, артрит при беременности имеет беспокоящие симптомы, но в ряде случаев — успешное излечение. Необходимо разобраться в специфике заболевания.
Характерные для беременных виды артрита
Вопреки возникновению симптомов заболевания у старшего поколения, молодые мамы включены в группу риска. В зависимости от этиологии симптомы артрита могут проявляться как слабо, так и резко.
Зона поражения – колени, суставы пальцев, щиколотки, поясница, запястья. Степень влияния на организм женщины, характер боли зависит от нескольких факторов при беременности. Артрит классифицируется следующими видами.
Псориатический артрит
Верхние конечности – место локализации боли. Реже – в коленях, голеностопном суставе.
К признакам заболевания относят:
- Кожные высыпания, зуд.
- Умеренность характера боли конечностей, позвоночника переходит в сильную выраженность.
- Утром ощущается скованность суставов.
- Увеличение пораженной области, покраснение, отек.
У беременных возможно воспаление сухожилий, боль суставов при передвижении, грудной клетки. Подняться, спуститься по лестнице становится невозможным действием.
Причины возникновения болезни
Гормональная перестройка, спровоцированная беременностью, — основная причина возникновения боли. Существуют также провоцирующие факторы.
- Травмированные кожные покровы, вызывающие псориаз.
- Последствия солнечных ожогов.
- Заражение стрептококковой инфекцией.
- Лекарства, применяемые самостоятельно, могут вызвать симптоматику псориаза.
Ревматоидный артрит
Боль поражает чаще мелкие суставы, иногда – коленные, локтевые области.
Наличие хотя бы одного признака заболевания – серьезный повод начать лечение суставов. Большую роль в устранении симптомов играет своевременный поход к врачу. Основные симптомы ревматоидного артрита:
- Возникает утренняя скованность сустава, боль около месяца.
- Припухлость суставов более 4 недель. Симметричный характер.
- Возникновение ревматоидных узелков (высыпаний).
- Чувствительность, покраснение кожи, горячей на ощупь, около проблемной области.
- Боль не проходит в покое, нарастает утром.
- Ограничение подвижности суставов.
Учащенное сердцебиение, снижение кровотока, аритмия — симптомы обострения заболевания при беременности.
Подробнее о ревматоидном артрите в период беременности >>
Сопутствующие симптомы возникают из-за интоксикации. Слабость, утомляемость, повышение температуры, головная, мышечная боль, озноб.
Причины возникновения заболевания
Система появления, развития ревматоидного артрита сложна и опасна. Лечение суставов затруднено. Заболевание характеризуется аутоиммунным происхождением. Точные причины возникающих симптомов до сегодняшнего дня не найдены.
- Наследственность – весомый фактор.
- Недостаток кальция организму, витамина D.
- Увеличение веса при беременности – провоцирующий фактор. Возрастающая нагрузка на суставы приводит к боли, воспалению.
- Повышение содержания релаксина. Гормон, размягчающий тазовые кости, способен воздействовать и на суставы. Возникает боль.
Артриты, которые редко возникают у беременных
Следующие виды заболевания редко проявляются при беременности:
- Инфекционный тип. Провоцирует бактерия, попавшая в организм. Поражается суставная ткань, вызывая боль.
- Реактивный тип. Возникает после заболеваний желудка, мочеполовой системы, бывших ранее.
- Подагрический тип. Поражает руки, голеностопный сустав. Может возникать из-за характерных нарушений метаболизма, повышенного содержание солей, застоя мочевой кислоты.
- Травматический тип. Боль возникает в результате повреждения. Усиливается при движении, она постоянна. Незначительные симптомы облегчает покой, эластичный бинт, лед, возвышенное положение сустава. При сильных повреждениях требуется лечение травматолога.
- Аллергический тип. Носит положительный характер. Симптомы возникают после действия аллергена. Поражает крупные суставы.
- Ревматический тип. Характерно бессимптомное течение, редко возникают суставные изменения. На прогноз лечения влияет стадия ревматической лихорадки, активность процесса.

Как быть беременной, у которой нашли артрит
Сложное протекание беременности вызывает опасения. Возникает необходимость постоянного контроля симптомов заболевания ревматологом. Тщательное лечение, назначенное гинекологом, играет большую роль. Специалисты планировать ребенка женщине, болеющей артритом, не советуют.
Своевременное лечение существенно улучшает состояние женщины в положении. Вырабатываемые вещества уменьшают воспалительные процессы организма. Выраженность боли, симптомы затихают.
Проблема заключается в том, что после родов возникает обострение. Возрастает нагрузка на суставы, вызванная заботой о малыше. Через молоко отдается кальций. Женщину ожидает трудный выбор. Она решает, рожать ребенка или нет. Многие факторы играют большую роль.
- Данные анализов.
- Выраженность. Первая степень патологии позволяет сохранить плод. Условие – постоянное наблюдение в больнице, строгий контроль хода болезни, тщательное лечение.
- Поддержка родных и близких.
- Возможность передачи заболевания ребенку. Точных доказательств нет, риск – существует (15% при артрите у 1 взрослого, 60% — у обоих родителей).
Ремиссия возникает к концу 3 месяца беременности. Однако улучшения происходят не всегда.
О боли в суставах во время беременности >>
Обязательна госпитализация на следующих сроках:
- 9 неделя – принимается решение о дальнейшем развитии беременности.
- 30 неделя – комплекс поддерживающих мероприятий в связи с нагрузкой на сердце.
- 37 неделя – подготовка женщины к родам.

Лечение заболевания
Основная преследуемая цель – снижение токсического воздействия лекарств на ребенка. Течение беременности под контролем специалиста обязательно. Он выработает дальнейшую стратегию пациентки. Щадящее лечение не навредит развитию плода.
Комплексная терапия псориатического артрита включает следующее лечение:
- Противовоспалительные средства, не вредящие плоду, уменьшающие боль. Применяют салициловую кислоту, кортикостероидные гормоны. Момент назначения – 1 триместр беременности. Во 2 и 3 периоде – лекарства запрещены, симптомы артрита затихают самостоятельно.
- Правильное питание.
- Лечебная физкультура, массаж.
Лечение ревматоидного артрита дополняется лекарствами, устраняющими боль, признаки аутоагрессии к антителам.
В период грудного вскармливания также возникает необходимость особого лечения артрита.
Особенности диеты
Соблюдение правильного питания при беременности – обязательный пункт лечения симптомов заболевания.
- Включение в рацион продуктов, содержащих кальций (сыр, творог, шпинат).
- Жирное мясо заменяется кроликом, курицей.
- Употребление овощей, фруктов. Исключение – помидоры, зеленый лук. Особо полезна капуста брокколи. Содержащиеся в ней компоненты, убивают радикалы, вредные костной ткани. Яблоки полезны активацией выработки коллагена – основы хрящевой структуры.
- Наличие рыбы в рационе. Лосось – лидер по составу так необходимых кислот Омега-3.
Диагностика симптомов заболевания
Применяют только щадящие методы для пациентки при беременности. Запрещено делать рентген, назначают – МРТ, УЗИ диагностику. Биохимический анализ крови в лаборатории – гарант точности нахождения подходящего лечения. Антиген типа HLA – возникает псориатический артрит, ревматоидные антитела содержат соответствующий вид артрита.
Подводя итог, важно отметить, что артрит и беременность – совместимые понятия. Постоянный контроль заболевания специалистом, выполнение необходимых рекомендаций – залог успешного лечения и рождения здорового ребенка.
Загрузка…
Источник
Артритное заболевание суставов во много раз чаще поражает женскую половину населения. Большая часть диагнозов приходится на ревматоидную форму, которая отличается продолжительностью течения и неблагоприятными прогнозами. Страдают от нее преимущественно женщины детородного возраста от 20 до 40 лет. В связи с этим возникает логичный вопрос: «Можно ли рожать при ревматоидном артрите?». Строгих противопоказаний для беременности нет. Но существует множество нюансов, которые важно учитывать для сохранения здоровья будущей матери и ребенка.
Краткие сведения о болезни
Ревматоидный артрит – системная патология соединительной ткани эрозивно-деструктивного характера с постепенной деформацией суставов. Затрагивает преимущественно маленькие суставные соединения кистей и пальцев рук. Иногда страдают большие сочленения коленного, тазобедренного, голеностопного суставов.
Причина заболевания точно неизвестна. Считается, что ведущую роль играет аутоиммунное нарушение в организме, при котором вырабатываются антитела против здоровых клеток.
Факторами риска выступают:
- генетическая предрасположенность к иммунным расстройствам;
- тяжелые инфекционные заболевания (корь, паротит, гепатит, опоясывающий лишай);
- неблагоприятные условия жизни (переохлаждение, стресс).
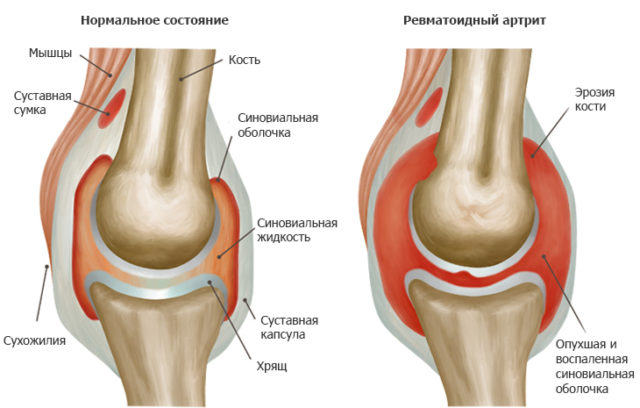 Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Артрит ревматоидного типа носит ювенильный характер, то есть проявляется обычно в юношеском или молодом возрасте. Из-за прогрессирующего течения часто приводит к хроническому артрозу, вызывает осложнения на сердце, сосуды, почки, со временем приводит к инвалидности.
Болезнь требует постоянного медицинского контроля. При подозрении на патологию необходимо обратиться на консультацию к ревматологу. Особенно важно посетить врача во время планирования беременности.
Взаимосвязь артрита и беременности
Ревматоидный артрит – довольно серьезная болезнь, которая оказывает негативное воздействие на весь организм. Она развивается на протяжении длительного времени, что существенно затрудняет раннюю диагностику. Женщина зачастую узнает о наличии патологии только при прохождении планового осмотра.
Артритное поражение суставов не является противопоказанием для беременности, но вызывает определенные сложности:
- гормональная перестройка может привести как к улучшению самочувствия, так и к ухудшению;
- большие физические нагрузки на поздних сроках негативно сказываются на состоянии суставов;
- специальная противоревматическая терапия может навредить плоду, а без надлежащего лечения повышается риск рецидивирования;
- воспаление больших суставов и наличие в них протезов осложняет естественное родоразрешение;
- беременность и роды способны ускорить дегенеративные процессы и привести к обострению болезни.
Вынашивание плода на фоне ревматоидного артрита требует повышенного внимания женщины к своему самочувствию. Важно находиться под постоянным контролем ревматолога и гинеколога.
 Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Планирование беременности при суставной патологии
Ревматоидный артрит и беременность – понятия, не исключающие друг друга. Нет строго медицинского запрета на вынашивание ребенка при наличии суставного поражения. Нужно только более тщательно подходить к вопросу продолжения рода с учетом существующих проблем со здоровьем.
Перед принятием решения следует взвесить несколько важных моментов:
- тяжесть заболевания и клинические проявления;
- степень функциональных нарушений опорно-двигательного аппарата;
- результаты лабораторных исследований (общий анализ крови, ревмопробы);
- физическое и моральное самочувствие;
- риск наследственной передачи ревматизма будущему малышу (факт не доказан, но вероятность существует).
Окончательное решение принимает сама женщина и ее семья. Главное, ответственно подойти к вопросу, не пуская проблему на самотек.
Когда не рекомендуется зачатие?
Зачатие при ревматоидном артрите в большинстве случаев разрешается. Но многие специалисты сходятся во мнении, что существуют наиболее неблагоприятные обстоятельства для беременности.
Во избежание осложнений рекомендуется отложить этот важный шаг при:
- частых неконтролируемых обострениях;
- сильном воспалительном процессе в тканях;
- показаниях для проведения оперативного вмешательства на суставах;
- значительной болезненности и тяжелой клинической картине;
- сопутствующих патологиях со стороны сердца, почек, дыхательной и нервной систем;
- прохождении интенсивной медикаментозной терапии противоревматическими средствами.
 В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
Перечисленные правила носят исключительно рекомендательный характер с целью максимального снижения риска для здоровья женщины и плода. Подходящее время, чтобы забеременеть, подбирается в индивидуальном порядке. При адекватном подходе вынашивание пройдет без проблем, артрит войдет в период стойкой ремиссии.
Ревматоидный артрит и беременность: прогноз
Прогноз для артритной патологии на фоне вынашивания плода довольно благоприятный. В подавляющем большинстве случаев на период беременности болезнь переходит в фазу ремиссии.
Происходит это по причине серьезных изменений в женском организме:
- существенно перестраивается гормональный фон;
- выделяется большое количество веществ, подавляющих медиаторы воспаления.
Улучшение самочувствия наблюдается примерно в конце первого триместра и длится непосредственно до родоразрешения. Проблема состоит в том, что после родов болезнь обычно возвращается в острой форме. Так происходит не всегда, но практика показывает, что подобный исход встречается чаще всего.
У некоторых женщин на фоне индивидуальных особенностей артрит может обостриться во время гестации. Паниковать в этой ситуации не следует. При правильно подобранной поддерживающей терапии беременность пройдет без осложнений.
Симптомы суставной болезни
Ревматоидный артрит развивается постепенно, поэтому симптоматика может долгое время не беспокоить, а первые признаки списываются на интересное положение женщины.
 Апатия, слабость, головная боль
Апатия, слабость, головная боль
Ранее не диагностированная патология во время беременности проявляется:
- припухлостью и отечностью суставов;
- утренней скованностью в движениях;
- дискомфортом после длительного покоя;
- симметричным поражением суставов (полиартрит);
- болезненностью и воспалением в патологической области;
- трудностями при совершении элементарных манипуляций (взять чашку, застегнуть пуговицу);
- образованием подкожных узелков;
- периодическим онемением, покалыванием, ощущением холода;
- слабостью, быстрой утомляемостью, субфебрильной температурой.
Обострение уже существующей патологии протекает аналогично, но симптомы более интенсивные и длительные.
Заметив у себя хотя бы один из признаков, необходимо незамедлительно обращаться к доктору и проходить обследование.
Вероятные осложнения беременности при артрите
Присутствие в анамнезе ревматоидного артрита само по себе является отягощающим фактором, требующим особого внимания.
Кроме того, неприятная патология на фоне ослабленного организма иногда вызывает сопутствующие нарушения:
- учащенное сердцебиение;
- понижение артериального давления;
- сбои в сердечном ритме;
- одышку;
- переходящие суставные боли;
- сбой менструального цикла и бесплодие (на фоне агрессивной противоревматической терапии).
 Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Серьезное обострение непосредственно в период вынашивания может привести к осложнениям:
- замиранию плода в утробе;
- выкидышу на ранних сроках;
- преждевременным родам в 3 триместре;
- задержке внутриутробного развития;
- плацентарной недостаточности;
- тяжелому позднему токсикозу (гестозу);
- аномалиям родовой деятельности.
Острая фаза в первом триместре может служить показанием для прерывания беременности. На более поздних этапах требуется госпитализация с целью сохранения положения и поддержания нормального самочувствия будущей матери.
Оптимальный период для зачатия
Планирование беременности у женщины с артритом – важная составляющая успешного исхода.
Желательно заранее определить предполагаемое время с учетом рекомендаций:
- лучше всего для зачатия подходит период стойкой ремиссии заболевания (5-6 месяцев);
- минимум за 6-8 месяцев желательно прекратить лечение, отменив полностью все препараты, или перейти на низкодозированный режим;
- пройти обследование у профильных специалистов на предмет ревматических осложнений со стороны органов-мишеней;
- показатели лабораторных исследований крови и результаты ревмотестов должны быть в пределах допустимых норм.
Некоторые специалисты рекомендуют не ждать ремиссии для оплодотворения. В таком случае понадобится строгое медицинское сопровождение на протяжении всех 9 месяцев: ежемесячный амбулаторный осмотр у гинеколога и ревматолога, плановая стационарная терапия 1 раз в триместр.
 Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Важно желание женщины и ответственный подход к проблеме. А оптимальное время для зачатия можно определить совместно с врачом.
Особенности лечения беременных с артритом
Подход к лечению у беременных несколько отличается от стандартного. На первый план выходит сохранение здоровья и нормального развития плода, а также хорошего самочувствия будущей матери. Комплексная терапия проводится по строгим показаниям, потому что большинство препаратов наносят вред будущему ребенку.
Противоревматические лекарства
Ревматоидный артрит носит аутоиммунную природу, базисная терапия проводится с помощью противоревматических препаратов иммуносупрессивного действия. Это класс лекарств, подавляющих собственный иммунитет.
В схему обычно входят:
- «Метотрексат»;
- «Сульфасалазин»;
- «Пеницилламин»;
- «Гидроксихлорохин»;
- «Лефлуномид»;
- «Циклоспорин».
Все эти препараты при длительном применении обеспечивают качественную ремиссию заболевания, но противопоказаны при беременности и лактации. Тактика действий в таком случае одна: полностью прекратить подобную терапию, при крайней необходимости оставить минимальные дозы в 1 и 2 триместре. Индивидуальные назначения делаются исключительно лечащим врачом с учетом рисков для ребенка.
 Артрит при беременности и после родов важно и нужно лечить
Артрит при беременности и после родов важно и нужно лечить
Симптоматическая терапия
Ревматоидный артрит полностью не вылечивается, но успешно поддается симптоматической терапии. Главная задача на время беременности, по мнению доктора Комаровского – обеспечить женщине стабильно хорошее самочувствие без вреда для малыша.
Разрешены для применения две группы препаратов:
- Нестероидные противовоспалительные средства (НПВС) – снимают воспалительный процесс, устраняют отечность и покраснение, умеренно обезболивают. Показано использование «Диклофенака», «Ибупрофена» и их производных, но только короткими курсами. Запрещены в 3 триместре и во время лактации.
- Глюкокортикостероидные гормоны – купируют сильный болевой синдром, уменьшают воспалительные проявления. Назначаются в качестве поддерживающей терапии в очень низких дозах. Конкретный препарат подбирается строго индивидуально, самолечение недопустимо.
Предпочтительно на период беременности полностью отменить любые синтетические лекарства и прибегать к их помощи только в экстренных случаях.
Мази от боли в суставах
При возникновении болезненности и дискомфорта в суставах будущим мамам рекомендуется использовать наружные средства в форме мазей. Большинство из них хорошо справляются с неприятной симптоматикой, не проникая в кровь и через плацентарный барьер.