Юношеский артрит и прививки
Прививки с неживыми вирусами, не вызывают поствакцинальный артрит у детей. Само же вакцинирование при ревматоидном артрите — распространенная практика в мире, которой пациенты в странах СНГ пренебрегают по причине неосведомленности. У пациентов с этим заболеванием двойной риск развития инфекционных осложнений по сравнению с популяцией. Поэтому используют рекомендации по вакцинации таких больных для защиты от некоторых инфекций, в том числе против инфекций и пневмонии. Пациенты с таким видом артрита реже приходят на процедуры против гриппа и пневмококковой инфекции, а у этих людей вероятнее при сменах сезонов появляются вирусные и простудные заболевания.

Общие рекомендации: можно ли делать прививки при артрите?
Делать профилактику инфекционных заболеваний важно людям с пониженной функцией иммунитета. Ревматоидный артрит и назначенные для его лечения препараты сильно увеличивают вероятность появления инфекционных осложнений и воспалительных процессов. Вакцина не может вызвать вирусное заболевание. Заболеть можно, только если человек был заражен вирусом уже во время прививания.
Ревматоидный артрит — аутоиммунное заболевание, которое направляет иммунную систему человека не против внешних раздражителей, а против собственного тела, разрушая сустав и околосуставные ткани. Поэтому для поддержки иммунитета важно своевременно прививаться.
Все прививки делаются неживыми бактериями с частицами белка разных видов гриппа. На эти частицы реагирует организм и вырабатывает необходимые для человека антитела. Однако вирус гриппа может изменяться и образовывать все новые и новые штаммы. Поэтому каждый год врачи и вирусологи делают новые вакцины с учетом изменений вируса. Соответственно врачами рекомендовано прививаться раз в год, особенно пациентам с пониженным иммунитетом на фоне ревматоидного артрита.
Вернуться к оглавлению
Достоинства и недостатки прививок при ревматоидном артрите
 Антитела, выработанные в ответ на вакцинацию, помогают бороться с простудными болезнями.
Антитела, выработанные в ответ на вакцинацию, помогают бороться с простудными болезнями.
У больных ревматоидным артритом появляются сомнения по поводу вакцины. Это касается побочных эффектов и общей неэффективности препаратов, но большинство согласным с тем, что этот укол способен предотвратить заражение инфекционными заболеваниями. Противогриппозные вакцины имеют положительные стороны, такие как:
- При перемене сезона снижается риск заболевание гриппом и подобными инфекциями.
- Отсутствие возможности появления осложнений;большой спектр вводимых препаратов.
- Снижение заболевания гриппом у детей до 90%.
- Выработанные антитела также защищают организм от возникновения простудных явлений.
- Адекватная цена, в отличие от курсов из таблеток.
- Возможность делать прививки за счет государства.
Недостатки у вакцинации также присутствуют. Основной недостаток вакцинации — побочные эффекты. Чтобы их избежать существуют правила. Во-первых, вакцина должна соответствовать штамму гриппа и делаться квалифицированным врачом. Во-вторых, организм обязан быть подготовлен к принятию вируса. Пациент не должен быть с температурой, ослабленной иммунной системой. Важно купировать острую форму или обострение ревматоидного артрита. Запрещено делать прививки кормящим и беременным женщинам. И в-третьих, даже у здорового человека вакцина может вызывать недомогание, головные боли и покраснение места укола. Однако все это проходит на 2—3-й день. Если место укола покраснело, то нужно смазать его оксолиновой мазью и перевязать марлей на одни сутки.
Вернуться к оглавлению
Какие вакцины разрешены, а какие нет?
Так как большинство хронических патологий, в частности тех, что имеют аутоиммунную природу, а именно ревматоидный артрит, основная масса врачей рассматривает как противопоказание к вакцинации. Однако ряд проведенный исследований показывает, что прививание является активной мерой защиты ослабленного организма от опасных патогенов инфекционной природы, таких как грипп, коклюш, корь и т. п. Главное — ставить прививку после купирования острой фазы болезни, а сама вакцина должна быть качественной.
Источник
Ювенильный хронический артрит
Что такое ювенильный артрит?
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
Причины ювенильного артрита
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию.
Манифестации ювенильного ревматоидного артрита может способствовать перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами), травма суставов, инсоляция или переохлаждение, инъекции белковых препаратов.
Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов.
В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выра
Источник

Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит – прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
Ювенильный ревматоидный артрит
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.
Причины ювенильного ревматоидного артрита
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейн
Источник

Ювенильный артрит: причины, симптомы и лечение
В переводе с латинского языка ювенильный – означает юношеский, то есть касающийся детей до 16 лет. Ювенильный ревматоидный артрит является самым частым и самым опасным заболеванием суставов у детей. Несмотря на то, что заболеваемость не высока и не превышает 1% – данная патология может приводить к необратимым изменениям и инвалидности.
Термин этот начали использовать еще в 1946 году американские врачи для обозначения всех хронических заболеваний суставов. В настоящее время этим термином обозначают отдельную патологию, а не группу заболеваний, как было раньше.
Причины возникновения
У артрита ювенильного различные причины, но ключевым фактором обычно является неадекватный ответ иммунной системы, которая у детей еще не зрелая и часто дает сбои. У девочек ювенильный ревматоидный артрит встречается в 1,5-2 раза чаще, чем у мальчиков.
Генетическая и наследственная предрасположенность также играет большую роль в развитии заболевания. Это подтверждено исследованием близнецов и наличием семейных форм артрита. Кроме того, молекулярные генетики установили связь между заболеваемостью и изменчивостью определенных генов главного комплекса гистосовместимости, отвечающего за работу иммунной системы.
После контакта с каким-либо фактором внешней среды иммунитет перестраивается таким образом, что собственные клетки организма воспринимаются как чужеродные, то есть развивается аутоиммунная реакция, которая и лежит в основе ревматоидного артрита.
Симптомы заболевания
Признаки ювенильного ревматоидного артрита у детей самые разнообразные, но наиболее часто поражаются периферические суставы. Процесс начинается с оболочки и постепенно переходит на хрящ. В связи с тем, что клетки начинаю продуцироваться в избыточном количестве, сустав может изменить свою форму (деформироваться). Дале
Источник

Суставы
Ювенильный артрит
Патогенез заболевания
Активация заболевания начинается с инициирования гуморального иммунитета. В синовиальной оболочке пораженного сустава происходит нарушение внутренней микроциркуляции и разрушение клеток.
В ответ на это начинают вырабатываться измененные иммуноглобулины G, которые являются чужеродными для организма. Соответственно, в клетках синовии вырабатываются иммунокомпетентные клетки, а именно анти-иммуноглобулины G, которые обеспечивают местный иммунитет.
В результате IgG и анти-IgG формирует иммунный комплекс, который, циркулируя в суставной полости, разрушает сосуды и синовиальную оболочку хряща.
Это приводит к выработке большого количества цитокинов макрофагального происхождения и ещё большему разрушению суставной полости. В итоге процесс распространяется на хрящ и кость.
Под действие цитокинов активируется неоваскуляризация. Все эти процессы способствуют поддержанию хронического воспаления в суставе.
А пропитанная иммунокомпетентными клетками и иммунными комплексами синовиальная оболочка препятствует поступлению питательных веществ и лекарственных препаратов к хрящу.
Анти-IgG с током крови разносится по всему организму. Этим объясняется поражение других внутренних органов и тяжесть данного заболевания.
Причины
Сбой в работе иммунной системы – вот истинная причина, вызывающая ЮХА. Однако непосредственным провоцирующим фактором такого состояния у детей может стать:
Пауциартикулярный. Этот тип характеризуется поражением 1-4 суставных сочленений. Чаще всего он развивается в коленном суставе. Пауциартикулярный артрит может поражать даже глазные яблоки. У девочек заболевание отмечается гораздо чаще, чем у мальчиков.
Полиартикулярный. Данная форма артрита у детей очень опасна, так как происхо
Источник

Ювенильный ревматоидный артрит (болезнь Стилла, детский хронический артрит, ювенильный хронический полиартрит)
Ювенильный (юношеский) ревматоидный артрит — диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек.
Ювенильный ревматоидный артрит — аутоиммунное заболевание, то есть иммунная система ошибочно воспринимает ткани собственного организма как чужеродные и пытается их уничтожить. Однако почему происходит подобный сбой в работе иммунной системы, специалисты до сих пор не знают. Предполагается, что запускать болезнь могут инфекционные заболевания, профилактические прививки, особенно против кори, паротита или краснухи. Причем после вакцинации ревматоидным артритом чаще заболевают девочки. Однако инфекция — не единственная причина развития ювенильного ревматоидного артрита. Он может также развиваться после травм суставов, переохлаждения, перегревания на солнце.
Ученые — медики склонны придерживаться теории о генетической предрасположенности к данному заболеванию, и относить его в раздел наследственных болезней.
При ювенильном ревматоидном артрите происходит негнойное воспаление синовиальных оболочек. Суставная жидкость при этом выделяется в повышенном количестве и скапливается в полости сустава. Синовиальная оболочка утолщается, прилегает к суставному хрящу и через некоторое время спаивается с ним. Происходит эрозия хряща. И через некоторое время хрящ разрушается. Причем время, в течение которого происходят эти изменения, у всех пациентов разное.
варикоз что за врач
Варикоз – не такая редкая болезнь, чтобы не знать, какой специалист ею занимается. Но из-за того, что мало кто обращается в поликлинику при появлении сосудистых сеточек или тянущей боли, люди и не знают, какой врач лечит
Олигоартрит может бы
Источник

Пауциартикулярный юношеский артрит: лечение, симптомы и профилактика
Сегодня предлагаем статью на тему: «Пауциартикулярный юношеский артрит: лечение, симптомы и профилактика». Мы постарались все понятно и подробно описать. Если будут вопросы, задавайте в конце статьи.
Ювенильный хронический артрит (ЮХА) – это аутоиммунная болезнь, при которой наблюдается длительное (дольше 6 недель) воспаление сустава по неустановленным причинам у детей до 16 лет.
Это довольно серьезный недуг, требующий своевременной диагностики и лечения, поддержания определенного образа жизни. Проблемным аспектом данного заболевания является сложность выявления всех очагов воспаления и, соответственно, выбор комплекса медикаментозных препаратов.
Разновидности хронического артрита у детей
Для него характерно поражение 1-4 сочленений, практически всегда присутствует воспаление коленного сустава. Больше подвержены заболеванию девочки до 5 лет. Очень часто этому артриту сопутствует повреждение глаз. В крови содержатся компоненты, именуемые антинуклеарными фактором.
Воспалены больше, чем 4 сустава, поэтому недуг крайне опасен. Всего у 5% больных присутствует положительный ревматоидный фактор, с этим связаны сложности диагностики проблемы на ранних стадиях.
Характеризуется артритом коленного, бедренного и голеностопного сустава. У детей эта разновидность сопровождается иридоклицитом (острым воспалением глаз). Особо опасно поражение сустава в позвоночнике и крестце. В крови пациентов находят специфический антиген HLA B27.
Специфика такого артрита в отсутствии явных признаков заболевания на начальном этапе. Он начинает проявлять себя с помощью ночных приступов лихорадки, покраснений и зудящей сыпи, возможно увеличение гланд. Выявляют болезнь методом исключения других недугов с подобными симптомами.
Чем опасна болезнь?
когда сдают контрольный мазок после лечения
Целью проведения терапии является полное уничтожение возбудителя в структурах урогенитальной системы. После лечения гонококк не должен определяться в мазке из мочеполовой системы.
Контрольное исследование назн
Уровень сме
Источник
 Источник
Источник
Источник
Прививки при артрите предупреждают летальный исход при патологиях соединительной ткани. Больные полиартритом в 1,5 раза чаще сталкиваются с инфекционными заболеваниями и осложнениями: остеомиелитом, пневмонией.

Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
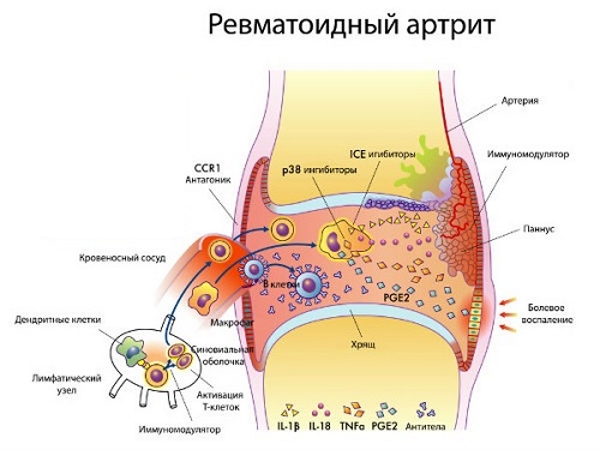
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.

При анализе крови на артрит появляется ревматоидный фактор
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).
В запущенных случаях развивается ревматоидное поражение сердца:
- порок;
- нарушение AV–проводимости.
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.
Будет полезно: Обезболивающие препараты, применяемые при артрите
Является ли артрит противопоказанием для вакцинации?
Ставить от дифтерии прививку разрешено при соблюдении следующего правила: вакцинацию назначают через 1 месяц после начала ремиссии. Перед проведением процедуры пациенту вводят дозу иммуносупрессивного препарата.
Ревакцинацию осуществляют медикаментом АДС–М. Детям рекомендуют после введения вакцины принимать общеукрепляющие средства.
Осложнения после прививки от дифтерии:
- развитие реактивного артрита и васкулита;
- кардиогенный шок.
Нередко у детей повышается температура до +38˚С. Некоторым пациентам делают прививку АДС–М на фоне лечения НПВП, Метотрексатом, Преднизолоном, Делагилом.
 Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Прививку делают в период ремиссии. Пациенту назначают иммуносупрессивные препараты (Метотрексат, анти–TNF–лечение, кортикостероиды).
Укол делают в/м в дозе 0,5 мл. Одновременно вакцинации подвергаются родственники, окружающие больного.
У пациента с ревматическим заболеванием часто обостряется артрит, васкулит после прививки от гриппа.
Лечение иммуносупрессивными средствами является противопоказание к введению необходимого вещества, вакцинация не проводится, если пациент получал лечение Преднизолоном в дозе 2 мг/кг или курс терапии превышал 7 суток.
Больному не ставят прививку от кори на фоне лечения препаратами:
- Метотрексат;
- Азатиоприн;
- Циклоспорин А;
- Циклофосфамид;
- Хлорамбуцил.
Необходимо ввести вакцину всем членам семьи больного. После прививки от кори дети получают НПВП, Метотрексат в дозе 5–12,5 мг в течение 7 суток, Сульфасалазин, Купренил, но обострения суставного синдрома не наблюдается.

Вакцину против эпидемического паротита вводят на фоне лечения Метотрексатом в дозе 12,5 мг, Сульфасалазином в количестве 1 г в сутки. Дети вакцинируются в период ремиссии и во время приема НПВП. У них имеются защитные титры антител.
После вакцинации у пациентов с ювенальным артритом, получавшим лечение Метотрексатом и Этанерцептом, не возникло ни одного случая заболевания корью. У пациентов, привитых против гриппа, смертность снизилась на 48%.

Вакцина против ревматоидного артрита
Прививка от ревматоидного артрита способна восстановить иммунную систему. Ученые воспользовались дендритными клетками, соединив их с противовоспалительными препаратами и пептидом больного сустава. Полученный состав вводили в кровеносное русло больным артритом.
Дендритные клетки позволяют иммунитету распознавать белки, а затем запускать Т–лимфоциты для атаки болезнетворного агента.
Т–клеточная вакцинация затратна по времени. Методика может применяться для терапии аутоиммунных процессов (диабета I типа, рассеянного склероза).
Иммунизация больных ревматоидным артритом предусматривала введение Т–клеточной вакцины п/к 6 раз в течение 12 месяцев. У многих пациентов улучшалось состояние здоровья.
Суставы меньше опухали у 73,3% больных, исчезла болезненность у 55,3% пациентов. В сыворотке крови не обнаружили маркеры воспаления, восстановились показатели СОЭ, С–реактивного белка, ревматоидного фактора.
В состав биологически активного вещества входили синовиальные Т-лимфоциты. Состав вакцины определяли CD 4+Т–регуляторные и CD8+цитотоксичные Т–клетки.
После прививки возрастал уровень экспрессии в CD4+T–клетках.
Вакцина против артрита необходима пациентам, страдающим болезнью Крона, аутоиммунными заболеваниями, раком. Ревматоидный артрит — хроническое заболевание, сопровождающееся обострением и периодом ремиссии. Не все пациенты могут пройти курс Т–клеточной вакцинации.
Выделена поливалентная Т–клеточная система, состоящая из клеток иммунной памяти, отвечающих за формирование аутоиммунного процесса.
Этот вариант прививки эффективен у пациентов, страдающих следующей патологией:
- болезнь Бехтерева;
- неспецифический язвенный колит;
- васкулиты.
Если защитные силы организма ослаблены, Т–клеточная прививка не сможет запустить реакции, уничтожающие аутоиммунные лейкоциты.
Пациент готовится заранее для проведения процедуры.
В процесс индивидуальной подготовки входят:
- лечение хронических заболеваний;
- курс гемокоррекции, снижающий количество иммуносупрессивных препаратов или предусматривающий полный отказ от их применения.

Любые медикаменты уменьшают эффект от Т–клеточной вакцины. Подготовительный процесс включает такие процедуры:
- криоплазмаферез;
- экстракорпоральное антибактериальное лечение;
- иммунофармакотерапию (соединение лейкоцитарной массы и иммуномодуляторов) для увеличения противовирусной защиты и устранения аутоиммунного воспаления.
Заключение
Вакцинация при ревматическом артрите предотвращает летальный исход в случае развития инфекционных болезней.
В ревматологии введены в практику генно–инженерные медикаменты, которые вызывают нарастание риска развития болезни. Пациенты с артритом восприимчивы к инфекционным заболеваниям, факторами риска являются интерлейкины 1 и 6, В и Т–лимфоциты.
26–валентная вакцина, содержащая эпитиопы М-протеинов штаммов бета-гемолитического стрептококка, не взаимодействует с антигенами организма человека. Вакцинация способна защитить больного от стрептококковых штаммов вида А, вызывающих некротический фасцит.
Вакцина против гриппа у пациентов с РА дает хороший результат, обострения заболевания не обнаружено.
Назначение живых вакцин пациентам с полиартритом противопоказано.
Вакцинацию против гриппа проводят за 4 недели до начала лечения генно-инженерными биологическими препаратами.
Читайте также: Дают ли пациенту инвалидность при ревматоидном артрите?
Источник


