Ювенильный хронический артрит тазобедренных суставов
Ювенильный хронический артрит – аутоиммунное заболевание. Оно представляет собой воспаление сустава, которое длится более 2 месяцев. В результате воспалительного процесса, нарушается подвижность сустава, появляются деструктивные изменения.

Болезнь обязательно нуждается в лечении. Без подходящей медикаментозной терапии, правильного образа жизни, диеты и реабилитационных мероприятий ребенок может остаться инвалидом.
Причины
Главная причина появления хронического ювенильного артрита у детей – нарушение работы иммунной системы. Сопутствующими факторами, которые способствуют развитию болезни, являются:
- травмы, ушибы, вывихи и другие механические повреждения сустава;
- вирусная или бактериальная инфекция;
- наследственная предрасположенность;
- воспаление сустава из-за переохлаждения или перегрева;
- осложнения после вакцинации (если ребенок был нездоров, когда ему делали прививку).
Любой из этих факторов может вызвать неадекватную реакцию иммунной системы и спровоцировать появление артрита.
Симптомы
Очень важно заметить болезнь в самом начале ее развития, пока еще нет серьезных повреждений суставов. Первые признаки бывают очень размытыми, поэтому чаще всего узнают о заболевании уже при наличии внешних проявлений в виде припухлости пораженного места.
Симптомы ювенильного артрита у ребенка:
- слабость, потеря аппетита и снижение массы тела;
- головная боль;
- лихорадка, которая сопровождается сыпью на руках и ногах, а также зудом;
- увеличение лимфоузлов;
- припухлость сустава;
- болезненные ощущения, которые усиливаются в состоянии покоя, особенно ночью или по утрам;
- ограничение подвижности сустава.
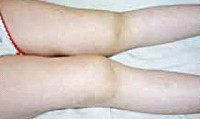
Иногда хронический артрит можно распознать по замедлению росту ребенка. Он становится значительно ниже своих сверстников, хотя ранее был высоким. Пораженные суставы также развиваются с разной скоростью, из-за чего у ребенка могут быть конечности разной длины.
Наиболее часто встречается поражение голеностопа, локтевого, лучезапястного, тазобедренного и коленного сустава.
При хронической форме ювенильного артрита дети не всегда жалуются на боль в суставе. У них просто могут болеть руки или ноги.
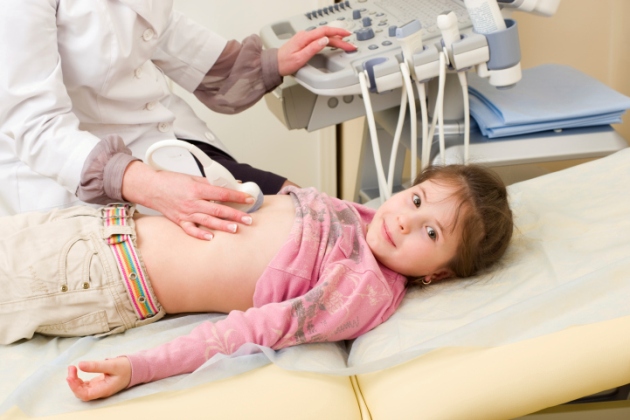
На УЗИ симптоматика артрита проявляется в увеличении или изменении форм внутренних органов, в частности, селезенки или печени.
Виды
Существуют 4 вида ювенильного хронического артрита. В зависимости от локализации воспалительного процесса, выделяют:
- Пауциартикулярный. Этот вид болезни чаще диагностируют у девочек. Патология затрагивает сразу до четырех суставов, чаще всего воспаление зарождается в колене.
- Полиартикулярный. Эта разновидность является одной из самых опасных. Одновременно поражается более четырех суставов. Терапия длительная и не всегда результативная, поэтому лечение чаще проходит в стенах больницы.
- Системный. Болезнь также опасна своими осложнениями, поскольку на начальном этапе она протекает бессимптомно. Признаки очень схожи с другими заболеваниями, что вызывает трудности в диагностике. Симптоматика выглядит так: озноб, кожные высыпания, зуд, повышение температуры тела.
- Спондилоартрит. На начальном этапе заболевание также тяжело распознать. Чаще поражается тазобедренный, голеностопный и коленный сустав.
Также есть классификация артрита в зависимости от наличия в крови больного ревматоидного компонента. Различают серопозитивный и серонегативный вид. Первая разновидность встречается в 10% случаев, чаще у девочек в возрасте от 8 до 15 лет. Уже в первый год болезни развиваются деструктивные изменения колена, голеностопа и лучевой связки запястья.
Серонегативный вид можно встретить в 20-30% случаев и также у девочек. Возрастной период от 1 до 15 лет. Особенностью болезни являются симметричное поражение суставов. Чаще страдают колени, локти и шейный отдел позвоночника.
Какой врач занимается лечением ювенильного артрита?
Если ребенок жалуется на боль в суставах, то нужно немедленно обратиться к детскому ревматологу или кардиоревматологу. При подтверждении диагноза больного ставят на учет, кроме лечения, он нуждается в постоянном обследовании.
Два раза в год необходимо посещать детского окулиста, чтобы не допустить проблем со зрением. Также нужно наблюдаться у ЛОРа и невролога, которые помогут своевременно обнаружить осложнения.
Диагностика
Обследование включает в себя ряд лабораторных и инструментальных методик. Для начала ребенку нужно сдать такие анализы:
- общий анализ крови и мочи;
- кровь на ревматоидный фактор;
- биохимию крови;
- кровь на иммунологические показатели;
- кровь на наличие инфекций, в частности, стрептококков, стафилококков и других.
После лабораторного обследования необходимо сделать рентген суставов, УЗИ органов брюшной полости, электрокардиограмму, пройти диагностику пищевода и желудка. В некоторых случаях требуется КТ.
Лечение

При одновременном поражении нескольких суставов тяжело выявить сразу все очаги воспалительного процесса. Именно поэтому лечение должно быть комплексным. Одних местных средств недостаточно.
При своевременной диагностике и правильном лечении болезнь быстро переходит в состояние ремиссии.
Чаще всего лечение довольно длительное и сложное, может длиться годами. Терапия направлена на достижение ремиссии, которая проявляется так:
- отсутствие симптоматики артрита;
- анализы крови и мочи в норме.
Такое состояние должно наблюдаться не менее 6 месяцев. Допускается утренняя скованность суставов, но не более 15 минут.
Лечение выглядит так:
- медикаментозная терапия;
- физиотерапевтические процедуры;
- массаж;
- ЛФК;
- нормализация режима двигательной активности;
- диета.
Если сустав сильно деформировался, то необходима операция по его восстановлению.
Немаловажную роль играет правильный образ жизни. Детей с диагнозом ювенильный хронический артрит нужно оградить от прививок (кроме манту). Необходимо контролировать их двигательную активность, таким детям нельзя бегать, прыгать и ходить на корточках. Противопоказано гипсование пораженного сустава, а также наложение сдавливающих повязок.
Медикаментозная терапия
Ювенильный хронический артрит у детей лечат такими медикаментами:
- НПВС (нестероидные противовоспалительные средства). Препараты устраняют воспаление и избавляют от болезненных ощущений. Применяют Ибупрофен, Найз и Диклофенак. Первое средство оказывает самое мягкое действие.
- Глюкокортикоиды. Это гормональные препараты, оказывают аналогичное действие, что и НПВС. Чаще всего глюкокортикоиды вводят внутривенно или внутрисуставно. Применяют Преднизолон. Средство противопоказано для детей в возрасте младше 5 лет.
- Иммуносупрессоры. Эти препараты подавляют иммунную систему. Довольно часто при отмене лечения самочувствие ребенка резко ухудшается. Назначают Метотрексан, Сульфасалазин, Лефлуномид.
- Биологические агенты. Это новые препараты в лечении ювенильного артрита. К ним относится Актемра, Хумира, Оренсия и Ремикейд.
Очень часто медикаментозное лечение проводят в период ремиссии, чтобы не допустить развития осложнений.
Нельзя бросать лечение иммуносупрессорами самостоятельно. Препараты можно отметить лишь в условиях стационара после двухлетней ремиссии.
Вспомогательная терапия
ЛФК проводится под контролем тренера. Упражнения нужно делать ежедневно. Детям с ювенильным артритом показано плаванье и езда на велосипеде.

Применяют такие физиотерапевтические процедуры:
- магнитотерапию;
- электрофорез;
- лазеротерапию;
- ИК-излучение;
- лечебные грязи;
- аппликации с парафином;
- криотерапию.
Для восстановления кровообращения и поступления питательных веществ в пораженную область, кроме ЛФК, нужен массаж. Его можно делать только после окончания периода обострения.
Народные средства
Методы народной медицины можно использовать, как вспомогательное лечение и только после разрешения врача.
Облегчат состояние ребенка компрессы с эвкалиптовым маслом или отваром травы чертополоха. Для приготовления отвара залейте 20 г сбора 200 мл кипятка, оставьте на 30 мин.
Сильное воспаление суставов поможет снять отвар багульника. Заварите в 400 мл кипятка 1 ч. л. сухой травы. Прокипятите отвар 20 мин. Затем делайте компрессы на больное место.
Лечение народными средствами редко оказывается эффективным, при обострении не стоит терять время.
Осложнения
Детский ювенильный артрит редко приводит к летальному исходу, если только ребенку вообще не было предоставлено лечение. Но вот вероятность инвалидности очень высока.
Для хронической формы характерна утрата подвижности сустава, деформация хряща и эрозивные разрушения хрящевой ткани.
Пауциартикулярный артрит поражает глазные яблоки, в результате чего у ребенка может значительно упасть зрение. Развивается катаракта или глаукома. В редких случаях ребенок может ослепнуть.
Есть и другие осложнения ювенильного артрита, а именно:
- поражение внутренних органов и систем – сердца, легких, почек и нервной системы;
- нарушение координации;
- изменение походки.
Болезнь очень сильно отражается на эмоциональном состоянии, особенно когда ребенок оказывается в инвалидном кресле. В этот период нужна помощь психолога. Задача специалиста состоит в нормализации психического состояния ребенка, а также в установлении взаимосвязи между родителями и больным. Именно близкие люди должны помогать своему чаду вести нормальный образ жизни и вселять в него оптимизм.
Профилактика

Лечение более чем у 50% пациентов успешное, можно добиться стойкой ремиссии на протяжении 10 лет. К сожалению, около трети больных становятся инвалидами.
Чтобы не допустить такого страшного последствия, родители должны оградить ребенка от факторов, которые могут спровоцировать усугубление артрита, а именно:
- Детей нужно уберегать от переохлаждения, дозировать их пребывание на солнце.
- Необходимо соблюдать гигиену, предотвращать контакт с уличными животными или потенциальными носителям вирусов и инфекций.
- Не допускать сильных физических нагрузок, а также травм.
- Нужно убрать из рациона питания ребенка жирную, жареную, соленую и острую пищу. Диета при артрите должна включать продукты богатые кальцием и фосфором.
Вышеперечисленные меры помогут оттянуть или вовсе затормозить наступление рецидива болезни.
Ювенильный артрит в хронической форме является коварным заболеванием, поскольку после лечения могут снова появиться рецидивы. Чтобы этого не допустить, необходимо постоянно наблюдаться у врача. При ухудшении самочувствия оттягивать лечение нельзя.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про ювенильный артрит у детей
Источник
Ювенильный ревматоидный артрит – это прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
Общие сведения
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.
Ювенильный ревматоидный артрит
Причины
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать:
- перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами);
- травма суставов;
- инсоляция или переохлаждение;
- инъекции белковых препаратов.
Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Патогенез
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов. В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выработка аутоантител – ревматоидных факторов. Входя в состав циркулирующих иммунных комплексов, РФ запускает ряд цепных патологических реакций, приводящих к повреждению синовиальной оболочки и эндотелия сосудов, развитию в них негнойного хронического воспаления экссудативно-альтеративного, а затем пролиферативного характера.
Отмечается образование микроворсинок, лимфоидных инфильтратов, разрастаний грануляционной ткани (паннуса) и эрозий на поверхности суставного хряща, деструкция хряща и эпифизов костей, сужение суставной щели, атрофия мышечных волокон. Прогрессирующее фиброзно-склеротическое поражение суставов возникает у детей с серопозитивным и системным вариантом ювенильного ревматоидного артрита; приводит к необратимым изменениям в суставах, развитию подвывихов и вывихов, контрактур, фиброзного и костного анкилоза, ограничению функции суставов. Деструкция соединительной ткани и изменения в сосудах также проявляются в других органах и системах. Ювенильный ревматоидный артрит может протекать и при отсутствии ревматоидного фактора.
Классификация
Ювенильный ревматоидный артрит — самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых, но отличающаяся от него по суставным и внесуставным проявлениям. Классификация американской коллегии ревматологов (AKP) выделяет 3 варианта ювенильного ревматоидного артрита:
- системный
- полиартикулярный
- олиго- (пауци-) артикулярный (типы I и II). На олигоартрит типа I приходится до 35-40% случаев заболевания, болеют в основном девочки, дебют — в возрасте до 4 лет. Олигоартрит типа II отмечается у 10-15% больных, в основном у мальчиков, начало – в возрасте старше 8 лет.
По иммунологическим характеристикам (наличию ревматоидного фактора) ювенильный ревматоидный артрит подразделяют на серопозитивный (РФ+) и серонегативный (РФ-). По клинико-анатомическим особенностям различают:
- суставную форму (с увеитом или без него) в виде полиартрита с поражением более 5 суставов или олигоартрита с поражением от 1 до 4-х суставов;
- суставно-висцеральную форму, включающую синдром Стилла, синдром Висслера-Фанкони (аллергосептический);
- форму с ограниченными висцеритами (поражением сердца, легких, васкулитом и полисерозитом).
Течение ювенильного ревматоидного артрита может быть медленно, умеренно или быстро прогрессирующим. Существует 4 степени активности ювенильного ревматоидного артрита (высокая — III, средняя — II, низкая – I, ремиссия – 0) и 4 класса заболевания (I–IV) в зависимости от степени нарушения функции суставов.
Симптомы ювенильного ревматоидного артрита
Суставная форма
В большинстве случаев ЮРА начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
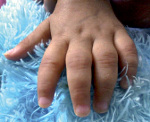
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения.
Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом.
Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнения
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II – спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Диагностика
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза). Критериями ювенильного ревматоидного артрита являются:
- Дебют до 16 лет.
- Длительность заболевания свыше 6 недель.
- Наличие минимум 2-3-х признаков:
- симметричный полиартрит,
- деформации мелких суставов кистей,
- деструкция суставов,
- ревматоидные узелки,
- позитивность по РФ,
- положительные данные биопсии синовиальной оболочки,
- увеит.
Рентгенологическая стадия ювенильного ревматоидного артрита определяется по следующим признакам:
- I — эпифизарный остеопороз;
- II — эпифизарный остеопороз с сужением суставной щели, единичными краевыми дефектами (узурами);
- III — деструкция хряща и кости, многочисленные узуры, подвывихи суставов;
- IV — деструкция хряща и кости с фиброзным или костным анкилозом.
Дифференциальная диагностика проводится с ювенильным анкилозирующим спондилитом, ювенильным псориатическим артритом, реактивным и инфекционным артритом, болезнью Бехтерева, болезнью Рейтера, СКВ, воспалительными заболеваниями кишечника (болезнью Крона, болезнью Уиппла), опухолями костей, острым лейкозом.
Лечение ювенильного ревматоидного артрита
Лечение ЮРА длительное и комплексное, начинается сразу после установления диагноза. В период обострения ограничивается двигательная активность (исключаются бег, прыжки, активные игры), запрещается пребывание на солнце. В питании ограничения касаются соли, белков, углеводов и жиров животного происхождения, сладостей. Рекомендуется пища с высоким содержанием растительных жиров, кисломолочная продукция с низкой жирностью, фрукты, овощи, прием витаминов группы В, РР, С.
Медикаментозная терапия ювенильного ревматоидного артрита включает симптоматические (противовоспалительные) препараты быстрого действия и патогенетические (базисные) средства, физиотерапию:
- в острый период суставного синдрома назначаются НПВС (диклофенак, напроксен, нимесулид)
- при необходимости используют глюкокортикостероиды (преднизолон, бетаметазон) внутрь, местно и внутрисуставно или в виде пульс-терапии.
- назначают базисные препараты-иммунодепрессанты (метотрексат, сульфасалазин).
- важным компонентом терапии ювенильного ревматоидного артрита является ЛФК, массаж, физиопроцедуры (лекарственный фонофорез, грязевые, парафиновые, озокеритовые аппликации, УФО, лазеротерапия) и лечение природными факторами.
Комплексная терапия позволяет снизить потребность в симптоматических препаратах, предупредить прогрессирование, продлить ремиссию и улучшить прогноз ювенильного ревматоидного артрита. При выраженных деформациях суставов и развитии тяжелых анкилозов показано протезирование суставов.
Прогноз и профилактика
Ювенильный ревматоидный артрит является пожизненным диагнозом. При адекватном лечении и регулярном наблюдении ревматолога возможна длительная ремиссия без выраженных деформаций и утраты функции суставов с удовлетворительным качеством жизни (учёба, работа по профессии). Риск обострения может сохраняться многие годы. Более неблагоприятный прогноз при раннем дебюте, непрерывно рецидивирующем течении, РФ+ полиартритной и системной формах ювенильного ревматоидного артрита, приводящих к развитию осложнений, выраженным ограничениям движений в суставах и инвалидизации.
Для профилактики обострений ювенильного ревматоидного артрита нужно избегать инсоляции, переохлаждения, смены климатического пояса, ограничить контакты с инфекционными больными, исключить профилактические прививки и прием иммуностимуляторов.
Источник


