Ювенильный ревматоидный артрит препараты
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) – хроническое воспалительное заболевание суставов, неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет.
Как часто встречается ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит– одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, которое встречается у детей. Заболеваемость ЮРА — от 2 до 16 человек на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮРА в разных странах — от 0,05 до 0,6%. Чаще ревматоидным артритом болеют девочки.
Почему возникает ювенильный ревматоидный артрит?
В развитии ЮРА принимают участие наследственные и средовые факторы, среди которых наибольшее значение имеет инфекция.
Существует множество факторов, запускающих механизм развития болезни. Наиболее частыми являются вирусная или смешанная бактериально-вирусная инфекция, травмы суставов, инсоляция или переохлаждение, профилактические прививки, особенно проведенные на фоне или сразу после перенесенной ОРВИ или бактериальной инфекции. Возможная роль инфекции в развитии ЮРА предполагается, однако она до сих пор окончательно не доказана. Выявлена связь начала заболевания с перенесенной ОРВИ, с проведенной профилактической прививкой против кори, краснухи, паротита. Интересно, что дебют ЮРА после вакцинации против паротита чаще наблюдается у девочек. Известны случаи, когда ЮРА манифестировал после проведения вакцинации против гепатита В. Роль кишечных инфекций, микоплазмы, бета-гемолитического стрептококка в развитии ЮРА большинством ревматологов не признается. Однако известно, что эти инфекции являются причиной развития реактивных артритов, которые могут трансформироваться в ЮРА. Роль вирусной инфекции в развитии хронических артритов менее очевидна. Известно, что более 17 вирусов способны вызывать инфекцию, сопровождающуюся развитием острого артрита (в том числе вирусы краснухи, гепатита, Эпштейн-Барра, Коксаки и др.).
В развитии хронических артритов этиологическая роль вирусов не доказана. Наследственную предрасположенность к ЮРА подтверждают семейные случаи этого заболевания, исследования близнецовых пар, иммуногенетические данные.
Опасен ли ювенильный ревматоидный артрит?
При ЮРА у 40-50% детей прогноз благоприятный, может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Однако, обострение заболевания может развиться спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение заболевания. У детей с ранним началом заболевания и подростков с положительным ревматодным фактором высок риск развития тяжелого артрита, инвалидизации по состоянию опорно-двигательного аппарата. У больных с поздним началом возможна трансформация заболевания в анкилозирующий спондилит. У 15% больных с увеитом возможно развитие слепоты. Смертность при ЮРА очень низка и отмечается при отсутствии своевременного лечения, присоединении инфекционных осложнений или развитии амилоидоза.
Как проявляется ювенильный ревматоидный артрит?
Основным клиническим проявлением заболевания является артрит. Поражение суставов проявляется болью, припухлостью, деформациями и ограничением движений, повышением температуры кожи над суставом. У детей наиболее часто поражаются крупные и средние суставы, в частности коленные, голеностопные, лучезапястные, локтевые, тазобедренные, реже – мелкие суставы кисти. Типичным для ЮРА является поражение шейного отдела позвоночника и челюстно-височных суставов.
Патологические изменения в суставе характеризуются развитием реакций воспаления, которые могут приводить к разрушению хрящевой и костной ткани суставов, сужению суставных щелей (пространства между концами костей, образующих суставы) вплоть до развития анкилозов (сращения суставных поверхностей костей, образующих суставы).
Помимо поражения суставов могут отмечаться следующие внесуставные проявления:
- Повышение температуры тела, иногда до высоких цифр; развивается, как правило, в утренние часы, может сопровождаться ознобом, усилением болей в суставах, появлением сыпи. Падение температуры нередко сопровождается проливными потами. Лихорадочный период может продолжаться недели и месяцы, а иногда и годы и нередко предшествует поражению суставов.
- Сыпь может быть разнообразной, не сопровождается зудом, располагается в области суставов, на лице, груди, животе, спине, ягодицах и конечностях, быстро исчезает, усиливается на высоте лихорадки.
- Поражение сердца, серозных оболочек, легких и других органов. Клиническая картина поражения сердца при ЮРА: боли за грудиной, в области сердца, а в ряде случаев – болевой синдром в верхней части живота; чувство нехватки воздуха, вынужденное положение в постели (ребенку легче в положении сидя). Субъективно ребенок жалуется на чувство нехватки воздуха. У ребенка наблюдается бледность и посинение носогубного треугольника, губ, пальцев рук; раздуваются крылья носа, отеки голеней и стоп. При поражении легких у больных может отмечаться затруднение дыхания, влажный или сухой кашель. При поражении органов брюшной полости беспокоят боли в животе.
- Увеличение лимфатических узлов может отмечаться до 4-6 см в диаметре. Как правило, лимфатические узлы подвижные, безболезненные.
- Увеличение размеров печени, селезенки.
- Поражение глаз типично для девочек с ЮРА младшего возраста. Отмечаются покраснение глаз, слезотечение, светобоязнь, неровный контур зрачка, снижение остроты зрения. В конечном итоге может развиться полная слепота и глаукома.
- Задержка роста и остеопороз являются одним из проявлений ЮРА. Задержка роста особенно выражена при длительном и активном течение заболевания. При остеопорозе отмечается снижение плотности кости и повышение ее ломкости. Он проявляется болями в костях. Одним из тяжелых проявлений остеопорпоза является компрессионный перелом позвоночника.
Как диагностируют ювенильный ревматоидный артрит?
Диагноз ювенильного ревматоидного артрита основывается на результатах осмотра пациента врачом-ревматологом и комплекса лабораторных и инструментальных методов исследования.
Лабораторные и инструментальные методы обследования. Анализ периферической крови (содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов — СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы); анализ иммунологических показателей (концентрация иммуноглобулинов A, M, G, С-реактивного белка, ревматоидного фактора, наличие антинуклеарного фактора — АНФ). Всем больным проводится электрокардиография, ультразвуковое исследование брюшной полости, сердца, почек, рентгенологическое обследование грудной клетки, пораженных суставов, при необходимости позвоночника, кресцово-повздошных сочленений. Также всем детям с поражением суставов проводится обследование на наличие инфекций: бета-гемолитического стрептококка, бактерий кишечной группы (иерсиний, шигелл, сальмонелл), паразитов (токсоплазм, токсокарр и др.), вируса герпеса и цитомегаловируса, хламидий. При появлении трудностей в постановке диагноза проводится иммуногенетическое обследование. При длительном приеме обезболивающих и гормональных препаратов необходимо проведение эзофагогастроскопии. Консультация окулиста и осмотр щелевой лампой показано всем детям с поражением суставов.
Какие существуют методы лечения и профилактики ювенильного ревматоидного артрита?
Лечение ювенильного ревматоидного артрита представляет серьезную проблему и должно быть комплексным, включающим соблюдение режима, диеты, лекарственную терапию, лечебную физкультуру и ортопедическую коррекцию.
Цели терапии ЮРА:
- подавление воспалительной активности процесса
- исчезновение системных проявлений и суставного синдрома
- сохранение функциональной способности суставов
- предотвращение или замедление разрушения суставов, инвалидизации пациентов
- достижение ремиссии
- повышение качества жизни больных
- минимизация побочных эффектов терапии
Медикаментозная терапия ЮРА делится на два вида: симптоматическая (нестероидные противовоспалительные препараты и глюкокортикоиды) и иммуносупрессивная (подавляющая иммунитет). Применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикоидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает разрушения суставов. Иммуноподавляющая терапия приостанавливает развитие деструкции, уменьшает инвалидизацию.
Нестероидные противовоспалительные препараты (НПВП)
У детей наиболее часто используются диклофенак, напроксен, нимесулид, мелоксикам. Лечение только НПВП проводится не более 6-12 нед, до постановки достоверного диагноза ЮРА. После этого НПВП следует обязательно сочетать с иммуноподавляющими препаратами. При длительном применении НПВП или превышении максимально допустимой дозы возможно развитие побочных эффектов.
Глюкокортикоиды
Глюкокотикоиды относятся к гормональным препаратам. Они оказывают быстрый противовоспалительный эффект. Глюкокортикоиды используются для внутрисуставного (метилпреднизолон, бетаметазон, триамсинолон), внутривенного (преднизолон, метилпреднизолон) введения и приема внутрь (преднизолон, метилпреднизолон).
Нецелесообразно начинать лечение больных ЮРА с назначения глюкокортикоидов внутрь. Они должны назначаться при неэффективности других методов лечения. Не рекомендуется назначать глюкокортикоиды внутрь детям до 5 лет (особенно до 3 лет), а также в подростковом возрасте, это может привести к выраженной задержке роста.
Внутривенное введение глюкокортикоидов (пульс-терапия) быстро подавляет активность воспалительного процесса у больных, используется в основном при наличии системных проявлений ЮРА.
Иммуносупрессивная терапия
Иммуносупрессивная терапия занимает ведущее место в лечении ревматоидного артрита. Именно от выбора препарата, сроков назначения, длительности и регулярности лечения часто зависит прогноз для жизни пациента и для течения заболевания. Иммуносупрессивная терапия должна быть длительной и непрерывной, начинаться сразу после установления диагноза. Отменить препарат можно в том случае, если больной находится в состоянии клинико-лабораторной ремиссии не менее 2 лет. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Основными препаратами для лечения ЮРА являются метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания. Они отличаются высокой эффективностью, достаточно хорошей переносимостью и низкой частотой вызываемых побочных эффектов даже при длительном (многолетнем) приеме.
Циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮРА достаточно редко в связи с высокой частотой тяжелых побочных эффектов. Гидроксихлорохин, D-пеницилламин, соли золота практически не применяются в связи с недостаточной эффективностью.
При лечении иммунодепрессантами проводится контроль общего анализа крови (содержания эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы) — 1 раз в 2 недели. При снижении количества лейкоцитов, эритроцитов, тромбоцитов ниже нормы, при повышении уровня мочевины, креатинина, трансаминаз, билирубина выше нормы – иммунодепрессанты отменить на 5-7 дней, после контрольного анализа крови, при нормализации показателей – возобновить приём препарата.
Биологические агенты
Последние достижения науки позволили создать новую группу лекарств – так называемых биологических агентов. К ним относятся: инфликсимаб, ритуксимаб. Данные препараты являются высоко эффективными для лечения определенных вариантов течения ЮРА. Лечение этими препаратами должно проводиться только в специализированных ревматологических отделениях, сотрудники которых имеют опыт применения подобных лекарственных средств.
Хирургическое лечение
Хирургическое лечение показано при развитии выраженных деформаций суставов, затрудняющих выполнение простейших повседневных действий, развитии тяжелых анкилозов. Основным хирургическим вмешательством является протезирование суставов.
КАК ПРЕДОТВРАТИТЬ ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ?
Предотвратить развитие ЮРА невозможно в связи с отсутствием данных о причинах его возникновения.
Для предотвращения развития обострений заболевания необходимо соблюдение следующих правил:
- Избегать инсоляции (нахождения на открытом солнце, независимо от географической широты).
- Избегать переохлаждения.
- Стараться не менять климатический пояс.
- Уменьшить контакты с инфекциями.
- Исключить контакт с животными.
- Больным ЮРА противопоказано проведение любых профилактических прививок (кроме реакции Манту) и использование всех препаратов, повышающих иммунный ответ организма (ликопид, тактивин, полиоксидоний, иммунофан, виферон, интерферон и других).
Источник
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.

Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Причины и механизм развития
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами (Эпштейна—Барра, Коксаки, парвовирусом).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Классификация
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
1. Системный.
2. Полиартикулярный:
- серопозитивный;
- серонегативный.
3. Олигоартикулярный:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Клиника системного ЮРА
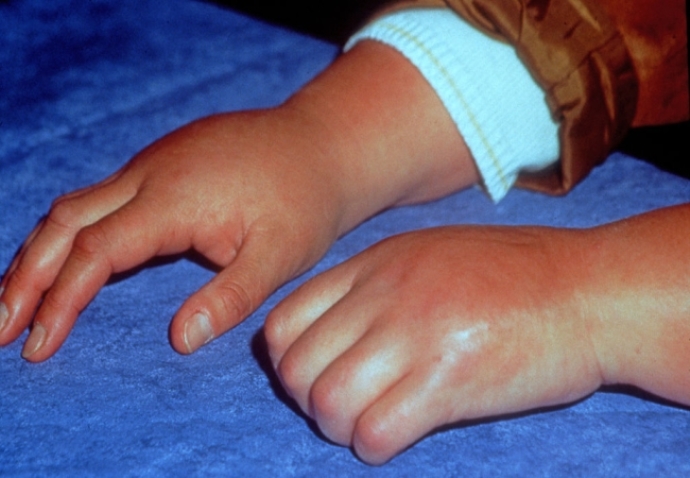
Этот вариант болезни еще называется болезнью Стилла. Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
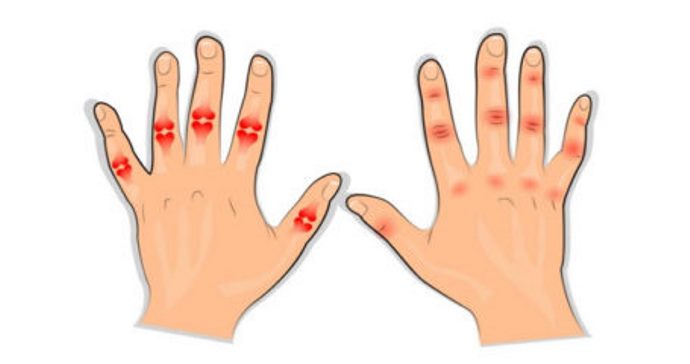
Клиника полиартикулярного ЮРА
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
- серопозитивный;
- серонегативный.
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет.
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры, деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Клиника олигоартикулярного ЮРА
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы, часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово-подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит.
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация.
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLADR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Инструментальная диагностика
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лекарственное лечение
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Хирургическое лечение
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Прогноз
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации.
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
Источник


