Как лечить позвоночник при ревматоидном артрите
Ревматоидный артрит позвоночника — это тяжелое системное заболевание, характеризующееся поражением позвоночника, а именно хрящевой прослойки, суставных поверхностей и связочного аппарата. Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Каковы причины болезни?
По поводу возникновения данного заболевания до сих пор идут споры среди ученых всего мира. В настоящее время выделяют несколько основных причин:
- Наследственность. Нарушение в хромасомном наборе приводит к передачи заболевания от поколения к поколению.
- Сбой в иммунной системе. В связи с нарушением иммунитета происходит нарушение гомеостаза организма, при этом специальные клетки, которые выполняют охранительную функцию, начинают атаковать собственные среды, а именно, соединительную ткань в организме человека, это лежит в основе аутоиммунного процесса
- Инфекции. Воздействие на организм некоторых вирусов (например, вирус Эпштейна-Барра, цитомегаловирус, вирус краснухи и герпеса) является катализатором для возникновения ревматоидного артрита.

Структура вируса Эпштейна-Барра
Классификация ревматоидного артрита позвоночника.
Существует несколько классификаций ревматоидного артрита позвоночника, рассмотрим основные из них.
В зависимости от распространённости воспаления:
- Моноартрит – локализация воспаления между двумя соседними позвонками (одна область поражения)
- Олигоартрит – в воспаление вовлекаются 2 межпозвоночных сочленения
- Полиартрит – поражаются больше 2-х суставов позвоночника (генерализованная форма)
В зависимости от лабораторных показателей крови (ревматоидного фактора):
- Серонегативный – отсутствие в крови или синовиальной жидкости ревматоидного фактора (20 %)
- Серопозитивный – наличие в крови или синовиальной жидкости ревматоидного фактора (80%)
В зависимости от локализации воспаления в позвоночнике:
- Артрит шейного отдела позвоночника;
- Артрит грудного отдела;
- Артрит поясничного и крестцового отделов.
В зависимости от рентгенологической картины выделяют 4 стадии:
- Начальная. Характеризуется началом разрушения сустава и развитием остеопороза.
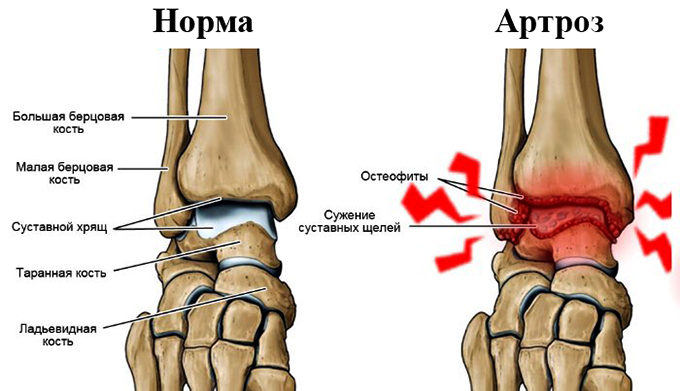
- Характеризуется сужением межсуставных щелей и признаками остеопороза.
- Присоединяются образование эрозий и наростов на костной и хрящевой тканях.
- Характеризуется сращением межпозвоночных промежутков, т.е. образованием анкилоза.
Симптоматика и физические изменения в суставах.
Клинические проявления болезни различны и включают себя не только поражения позвоночного тракта, но и других систем и органов. Также заболевание характеризуется не только местными изменениями в суставах, но и ухудшением общего состояния организма.
Начальный этап артрита позвоночника включает в себя следующие симптомы:
- Повышение температуры тела (до 37,8-38,5);
- Боли в глазах, в лобной области, головные боли;
- Общая слабость, быстрая утомляемость;
- Резкое снижение массы тела, потеря аппетита;
- Тошнота и рвота, головокружение;
- Слабость и спазм в мышцах.
Также уже вначале заболевания артритом появляется болезненность в пораженных отделах позвоночника. Боль начинается с утра, сопровождается скованностью и затруднением в движениях. После двигательной активности болезненные ощущения стихают.
Поражение каждого отдела позвоночника имеет свои особенности:
- Шейный отдел – интенсивные головные боли, головокружение. Возможно онемение мышц рук, кистей, груди. Затруднение движения в шеи. Является наиболее распространённым местом поражения.
- Грудной отдел – периодические боли в груди, схожие с болями при межреберной невралгии. Возможно затруднение дыхания, уменьшение экскурсии грудной клетки, одышка. Со временем возникает чувство онемения в верхних конечностях.
- Поясничный отдел – резкие продолжительные боли в проекции седалищного нерва (люмбоишалгия), порезы и чувства онемения в нижних конечностях, ягодицах. На поздних стадиях присоединяется нарушение работы пищеварительного тракта, мочевыводящей системы.
Помимо суставов ревматоидный артрит также поражает другие системы и органы:
- Кожа: появление плотных безболезненных узелков, сухость, шелушение
- Кровеносные сосуды: хрупкость, увеличение проницаемости сосудистой стенки, васкулиты и тромбоваскулиты. На поздних стадиях присоединяется поражение средних и крупных сосудов
- Сердце: уменьшение сократительной функции сердца, миокардиодистрофия, перикардит. Клинически проявляется нарушению сердечного ритма, слабыми болями в области сердца, патологическими шумам
- Почки: на поздних стадиях развивается амилоидоз (отложение белка — амилоида), гломерулонефрит
- Легкие: пневмонии, плеврит, образование ревматоидных узелков на гортани и плевре, легочная гипертензия
- Печень: гепатоз, амилоидоз, некроз гепатоцитов и, как следствие, цирроз печени.
- Нервная система: различные невропатии с ощущениями жжение, боли. Возможны судороги вплоть до потери сознания
- Пищеварительная система: амилоидоз, атрофические изменения, образование язв, колиты и энтериты.
При обнаружении первых симптомов болезни (утренняя скованность в конечностях, боли в позвоночнике) необходимо пройти обследование у врача-терапевта или врача-ревматолога.
Диагностика ревматоидного артрита позвоночника.
Диагностика начальных стадий аутоиммунного заболевания часто затруднительна. С присоединением типичных симптомов болезни, типичной лабораторной и рентгенологической картин, постановка диагноза не вызывает трудностей. При обнаружении первых симптомов болезни необходимо обратиться к врачу — терапевту, который, в свою очередь, при подозрении на аутоиммунное заболевание, направит к ревматологу. Обязателен осмотр невролога, травматолога, хирурга.
При обнаружении первых симптомов болезни необходимо обратиться к врачу — терапевту, который, в свою очередь, при подозрении на аутоиммунное заболевание, направит к ревматологу. Обязателен осмотр невролога, травматолога, хирурга.
Диагностика при артрите позвоночника складывается из нескольких частей:
1) Лабораторные исследования:
- Общий анализ крови: СОЭ (увеличение свидетельствует о воспалении), лейкоциты (увеличение свидетельствует об иммунных нарушениях ), также смотрят тромбоциты, гемоглобин, эритроциты.
- Биохимический анализ крови: ревматоидные пробы (С-реактивный белок, Ревматоидный фактор и др.), Иммуноглобулины А, М, G, сиаловые кислоты, серомукоид ( маркеры воспаления), также смотрят протеины, АЛТ, АСТ, КФК, КФК-МВ.
Наличие антицетруллиновых антител (тест АЦЦП) является маркером ревматоидного артрита.
- Анализ синовиальной жидкости может указывать на аутоиммунный характер заболевания. Наличие протеиновых комплексов, увеличение количества белка, снижение уровня глюкозы свидетельствует о ревматической природе заболевания. Жидкость при этом желтоватая, мутная с пониженной вязкостью.
2) Инструментальные методы исследования:
- Сцинтиграфия – радиоизотопный метод лечения, позволяющий определить воспалительные процессы в организме.
- Рентгенография – метод выбора, позволяющий определить не только стадию процесса, но и костные деформации: эрозии, остеопороз, анкилоз, наросты. Для определения стадии процесса разработаны специальные методы (по Шарпу, Ларсену).
- Артроскопия – микроскопическое исследование суставов. Данное исследование также позволяет взять материал для гистологического исследования.
- Магнитно-резонансная и компьютерная томография — один из современных методов исследования и определения объема поражения. Позволяет определить стадию, эрозии, наросты.
- Ультразвуковая диагностика – дополнительный метод исследования, позволяющий оценить состояние внутренних органов и распространённость аутоиммунного процесса.
Лечение артрита позвоночника.
В лечении артрита позвоночника важную роль играет комплексный подход. Ведь только грамотное сочетание терапии, физических упражнений, массажа позволяет не только остановить болезнь, но и вернуть пациента к полноценному образу жизни.
Для полноценного лечения артрита, помимо использования медикаментов, необходимо придерживаться здорового образа жизни: исключить алкоголь и табакокурение, заниматься лечебно-оздоровительной физкультурой, контролировать вес и придерживаться диеты.
Лечение условно можно разделить на несколько видов:
Консервативное
Общая терапия включает назначение следующих групп препаратов:
- Противовоспалительные средства (диклофенак, мелоксикам, лорноксикам) позволяют снимать боль и уменьшают воспаления.

- Гормональные средства — кортикостероиды (преднизолон, метипред, делагил) применяются в острой фазе заболевания, уменьшают воспалительный процесс.

- Иммуносупрессивные средства (метотрексат, имуран) оказывают противовоспалительно действие, а также ослабляет аутоиммунную атаку на ткани организма.

- Местная терапия (мази, компрессы) применяется для снятия болевых ощущений, уменьшения отека и воспаления. По показаниям также проводится внутрисуставное введение препаратов (дипроспан, гидрокортизон).

Дополнительные методы лечения
С наступлением ремиссии артрита позвоночника рекомендуется проходить курсы массажа, заниматься лечебно — оздоровительной гимнастикой, плаванием, больше бывать на свежем воздухе. Хорошие результаты можно достичь с применением физиопрцедур: лазерная и магнитная терапия, парафиновые ванны, электрофорез, рефлексотерапия.
Оздоровительная гимнастика (Видео)
Лечение артрита народной медициной.
Народные методы лечения, в дополнении к традиционной медицине, позволяют снизить болевые ощущения, уменьшить воспаление.
- Жжение и болезненность в спине поможет уменьшить согревающие мази на основе красного перца, горчицы, камфоры и глицерина. Затем втирают содержимое в болезненный участок, накрывают пленкой и укутывают шерстяным платком.
- Компресс с медом обладает противовоспалительной активностью. Для его приготовления нужно смешать сок алоэ, 100 гр. меда и 100 гр. водки. Ингредиенты смешать, намочить марлю и приложить к пораженному артритом отделу позвоночника, оставить на ночь.
- Травяные настои подсолнечника, сельдерея хорошо помогают снять воспаления. Сухие травы заливают кипятком и настаивают в течение 1-2 часов. Принимают отвар 2 раза в день по 100 мл.
Несмотря на широкое применение и эффективность народной медицины, для диагностики и ревматоидного артрита позвоночника необходима консультация терапевта, ревматолога, травматолога. Только специалисты могут назначить грамотную диагностику и оптимальное лечение.
Лечебная гимнастика для позвоночника.
Ежедневные занятия гимнастикой в период ремиссии заболевания позволяют улучшить самочувствие, сделать суставы более подвижными и гибкими.
Упражнения на растяжения позвоночника помогают болезненные ощущения, улучшить подвижность и кровообращение в пораженных суставах. Благоприятное действие оказывают занятия пилатесом, йогой с подбором индивидуальной программы. Пешие прогулки, бег трусцой, плавание, скандинавская ходьба также благотворно влияют как на пораженный позвоночник, так и на организм в целом. Тренировки 1-2 раза в неделю можно довести до 4-5 разовых занятий.
Вот несколько упражнения, которые позволят уменьшить болезненность и снизят нагрузку на позвоночник:
- Упражнение «лодочка». Лежа на животе, руками обхватываем голеностопный сустав и совершаем покачивания вперед-назад. Совершаем 2 подхода по 15 раз.

- Поза эмбриона. Лежа на спине, обхватываем колени руками и подтягиваем их к груди, отрывая от пола низ спины. «Застываем» в таком положении на 15-20 сек. Совершаем 2 подхода по 10 раз.
- В положении стоя, наклоняясь вперед, стараемся дотронуться ладонями до пола, при этом, не сгибая коленей. Спина должна быть расслаблена. Выполняем упражнение постепенно, без резких движений. Совершаем 3 подхода по 10 раз

- Встаем спиной к стене. Голова, лопатки и ягодицы должны касаться стены. Поднимаем руки и прикладываем тыльную сторону рук к стене на уровне глаз. Затем, сохраняя эту позу, двигаем руки вверх над головой, локти при этом должны быть прижаты к стене, руки держим над головой. После этого принимаем начальное положение. Совершаем 2 подхода по 10 раз.
- Лежа на бок, вытягиваем ноги, тело при этом приподнято, делаем упор на руки. Бедро, которое находится сверху попеременно закидывать вперед-назад. Совершаем 2 подхода по 10 раз.

Прогноз заболевания
Существуют факторы, по которым можно предположить прогноз ревматоидного артрита. Медленное течение болезни, возраст начала заболевания артритом больше 40-45 лет, редкие эпизоды обострения (не больше 1-3 в год) могут свидетельствовать о благоприятном прогнозе заболевания. При условии выполнения всех рекомендаций врача.
Если же обострения болезни возникают часто, ревматоидный артрит перешел на несколько отделов позвоночника, а также другие органы и ткани (сердце, почки, легкие, печень), при этом в лабораторных показателям обнаруживаются высокие цифры воспалительных маркеров, можно сделать вывод о неблагоприятном течении болезни. При этом высока вероятность потери трудоспособности и летального исхода заболевания.
Источник
Ревматоидный артрит позвоночника – это хроническое воспалительное заболевание, характеризующиеся поражением соединительной ткани позвоночника, которая представлена суставными поверхностями между позвонков, хрящевыми прослойками и связочным аппаратом суставов позвоночника.
Заболевание характеризуется также системным поражением организма, т. е кроме суставов позвоночника в патологический процесс вовлекаются кожа, мышцы, кровеносные сосуды, селезенка, легкие, сердце, почки, желудочно-кишечный тракт, глаза, нервная система.
Заболевание распространено на всей территории земного шара, во всех климатических зонах частота встречаемости данной патологии приблизительно одинаковая и составляет от 0,6 до 1,3%. Чаще болеют женщины по сравнению с мужчинами, это соотношение достигает 4:1. Возраст таких больных варьирует от 20 до 50 лет.
Прогноз заболевания складывается из ряда признаков.
Благоприятные признаки:
- мужской пол;
- первые признаки заболевания появляются после 40 лет;
- острое начало воспалительного процесса.
Неблагоприятные признаки:
- заболевание начинается постепенно;
- вовлечение в процесс всех отделов позвоночника;
- выявление в крови высоких цифр воспалительных изменений.
Даже при правильно подобранном и своевременно начатом лечении ревматоидного артрита позвоночника, при наличии неблагоприятных факторов наступает летальный исход.
Причины возникновения ревматоидного артрита позвоночника
Существует несколько теорий, согласно которым развивается данное заболевание:
- нарушение иммунитета человека, вследствие которого происходит дисбаланс защитной системы организма, и клетки, которые вырабатываются для борьбы с вирусами и бактериями начинают уничтожать соединительную ткань в организме здорового человека, этот процесс называется аутоиммунная агрессия;
- наследственная предрасположенность (передача заболевания от больных родителей к детям);
- инфекционные причины, вследствие воздействия ряда вирусов (например, вирус Эпштейна-Барра).
Классификация ревматоидного артрита позвоночника
В зависимости от количества пораженных суставов выделяют:
- моноартрит (поражение одного сустава в позвоночнике);
- олигоартрит (поражение двух суставов);
- полиартрит (поражение больше чем двух суставов).
По лабораторным характеристикам выделяют:
- серонегативный артрит (в крови не регистрируется ревматоидный фактор);
- серопозитивный артрит (в крови регистрируется ревматоидный фактор).
По течению заболевания выделяют:
- быстропрогрессирующее течение;
- медленно прогрессирующее течение.
По степени активности процесса выделяют:
- I – низкую степень;
- II – среднюю степень;
- III – высокую степень;
- Ремиссию.
Стадии по рентгенологическим данным:
- I – вокруг пораженного сустава формируется остеопороз (разрушение костной ткани);
- II – наличие остеопораза и сужение межсуставной щели;
- III – наличие остеопророза, сужения суставной щели и появление узур (эрозий и костных выростов в области пораженных суставов);
- IV – наличие остеопороза, сужение суставной щели, узур и анкилоза (сращение двух костей которые формируют сустав).
По функционированию суставов выделяют:
- O – функциональная способность больного сохранена;
- I – сохранена профессиональная способность;
- II – утрачена профессиональная способность;
- III – утрачена способность к самообслуживанию.
Симптомы ревматоидного артрита позвоночника
Заболевание начинается постепенно с общеклинических проявлений:
- повышение температуры тела;
- слабость;
- снижение аппетита;
- головная боль;
- головокружение;
- тошнота.
Затем постепенно начинают проявляться поражение суставов позвоночника:
- боли в пораженных отделах позвоночника (шейном, грудном, поясничном);
- нарушения двигательной функции (поворотов и наклонов головы, туловища), которое наступает после ночи рано утром, проявляется ощущением скованности в позвоночнике, которая постепенно проходит к обеду, а в тяжелых случаях заболевания, скованность может длиться до вечера;
- интенсивные головные боли, обморочные состояния при поражении в шейном отделе позвоночника;
- одышка, боли при вдохе и выдохе, онемение, покалывание пальцев рук при поражении в грудном отделе позвоночника;
- нарушение работы органов малого таза (стула, мочеиспускания), боли в ягодичной мышце и по задней поверхности бедра, онемение, покалывание пальцев ног при патологическом процессе в пояснично-крестцовом отделе позвоночника.
Поражение органов вне суставов позвоночника:
- Кожа – сухость, утончение кожных покровов, снижение температуры, посинение кистей и стоп. На коже появляются ревматоидные узелки – не болезненные, круглые, плотные образования розовато-желтоватого цвета от 2 мм до 2 см в диаметре.
- Мышцы – боли, а затем со временем атрофия мышц.
- Поражение кровеносных сосудов – сосудистые звездочки на коже, сыпь, кровоизлияния на теле, носовые, маточные кровотечения.
- Селезенка – увеличение размера, болезненность в левом подреберье.
- Анемия – снижение эритроцитов и гемоглобина в крови.
- Поражение легких – боли в грудной клетке, одышка, скопление жидкости в плевральной полости.
- Поражение сердца – боли в области сердца, нарушение ритма сердца.
- Поражение почек – боли в области поясницы, отеки нижних конечностей и лица.
- Поражение желудочно-кишечного тракта – тошнота, рвота, вздутие, боли в животе, желудочные кровотечения.
- Поражение глаз – усиление сосудистого рисунка глаза, кровоизлияния, снижение зрения.
- Поражение нервной системы – чувство жжения, ползанья мурашек, боли по телу. Повышение потоотделения, снижение или повышение температуры тела. Судороги, потеря сознания.
Выявление степени активности ревматоидного артрита позвоночника
| ПризнакиАктивность | 1 | 2 | 3 | |
|---|---|---|---|---|
| Интенсивность боли (определяется по условной шкале от 0 до 10, где 10 самая интенсивная боль) | 1 – 3 | 4 – 6 | 7 – 10 | |
| Продолжительность утренней скованности в минутах | 15 – 30 | 30 – 60 | До 12 часов | В течении дня |
| Число болезненных суставов | До 3 | 4 — 6 | Более 6 | |
| Число внесуставных органов, которые вовлечены в процесс поражения | 1 – 3 | Более 3х | ||
| Количество гемоглобина в крови, г/л | Более 130, при норме 120 – 150 | 129 – 120 | 119 – 110 | Менее 109 |
| Скорость оседания эритроцитов (СОЭ), мм/ч | Менее 10, при норме 1 – 10 | 11 – 20 | 21 – 40 | Более 40 |
| С-реактивный белок | Менее 1,0, при норме – 0 | 1,1 – 1,5 | 1,6 – 2,0 | Более 2х |
Диагностика ревматоидного артрита позвоночника
- Общий анализ крови.
- Общий анализ мочи.
- Глюкоза крови.
- Биохимические исследования (общий и прямой билирубин, общий белок, и его фракци, уровень трансаминаз – АЛТ, АСТ, щелочная фосфатаза, тимоловая проба, мочевина, креатинин).
- Исследование белковых фракций (протеинограмма).
- Ревматологические пробы (ревматоидный фактор, С-реактивный белок, фибриноген).
- Исследование сыворотки крови (иммуноглобулины А, М, G).
- Инструментальные исследования:
- рентгенография позвоночника;
- КТ (компьютерная томография) позвоночника;
- МРТ (магнитно-резонансная томография) позвоночника;
- УЗИ (ультразвуковое исследование) позвоночника.
- Осмотр специалистов:
- терапевта;
- невропатолога;
- травматолога;
- ревматолога.
Лечение ревматоидного артрита позвоночника
Нестероидные противовоспалительные препараты:
- диклофенак (диклоберл, диклак) по 3,0 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- мелоксикам (мовалис, ревмоксикам) по 1,5 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- лорноксикам (ксефокам) 16 мг внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней.
Инъекционные препараты сочетают с приемом таблетированных форм:
- ибупрофен (имет, ибуфен) 200 мг 1 таблетка вечером;
- нимесулид (нимид, найз) 200 мг 1 таблетка или пакетик вечером;
- диклофенак (диклоберл, диклак) 75 мг 1 капсула вечером.
Гормональные препараты:
- преднизолон 30 – 40 мг/ в сутки;
- целестон по 2 – 4 мг в сутки;
- метипред 1000 мг на 150 мл изотонического раствора натрия хлорида внутривенно капельно 3 дня подряд.
Препараты хинолинового ряда:
- делагил в ампулах по 5 мл 5% раствора, в таблетках по 0,25г. Препарат вводят внутримышечно или в виде таблеток 2 раза в сутки в течении 14 дней. Затем по 1 таблетке назначают на длительное время.
- плаквенил таблетки по 0,2 г 1 таблетка 2 раза в сутки 10 – 14 дней с переходом на однократный прием в течении длительного времени.
Препараты золота:
- кризалон 2,0 мл 5% суспензии, в 1 мл препарата содержится 17 мг золота. Вводится внутримышечно по 8,5мл 1 раз в неделю, а затем по 1 – 2мл 1 раз в 2 – 4 недели. Курс лечения 5 – 10 лет.
- тауредон – ампулы по 0,5, 10, 20, 50 мг. Препарат вводят внутримышечно 2 раза в неделю, начальная доза 10мг, через каждый месяц дозу поднимают на 10 мг. При наличии положительного эффекта дозу начинают снижать и затем полностью прекращают прием препарата.
Цитостатические иммунодепрессанты:
- метотрексат в дозе 7,5 мг 1 раз в неделю;
- азатиопри, имуран в дозе 150 мг в сутки до получения положительного лечебного эффекта, затем дозу снижают до 50 мг в сутки.
Сульфаниламидные препараты (сульфасалазин, салазодин) по 1,0 г в сутки.
Местное лечение
- Внутрисуставное введение препаратов:
- дипроспан по 0,5 мл 3 – 4 введения;
- гидрокартизон по 5 мг 4 – 5 введений.
- Апликации на область пораженного позвоночника с анальгином, гепарином, эуфилином ежедневно по 25 – 30 минут. Курс процедур 8 – 10 дней;
- Ультрафиолетовое облучение пораженных позвонков;
- Магнитотерапия;
- Наложение парафина.
Осложнения ревматоидного артрита позвоночника
- косметические дефекты на коже;
- полная утрата двигательной функции позвоночника;
- сердечно-сосудистая недостаточность;
- легочная недостаточность;
- почечная недостаточность;
- полная потеря зрения.
Профилактика ревматоидного артрита позвоночника
На данном этапе изучения данного заболевания меры профилактики не разработаны.
Источник