Как лечить простуду у детей с артритом
Содержание:
Самым распространенным детским заболеванием является простуда, к которой любая мама должна быть всегда готова. Нужно точно знать, что надо предпринять в случае возникновения подобной ситуации.
Что нужно сделать, если у ребенка были обнаружены признаки простуды?
Не стоит себя постоянно утешать тем, что вся проблема заключается в режущихся зубах. К болезни нужно отнестись серьезно, потому что в 95% случаев простуда вызвана вирусной инфекцией, а режущиеся зубы снижают иммунитет. Поэтому следует немедленно лечить малыша, а не ждать осложнений.
1 Обязательно вызвать врача. Консультация потребуется в любом случае, независимо от серьезности заболевания. Нужно понимать, что для грудных детей простой насморк – достаточно опасное заболевание.
2 Надо подложить ребенку подушку повыше, потому что при низком расположении головы есть вероятность удушья. В помещении должен быть теплый и влажный воздух.
3 Если температура тела поднялась до 38 градусов, то ребенка нужно растереть легким раствором уксуса (ложка на литр воды), сделать клизму.
4 При насморке и кашле рекомендуется делать растирания спины, груди, шеи, голеней, стоп растворами с эвкалиптовым маслом.
5 Полезны лечебные ванны с растительными препаратами на 10-20 минут. Температура воды – около 38 градусов. После ванны малыша надо укутать и уложить.
6 Неплохо поделать и компрессы с подогретым маслом. Маслом нужно пропитать ткань, наложив сверху полиэтилен, завернуть шерстяным шарфом на пару часов.
7 Сиропы от кашля можно принимать детям в возрасте от 6 месяцев и старше (по рекомендации врача). Нужно помнить, что есть два типа кашля – сухой и мокрый, поэтому препараты должны соответствовать типу заболевания.
«Доктор Тайсс» – применяется при кашле с трудным отделением мокроты.
«Доктор Мом» – применяется в случае першения в горле, судорожном и раздражительном кашле. В составе содержит шафран, солодку, базелик.
«Бронхикум» – содержит мед, тимьян, шиповник и другие травы.
«Туссамаг» – применяется при сухом кашле.
8 Помогают также и ингаляции. В комнате ребенка неподалеку от кроватки нужно поставить кастрюлю с горячей водой, вылить в нее раствор для ингаляций. Требуется, чтобы ребенок дышал парами 1-2 часа. В крайнем случае, можно положить у изголовья дольку чеснока.
9 Ребенок должен много пить: морс, компот, чай с шиповником и лимоном.
Неплохо при простуде помогают и процедуры с горчицей. Если у малыша кашель и насморк, то нужно надеть на него хлопчатобумажные носки, после чего в другие носки насыпаем горчичный порошок и надеваем их поверх первых. Третьи носки – шерстяные.
Кроме того, надо проконсультироваться с врачом относительно укрепляющих средств и витаминов.
Лечение простуды у детей народными средствами
Многие родители к простуде относятся как к чему-то неизбежному и ничего не предпринимают, чтобы ее вылечить. Они уверены, что даже без лечения простуда рано или поздно (максимум – через неделю) исчезнет. Но справиться с болезнью можно без особого труда, если начать лечить ее с самого начала и не позволить развиваться. Помимо этого, необязательно сразу давать ребенку множество таблеток и сиропов, потому что есть множество других проверенных методов лечения.
Народная медицина предлагает массу средств и рецептов против простуды, но далеко не все из них можно использовать при лечении простуды у ребенка.
Сборы и травы при простуде у ребенка
1 Трава пустырника и корень цикория, измельченный в порошок, в соотношении 1:1. На 1 стакан кипятка заварить чайную ложку смеси и оставить на 1 час. Употреблять по половине стакана трижды в день за полчаса до еды детям не старше 3 лет. Помогает при простуде.
2 Отличное жаропонижающее средство: столовую ложку измельченного листа лопуха заливаем стаканом кипятка, настаиваем в закрытой посуде на водяной кипящей бане в течение 15 минут, охлаждаем при комнатной температуре, процеживаем. Принимать следует по столовой ложке подогретого настоя после еды 4-6 раз в день. Если болит горло, то этим настом нужно полоскать несколько раз в день.
3 Одуванчик обладает великолепным жаропонижающим, противовоспалительным и потогонным действием. Чайную ложку измельченной травы или корней заливаем стаканом кипятка, настаиваем в течение 30 минут на водяной бане, процеживаем. Ребенку следует давать по столовой ложке через час после еды 4-6 раз в день. Ребенок должен быть старше 3-х лет.
4 При сильном насморке хорошо помогает морс из малины или земляники. Также можно делать паровые ингаляции: в тарелку наливаем немножко кипящего отвара и даем ребенку подышать, накрыв его голову махровым полотенцем. Морс нужно принимать 2-3 раза в день, после еды и по одному стакану. Ингаляции делают по 2-3 раза в день и на ночь. До 3-х лет ингаляции лучше не проводить.
5 Настаиваем две ложки сухих или 100 г свежих ягод малины в стакане кипятка. Через 15 минут добавляем столовую ложку меда, мешаем. Принимать нужно перед сном как потогонное средство. Маленьким детям с осторожностью, потому что малина может вызвать аллергию.
При простуде также хорошо помогает чай из липовых цветков.
Стоит ли обращаться к врачу при простуде у ребенка?
Если спустя несколько дней после заболевания состояние ребенка не улучшилось, а симптомы все еще проявляются, то нужно вызвать врача. Кроме того, надо немедленно обращаться за медицинской помощью, если у малыша рвота, дрожь, озноб, жар, сухой кашель и утомляемость. Это может быть признаками какого-то серьезного заболевания. Кроме того, если у ребенка астма, диабет или другое хроническое заболевание, то следует обязательно проконсультироваться с врачом о допустимых для принятия лекарствах, способах поддержания здоровья.
Симптомы простуды у детей
Практически всегда симптомы простуды у детей выражены достаточно ярком, поэтому не составит труда их вовремя распознать:
- Ребенок постоянно чихает;
- Сильный насморк, который появился с первого дня болезни. Течение из носа довольно обильное;
- Небольшое повышение температуры. При простудных заболеваниях температура практически никогда не поднимается выше 38.5;
- Ухудшение аппетита;
- С первых дней болезни и во время лечения присутствуют боли в горле и кашель;
- Ребенок заметно утомлен и ослаблен, неактивен и вял.
Симптомы могут проявляться не сразу, а постепенно, но уже при первом их появлении нужно обратиться к врачу и начать лечение простуды.
Профилактика простуды и ОРВИ у детей
Можно выделить несколько достаточно простых правил, помогающих избежать ОРВИ.
Путь инфекции может преградить обычная марлевая повязка, которая сможет защитить ребенка в местах скопления людей. Не стоит забывать, что повязка будет выполнять свои функции только в течение пары часов, после чего ее необходимо сменить на свежую.
Исследования доказали, в течение одного дня человек прикасается руками сотни раз с отделениями из глаз, рта и носа. Дверные ручки, рукопожатия, поручни – все это великолепный путь передачи инфекции. Через руки инфекция попадает в глаза, ротовую полость, нос. Поэтому лучше всего вообще отказаться от рукопожатий, особенно в период эпидемии какого-либо вирусного заболевания. Кроме того, необходимо руки мыть настолько часто, насколько это возможно. Это касается не только детей, но и взрослых.
Для профилактики заболевания ОРВИ и гриппом крайне важно свести к минимуму или вовсе исключить контакты с больными людьми. Не стоит допускать ребенка в места большого скопления людей, а также по минимуму пользоваться общественным транспортом. Но очень полезны будут прогулки в лесу на свежем воздухе.
Для профилактики ОРВИ и простуды у детей из традиционных лекарственных средств можно порекомендовать различные иммуномодулирующие препараты, снижающие риск заболевания даже при постоянном посещении ребенком детского сада и иных многолюдных мест.
Полезные статьи:
Source: neprostudis.ru
Читайте также
Вид:


Источник
Острые респираторные заболевания у большинства людей протекают в легкой форме, не вызывая осложнений. Однако в некоторых случаях инфекция проникает в кровоток и поражает другие системы организма: сердце, легкие, почки. Иногда у пациентов развивается неприятное осложнение: артрит после ОРВИ.
Причины развития артрита после ОРВИ
Причиной заболевания суставов и разрушения хрящей может стать инфекция
Недавно перенесенные острые вирусные болезни , такие, как ОРВИ и грипп, являются основными факторами, провоцирующими артрит. Заболевание может развиться на любой стадии течения инфекции и даже через некоторое время после излечения. Через 10—14 дней появляются первые признаки. Артрит после ОРВИ у детей и взрослых— вторичная патология. Факторами, повышающими риск развития реактивного артрита после ОРВИ, могут стать:
- иммунные сбои;
- травмы;
- нарушенный обмен веществ;
- дефицит витаминов;
- хронический тонзиллит;
- наследственная особенность.
В патогенезе артрита главная роль отводится нарушению работы иммунной системы. Заболевание имеет воспалительный характер.
Проявления артрита у детей
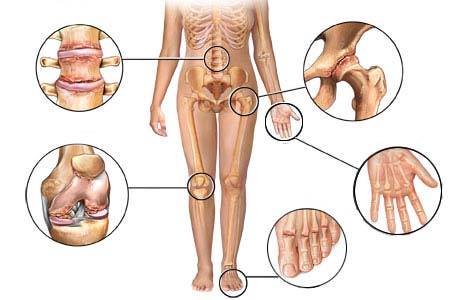
У детей артрит, спровоцированный инфекционной патологией, обычно развивается очень быстро, протекает остро, сопровождаясь яркой симптоматикой, но так же быстро проходит, как правило, не вызывая осложнений. В среднем клинические проявления заболевания сохраняются в течение 10-15 дней. Воспаление может затрагивать плюснефаланговые суставы, колени, тазобедренные сочленения, голеностопы, ступни и кисти. Поражение суставов нижних конечностей обычно проявляется в виде заметной хромоты
При реактивном артрите после ОРВИ дети чаще всего жалуются на интенсивные болезненные ощущения в голеностопных суставах. Одновременно начинает развиваться симптоматика, характерная для общей интоксикации при инфекциях: снижение умственной и физической работоспособности, повышенная утомляемость, отсутствие аппетита, повышение температуры тела. В области больного сустава образуется отек, кожа краснеет и становится горячей на ощупь. При ревматоидном артрите, возникшем после острых респираторных заболеваний, также могут увеличиваться лимфоузлы в паховой области. Симптоматика может проявляться по-разному в зависимости от того, какой возбудитель стал причиной патологии.
Если ревматоидный артрит был вызван урогенитальной инфекцией, передающейся половым путем, клинические проявления могут быть смазанными.
Симптомы артрита у взрослых
Если причиной артрита стало острое респираторное заболевание, как правило, патология не переходит в хроническую форму. При реактивной форме воспаления сустава его ткани и поверхность костей редко подвергаются дегенеративным изменениям. Заболевание чаще всего поражает суставы симметрично, очаги воспаления могут возникать как в мелких суставах, так и в крупных. Симптоматика артрита у взрослых следующая:
- слабость;
- недомогание;
- повышение температуры тела;
- боль в суставах;
- напряжение и спазм близлежащих мышц;
- болевые ощущения в пояснице;
- сначала боли временные, через 3-4 дня становятся постоянными;
- сильное потоотделение;
- тошнота, рвота;
- мышечная боль;
- отечность пораженных суставов и покраснение кожи над ними.
Наиболее опасные осложнения
Осложненное течение артрита после инфекционных заболеваний может привести к бронхиту
Позднее обращение в медучреждение или неподходящее лечение реактивного артрита может привести к развитию следующих осложнений:
- конъюнктивит;
- нарушения зрения;
- склеродермия;
- атеросклероз;
- гранулемы сердечных клапанов;
- перикардит.
- диспепсия;
- метеоризм;
- воспаление почек;
- амилоидоз;
- почечная недостаточность;
- узелки в легких;
- бронхит;
- дыхательная недостаточность.
Осложненное течение артрита после инфекционных заболеваний, как правило, сопровождается нарушениями деятельности внутренних органов. Поэтому крайне важно как можно раньше диагностировать заболевание и начать лечение.
Диагностика
Диагностика заболевания и точное определение причины воспаления суставов требуют комплексного обследования пациента. Помимо внешнего осмотра и сбора анамнеза, врачи используют следующие диагностические методы:
- общий и расширенный анализы крови;
- анализ мочи;
- тест на ревматоидный фактор;
- исследование синовиальной жидкости;
- артроскопия;
- рентгенологическое обследование;
- УЗИ суставов и внутренних органов;
- эхокардиография;
- флюорография.
Данные методы позволяют определить тяжесть заболевания и выяснить, какой возбудитель его вызвал: эта информация необходима, чтобы назначить правильное лечение. Некоторые диагностические исследования назначаются, чтобы убедиться, что заболевание не затронуло внутренние органы.
Лечение
Какими методами лечить реактивный артрит, определяет специалист, опираясь на данные конкретного клинического случая и учитывая индивидуальные особенности пациента. Вне зависимости от этиологии это заболевание требует комплексной терапии, решающей следующие задачи:
- уничтожение возбудителя и устранение воспалительных очагов;
- снятие болевого синдрома, устранение внешних проявлений артрита;
- восстановление подвижности пораженного сустава;
- профилактика потенциальных осложнений.
При реактивном артрите всегда используют и медикаментозные, и немедикаментозные методы лечения.
Медикаментозная терапия
При реактивном артрите пациентам назначают следующие группы препаратов:
- нестероидные противовоспалительные средства;
- антибактериальные и противовирусные препараты;
- антибиотики;
- глюкокортикоиды;
- иммуномодуляторы.
Все эти средства относятся к сильнодействующим лекарствам и могут провоцировать серьезные побочные эффекты, некоторые из них назначаются пациентам только в крайнем случае.
Нужны ли антибиотики при артрите после ангины и других ОРВИ?
Врачи назначают антибиотики только в том случае, если острое респираторное заболевание сопровождалось бактериальной инфекцией. Выбор препарата зависит от возбудителя патологии, длительность курса лечения обычно составляет не более двух недель.
Немедикаментозное лечение
Грязевое лечение дает возможность использовать силы природы и направлять их на собственный организм
Немедикаментозное лечение является обязательным компонентом комплексной терапии при любых видах артрита. В первую очередь это физиотерапия – различные лечебные процедуры, которые начинают применять после снятия обострения. Наиболее эффективны при артрите следующие физиотерапевтические процедуры:
- электрофорез;
- грязелечение;
- сероводородные ванны;
- лазеротерапия;
- магнитотерапия.
Одно из немногих противопоказаний к использованию физиотерапии при артрите — возраст до 3 лет.
После купирования воспалительного процесса пациенту назначают лечебную физкультуру. Она помогает:
- нормализовать обменные процессы в суставе;
- укрепить мышечно-суставный аппарат;
- восстановить подвижность сустава;
- ослабить болевой синдром.
Лечебная гимнастика подбирается совместно со специалистом, учитывая возраст и состояние здоровья пациента. Лечебной физкультурой следует заниматься регулярно, но не через силу: упражнения должны приносить облегчение, а не усиливать боль и скованность.
Нередко при воспалении суставов применяется лечебный массаж. Он способствует:
- нормализации кровотока в больных тканях;
- восстановлению подвижности суставных сочленений;
- восстановлению тонуса мышц в области больного сустава.
Любые немедикаментозные процедуры должны назначаться врачом и проходить под его наблюдением.
Профилактика артрита
Реактивный артрит не имеет специфической профилактики. Чтобы избежать его развития, в первую очередь следует избегать заражения инфекционными заболеваниями. Для этого достаточно придерживаться следующих рекомендаций:
- соблюдать правила гигиены;
- избегать переохлаждений;
- избегать перенапряжения нервной системы;
- соблюдать режим сна и отдыха;
- вести здоровый образ жизни.
Не менее важно обеспечить себе сбалансированное здоровое питание. В периоды, когда организм может испытывать нехватку витаминов, следует принимать специальные витаминно-минеральные комплексы и избегать ситуаций, которые могут спровоцировать ослабление иммунитета.
Как продлить ремиссию при хроническом артрите?
Придерживаясь определенной схемы питания и не включая в свой рацион продукты, находящиеся под запретом, можно значительно облегчить симптомы болезни
Людям, которые перенесли обострение реактивного артрита, важно выполнять мероприятия вторичной профилактики, чтобы продлить ремиссию и обеспечить восстановление поврежденных суставов. Для этого нужно соблюдать следующие рекомендации:
- регулярно принимать назначенные специалистом лекарственные средства, в том числе специальные противорецидивные комбинации их;
- систематически заниматься лечебной гимнастикой: это поможет значительно отсрочить или полностью предотвратить развитие контрактур, деформации суставных сочленений и потери их подвижности, мышечной атрофии;
- соблюдать назначенную врачами диету, исключить употребление сахара, белого хлеба, кофе и алкогольных напитков;
- избавиться от вредных привычек;
- принимать жирные кислоты омега-3: они не только способствуют восстановлению поврежденных суставных тканей, но и предотвращают развитие побочных эффектов от приема некоторых медикаментов, использующихся для лечения артрита.
При реактивном артрите крайне важно начать лечение как можно раньше, на начальных этапах развития заболевания. Медикаментозная терапия и рекомендации по вторичной профилактике способны остановить и предотвратить деструкцию суставов, а соответственно, сохранить работоспособность и качество жизни пациента.
Источник
Реактивный артрит у детей после ОРВИ – распространённое осложнение, встречающееся у детей разного возраста. Мальчики подвержены заболеванию больше по сравнению с девочками.
Описание заболевания
Реактивный артрит негнойный – воспалительный процесс, поражающий крупные и мелкие суставы.
Часто артрит развивается после перенесённого гриппа, ангины, ОРВИ. Провоцирующий фактор – нарушение иммунной защиты, вызывающее ревматоидный артрит или туберкулёзный процесс.
Реактивный артрит, развивающийся в детском возрасте, начинается остро. Частой локализацией суставных поражений являются пяточная область, голеностопный или коленный суставы. Редко артрит поражает суставы рук.
Реактивный артрит не считается опасным состоянием, таким как ревматоидный или туберкулёзный процессы. Но не следует запускать патологическое состояние, чтобы не развивались осложнения. Суставы, поражаемые после ОРВИ, без лечения утрачивают нормальную форму, нарушается их правильное функционирование, возможна полная обездвиженность в области сустава.
Детский артрит
У детей развиваются серьёзные проблемы после вирусного заболевания – эндокардит или миокардит. Реактивный артрит после ОРВИ – вторичная патология.
Механизм развития
Реактивный артрит в детском возрасте развивается на фоне разных нарушений иммунной системы. Немаловажна роль в развитии болезни наследственной предрасположенности.
Провоцирующий фактор – травма сустава (растяжение, вывих или ушиб).
Основная причина – перенесённый инфекционный процесс вирусного или бактериального происхождения.
Помимо ОРВИ реактивный артрит может быть вызван вирусом гриппа, быть осложнением ангины. Нарушению иммунного ответа способствуют частые простуды.
Факторы, способствующие развитию заболевания:
- Неудовлетворительные бытовые условия (постоянное нахождение в плохо проветриваемом помещении, сырость)
- Частые простуды и переохлаждения.
- Хронические психоэмоциональные стрессы.
- Плохое, несбалансированное питание, бедное витаминами и белками.
- Иммунная недостаточность.
- Перенесённый туберкулёзный процесс.
Туберкулёз у ребёнка
Течение заболевания
Клиническая картина видна спустя 7 -10 дней после окончания острой респираторной инфекции вирусного происхождения или стрептококковой ангины.
По клинике реактивный артрит иногда напоминает ревматоидный.
Ребёнок предъявляет жалобы на сильную боль в голеностопных суставах. Развиваются симптомы общей интоксикации — утомляемость, нарушение аппетита. Температура тела поднимается до фебрильных цифр. Поражённый сустав отекает, краснеет, становится горячим на ощупь. Увеличены лимфоузлы в паховой области.
Особенности симптомов обусловлены фактом, какой возбудитель послужил причиной развития заболевания.
Если артрит вызван урогенитальной инфекцией, клинические проявления бывают стёртыми. Помимо перечисленных жалоб ребёнок часто трёт глаза и жалуется на зуд и жжение.
Туберкулёзный процесс в средних и крупных суставах развивается медленно и имеет более стёртое течение.
Методы диагностики
Появление жалоб на выраженную боль в суставах, повышение температуры должны заставить родителей насторожиться.
Приём у педиатра
Педиатр или детский ревматолог осматривает ребёнка, выясняет у родителей анамнез, назначает ряд анализов.
Лабораторно-клиническая диагностика включает следующие анализы:
- Общий анализ крови.
- Биохимическое исследование крови из вены.
- Анализ крови на ревматоидный фактор
- Анализы мочи.
- Иммунологическое исследование сыворотки крови на наличие антител к некоторым возбудителям
- При особо тяжёлых формах реактивного артрита назначается биопсия ткани поражённого сустава и рентгенологическое исследование суставов.
В общем анализе крови наблюдаются неспецифические признаки воспаления — повышение количества лейкоцитов, сдвиг в левую сторону лейкоцитарного ряда, появление большего количества молодых незрелых элементов крови, повышается скорость оседания в крови эритроцитов.
Повышение количества лейкоцитов больше, чем 9 млн в 1 мл крови свидетельствует о наличии острого воспалительного процесса. При реактивном артрите лейкоциты повышаются не слишком сильно – не более 12 млн.
Повышение скорости оседания красных кровяных телец (СОЭ) – признак наличия воспалительного процесса. Нормальная скорость оседания не должна превышать 10 – 15 мм в час.
Отмечается незначительное снижение уровня гемоглобина крови и количества эритроцитов. Цветовой показатель сохраняется нормальным.
Анализ крови
При воспалительных процессах в суставах обнаруживают в крови биохимический показатель – С реактивный белок. Его содержание в сыворотке крови находится в прямой зависимости от интенсивности воспалительного процесса. Другие биохимические маркеры воспалительного процесса – серомукоид и сиаловые кислоты.
В клиническом анализе мочи наблюдаются признаки неспецифического воспаления — появления следов белка, кетоновых тел, как симптомов интоксикационного воздействия. Возможны изменения, вызванные действием возбудителя на почечную ткань.
Ревматоидный фактор
Ревматоидный фактор — неспецифический показатель воспалительного процесса в крови.
Исследования крови на этот маркер позволяют выявлять в крови неспецифические иммуноглобулины. Антитела вырабатываются организмом против собственных тканей в результате иммунных «поломок». Определение это показателя в крови поможет провести дифференциальную диагностику с серьёзным заболеванием – ювенильный ревматоидный артрит. Анализ на ревматоидный фактор не специфичен и сигнализирует о наличии ряда аутоиммунных нарушений.
Лечение
Терапия реактивного артрита после ОРВИ у детей и подростков включает три направления:
- Противовоспалительное лечение — назначение нестероидных противовоспалительных средств.
- Борьба с возбудителем, послужившим основной причиной развития патологического процесса.
- Патогенетическое лечение болезненных изменений в суставах, вызванных основным состоянием.
При выраженном болевом синдроме назначаются нестероидные противовоспалительные средства – Мелоксикам, Диклофенак, Напроксен. Средства применяются внутрь и в виде гелей и бальзамов для наружного применения.
Интенсивные боли и выраженный воспалительный процесс в крупном суставе служит показанием для введения в полость сустава гормональных противовоспалительных препаратов из разряда глюкокортикоидов – метилпреднизолон, бетаметазон.
Препараты дают противовоспалительный и противоаллергический эффект. Применять их допустимо не чаще одного раза в месяц. Условие – полное отсутствие в синовиальной жидкости возбудителей. Противопоказанием к применению глюкокортикоидных препаратов служит острый туберкулёзный процесс.
Для избавления от возбудителя назначаются антибактериальные и противовирусные препараты, способствующие устранению реактивного артрита.
Терапия антибактериальными и противовирусными препаратами эффективна в острой стадии заболевания.
Патогенетические методы лечения направлены на устранение всех болезненных процессов, запущенных в организме вирусами. Такие меры необходимы, когда заболевание приобретает затяжной хронический характер. Это препараты, обладающие иммуномодулирующим действием.
Если терапия назначена вовремя и подобраны соответствующие средства, выздоровление незамедлительно. Чтобы избежать затяжного течения, необходимо обратиться на приём к детскому специалисту при первых признаках заболевания.
Появление припухлости, покраснения сустава, жалоб на боли в ногах и повышения температуры должно заставить родителей обратиться за медицинской помощью.
Период ремиссии
Терапия реактивного артрита заключает комплекс мер. Обязательно нахождение ребёнка в специализированном стационаре во время острого периода.
В период стихания клинических проявлений назначаются курсы физиотерапевтических процедур, массаж, комплексы лечебной физкультуры.
Предупреждение появления артрита
Первоочередная мера по предупреждению реактивного артрита – лечение основной инфекции. Не пытайтесь справиться с проблемой своими силами. Лечение инфекции всегда должно проводиться под контролем педиатра. Во избежание гриппа или простуды дети должны находиться в чистом, проветренном помещении, избегать переохлаждения, сквозняков, долгого нахождения в сырой одежде или обуви.
Рекомендуется с профилактической целью делать прививки против гриппа в преддверии наступления холодного сезона.
Источник