Контрактура при ревматоидном артрите

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
При обращении к специалисту с жалобами «у меня ревматоидный артрит, как и чем лечить», выявляются следующие симптомы:
- скованность в суставах по утрам, проходящая через некоторое время;
- деформация мелких суставов пальцев кистей и стоп (специфический симптом – деформация пальцев кисти по типу «пуговичной петли» или «ласт моржа»;
- симметричные изменения суставов конечностей;
- отёк области суставов.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
Остались вопросы по теме «Как вылечить ревматоидный артрит»?
Задайте их врачу и получите бесплатную консультацию.
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лекарственная терапия включает применение трех групп препаратов:
Нестероидные противовоспалительные препараты
Представителями нестероидных противовоспалительных препаратов являются
Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и обезболивающую активность.
Мелоксикам (мовалис) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут., а в дальнейшем переходят на 7,5 мг/сут. в качестве поддерживающей терапии.
Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (целебрекс) назначается по 100–200 мг два раза в сутки.
Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более нестероидных противовоспалительных препаратов, поскольку их эффективность остается неизменной, а риск развития побочных эффектов возрастает.
Базисные препараты
Базисные препараты рекомендуется применять сразу после установления диагноза.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются:
- метотрексат,
- сульфазалазин,
- D-пеницилламин,
- аминохинолиновые препараты,
- циклофосфан,
- азатиоприн,
- циклоспорин А (сандиммун),
- ремикейд (инфликсимаб),
- энбрел (этанерцепт),
- лефлуномид (арава) и другие.
Неэффективные на протяжении 1,5–3 месяцев базисные препараты должны быть заменены или использованы их комбинации с гормонами в малых дозах, что позволяет снизить активность ревматоидного артрита.
Шесть месяцев – критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Использование высоких доз гормонов (пульс-терапия) в комбинации с медленно действующими средствами позволяет повысить эффективность последних.
Глюкокортикостероиды (гормоны)
При высокой степени активности воспаления используют гормоны, причем в случаях системных проявлений ревматоидного артрита – в виде пульс-терапии (только гормоны или в сочетании с цитостатиком – циклофосфамидом), без системных проявлений – в виде курсового лечения.
Гормоны также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев гормоны используются в качестве местной терапии. Препаратом выбора является дипроспан, оказывающий продленное действие.
Мази, кремы, гели на основе нестероидных противовоспалительных препаратов (ибупрофен, пироксикам, кетопрофен, диклофенак) используют в виде аппликаций на воспаленные суставы.
Для усиления противовоспалительного эффекта аппликации вышеназванных мазевых форм препаратов сочетают с аппликациями раствора диметилсульфоксида в разведении 1:2–1:4.
Дополнительная терапия
При отсутствии ответа на стандартное лекарственное лечение у больных с высокой активностью ревматоидного артрита применяют плазмаферез, лимфоцитаферез.
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза – восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма.
Для этого применяется диета с повышенным содержанием кальция.
Источниками кальция являются молочные продукты (особенно твердые сорта сыра, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и пр., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Препаратом, который можно отнести к базисным антиостеопоретическим средствам, является миакальцик. Он выпускается для внутримышечного введения по 100 ME и в виде назального спрея; назначается по схеме совместно с препаратами кальция (кальцитонин) и производными витамина D.
При лечении ревматоидного артрита используется также лазерная терапия. Особенно при тяжелых обострениях ревматоидного артрита в последние годы широко используются внекорпоральные методы лечения (в первую очередь гемосорбция и плазмаферез).
Лазеротерапия особенно показана на ранней стадии процесса. Курс не более 15 процедур.
С целью уменьшения боли и устранения спазма околосуставных тканей применяется криотерапия (лечение холодом), на курс 10–20 процедур.
С целью воздействия на аллергические процессы, улучшения питания тканей и устранения воспаления применяют и другие физические методы лечения.
В ранней стадии ревматоидного артрита рекомендуется ультрафиолетовое облучение пораженных суставов, электрофорез диметилсульфоксида, кальция, салицилатов.
При появлении более стойких изменений в суставах и при отсутствии признаков высокой активности назначают фонофорез гидрокортизона, магнитотерапию, импульсные токи.
Лечебная физкультура и массаж назначаются всем больным с целью снятия мышечного спазма, быстрейшего восстановления функции суставов.
Все больные ревматоидным артритом должны систематически наблюдаться и обследоваться ревматологом.
Больные с медленно прогрессирующим течением без поражения внутренних органов должны появляться у ревматолога 1 раз в 3 месяца. При наличии поражения внутренних органов больные осматриваются ревматологом 1 раз в 2–4 недели.
Курортное лечение больных ревматоидным артритом рекомендуется осуществлять ежегодно вне фазы обострения.
При доброкачественном течении процесса без выраженных изменений суставов показано применение радиоактивных ванн в Цхалтубо и Белокурихе; при типичном прогрессирующем процессе – лечение сероводородными ваннами в Сочи, Серноводске, Пятигорске, Кемери; при выраженных деформациях и контрактурах – лечение грязевыми аппликациями в Евпатории, Саках, Пятигорске, Одессе.
Источник
Ревматоидный артрит (инфекционный неспецифический артрит, инфектартрит, полиартрит первичный хронический, полиартрит эволютивный хронический) — это очень тяжелое инфекционно-аллергическое заболевание из группы системных заболеваний соединительной ткани, преимущественно аппарата опоры и движения.
- Эпидемиология, особенность, патогенез, причины
- Клинические симптомы ревматоидного артрита
- Лечение ревматоидного артрита
- Хирургические методы лечения
Эпидемиология, особенность, патогенез, причины
Распространенность ревматоидного артрита в различных регионах бывшего СССР колеблется в незначительных пределах и в среднем составляет около 1% обследованного населения (М. Г. Астапенко, Т. М. Павленко, 1966). В Украине такие эпидемиологические исследования провел А. П. Олекса (1972) в трех западных областях: от высокогорных Карпат (Долина) до низменной многоводной Волыни (Любомль). Следуя тестам Кельгрена, не выявлено разницы в частоте заболеваемости ревматоидным артритом населения (1,25 на 1000) в этих географических зонах.
Особенностью ревматоидного артрита является его прогрессирующее течение, ведущее к тяжелой инвалидности, которая занимает первое место среди первичной инвалидности всех заболеваний аппарата опоры и движения (23%).
Патогенез заболевания заключается в системном прогрессирующем поражении соединительной ткани (дезорганизации преимущественно ее основного вещества) с частой локализацией процесса в суставах.
Причины возникновения болезни на сегодня окончательно не выяснены. Большинство специалистов являются сторонниками инфекционно-аллергической теории, объясняющей причину особым аллергическим состоянием организма, который обусловлен гиперсенсибилизацией продуктами распада белков бактерий или вирусов, а также их эндотоксинами. Заболевание связывают со стрептококковой инфекцией, которая преимущественно локализуется в носовой части глотки и ротовой полости (кариозные зубы, ангины и т.д.). Однако очаг инфекции может быть только пусковым механизмом возникновения сенсибилизации и нарушения иммунологической реактивности организма, проявляющейся артритом. Дальнейшее течение болезни определяется степенью реактивности организма и нарушением функций различных систем, обмена веществ.
Аутоиммунные и аутоагрессивные процессы происходят в синовиальной мембране капсулы суставов, в сосудах, расположенных возле них, что проявляется массивной клеточной инфильтрацией, изменениями в сосудистом русле мембраны. Это ведет к нарушению микроциркуляции, повышенной проницаемости сосудов и прогрессирующей дезорганизации соединительной ткани, экссудативно-дистрофическим и склеротическим изменениям в тканях.
Клинические симптомы ревматоидного артрита
Заболевание может начинаться остро (в течение одного дня), подостро или первично-хронически. Острое начало ревматоидного артрита, как правило, наблюдается у детей и молодых женщин после ангины, простуды и т.д. У мужчин и стариков заболевание начинается в большинстве случаев постепенно, едва заметно. Заболевания, начавшись, прогрессирует с характерными клиническими и патоморфологическими изменениями в суставах.
Различают три клинико-анатомического стадии ревматоидного артрита (Е. Т. Скляренко, 1965). Первая стадия — экссудативная (острый, подострый или хронический синовит). При остром течении артрит начинается с резкой боли в суставах, их припухлость, повышение температуры тела. Боль может быть настолько сильным, что человек принимает вынужденное положение, скованная и не дает себя вернуть.
При подостром процессе без особых причин появляется боль в одном или нескольких (парных) суставах с повышением местной температуры, ограничением движений, анталгической контрактурой и сглаживанием контуров сустава. Пальпаторно четко определяют свободную жидкость в суставах. Характерным признаком является утренняя скованность, подкожные ревматоидные узелки на разгибательных поверхностях около суставов, симметричность поражения суставов и отсутствие поражения суставов дистальных фаланг.
Ревматоидный артрит, как правило, начинается с одного сустава (чаще всего с синовита коленного или межфалангового), иногда перелетной боли и скованности в нескольких суставах пальцев кистей. Контрактур, как правило, не бывает.
Макроскопически синовиальная мембрана отечная с гипертрофированными ворсинками, отчего сецернуючая площадь ее иногда увеличивается в 2 и более раз. В полости сустава обнаруживают мутный экссудат с клочками плавающего фибрина. В суставе фибрин выпадает в сгустки и оседает на синовиальную мембрану и суставной хрящ. При движении в суставе фибрин механически стирается из хряща и наслаивается у его краев. Там же развивается грануляционная ткань, которая постепенно наползает на хрящ (паннус).
Микроскопически в синовиальной мембране определяют отек, расширение сосудов, лимфоидную и плазматическую инфильтрацию, мукоидную и фибриноидную дезорганизацию соединительной ткани ворсин.
Рентгенологически на первой стадии артрита обнаруживают остеопороз эпиметафизарных участков костей, особенно кистей, расширение суставной щели, если есть избыточный выпот (давление) в суставе, — кисту Бейкера.
Тяжесть и распространенность поражения соединительной ткани отражаются в лабораторных показателях крови — повышается уровень глобулинов, фибриногена, СОЭ, ДФА, активность гиалуронидазы, появляется С-реактивный протеин. Если активность процесса высокая, может быть положительная проба Волер Роуз. Чем острее и тяжелее заболевание, тем более выражены и эти показатели.
Различают 3 степени активности ревматоидного процесса:
- I — минимальная;
- II — умеренная;
- III — высокая.
Общую активность процесса оценивают по характеру течения болезни в целом, качеству клинических проявлений и лабораторным показателям крови и т.д. Местную активность для каждого из суставов оценивают по степени клинических проявлений воспалительно-экссудативного процесса, данным лабораторного исследования синовиальной жидкости — цитологического (количество фагоцитов, клеточный состав), биохимического (протеин, ферменты и т.д.), иммунологического (проба Волер Роуз, латекс-тест и т.д. ).
Активность процесса является показателем эффективности лечения в динамике. Местная оценка нужна врачам-ортопедам для того, чтобы установить показания к оперативному лечению и объем операции.
Продолжительность первой стадии различна. При первично-хроническом артрите она может продолжаться годами, а при остром течении болезни процесс настолько быстро прогрессирует, что через несколько месяцев (4-6) возникают деструктивные изменения в суставном хряще (вторая стадия).
Вторая стадия — пролиферативно-деструктивная. В этой стадии боль и выпот в суставах уменьшаются, преобладают над экссудацией пролиферативные реакции и склеротические изменения. Фибрин, который выпадал из экссудата в капюшон участка (завороты) суставов в виде налета и сгустков, организуется, появляется слипчивый артрит, который вследствие рубцевания приводит к рубцовой артрогенной контрактуре.
По деструкции суставного хряща, которая является основным признаком второй стадии, существует много объяснений ее возникновения. Следует считать, что суставной хрящ при ревматоидном артрите повреждается вторично. Вследствие субхондральных ревматоидных гранулем, образующиеся у сосудов эпифизов, и их разрастания нарушается питание глубоких слоев суставного хряща. Патологически измененная синовиальная жидкость, фибринная пленка и паннус на хряще нарушают питание его поверхностных слоев. В хряще возникают дегенеративные изменения, микротрещины и деструкция, которая под воздействием лизосомных ферментов синовиальной жидкости и механических факторов еще увеличивается. Возникают различного размера и глубины узуры, которые меньше выражены на участках хряща, где фибринозные налеты и паннус механически стираются при движении в суставе, и более выражены по краям.
Очень часто приходится оперировать на суставах, патологические изменения в которых трактуются как первая стадия болезни, а во время операции оказывается, что эти изменения соответствуют второй стадии и их на обзорной рентгенограмме не видно. Поэтому, чтобы уточнить стадию, целесообразно пользоваться артроскопическим исследованием коленного сустава или контрастной рентгенографией других суставов.
Клинически наряду с жалобами на боль являются классические деформации суставов на фоне атрофированных мышц. В большинстве случаев конечности находятся в вынужденном положении с выраженными контрактурами, подвывихом и ограничением функций, причем степень функциональной недостаточности суставов определяет степень инвалидности больного. Различают 3 степени функциональной недостаточности суставов (ФНС):
- I степень — профессиональная трудоспособность сохранена;
- II степень — трудоспособность утрачена и ограничено самообслуживание;
- III степень — невозможность себя обслуживать (больные требуют посторонней помощи).
При ревматоидном артрите преобладают сгибательные и изгибно-приводные контрактуры, которые начались с анталгических и перешли в артрогенные. В пальцах кистей могут возникать классические сгибательные и разгибательные контрактуры (типа «шея лебедя», «ласт моржа») с подвывихами и вывихами фаланг. Вследствие ревматоидного теносиновита образуются изменения в сухожилиях и их влагалищах, могут быть патологические разрывы сухожилий. Если контрактуры в суставах конечностей позволяют ими пользоваться, то такие положения конечностей называют конкордантнимы, а если нет, — дискордантными. При дискордантных (ложных) положениях нижних конечностей больные прикованы к постели.
Под влиянием лечения активность ревматоидного процесса постепенно спадает, улучшаются показатели крови, и наступает ремиссия, продолжительность которой трудно предугадать.
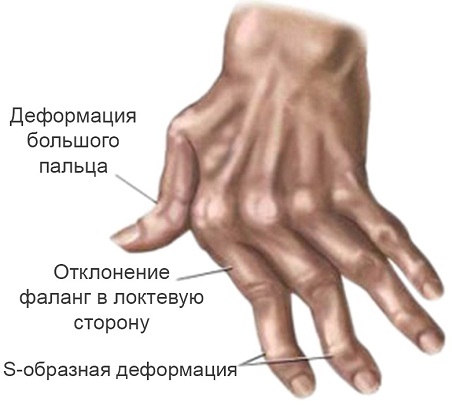
Поражение руки при ревматоидном артрите
Третья стадия — фиброзно-анкилозирующий артрозоартрит. Она характеризуется устойчивыми, необратимыми изменениями в суставах. В параартикулярных тканях (связках, суставной капсуле) возникают фиброзные изменения, а также фиброзные сращения в полости сустава, которые ведут к фиброзному, а со временем — костному анкилозу. Иногда процесс останавливается на тяжелом вторичном деформирующем артрозоартрите с выраженной болью и нарушением функций, хотя воспалительный процесс очень слабо выражен, и выпота в суставе, как правило, не бывает. Возникают стойкое конкордантное и дискордантное положение конечностей, которое является причиной тяжелой инвалидности.
При ревматоидном полиартрите, который имеет хроническое течение с ремиссиями и частыми обострениями, в процесс постепенно вовлекается все больше суставов, и поэтому в разных суставах одновременно можно определить различные морфологические изменения, клинико-рентгенологические стадии, местную активность и степень функциональной недостаточности суставов.
В связи с системным поражением соединительной ткани ревматоидный артрит сопровождается поражением внутренних органов и всех систем организма. Поэтому различают преимущественно суставную, суставно-висцеральную или преимущественно висцеральную формы. Повреждается сердечно-сосудистая система, печень, пищеварительный канал, почки и т.д. Ревматоидный артрит может сочетаться и с другими (системными соединительной ткани, возрастными, аллергическими, обменными) заболеваниями.
Лечение ревматоидного артрита
Больные ревматоидным артритом лечатся консервативно, как правило, у терапевтов-ревматологов. Однако, учитывая особенности характера и прогрессирующую динамику течения заболевания, которое ведет к инвалидности, для успеха в лечении должны принимать активное участие врач-ортопед, физиотерапевт, методисты ЛФК и массажисты, причем комплексное лечение должно проводиться бесперебойно в условиях стационара, поликлиники и курорта .
Консервативное лечение включает полноценную лекарственную терапию и мероприятия, направленные на профилактику гипотрофии мышц, деформаций, контрактур в суставах. Фармакологические средства, применяемые для лечения по поводу ревматоидного артрита, делятся на базисные, антиревматоидные, противовоспалительные. Базисные лекарственные средства (препараты золота, гидроксихлорохин, хингамин, цитостатические и негормональные иммунодепрессанты, кортикостероиды и т.д.) направлены на иммунологические процессы в организме и эволюцию ревматоидного артрита, а противовоспалительные имеют местное действие.
В связи с тем, что иммунологические реакции в основном происходят в синовиальной мембране, широко используют внутрисуставное введение кортикостероидов (триамцинолона ацетонид, гидрокортизон и т.п.) и цитостатиков (циклофосфан, тиофосфамид т.п.). Положительных результатов достигают, если в полость сустава вводят осмиевую кислоту, варизоль, варикоцид, которые способны вызвать деструкцию и рубцевание синовиальной мембраны (химическая синовэктомия или синовартез). С этой же целью вводят золото-198, иттрий-90 и другие радионуклиды.
Химическая и радионуклидная синовэктомия наиболее эффективна в первой стадии ревматоидного процесса с высокой местной активностью, особенно при моно- и олигоартрите.
Ортопедическое лечение в комплексе консервативных средств имеет большое значение, так как оно направлено на профилактику тугоподвижности в суставах и устойчивых контрактурах. В период выраженной боли возникают защитные анталгические контрактуры в функционально невыгодном положении сегментов конечностей.
Применение лангет и шин на конечности, особенно на ночь, уменьшает боль и предупреждает стойкие контрактуры. В течение дня больной должен заниматься лечебной физкультурой. С этой же целью он лежать на твердой ровном постели. Чтобы устранить приобретенные контрактуры, применяют этапные корригирующие повязки, манжетное извлечение т.д. Если есть стойкие контрактуры, после снижения активности процесса применяют аппарат Волкова-Оганесяна, который дает хорошие результаты.
Чтобы сохранить движения в суставах и предупредить гипотрофию мышц, которая очень быстро возникает, от начала болезни назначают активную лечебную физкультуру и массаж. Для закрепления результатов лечения в стационаре больным рекомендуют физио- и бальнеотерапию в условиях бальнеолечебницы или курорта. Противорецидивное лечение проводят больным в условиях поликлиники.
Хирургические методы лечения
Несмотря на комплексное консервативное лечение, у трети больных ревматоидный процесс в суставах прогрессирует и приводит к тяжелым деформациям и инвалидности.
Сначала оперативные вмешательства (корректирующая остеотомия, артропластика) применялись редко и были нацелены на улучшение статико-динамической функции конечностей в III стадии заболевания и облегчения жизни инвалидов. Сегодня широко применяют теоретически обоснованные ранние оперативные методы лечения ревматоидного артрита до возникновения деструктивных изменений в хряще сустава.


