Критерии диагностики ювенильного артрита
I.
Клинические формы:
1.
Системный вариант.
2.
Полиартикулярный вариант:
а)
субтип с наличием РФ;
б)
субтип с отсутствием РФ.
3.
Олигоартикулярный вариант:
а)
субтип, встречающийся преимущественно
у девочек, с началом болезни в раннем
возрасте, при наличии АНФ, отсутствии
РФ, отсутствии HLA-B27 и высоким риском
развития в катамнезе поражения глаз;
б)
субтип, наблюдающийся чаще у мальчиков,
с началом болезни в среднем и старшем
возрасте, с преимущественным поражением
нижних конечностей, при наличии HLA-B27 и
отсутствии РФ и АНФ;
в)
субтип, встречающийся среди всех
возрастных групп, при отсутствии РФ,
АНФ и HLA-B27.
II.
Степень активности:
I
(минимальная);
II
(умеренная);
III
(максимальная).
III.
Течение:
—
быстро прогрессирующее;
—
медленно прогрессирующее.
IV.
Степень функциональной недостаточности:
0-сохранена;
I
— сохранена профессиональная способность;
II
— утрачена профессиональная способность;
III
— утрачена способность к самообслуживанию.
Диагностические
критерии, предложенные ACR (1971) [31]
1.
Возраст начала заболевания <16 лет.
2.
Продолжительность заболевания >6 нед.
3.
Наличие артрита.
Припухание
или выпот или два следующих: болезненность
или ограниченная подвижность сустава,
боль или гипертермия сустава.
4.
Подгруппы по истечении 6 мес.
• олигоартикулярный
(<5 суставов);
• полиартикулярный
(>4 суставов);
• системный:
артрит, лихорадка, кожная сыпь.
5.
Исключение других форм ювенильного
артрита.
Диагностические
критерии, предложенные EULAR (1994) [32]
1.
Возраст начала заболевания <16 лет.
2.
Продолжительность заболевания >3 мес.
3.
Наличие артрита.
Припухание
или выпот или два следующих: болезненность
или ограниченная подвижность сустава,
боль или гипертермия сустава.
4.
Подгруппы по истечении 6 мес.
• олигоартикулярный
(<5 суставов);
• полиартикулярный
(>4 суставов);
• IgM-RF
негативный;
• системный:
артрит, лихорадка, кожная сыпь.
5.
Прочее:
• IgM-RF
позитивный полиартрит;
• анкилозирующий
спондилит;
• псориатический
артрит;
• исключение
всех других форм ювенильного артрита.
Примеры
формулировки диагноза:
Ювенильный
артрит, полиартрит, серонегативный
вариант, быстро прогрессирующее течение,
активная фаза, активность III, Ro ст. II, ФНС
II.
Болезнь (синдром) Стилла у взрослых (м06.1)
Определение.
Синдром Стилла у взрослых — вариант
ревматоидного артрита, характеризующийся
высокой лихорадкой, миокардитом,
перикардитом, лимфаденопатией,
спленомегалией, кожной сыпью (E.G. Bywaters,
1971).
Диагностические
критерии, предложенные Yamaguchi и соавт.
(1992)
[33]
БОЛЬШИЕ
КРИТЕРИИ:
1.
Лихорадка 39°С или выше длительностью
1 неделя и более.
2.
Артралгия в течении 2 нед и более.
3.
Макулярная или макулопапулярная
оранжево-розовая не зудящая сыпь, обычно
появляющаяся во время лихорадки.
4.
Лейкоцитоз более 10000 в мм и выше, количество
гранулоцитов>80%.
МАЛЫЕ
КРИТЕРИИ:
1.
Боль в горле.
2.
Лимфаденопатия и/или спленомегалия
(подтвержденная пальпаторно или
эхографически).
3.
Нарушение функции печени: повышение
уровней трансаминаз и/или ЛДГ, не
связанное с токсическим действием
лекарств или аллергией.
4.
Отсутствие ревматоидного фактора и
антиядерных антител.
Необходимо
исключить:
1.
Инфекции, особенно сепсис и инспекционный
мононуклеоз.
2.
Опухолевые процессы, особенно лимфомы.
3.
Другие ревматические болезни, особенно
узелковый периартериит и ревматоидный
васкулит.
Наличие
у больного пяти критериев, из которых
по меньшей мере два — большие, позволяют
поставить диагноз «болезнь Стилла».
Для
разработки критериев обследовано 90
больных болезнью Стилла, 267 пациентов
составили контрольную группу.
Чувствительность — 96,2%, специфичность
— 92,1%.
Критерии
подтверждены.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.

Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Причины и механизм развития
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами (Эпштейна—Барра, Коксаки, парвовирусом).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Классификация
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
1. Системный.
2. Полиартикулярный:
- серопозитивный;
- серонегативный.
3. Олигоартикулярный:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Клиника системного ЮРА
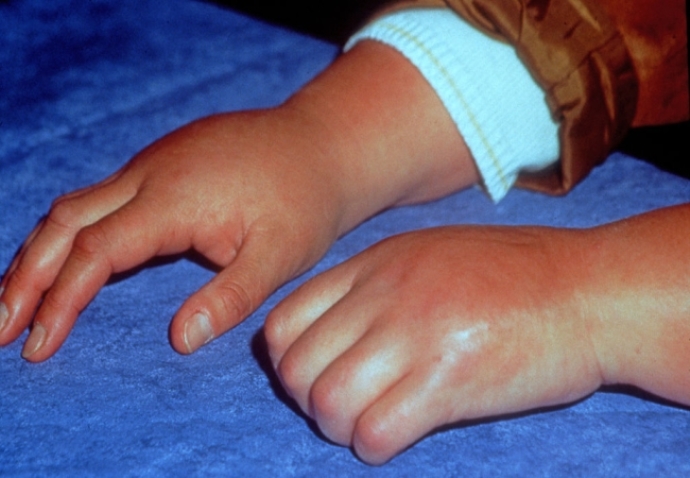
Этот вариант болезни еще называется болезнью Стилла. Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
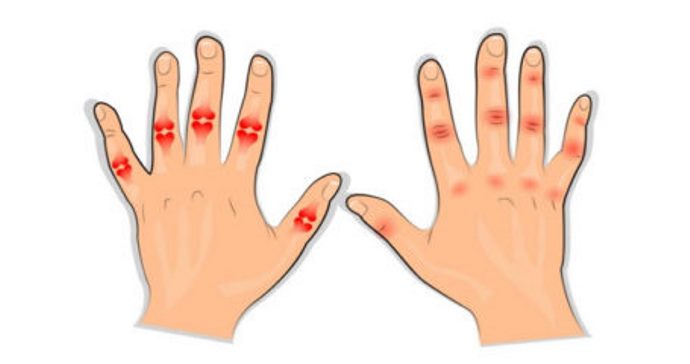
Клиника полиартикулярного ЮРА
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
- серопозитивный;
- серонегативный.
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет.
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры, деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Клиника олигоартикулярного ЮРА
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы, часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово-подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит.
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация.
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLADR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Инструментальная диагностика
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лекарственное лечение
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Хирургическое лечение
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Прогноз
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации.
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
Источник
Наиболее распространенное обозначение самостоятельной нозологической формы хронического артрита у детей (заболевших до 16 лет). От ревматоидного артрита взрослых ювенильный ревматоидный артрит (ЮРА) отличается как по суставным, так и по внесуставным проявлениям.
Распространенность заболевания составляет 0,01-0,001%. Болеют дети любого возраста, девочки — в 1,5-2 раза чаще мальчиков. В грудном возрасте случаи заболевания редки, чаще встречается у детей после 5 лет.
Ювенильный ревматоидный артрит — болезнь с широким диапазоном клинических проявлений. Положительный по ревматоидному фактору полиартрит наиболее близко напоминает ревматоидный артрит взрослых; полиартрит без ревматоидного фактора также встречается у взрослых. Олигоартрит типа II напоминает заболевания, объединенные у взрослых в группу «спондилоартропатий» (включая анкилозирующий спондилоартрит, синдром Рейтера и артрит, сочетающийся с колитом). Артрит, начинающийся с системных проявлений, у взрослых встречается редко. Кроме того, у взрослых не описаны случаи олигоартрита (типа I), сочетающиеся с хроническим иридоциклитом. Знание этих характерных особенностей может быть полезно при постановке диагноза, наблюдении за течением заболевания и для адекватного лечения детей с хроническим артритом.
Этиология и патогенез
Изучены недостаточно. Тригерными факторами могут служить интеркуррентные инфекции, особенно вирусные, у генетически предрасположенных лиц. Исследования системы гистосовместимости у детей показывают, что при олигоартикулярном варианте начала заболевания возрастает частота обнаружения HLA-A2, HLA-DR5, HLA-Dw6, HLA-Dw8 и HLA-Dw52, а также HLA-DQwl и HLA-DRw2, 1; а при серопозитивном полиартикулярном, как у взрослых,— HLA-DR4, HLA-Dw4 и HLA-Dwl4. При полиартикулярном серонегативном варианте начала болезни обнаруживаются HLA-DRw8, HLA-DRwl, HLA-DQw4 и HLA-DR3. Обращает на себя внимание подверженность этой болезни детей с дефицитом С2-ком-понента комплемента.
Среди механизмов развития ЮРА имеют определенное значение нарушения гуморального и клеточного иммунитета — избыточное образование аутоантител к I и II типам коллагена; антител, реагирующих с субпопуляцией CD4 Т-лимфоцитов. Механизмы развития синовиита оболочки близки к тем, которые наблюдаются при ревматоидном артрите у взрослых.
Клиника
Полиартритная форма в типичных случаях характеризуется поражением большого числа суставов, включая мелкие суставы кистей рук, при отсутствии выраженных системных проявлений. Эта форма развивается у 35-50% всех больных ЮРА. Различают две подгруппы полиартрита: полиартрит с ревматоидным фактором и полиартрит без ревматоидного фактора. В первом случае заболевание возникает в старшем возрасте, артрит характеризуется тяжелым течением, часто отмечаются ревматоидные узелки, иногда развивается ревматоидный васкулит. Во втором случае заболевание может возникнуть в течение всего детского возраста, как правило, протекает относительно легко и редко сопровождается образованием ревматоидных узелков. Обеими формами ювенильного ревматоидного артрита чаще болеют девочки. Множественный характер поражения суставов и принадлежность конкретного клинического случая к серопозитивной или серонегативной группе, как правило, устанавливаются на ранних стадиях заболевания.
Поражение суставов может развиваться исподволь (постепенно нарастает скованность суставов, отечность и снижение подвижности) или молниеносно с внезапным появлением симптомов артрита. Пораженные суставы увеличены в объеме из-за отека параартикулярных тканей, выпота в суставной полости и утолщения синовиальной оболочки, горячие на ощупь, однако покраснение кожи над суставом отмечают редко. В ряде случаев объективным изменениям со стороны суставов предшествуют их скованность и ощущение дискомфорта. Пальпация пораженных суставов может быть болезненной, боли могут отмечаться при движениях. Однако выраженный болевой синдром нехарактерен для данного заболевания, и многие дети не жалуются на боли в воспаленных суставах.
Утренняя скованность суставов характерна для ревматоидного артрита у детей и взрослых. У маленьких детей при множественном поражении суставов отмечается повышенная раздражительность. Они принимают типичную вынужденную позу, оберегая суставы от движений.
Артрит часто начинается в крупных суставах (коленном, голеностопном, локтевом и лучезапястном). Поражение суставов часто симметрично.
Поражение проксимальных межфаланговых суставов приводит к веретенообразной или фузиформной деформации пальцев; часто развивается поражение пястно-фаланговых суставов; в процесс могут быть вовлечены и дистальные меж-фаланговые суставы.
Приблизительно у 50% больных отмечается артрит шейного отдела позвоночника, характеризующийся скованностью и болью в области шеи. Нередко поражается височно-нижнечелюстной сустав, что ведет к ограничению подвижности нижней челюсти и затрудняет открытие рта (боль этой локализации часто воспринимается как ушная боль).
Поражение тазобедренных суставов возникает обычно на поздних стадиях болезни. Оно отмечается у половины детей с полиартритом и является одной из основных причин инвалидизации.
У части больных определяются рентгенографические изменения со стороны илеосакральных сочленений, которые обычно сочетаются с поражением тазобедренных суставов. Эти изменения не сопровождаются поражением поясничного отдела позвоночника.
В редких случаях артрит перстнечерпаловидного сустава приводит к осиплости голоса и стридору. Поражения грудино-ключичных суставов и реберно-хрящевых суставов могут вызывать боли в груди.
Нарушение роста в зонах, прилегающих к воспаленным суставам, может приводить к чрезмерному удлинению или к укорочению пораженной конечности.
Внесуставные проявления при полиартритной форме выражены меньше, чем при системном ревматоидном артрите. Однако у большинства больных с активным полиартритом отмечается недомогание, анорексия, повышенная возбудимость и умеренная анемия. В ряде случаев наблюдаются субфебрильная температура, незначительная гепатоспленомегалия и лимфоаденопатия.
Изредка заболевание сопровождается иридоциклитом и перикардитом. Могут появляться ревматоидные узелки в местах сдавливания тканей, как правило, у больных, имеющих ревматоидный фактор. У этих же больных иногда развивается ревматоидный васкулит и синдром Шегрена. В периоды обострения заболевания может замедляться рост ребенка, а во время ремиссий нередко происходит интенсивный рост.
Олигоартрит. В процесс вовлекаются главным образом крупные суставы. Локализация артрита носит асимметричный характер. Возможно поражение только одного сустава, тогда говорят о моноартрите.
Олигоартрит типа I отмечается приблизительно у 35-40% больных ЮРА. Болеют в основном девочки, дебютирует он обычно в возрасте до 4 лет. Ревматоидный фактор, как правило, отсутствует, у 90% больных обнаруживаются антинуклеарные антитела. Частота антигена HLA-B27 не повышена. Преимущественно поражаются коленный, голеностопный и локтевой суставы, в отдельных случаях отмечается асимметричное поражение других суставов (височно-нижнечелюстного, отдельных суставов пальцев ног и рук, суставов запястья или шеи). Тазобедренные суставы и тазовый пояс обычно не поражены, не характерен также сакроилеит.
Клинические признаки поражения суставов и данные гистологического исследования синовиальных тканей неотличимы от таковых при полиартритной форме ювенильного ревматоидного артрита. Артрит может носить хронический или рецидивирующий характер, однако тяжелая инвалидизация или деструкция суставов нетипичны.
Больные олигоартритом типа I подвержены повышенному риску развития хронического иридоциклита (развивается у 30%).
В некоторых случаях иридоциклит бывает первым проявлением ЮРА, однако чаще он возникает через 10 или более лет после развития артрита.
Другие внесуставные проявления олигоартрита обычно выражены слабо.
Олигоартрит типа II наблюдается у 10-15% больных ЮРА. Болеют в основном мальчики, болезнь обычно развивается у детей старше 8 лет. В семейном анамнезе нередко отмечают олигоартрит, болезнь Бехтерева, болезнь Рейтера или острый иридоциклит. Ревматоидный фактор и антинуклеарные антитела отсутствуют. 75% больных являются носителями антигена HLA-B27.
Поражаются преимущественно крупные суставы нижних конечностей. Иногда артрит развивается в суставах стопы, височно-нижнечелюстном суставе, суставах верхних конечностей. Нередко заболевание сопровождается энтезопатиями, и воспаление поражает участки прикрепления связок к костям. Особенно характерен тендинит пяточного сухожилия, сопровождающийся болью в области пяток.
Уже на ранних стадиях заболевания поражение часто захватывает тазовый пояс, причем во многих случаях определяются рентгенографические признаки сакроилеита.
У некоторых больных возникают изменения, типичные для анкилозирующего спондилоартрита с поражением поясничного отдела позвоночника. Могут возникать гематурия, уретрит, острый иридоциклит и поражения кожи и слизистых оболочек (синдром Рейтера). У 10-20% больных возникают приступы острого иридоциклита, который характеризуется выраженностью ранних симптомов, но редко приводит к рубцовым изменениям.
Состояние здоровья детей с олигоартритом типа II в конечном итоге определяется развитием какого-либо из вышеперечисленных видов хронических спондилоартропатий.
Системная форма ЮРА встречается у 20% больных и характеризуется выраженными внесуставными проявлениями, среди которых особо следует выделить высокую лихорадку и ревматоидную сыпь. Мальчики и девочки болеют одинаково часто.
Лихорадка носит интермиттирующий характер. Подъем температуры обычно происходит в вечернее время и нередко сопровождается ознобом. Во время подъема температуры дети выглядят очень болезненно, а после ее снижения — удивительно бодро.
Ревматоидная сыпь имеет характерный вид и носит мимолетный возвратный характер. Сыпь возникает преимущественно на туловище и проксимальных отделах конечностей, но может появляться на любых участках тела, в том числе и на ладонных и подошвенных поверхностях. Как правило, появление сыпи совпадает с повышением температуры тела, однако ее возникновение может быть спровоцировано травмой кожи, тепловым воздействием и даже эмоциями.
У большинства больных с этой формой ЮРА развивается генерализованная лимфоаденопатия (при этом гистологическая картина лимфатических узлов может напоминать лимфому) и часто выраженная гепатоспленомегалия. Функция печени может быть слегка нарушена.
Примерно у 30% больных заболевание сопровождается плевритом или перикардитом. При этом на рентгенограммах грудной клетки в ряде случаев определяется утолщение плевры и небольшой выпот в плевральной полости. Выпот в полость перикарда может быть значительным и сопровождаться изменениями на ЭКГ, хотя обычно перикардит протекает доброкачественно. В периоды обострений возможно появление интерстициальных инфильтратов в легких, однако хроническое ревматоидное поражение легких у детей отмечается очень редко.
В периоды активизации процесса у некоторых детей могут возникать приступы болей в животе.
Со стороны периферической крови часто наблюдаются лейкоцитоз (даже лейкемоидные реакции) и анемия (иногда выраженная).
Признаки поражения суставов появляются у большинства детей с системной формой ЮРА в начале заболевания или спустя несколько месяцев, однако на ранних стадиях симптомы артрита могут быть упущены из виду поскольку маскируются ярко выраженными общими симптомами. У ряда больных первоначально отмечается лишь выраженная миалгия, артралгия или транзиторный артрит. Иногда артрит развивается лишь спустя месяцы и даже годы после начала болезни. В итоге поражение суставов принимает форму полиартрита.
Системные проявления ювенильного ревматоидного артрита в течение нескольких месяцев обычно спонтанно исчезают, но в ряде случаев могут рецидивировать. В конечном итоге состояние здоровья детей с системной формой ЮРА определяется артритом, который иногда принимает хроническое течение и персистирует после исчезновения общих симптомов. По достижении больными зрелого возраста системные проявления возобновляются редко даже тогда, когда сохраняются признаки хронического артрита.
Диагностика
Диагноз ЮРА может быть установлен лишь при наличии стойкого артрита и исключении других заболеваний со сходным симптомокомплексом. Используются следующие критерии диагностики:
- артрит продолжительностью 6 недель и более (обязательный признак);
- поражение 3 суставов в течение первых 6 недель болезни;
- симметричное поражение мелких суставов;
- поражение шейного отдела позвоночника;
- выпот в полости суставов;
- утренняя скованность;
- теносиновит или бурсит;
- увеит;
- ревматоидные узелки;
- эпифизарный остеопороз;
- сужение суставной щели;
- признаки высота в суставе;
- уплотнение параартикулярных тканей (признаки 10-13 — рентгенологические);
- увеличение СОЭ более 35 мм/ч;
- обнаружение РФ в сыворотке крови;
- характерные данные биопсии синовиальной оболочки. При наличии трех критериев диагноз считается вероятным, четырех — определенным, семи — классическим (во всех случаях обязательным условием является наличие первого критерия).
При обследовании больных с подозрением на ЮРА, кроме общеклинических исследований, рентгенографии пораженных суставов (в том числе и илеосакральных сочленений), определения ревматоидного фактора в сыворотке крови, показаны и исследования антинуклеарного фактора (при олигоартрите — обязательно), иммуноглобулинов (особенно IgA), осмотр окулиста (при олигоартрите — обязательно).
Наиболее ранними рентгенологическими признаками при всех вариантах ЮРА являются отек параартикулярных тканей и околосуставной остеопороз, иногда периостит, чаще проксимальных фаланг кистей, костей пястья и плюсны. Эрозивные изменения и анкилозы развиваются при ЮРА позже, чем при ревматоидном артрите. Быстрое развитие деструктивных изменений суставов может наблюдаться в подростковом возрасте, когда ускоряется рост костного скелета.
Дифференциальный диагноз ЮРА и системной красной волчанки у детей затруднен до появления типичных волчаночный симптомов (эритема, алопеция, поражение ЦНС и нефрит). Имеют значение такие признаки, как гипокомплементемия, положительный LE-тест, высокий титр антител к нативной ДНК, что нехарактерно для системного и, тем более, других вариантов ЮРА.
Нередко возникает необходимость в дифференциальной диагностике с ЮРА артритов при острых инфекционных заболеваниях (краснухе, кори, гепатите В, сепсисе, туберкулезе и др.), которые развиваются у детей намного чаще, чем у взрослых. Под маской ЮРА могут протекать опухоли костей, а также острый лейкоз.
Ряд врожденных иммунодефицитных заболеваний (изолированный дефицит IgA, дефицит 2-го компонента комплемента, агаммаглобулинемия) могут протекать с поражением суставов, напоминающим ЮРА, однако повышенная частота инфекционных заболеваний при этом и характерные иммунологические изменения позволяют уточнить диагноз.
При моноартикулярном варианте ЮРА заболевание дифференцируют от травматического артрита, гемофилии, несовершенного десмогенеза (синдрома Элерса-Данлоса), остеохондропатий (болезни Легга-Кальве-Пертеса, болезни Осгуда-Шлаттера) и др.
Лечение
В терапии больных ЮРА используются те же подходы, что и при лечении ревматоидного полиартрита. Обычно лечение начинают с назначения ацетилсалициловой кислоты (75-100 мг/кг в день в течение 2-4 недель). Следует иметь в виду, что при назначении этого препарата возможны нарушения функции печени (повышение уровня трансаминаз и др.) и развитие салицилизма (первые симптомы — сонливость, углубленное и учащенное дыхание). Через 2-4 недели решается вопрос о продолжении приема избранного препарата или назначении другого НПВП: индометацина (суточная доза 1-3 мг/кг), вольтарена (2-3 мг/кг), бруфена (20-30 мг/кг).
При моно- и олигоартрите используют внутрисуставное введение гидрокортизона или (предпочтительнее) кеналога, соответственно 25-50 мг и 5-20 мг в крупный сустав.
При отсутствии эффекта от лечения через 4-6 месяцев, особенно в случае полиартрита, показано применение длительно действующих антиревматических препаратов. Из последних используют обычно соли золота и хинолиновые производные.
Соли золота (кризанол, тауредон и др.) вначале вводят в дозе 1 мг кристаллического золота (независимо от массы тела ребенка), через 1 неделю при хорошей переносимости назначают 5 мг кристаллического золота, а в дальнейшем инъекции производят еженедельно с повышением дозы каждый раз на 5 мг до достижения средней еженедельной дозы с учетом массы тела больного (0,75 мг/кг). Введение препаратов золота при хорошей переносимости продолжают не менее 20 недель (суммарная доза — около 15 мг/кг). При достижении положительного результата кризотерапию проводят неопределенно долго, увеличивая постепенно интервалы между инъекциями до 2-4 недель. Еженедельно исследуют состав крови и мочи.
Хинолиновые производные (делагил, плаквенил) назначают в первые 6-8 недель из расчета 5-7 мг/кг в день (не более 0,2-0,25 г в сутки) при обязательном регулярном офтальмологическом контроле (1 раз в 3-4 недели). Затем дозу уменьшают в 2 раза. При выраженном положительном эффекте лечения данными препаратами показано его продолжение.
Глюкокортикостероиды для приема внутрь назначают при ЮРА только по особым показаниям и на короткий срок. Показаниями для назначения этих препаратов (предпочтение отдается преднизолону) являются:
- системный вариант ЮРА с высокой лихорадкой, перикардитом при отсутствии эффекта от приема больших доз ацетилсалициловой кислоты (начальная доза преднизолона — 0,5-1 мг/кг в день; при стихании системных проявлений, через 2-3 недели, дозу постепенно уменьшают до минимальной и затем полностью отменяют);
- наличие увеита, который не купируется местным применением глюкокортикостероидов и холинолитиков;
- выраженное обострение суставного синдрома при полиартикулярном варианте ЮРА (доза преднизолона не превышает 10-15 мг в день и делится на несколько приемов).
Иммунодепрессанты используют очень редко, обычно при агрессивно текущем системном варианте болезни. Большое значение в лечении имеют ЛФК, массаж для развития скелетных мышц, предупреждения деформаций конечностей и сгибательных контрактур суставов.
Прогноз заболевания относительно благоприятен. У большинства больных развиваются длительные ремиссии, выраженность артрита на протяжении многих лет может оставаться небольшой, число пораженных суставов обычно ограничено, значительные функциональные нарушения развиваются редко. Однако примерно у 1/3 больных в результате хронического прогрессирующего артрита постепенно развиваются выраженные ограничения движений в суставах, контрактуры и анкилозы. Особенно часто это отмечается у пациентов с полиартикулярным и системным вариантами заболевания. Резко ухудшается прогноз в случаях развития увеита и вторичного амилоидоза.
«Ревматология»
Т.Н. Бортная
Источник


