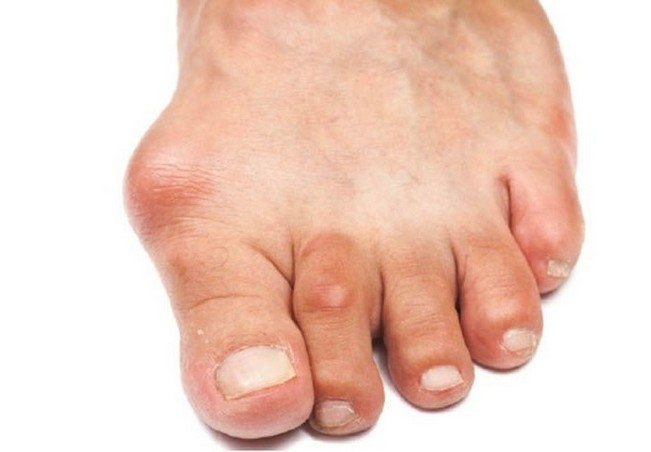
Лечебная физкультура при артритах и артрозах реферат
ЛФК
при артрите и артрозе
Артриты
Это
воспаление суставов, сопровождающееся
ограничением движений, а при более
сложных изменениях – полной неподвижностью
(анкилоз) суставов, болями при нагрузке,
а позднее и в покое. Различают моноартрит
(поражение одного сустава) и полиартрит
(поражение нескольких суставов).
Задачи
ЛФК и массажа
Активизация
деятельности сердечно-сосудистой,
дыхательной систем, нервно-мышечного
аппарата, нормализация обмена веществ,
улучшение подвижности в суставе,
увеличение силы мышц, ликвидация боли.
Особенности
ЛФК
Активные
движения следует выполнять в облегченных
условиях: в положении лежа, на четвереньках,
сидя, в воде, в висах и др. Не допускать
болевых ощущений. В занятие включают
ходьбу пешком, езду на велосипеде, ходьбу
на лыжах, общеразвивающие и дыхательные
упражнения, упражнения со снарядами
(мячами, палками, гантелями и пр.) в
положении стоя и сидя при поражении
верхних конечностей, лежа и сидя – при
поражении нижних конечностей, подвижные
игры. Упражнения в расслаблении мышц
больной конечности чередуют с упражнениями
для больных суставов. Исключают прыжки,
подскоки, упражнения с гантелями, гирями
в положении стоя. При анкилозах суставов
применяют в основном изометрические
упражнения мышц, движения в менее
пораженных или здоровых суставах, а
также тренируют компенсаторные
двигательные навыки.
Артрозы
Хроническое
заболевание суставов, при котором
первичные изменения в основном
дегенеративного характера возникают
в суставном хряще. Позднее изменяются
другие ткани сустава; кости – с их
уплотнением (Остеосклероз) и разрастаниями
(Остеофиты), синовиальная оболочка – с
развитием реактивной гиперемии, очагового
воспаления (Синовит) и последующим
фиброзом, а также изменяются околосуставные
мягкие ткани (Периартриты). Выделяют
первичный (идиопатический) и вторичный
остеоартроз, который вызывается
дисплазией суставов и костей, травмой
сустава, метаболическими, эндокринными
нарушениями (например, гипотиреоз) и
др. Наиболее часто поражаются
плюснефаланговые суставы пальцев стоп,
коленные (гонартроз), тазобедренные
суставы (коксартроз), а также дистальные
и проксимальные межфаланговые суставы
кистей. В начальной стадии болезни
отмечаются быстрая усталость в суставе,
тупые или ноющие боли, что обусловлено
рефлекторными изменениями в мышцах,
гипоксией и нарушением кровообращения,
ограничение движений. При прогрессировании
заболевания боль возникает как при
нагрузке, так и в покое, может развиться
анкилоз и даже вывих. В течении заболевания
различают 3 периода: острый, подострый
и период ремиссии.
Задачи
ЛФК и массажа
В
остром периоде – улучшение местного
крово — и лимфообращения, ускорение
регенерации, расслабление напряженных
мышц, ликвидация или уменьшение боли;
В подостром периоде – добавляют
увеличение подвижности в пораженном
суставе, замедление развития контрактур;
в период ремиссии – укрепление мышц,
прилегающих к суставу, развитие
компенсаторных навыков за счет включения
непораженных отделов опорно-двигательного
аппарата.
Особенности
ЛФК
В
остром периоде ЛГ проводят при уменьшении
болей на фоне разгрузки пораженного
сустава, в ИП лежа (при артрозе нижних
конечностей) и сидя (при артрозе верхних
конечностей): лечение положением (то
разгибательное, то сгибательное
положение), упражнение на расслабление
мышц с повышенным тонусом, общеразвивающие
упражнения для неповрежденных суставов,
дыхательные, изометрические упражнения.
В
подостром периоде, когда болей нет или
они незначительны, ЛГ целесообразно
выполнять в бассейне, добавляют
облегченные маховые движения в пораженном
суставе, упражнения на растяжение мышц
и с сопротивлением (для увеличения
мышечной силы). Каждое движение многократно
повторяют. Нельзя применять вытяжение
по оси конечности. При артрозах верхних
конечностей ЛГ выполняют в ИП стоя:
движения с предметами, со снарядами, у
гимнастической стенки. При остеоартрозе
нижних конечностей, проявляющемся лишь
болью после длительной ходьбы, основное
значение имеет уменьшение нагрузок на
пораженный сустав, сокращение
продолжительности ходьбы, стояния. ЛФК
при коксартрозе и гонартрозе проводится
только в положении лежа или сидя.
Чрезмерные физические нагрузки, в том
числе занятия спортом, бег, длительная
ходьба – противопоказаны; целесообразны
езда на велосипеде, плавание, водные
игры, занятия на тренажерах.
ПРИМЕРНЫЙ
КОМПЛЕКС ЛЕЧЕБНОЙ ГИМНАСТИКИ ПРИ
ЗАБОЛЕВАНИЯХ И ПОВРЕЖДЕНИЯХ ОРГАНОВ
ДВИЖЕНИЯ С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ
СУСТАВОВ НИЖНИХ КОНЕЧНОСТЕЙ
1.
Повороты туловища в сторону с отведением
рук в сторону. Попеременно. 3—6 раз в
каждую сторону. В; ИП — стоя.
2.
Сжимание и разжимание кистей рук и
сгибание и разгибание стоп. 10—40 раз. В:
ИП — лежа.
3.
Наклоны туловища — палка мк правой
(левой) ноге попеременно. 3—6 раз. В: ИП
— стоя, сидя без палки.
4.
Катание палки. В: катание медицинбола.
10—60 раз.
5.
Попеременное поднимание прямой ноги.
3—6 раз каждой ногой. В: ИП — стоя, руки
на пояс
6.
Приседания. 4—12 раз
7.
Поочередное расслабление мышц голени,
стопы по 3—4 раза. В: ИП — стоя или лежа.
8.
Поочередное отведение или поднимание
прямой ноги. 3-8 раз каждой. «Ножницы»:
опускание одной ноги с одновременным
подниманием другой. 10—30 сек
9.
Попеременное доставание носков ног, с
одновременным поворотом корпуса и
отведением назад согнутой в локтевом
суставе руки. 3—4 раза.
10.
«Велосипед». 10—40 раз
11.
Полное дыхание 5—б раз. В: ИП — сидя или
стоя.
12.
Руки на бедрах или на затылке: поднимание
туловища со скольжением ладонями по
ногам и без движения рук. 4—12 раз.
13.
Отведение попеременно прямых ног назад
с прогибанием в пояснице, возвращение
в ИП. Выпрямляя руки, прогнуться и
вернуться в ИП. 4-6 раз.
14.
Сгибание в коленном суставе попеременно,
в больном суставе с помощью петли.
8—10—15 раз. ТМ. В: ИП — лежа, сидя.
15.
1—выпад вперед левой (правой) ногой,
поднимая левую руку вверх и отводя
правую назад, 2 — вернуться в ИП. 3—8 раз
каждой ногой. Гантели весом 1—2 кг. В: то
же без гантелей.
16.
Пассивное сгибание в голеностопном
сустава 10—20 раз. ТМ. С помощью рук.
17.
Ходьба успокаивающая. 1—2 мин. по одной
линии, стопа перед стопой.
18.
Полное дыхание с акцентом на выдох.
Условные
обозначения: ИП — исходное положение,
ТМ—темп медленный, ТС—темп средний,
ТБ—темп быстрый, В — вариант.
ПРИМЕРНЫЙ
КОМПЛЕКС ЛЕЧЕБНОЙ ГИМНАСТИКИ ПРИ
ЗАБОЛЕВАНИЯХ И ПОВРЕЖДЕНИЯХ ОРГАНОВ
ДВИЖЕНИЯ С ПРЕИМУЩЕСТВЕННЫМ ПОРАЖЕНИЕМ
СУСТАВОВ ВЕРХНИХ КОНЕЧНОСТЕЙ
1.
1 — отставляя ногу назад, поднять палку
вверх до предела, на 2—3 — два пружинистых
рывка назад, 4 — вернуться вц ИП. 3—8 раз
каждой ногой. В: то же без палки.
2.
Наклон туловища вправо, влево но 4 раза,
дыхание равномерное. ТС.
3.
Повороты туловища со свободным
размахиванием руками. Дыхание равномерное.
ТС
4.
Выпады вперед. 4—6 раз каждой ногой. ТС
5.
Сжимание и разжимание кисти в кулак.
15—20 раз. ТМ и ТС.
6.
Пассивное сгибание в лучезапястном
суставе. ТМ. 10— 20 раз.
7.
Сжимание резинового мяча. 5—15 раз. ТМ
8.
Подъем груза 5 кг через блок. 5—6 раз. ТМ
9.
Удары вверх каждой рукой, дыхание
равномерное. 5— 15 раз. ТБ.
10.
«Бокс», дыхание равномерное. 5—15 раз.
ТБ.
11.
Палку горизонтально вниз, вертикально
к правому плечу (левому). 5-8 раз. ТМ.
12.
Палку горизонтально вверх и на лопатки.
13.
Перехват палки.
14.
Сгибание рук в упоре. ТМ, 2—10 раз.
15.
Прогнуться, руки назад, расслабить
туловище и руки, слегка наклониться
вперед. ТМ. 3-4 раза.
16.
Полуприседания с переходом на глубокие
пружинистые приседания. 4—12 раз. В: то
же без опоры рук.
17.
Ходьба успокаивающая — 1—2 мин.
18.
Расслабив последовательно (уронив
вперед) кисти рук, предплечья, плечи,
голову, туловище, присесть, опираясь
руками о пол с полным расслаблением.
3—4 раза.
Условные обозначения: ИП — исходное
положение, ТМ— темп медленный, ТС —темп
средний, ТБ— темп быстрый, В — вариант,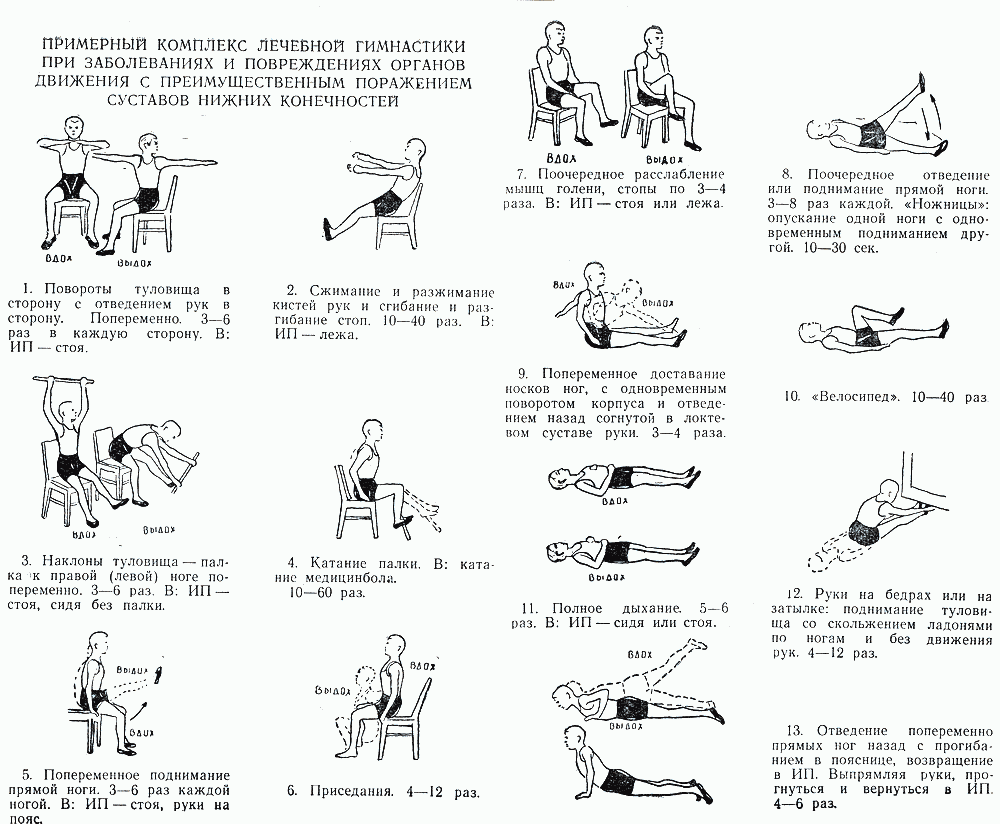


Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ПРИДНЕСТРОВСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ
ИМ. Т. Г. ШЕВЧЕНКО
ФАКУЛЬТЕТ ФИЗИЧЕСКОЙ КУЛЬТУРЫ И СПОРТА
КАФЕДРА СПОРТИВНОЙ МЕДИЦИНЫ
ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРА ПРИ АРТРИТАХ
Курсовая работа
Баранова Ирина Сергеевна
студентка 504 группы д/о
Научный руководитель
ст. преп. Бутеску А.Н.
Тирасполь, 2009
Содержание
Введение
1. Понятие об артритах
1.1 Артрит
1.2 Средство ЛФК при артритах
1.3. Методы лечебной физической культуры, применяемые при артритах
2. Составление примерных комплексов физических упражнений при артритах
2.1 Особенности методик при составлении реабилитационных комплексов
2.2 Массаж, как составная часть комплексного лечения при артритах
2.3 Примерные комплексы лечебной гимнастики при артритах
Заключение
Список литературы
Приложение
Введение
Заболевания костно-мышечной системы разделяют на:
1. воспалительные;
2. дегенеративные (невоспалительные);
3. травматические
4. опухолевые.
ЛФК и массаж применяют только для первых трех групп. Существуют самостоятельные формы артритов и формы, вызванные другими заболеваниями.
Артриты — воспалительные заболевания суставов. Термин «артрит», введенный еще Гиппократом, в последующие столетия использовали для обозначения любой суставной патологии. Начиная с 16 века, стали постепенно выделять отдельные нозологические формы артрита.
Объект: лечебная физическая культура при артритах.
Предмет: влияние лечебной физической культурой при артритах
Цель: изучить особенности лечебной физической культурой на артритах.
Гипотеза: эффективным при артритах, является применение комплекса лечебной гимнастики, вместе с массажем и с физиотероптическими процедурами.
Задачи:
1. Анализ развития лечебной физической культуры артритах.
2. Характеристика влияния лечебная физическая культура при артритах.
3. Выявить особенности лечебная физическая культура при артритах.
Методы исследование: анализ и синтез, составление списка литературы.
Структура: курсовая работа состоит из введение, 2 глав, заключение и списка литературы.
1. Понятие об артритах
1.1 Артрит
Артрит — воспалительное заболевание сустава. Для артрита характерны боли в суставе, особенно при движениях, нередко имеются ограничения его подвижности, припухлость, изменение формы и очертаний (деформация сустава). В некоторых случаях в полости сустава обнаруживается серозная, гнойная или кровянистая жидкость; кожа над суставом краснеет. Артрит может начаться сразу и сопровождаться высокой температурой и сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит).
Артрит может стать причиной инвалидности, являющейся серьезной проблемой требующей привлечения к ведению больного нескольких специалистов: ревматолога, артролога и физиотерапевта.
Причинами возникновения Артрита могут быть общие инфекционные заболевания: туберкулез, гонорея, дизентерия, сифилис, грипп, острые детские инфекции (скарлатина и др.) и септические инфекции.
Артриты — различные по происхождению воспалительные заболевания суставов, при которых поражаются синовиальная оболочка, суставной хрящ, капсула сустава и другие его элементы. Одна из часто встречающихся форм патологии.
Воспаление, чаще поражение синовиальной оболочки сустава, развивается первично под воздействием различных этиологических факторов (инфекции, травмы, иммунных и обменных нарушений, опухоли) или вторично — в ответ на патологические изменения в костных элементах сустава, например при остеомиелите, туберкулезном остите, либо (реже) в параартикулярных тканях.
Различают острый, под острый и хронический, может быть серозным, серозно-фибринозным и гнойным. Серозный экссудат в суставе образуется при синовите. Выпадение фибрина свидетельствует о более тяжелой форме, а наибольшей тяжестью отличается гнойное воспаление, при котором процесс может распространяться с синовиальной оболочки на всю суставную капсулу с окружающими мягкими тканями — развивается капсульная флегмона. При под остром и особенно хроническом воспалении наблюдаются гипертрофия ворсин синовиальной оболочки, пролиферация слоя поверхностных синовиальных клеток, лимфоидная и плазмоцитарная инфильтрация ткани.
Позднее развивается фиброз синовиальной оболочки. Длительное воспаление сустава обычно сопровождается развитием грануляционной ткани по краям покрывающего суставные поверхности хряща, постепенным ее наползанием на хрящ, разрушением хряща и подлежащей кости. Возникают костно-хрящевые эрозии. Постепенно грануляционная ткань замещается фиброзной, которая, в свою очередь, подвергается оссификации т.е. формируются фиброзные или костные анкилозы суставов. Распространение воспалительного процесса на суставную капсулу, сумки, связки, сухожилия прикрепляющихся вокруг сустава мышц может приводить к деформации сустава, подвывихам, контрактурам.
По распространенности различают моноартрит (поражение одного сустава), олиго артрит (поражение двух-трех суставов), полиартрит (поражение более трех суставов). При различных нозологических формах имеет излюбленную локализацию, например, при ревматоидном артрите симметрично поражаются суставы кистей и стоп (лучезапястные, пястно-фаланговые, проксимальные межфаланговые, плюснефаланговые, предплюсневые, голеностопные), при псориатическом артрите наиболее типично вовлечение в патологический процесс дистальных межфаланговых суставов кистей и стоп, при анкилозирующем спондилоартритакрестцово-подвздошных сочленений и суставов позвоночника.
Клиническая картина складывается из таких характерных признаков, как боль в суставе (артралгия), припухлость и выпот (дефигурация), повышение кожной температуры, появление гиперемии и нарушение функции. Болезненность при пальпации обычно распространяется на всю поверхность сустава, особенно вдоль суставной щели. Уточнить характер воспалительного процесса помогают лабораторные исследования синовиальной жидкости, а в необходимых случаях гистологическое изучение биоптатов синовиальной оболочки, например при пигментновиллезном синовите.
Основной методикой рентгенологических исследования является рентгенография пораженного сустава в двух стандартных проекциях. По показаниям проводят исследование в дополнительных проекциях, артрографию, томографию, электрорентгенографию. При исследовании мелких суставов используют рентгенографию с прямым увеличением изображения.
Рентгенологическая симптоматика многообразна и включает следующие признаки:
— околосуставной остеопороз, который является первым и наиболее постоянным рентгенологическим симптомом;
— сужение суставной щели в связи с деструктивными изменениями суставного хряща;
— краевые костные дефекты на суставных поверхностях как следствие деструктивных процессов;
— наличие очагов деструкции (чаще в виде кист) в околосуставных участках костей.
Инфекционные артриты связаны с непосредственным попаданием в ткани сустава возбудителей инфекции при травме, в связи с их лимфо или гематогенным заносом при септических состояниях (собственно инфекционные, септические) или образованием и отложением в тканях сустава иммунных комплексов, вызывающих воспаление (постинфекционные).
Особую группу составляют реактивные, при которых обнаруживается очевидная связь с конкретной инфекцией, но ни сам возбудитель, ни его антигены в полости сустава не определяются. К инфекционным артритам относят, в частности, острый гнойный; к постинфекционным — при вирусном гепатите, хламидийный, после менингококковой инфекции, к реактивным артритам — шигеллезный, иерсиниозный, сальмонеллезный и др.
Острый гнойный артрит могут вызывать многие гноеродные микроорганизмы: грамположительные (стафилококк, стрептококк, пневмококк и др.) и грамотрицательные (протей, синегнойная палочка и др.). Различают первичный и вторичный острый гнойный. При первом инфекционный агент попадает непосредственно в суставную полость при ранении сустава. При вторичном (метастатическом) А. он проникает из окружающих сустав тканей или гематогенно.
Местные признаки острого гнойного — боль в суставе, резкая болезненность при движениях в нем, нарастающая припухлость с изменением контуров сустава, гиперемия и гипертермия кожи, нарушение функции конечности, принимающей вынужденное положение. При скоплении в полости сустава большого количества экссудата определяют симптом флюктуации, а при гоните баллотирование надколенника. При переходе гнойного воспаления на окружающие мягкие ткани обнаруживают признаки, характерные для капсульной флегмоны. При вовлечении в процесс костной ткани развивается остеоартрит. При прорыве суставной сумки гной распространяется по межфасциальным пространствам. Образуются затеки, которые могут вскрываться самостоятельно. Общие клинические проявления острого гнойного — лихорадка, слабость, адинамия, угнетение сознания. Характерны изменения в крови — лейкоцитоз с нейтрофильным сдвигом, нарастающая анемия, увеличенная СОЭ, диспротеинемия и др.
Ранними осложнениями острого гнойного А. являются флегмона, панартрит, поздними — остеомиелит, сепсис, контрактура, патологический вывих, анкилоз сустава.
Диагноз основан на совокупности клинических симптомов, типичных рентгенологических признаках, результатах цитологических и микробиологических исслед
Источник
Õàðàêòåðèñòèêà àðòðîçà êîëåííîãî ñóñòàâà êàê çàáîëåâàíèÿ, â îñíîâå êîòîðîãî ëåæèò äåãåíåðàöèÿ ñóñòàâíîãî õðÿùà, ïðèâîäÿùàÿ ê åãî èñòîí÷åíèþ è íàðóøåíèþ ñóñòàâíûõ ïîâåðõíîñòåé. Àíàëèç îñîáåííîñòåé ëå÷åáíîé ôèçè÷åñêîé êóëüòóðû ïðè àðòðîçå êîëåííîãî ñóñòàâà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÔÅÄÅÐÀËÜÍÎÅ ÀÃÅÍÒÑÒÂÎ ÌÎÐÑÊÎÃÎ È
ÐÅ×ÍÎÃÎ ÒÐÀÍÑÏÎÐÒÀ
ÔÅÄÅÐÀËÜÍÎÅ ÃÎÑÓÄÀÐÑÒÂÅÍÍÎÅ ÁÞÄÆÅÒÍÎÅ ÎÁÐÀÇÎÂÀÒÅËÜÍÎÅ Ó×ÐÅÆÄÅÍÈÅ ÂÛÑØÅÃÎ ÎÁÐÀÇÎÂÀÍÈß
«ÃÎÑÓÄÀÐÑÒÂÅÍÍÛÉ ÓÍÈÂÅÐÑÈÒÅÒ ÌÎÐÑÊÎÃÎ È ÐÅ×ÍÎÃÎ ÔËÎÒÀ ÈÌÅÍÈ ÀÄÌÈÐÀËÀ Ñ.Î. ÌÀÊÀÐÎÂÀ»
ÊÀÔÅÄÐÀ ÔÈÇÈ×ÅÑÊÎÉ ÊÓËÜÒÓÐÛ
Ðåôåðàò
ïî äèñöèïëèíå «Ôèçè÷åñêàÿ êóëüòóðà»
íà òåìó:
«Àðòðîç êîëåííîãî ñóñòàâà»
Âûïîëíèë ñòóäåíò âòîðîãî
êóðñà ôàêóëüòåòà Ïîðòîâîé òåõíèêè
è ýëåêòðîìåõàíèêè:
Ìèõàëî÷êèí À.À.
Ñàíêò-Ïåòåðáóðã 2015
Ñîäåðæàíèå
Ââåäåíèå
Ãëàâà 1. Êðàòêàÿ õàðàêòåðèñòèêà çàáîëåâàíèÿ
1.1 Àðòðîç
1.2 Ìåðû ïðîôèëàêòèêè çàáîëåâàíèÿ
Ãëàâà 2. Êîìïëåêñ ëå÷åíèÿ çàáîëåâàíèé
2.1 Ëå÷åáíàÿ ôèçêóëüòóðà
2.2 Ðàöèîíàëüíîå Ïèòàíèå
2.3 Ðàöèîíàëüíîå ìûøëåíèå
Çàêëþ÷åíèå
Ñïèñîê ëèòåðàòóðû
Ââåäåíèå
ñóñòàâ êîëåííûé àðòðîç
Àðòðîç ñóñòàâîâ — çàáîëåâàíèå, â îñíîâå êîòîðîãî ëåæèò äåãåíåðàöèÿ ñóñòàâíîãî õðÿùà, ïðèâîäÿùàÿ ê åãî èñòîí÷åíèþ, îáíàæåíèþ ïîäëåæàùåé êîñòè, êîñòíûì ðàçðàñòàíèÿì è íàðóøåíèþ ñóñòàâíûõ ïîâåðõíîñòåé.
Õàðàêòåðíûå ñèìïòîìû àðòðîçà ñóñòàâîâ — áîëü ïðè íàãðóçêå, ñòèõàþùàÿ â ïîêîå, îãðàíè÷åíèå ïîäâèæíîñòè è õðóñò â ñóñòàâå, íàïðÿæåíèå ìûøö â îáëàñòè ñóñòàâà, âîçìîæíî ïåðèîäè÷åñêîå ïîÿâëåíèå ïðèïóõëîñòè, ïîñòåïåííàÿ äåôîðìàöèÿ ñóñòàâà. Íàèáîëåå ÷àñòî ñíà÷àëà ïîðàæàåòñÿ õðÿùåâàÿ îñíîâà — ðàçâèâàåòñÿ õîíäðîç, çàòåì ê ïðîöåññó ïðèñîåäèíÿåòñÿ ïîðàæåíèå êîñòè — ðàçâèâàåòñÿ îñòåîõîíäðîç.
Ãëàâà 1.
Êðàòêàÿ õàðàêòåðèñòèêà çàáîëåâàíèé
1.1 Àðòðîç
Àðòðîçû (arthrosis, åä. ÷.; ãðå÷. Arhtron ñóñòàâ + — osis; ñèí. îñòåîàðòðîçû, äåôîðìèðóþùèå àðòðîçû, äåôîðìèðóþùèå îñòåîàðòðîçû) — äåãåíåðàòèâíî-äèñòðîôè÷åñêèå çàáîëåâàíèÿ ñóñòàâîâ.
Îñòåîàðòðîç (àðòðîç) — äðåâíåå çàáîëåâàíèå, êîòîðûì ñòðàäàþò è ëþäè, è æèâîòíûå. Ïàëåîíòîëîãè÷åñêèìè èññëåäîâàíèÿìè äîêàçàíî, ÷òî îñòåîàðòðîç áûë åùå ó òðàâîÿäíûõ äèíîçàâðîâ, æèâøèõ îò 70 äî 200 ìèëëèîíîâ ëåò íàçàä. Ýòî ñåðüåçíàÿ ïðîáëåìà íå òîëüêî ïðîøëîãî, íî è íàñòîÿùåãî. Ïî äàííûì Âñåìèðíîé îðãàíèçàöèè çäðàâîîõðàíåíèÿ, ýòî çàáîëåâàíèå — ëèäåð ïî óõóäøåíèþ êà÷åñòâà æèçíè ëþäåé è óâåëè÷åíèþ èíâàëèäíîñòè.
Àðòðîçû ÿâëÿþòñÿ íàèáîëåå ðàñïðîñòðàí¸ííûìè çàáîëåâàíèÿìè ñóñòàâîâ, ÷àñòîòà çàáîëåâàíèé óâåëè÷èâàåòñÿ ñ âîçðàñòîì. Ïî äàííûì ñòàòèñòèêè ðåíòãåíîëîãè÷åñêèå ñèìïòîìû àðòðîçà íàáëþäàþòñÿ ó 87% æåíùèí è ó 83% ìóæ÷èí â âîçðàñòå 55-64 ëåò. Ó 22% æåíùèí è ó 15% ìóæ÷èí ñòàðøå 50 ëåò èìåþòñÿ íå òîëüêî ðåíòãåíîëîãè÷åñêèå, íî è êëèíè÷åñêèå ïðèçíàêè àðòðîçà.
Ïîíÿòèå «àðòðîç» (äåôîðìèðóþùèé îñòåîàðòðîç) âêëþ÷àåò â ñåáÿ ãðóïïó áîëåçíåé ñóñòàâîâ äåãåíåðàòèâíî-âîñïàëèòåëüíîãî õàðàêòåðà, èìåþùèõ ðàçíîå ïðîèñõîæäåíèå è áëèçêèå ìåõàíèçìû ðàçâèòèÿ. Ðàçëè÷àþò äâà âèäà:
* Êîêñàðòðîç — îñòåîàðòðîç òàçîáåäðåííûõ ñóñòàâîâ.
* Ãîíàðòðîç — îñòåîàðòðîç êîëåííûõ ñóñòàâîâ.
Ñóñòàâíûå ñèìïòîìû àðòðîçà ñêëàäûâàþòñÿ èç áîëåé, ÷óâñòâà ñêîâàííîñòè, áûñòðîãî óòîìëåíèÿ, òóãîïîäâèæíîñòè, äåôîðìàöèé, õðóñòà è äð. Áîëè îáû÷íî òóïûå. Îíè íåïîñòîÿííû, óñèëèâàþòñÿ â õîëîäíóþ è ñûðóþ ïîãîäó, ïîñëå äëèòåëüíîé íàãðóçêè (íàïðèìåð ê âå÷åðó) è ïðè íà÷àëüíûõ äâèæåíèÿõ ïîñëå ñîñòîÿíèÿ ïîêîÿ («ñòàðòîâûå áîëè»).  òàçîáåäðåííûõ ñóñòàâàõ áîëè èðàäèöèðóþò â ïàõîâóþ ëèáî ñåäàëèùíóþ îáëàñòü (ïðè ýòîì îòìå÷àåòñÿ íàïðÿæåíèå îòâîäÿùèõ ìûøö è ñãèáàòåëåé áåäðà). Î÷åíü ÷àñòî, îñîáåííî ïðè ñòàð÷åñêèõ àðòðîçàõ, âìåñòî áîëåé îòìå÷àåòñÿ ëèøü ëîìîòà è ÷óâñòâî òÿæåñòè â êîñòÿõ è ñóñòàâàõ. Ýòî îùóùåíèå âåñüìà áëèçêî ê ÷óâñòâó ñêîâàííîñòè ïðè ðåâìàòîèäíîì àðòðèòå, íî îòëè÷àåòñÿ êðàòêîâðåìåííîñòüþ è ìàëîé èíòåíñèâíîñòüþ. Èñòèííîå îãðàíè÷åíèå ïîäâèæíîñòè ïðè àðòðîçå íàáëþäàåòñÿ ðåäêî, ÷àùå ðå÷ü èä¸ò î òóãîïîäâèæíîñòè è áûñòðîé óòîìëÿåìîñòè ñóñòàâîâ. Âñå ýòè ñèìïòîìû îáóñëîâëåíû íàðóøåíèåì êîíãðóýíòíîñòè ñóñòàâíûõ ïîâåðõíîñòåé, èçìåíåíèÿìè (óòîëùåíèåì, êàëüöèíîçîì, ñêëåðîçîì) â ñóñòàâíîé êàïñóëå, ñóõîæèëèÿõ è äðóãèõ ìÿãêèõ òêàíÿõ è ñïàçìîì ìûøö. Äåôîðìàöèè ñóñòàâîâ ëó÷øå âñåãî çàìåòíû â äèñòàëüíûõ ìåæôàëàíãîâûõ ñóñòàâàõ ðóê, â òàçîáåäðåííîì, â êîëåííûõ ñóñòàâàõ (óòîëùåíèå êîñòíîé òêàíè çà ñ÷¸ò êðàåâûõ îñòåîôèòîâ) è îáóñëîâëåíû êîñòíûìè ðàçðàñòàíèÿìè, à íå íàáóõàíèåì ìÿãêèõ òêàíåé, êàê ïðè àðòðèòàõ. Ïðè÷èíîé õðóñòà ñóñòàâîâ (÷àùå âñåãî êîëåííîãî) ÿâëÿþòñÿ íåðîâíîñòè ñóñòàâíûõ ïîâåðõíîñòåé, èçâåñòêîâûå îòëîæåíèÿ è ñêëåðîç ìÿãêèõ òêàíåé.  îòëè÷èå îò ìåëêîãî, êðåïèòèðóþùåãî õðóñòà ïðè ñèíîâèòàõ, äëÿ àðòðîçà õàðàêòåðåí ãðóáûé õðóñò
1.2 Ìåðû ïðîôèëàêòèêè çàáîëåâàíèÿ
Ïðîôèëàêòèêà ïåðâè÷íûõ àðòðîçîâ, îáóñëîâëåííûõ ïðåèìóùåñòâåííî âîçðàñòîì è ïðîôåññèîíàëüíîé ïåðåãðóçêîé, çàêëþ÷àåòñÿ â áîðüáå ñ ïðåæäåâðåìåííûì ñòàðåíèåì îðãàíèçìà ïîñðåäñòâîì ðàöèîíàëüíîãî ïèòàíèÿ, äîñòàòî÷íîé ôèçè÷åñêîé àêòèâíîñòè è çàêàëèâàíèÿ îðãàíèçìà, ñ îäíîé ñòîðîíû, è óñòðàíåíèè ïðîôåññèîíàëüíûõ âðåäíîñòåé, ñ äðóãîé. Ïðîôèëàêòèêà âòîðè÷íûõ àðòðîçîâ — ëå÷åíèå îñíîâíîãî çàáîëåâàíèÿ. Ê ïðîôèëàêòèêå àðòðîçà ìîæíî îòíåñòè ïðàâèëüíîå ëå÷åíèå âíóòðèñóñòàâíûõ ïåðåëîìîâ, óäàëåíèå ïîâðåæä¸ííûõ ìåíèñêîâ, âîññòàíîâëåíèå ðàçîðâàííûõ ñâÿçîê.
Ãëàâà 2. Êîìïëåêñ ëå÷åíèÿ çàáîëåâàíèÿ
Ëå÷åíèå áîëüíûõ ñ äåãåíåðàòèâíûìè çàáîëåâàíèÿìè ñóñòàâîâ äîëæíî áûòü ðàííèì, ïàòîãåíåòè÷åñêèì è êîìïëåêñíûì. Îñíîâíûìè ïðèíöèïàìè ëå÷åíèÿ ÿâëÿþòñÿ óñòðàíåíèå ïðè÷èí, ñïîñîáñòâóþùèõ ðàçâèòèþ áîëåçíè, ëèêâèäàöèÿ âîñïàëèòåëüíûõ èçìåíåíèé è âîññòàíîâëåíèå óòðà÷åííîé ôóíêöèè. Êîìïëåêñíîå ëå÷åíèå çàêëþ÷àåòñÿ â ïðèìåíåíèè ëåêàðñòâåííûõ ñðåäñòâ, îáëàäàþùèõ ïðîòèâîâîñïàëèòåëüíûìè è îáåçáîëèâàþùèìè ñâîéñòâàìè, ïðîâåäåíèå ôèçèîòåðàïåâòè÷åñêèõ ïðîöåäóð, îêàçûâàþùèõ ñîñóäîðàñøèðÿþùåå è îáåçáîëèâàþùåå äåéñòâèå. Õîðîøèé ýôôåêò äà¸ò ñàíàòîðíî-êóðîðòíîå ëå÷åíèå ñ ïðèìåíåíèåì ãðÿçåâûõ àïïëèêàöèé, ñåðîâîäîðîäíûõ è ðàäîíîâûõ âàíí, ìàññàæà è ëå÷åáíîé ãèìíàñòèêè
2.1 Ôèçêóëüòóðà ïðè àðòðîçå.
Êàê è ïðè ìíîãèõ çàáîëåâàíèÿõ ñóñòàâîâ, ïðè àðòðîçå íåîáõîäèìà ãèìíàñòèêà, êîòîðàÿ ïîìîæåò ïîâûñèòü ýôôåêòèâíîñòü ïðîâîäèìîãî ëå÷åíèÿ. Ïðè âûïîëíåíèè ôèçè÷åñêèõ óïðàæíåíèé â 3-4 ðàçà âîçðàñòàåò ïîòðåáëåíèå õðÿùîì ïèòàòåëüíûõ âåùåñòâ, íàõîäÿùèõñÿ â ñèíîâèàëüíîé æèäêîñòè, ïîýòîìó, îñîáåííî âàæíî, ÷òîáû ñèíîâèàëüíàÿ æèäêîñòü ñîõðàíÿëà ñâîè íîðìàëüíûå õàðàêòåðèñòèêè. Ãëàâíîå çíà÷åíèå ôèçè÷åñêèõ óïðàæíåíèé ñîñòîèò â âîçäåéñòâèè íà ìûøöû è óëó÷øåíèè êðîâîîáðàùåíèÿ . Âàæíî ïîìíèòü, ÷òî óìåðåííûå óïðàæíåíèÿ íå âûçûâàþò «èçíàøèâàíèÿ» ñóñòàâîâ, à íàîáîðîò óêðåïëÿþò ìûøöû, îêðóæàþùèå ñóñòàâ, óëó÷øàÿ åãî îïîðíóþ ôóíêöèþ .
Ëå÷åáíóþ ãèìíàñòèêó ïðè àðòðîçå ñëåäóåò âûïîëíÿòü â ïîëîæåíèè ëåæà èëè ñèäÿ, êîãäà ìàêñèìàëüíî ñíèæåíà íàãðóçêà íà ñóñòàâû
Ñóùåñòâóåò äâà îñíîâíûõ ïðàâèëà, âûïîëíåíèå êîòîðûõ ïðèíåñåò íàèáîëüøóþ ïîëüçó: ïîñòåïåííîñòü è ðåãóëÿðíîñòü.
Äëÿ òîãî ÷òîáû îöåíèòü ñâîè âîçìîæíîñòè, íà÷èíàéòå òðåíèðîâàòüñÿ ïîñòåïåííî. Âûïîëíÿéòå óïðàæíåíèÿ áåç èçáûòî÷íûõ óñèëèé. Âûïîëíÿòü óïðàæíåíèÿ ñëåäóåò ðåãóëÿðíî.
Èíòåíñèâíîñòü ôèçè÷åñêîé íàãðóçêè è ÷àñòîòà ïîâòîðåíèé îïðåäåëÿþòñÿ âûðàæåííîñòüþ áîëåé
Íàãðóçêó ñëåäóåò óâåëè÷èâàòü ïîñòåïåííî. Ðåêîìåíäóåòñÿ âûïîëíÿòü ïî 15 ïîâòîðåíèé îäíîãî âèäà óïðàæíåíèé. Çàíÿòèÿ äîëæíû ñîçäàâàòü îùóùåíèå ëåãêîé óñòàëîñòè, íî íå èçíóðÿòü. Åñëè ïðè âûïîëíåíèè ôèçè÷åñêèõ óïðàæíåíèé âîçíèêëà è ïðîäîëæàåòñÿ äëèòåëüíîå âðåìÿ áîëü â êîëåíå, òî íåîáõîäèìî óìåíüøèòü ÷èñëî ïîâòîðîâ â 3 ðàçà.
Çàíÿòèÿ â áàññåéíå â òåïëîé âîäå — îïòèìàëüíûé âèä ëå÷åáíîé ãèìíàñòèêè ïðè àðòðîçå
Åñëè Âû íå óìååòå ïëàâàòü, îòäàéòå ïðåäïî÷òåíèå àêâààýðîáèêå.  âîäå âåñ òåëà íå ÷óâñòâóåòñÿ, è äâèæåíèÿ â ñóñòàâàõ áóäóò áîëåå ëåãêèìè è ìåíåå òðàâìàòè÷íûìè.
Óïðàæíåíèÿ äîëæíû ñòàòü ÷àñòüþ Âàøåé æèçíè è ïðèíîñèòü óäîâîëüñòâèå
Âîçðàñòíûõ îãðàíè÷åíèé äëÿ çàíÿòèé ëå÷åáíîé ãèìíàñòèêîé íåò. Ïîìèìî ïîëîæèòåëüíîãî ýìîöèîíàëüíîãî çàðÿäà ôèçè÷åñêàÿ íàãðóçêà ñïîñîáñòâóåò óêðåïëåíèþ ñåðäöà, ñîñóäîâ è êîñòåé.
Õîäüáà ïî ðîâíîé ìåñòíîñòè â óìåðåííîì òåìïå ÿâëÿåòñÿ õîðîøèì ñïîñîáîì ïîääåðæàíèÿ ìûøå÷íîãî òîíóñà
Ñòàðàéòåñü åæåäíåâíî ñîâåðøàòü ïðîãóëêè ïî 30 ìèíóò. Ïðè ýòîì ñëåäóåò èçáåãàòü áûñòðîé õîäüáû, òàê êàê óâåëè÷åíèå òåìïà ñîïðÿæåíî ñ âîçðàñòàíèåì íàãðóçêè íà ñóñòàâû â 2 ðàçà.
2.2 Ðàöèîíàëüíîå ïèòàíèå ïðè àðòðîçå
Äèåòà ïðè àðòðèòå — î÷åíü âàæíûé ýòàï, êîòîðûé ïîìîæåò ñïðàâèòüñÿ ñ íåïðèÿòíûìè ñèìïòîìàìè íåäóãà. Àðòðèò ïðåäñòàâëÿåò ñîáîé äîâîëüíî ðàñïðîñòðàíåííóþ áîëåçíü, ïîðàæàþùóþ ñóñòàâû è îêîëîñóñòàâíûå òêàíè. Ïðè ýòîì íàðóøàþòñÿ èõ ôóíêöèîíàëüíûå ñïîñîáíîñòè. Âðà÷è âûäåëÿþò íåñêîëüêî îñíîâíûõ ïðè÷èí, êîòîðûå ìîãóò ïðèâåñòè ê ðàçâèòèþ àðòðèòà. ×àùå âñåãî íåïðèÿòíûå ñèìïòîìû â ñóñòàâàõ âîçíèêàþò èç-çà íàðóøåíèÿ îáìåíà âåùåñòâ, íàñëåäñòâåííîé ïðåäðàñïîëîæåííîñòè, òðàâì, ïåðåîõëàæäåíèÿ, ïîâûøåííîé íàãðóçêè íà ñóñòàâû, âðåäíûõ ïðèâû÷åê è ðàçëè÷íûõ çàáîëåâàíèé.
Îñíîâíûå ïðèíöèïû äèåòû
Ìíîãèå èññëåäîâàíèÿ äîêàçàëè òî, ÷òî ïðèåì íåêîòîðûõ ïðîäóêòîâ ìîæåò ïîëîæèòåëüíî îòðàçèòüñÿ íà çäîðîâüå ñóñòàâîâ è ïðåäîòâðàòèòü íà÷àëî âîñïàëèòåëüíîãî ïðîöåññà â õðÿùàõ.  ïåðâóþ î÷åðåäü ðå÷ü èäåò î ïðîäóêòàõ, ñîäåðæàùèõ ìíîãî îìåãà-3 æèðíûõ êèñëîò. Êàê èçâåñòíî, áîëüøîå êîëè÷åñòâî ýòîãî èíãðåäèåíòà èìååòñÿ â ìàñëàõ è æèðíîé ðûáå. Ïàöèåíòàì ñïåöèàëèñòû ðåêîìåíäóþò âêëþ÷èòü â ñâîé ðàöèîí òàêèå ñîðòà ðûá, êàê ëîñîñü, ñåëüäü, ñêóìáðèÿ. Æåëàòåëüíî â òå÷åíèå íåäåëè åñòü íå ìåíåå 4 ðûáíûõ áëþä. Íåñêîëüêî ðàç â íåäåëþ íåîáõîäèìî óïîòðåáëÿòü ïî íåñêîëüêî ëîæåê ëüíÿíîãî ìàñëà. Ïðè æåëàíèè ýòîò ïðîäóêò ìîæíî ïèòü åæåäíåâíî: òàê ïîëüçû áóäåò äàæå áîëüøå. Åùå 1 î÷åíü âàæíîå ïðàâèëî, êîòîðîå îáÿçàòåëüíî íàäî ó÷èòûâàòü â ïåðèîä áîðüáû ñ àðòðèòîì: â ðàöèîíå áîëüíîãî ïîñòîÿííî äîëæíû ïðèñóòñòâîâàòü îâîùè è ôðóêòû îðàíæåâîãî èëè æåëòîãî öâåòà. Òàêèå ïðîäóêòû ñîäåðæàò ìíîãî àêòèâíûõ àíòèîêñèäàíòîâ. Èìåííî ïîýòîìó ïèòàíèå ïðè àðòðèòå ïîäðàçóìåâàåò ÷àñòîå óïîòðåáëåíèå òàêèõ ÿðêèõ îâîùåé è ôðóêòîâ, êàê ìîðêîâü, ñëàäêèé ïåðåö, ëèìîí, àíàíàñû è àïåëüñèíû.
Î÷åíü âàæíî çíàòü íå òîëüêî òî, ÷òî ìîæíî åñòü, íî è òî, ÷òî ìîæíî ïèòü.
Ñïåöèàëèñòû ñîâåòóþò ïðè ýòîì íåäóãå ïèòü ñâåæåâûæàòûå ñîêè. Ïðåäïî÷òèòåëåí ñîê èç ãðàíàòà, àïåëüñèíà è àíàíàñà. Òàê, ãðàíàòîâûé ñîê ñïîñîáåí ñïðàâèòüñÿ ñ íîþùåé áîëüþ â õðÿùåâîé òêàíè. Äëÿ ýòîãî íåîáõîäèìî ïèòü íå ìåíåå 3 ëîæåê íåðàçáàâëåííîãî ñîêà â ñóòêè. Åñëè íåðàçáàâëåííûé ñîê êàæåòñÿ ñëèøêîì òåðïêèì, òî åãî ìîæíî ðàçáàâèòü â ðàâíîì êîëè÷åñòâå ñ çåëåíûì ÷àåì. Ìîæíî ïèòü ýòîò íàïèòîê â ÷èñòîì âèäå. Åãî ìîæíî óïîòðåáëÿòü â íåîãðàíè÷åííîì êîëè÷åñòâå â òå÷åíèå âñåãî äíÿ. Ìíîãèå èññëåäîâàíèÿ äîêàçàëè, ÷òî ïîñòîÿííîå óïîòðåáëåíèå çåëåíîãî ÷àÿ óìåíüøàåò ðèñê ðàçâèòèÿ àðòðèòà â íåñêîëüêî ðàç. Èìåííî ïîýòîìó âðà÷è ñîâåòóþò ïèòü ýòîò íàïèòîê è äëÿ ïðîôèëàêòèêè âûøåîïèñàííîãî çàáîëåâàíèÿ.
Ìíîãèõ èíòåðåñóåò âîïðîñ, ïîäðàçóìåâàåò ëè äèåòîòåðàïèÿ ïðè àðòðèòå óïîòðåáëåíèå ñïåöèé. Ëþáèòåëè ðàçëè÷íûõ ñïåöèé ìîãóò âçäîõíóòü ñïîêîéíî, òàê êàê àðòðèò ñîâñåì íå ÿâëÿåòñÿ ïîâîäîì äëÿ îòêàçà îò ñïåöèé. Äàæå íàîáîðîò, ïðè òàêîì çàáîëåâàíèè ðåêîìåíäîâàíî óïîòðåáëåíèå «æàðêèõ» ïðèïðàâ. Òàê, ðàçáàâèòü ñâîé åæåäíåâíûé ðàöèîí ìîæíî òàêèìè ïðîäóêòàìè, êàê èìáèðü, ãâîçäèêà, êóðêóìà. Òàêèå ïðèïðàâû óìåíüøàþò ñèëüíûé áîëåâîé ñèíäðîì è çàìåòíî çàìåäëÿþò ïðîöåññ ðàçðóøåíèÿ õðÿùåâîé òêàíè. Ýòè ñïåöèè ìîæíî èñïîëüçîâàòü äëÿ ïðèãîòîâëåíèÿ ðûáíûõ áëþä, êîòîðûå î÷åíü ïîëåçíû ïðè àðòðèòå.
Êàêèå ïðîäóêòû íåîáõîäèìû?
Êðîìå æèðíîé ðûáû, â åæåäíåâíîì ðàöèîíå áîëüíîãî àðòðèòîì äîëæíû ïðèñóòñòâîâàòü òàêèå ïðîäóêòû, êàê:
Ìèíäàëü. Ýòîò ïðîäóêò ìîæåò ïîõâàñòàòüñÿ âûñîêèì ñîäåðæàíèåì âèòàìèíà Å, êîòîðûé ñïîñîáñòâóåò óêðåïëåíèþ âíåøíåé ìåìáðàíû ñóñòàâíûõ ñóìîê. Ëþäè, ó êîòîðûõ èìååòñÿ àëëåðãèÿ íà ìèíäàëü, ìîãóò çàìåíèòü åãî àðàõèñîì èëè ñåìåíàìè ïîäñîëíå÷íèêà.
Ïðè àðòðèòå äèåòà ïîäðàçóìåâàåò ÷àñòîå óïîòðåáëåíèå ÷åðíîé ôàñîëè: îíà ñîäåðæèò ìíîãî àíòèîêñèäàíòîâ, êîòîðûå áîðþòñÿ ñî ñâîáîäíûìè ðàäèêàëàìè. Ê òîìó æå â ÷åðíîé ôàñîëè ñîäåðæèòñÿ ìàðãàíåö, êîòîðûé íåçàìåíèì äëÿ ñóñòàâîâ.
Áðîêêîëè — ïðîäóêò, ñîäåðæàùèé ìíîãî âèòàìèíà À, Ñ è êàëüöèÿ.
Èìáèðü ñíèìàåò áîëü è îòå÷íîñòü, ïîäàâëÿåò âûðàáîòêó ôåðìåíòîâ ÑÎÕ-2, êîòîðûå ñòàíîâÿòñÿ ïðè÷èíîé âîñïàëåíèÿ ñóñòàâîâ.
ßáëîêè — íå òîëüêî âêóñíûé, íî è î÷åíü ïîëåçíûé ïðîäóêò, ñïîñîáñòâóþùèé âûðàáîòêå êîëëàãåíà, êîòîðûé ñîñòàâëÿåò îñíîâó õðÿùåâîé òêàíè ñóñòàâîâ. Ñïåöèàëèñòû ñîâåòóþò â äåíü óïîòðåáëÿòü õîòÿ áû 1 ÿáëîêî.
Ïàïàéÿ — íàñòîÿùèé êëàäåçü âèòàìèíà Ñ. Ê òîìó æå ýòîò ôðóêò ìîæåò ïîõâàñòàòüñÿ âûñîêèì ñîäåðæàíèåì áåòà-êàðîòèíà, áåç êîòîðîãî ñëîæíî ïðåäñòàâèòü çäîðîâûå ñóñòàâû.
Äèåòà ïðè àðòðèòå êîëåííîãî ñóñòàâà âêëþ÷àåò ëèñòîâóþ êàïóñòó, áîãàòóþ êàëüöèåì, êîòîðûé î÷åíü ïîëåçåí äëÿ êîñòåé. Ëèñòîâàÿ êàïóñòà òàêæå ñîäåðæèò ìåäü è ìàðãàíåö.
2.3 Ðàöèîíàëüíîå ìûøëåíèå ïðè àðòðîçå
Ïðè àðòðîçå õðÿùåâàÿ òêàíü ïîñòåïåííî ðàçðóøàåòñÿ, è ðåñóðñû ñóñòàâà óìåíüøàþòñÿ. Åñëè ýòî íå ó÷åñòü è ïðîäîëæèòü åãî ïåðåãðóæàòü, áîëåçíü áóäåò áûñòðî ïðîãðåññèðîâàòü. Ïîýòîìó ïîñëå ïîñòàíîâêè äèàãíîçà «àðòðîç» âðà÷è â ïåðâóþ î÷åðåäü ðåêîìåíäóþò îáëåã÷èòü ñóñòàâó çàäà÷ó.
Åñëè ýòî ñóñòàâ êîëåííûé èëè òàçîáåäðåííûé, íóæíî îòêàçàòüñÿ îò ïîäúåìà òÿæåñòåé, áåãà, ïðûæêîâ, îò òîãî, ÷òîáû ñèäåòü íà êîðòî÷êàõ èëè ñòîÿòü â ñîãíóòîì ïîëîæåíèè.  íåêîòîðûõ ñëó÷àÿõ äëÿ äîïîëíèòåëüíîé ðàçãðóçêè ïðè õîäüáå ðåêîìåíäóþò èñïîëüçîâàòü òðîñòü.
Íî ýòî íå çíà÷èò, ÷òî â æèçíè áîëüíîãî àðòðîçîì âîîáùå íå äîëæíî áûòü äâèæåíèÿ. Íàîáîðîò, ïîñòðàäàâøèé âíóòðèñóñòàâíîé õðÿù íóæäàåòñÿ â óñèëåííîì ïèòàíèè. Ïîëó÷àòü åãî îí ìîæåò, òîëüêî åñëè îáëàñòü ñóñòàâà õîðîøî ñíàáæàåòñÿ êðîâüþ, à äëÿ ýòîãî íåîáõîäèìà àêòèâíîñòü. Ñïåöèàëüíàÿ ãèìíàñòèêà, õîäüáà â êîìôîðòíîì òåìïå, ïëàâàíèå äîëæíû ïðî÷íî âîéòè â âàøó æèçíü. Êàæäûé äåíü íåîáõîäèìî óäåëÿòü êàêîìó-òî èç ýòèõ çàíÿòèé ïî 30-40 ìèíóò. Ïðàâäà, ýòî êàñàåòñÿ òîëüêî òåõ ïåðèîäîâ, êîãäà àðòðîç çàòèõàåò, — çàíèìàòüñÿ ÷åðåç áîëü âðåäíî
Ãëàâíîå — íàéòè ïîçèòèâíóþ àôôèðìàöèþ (ñòåðåîòèï ìûøëåíèÿ), êîòîðàÿ è íàñòðîèò îðãàíèçì íà íóæíóþ «ïðîãðàììó ñàìîèñöåëåíèÿ». Îäíàêî íóæíî îáðàòèòü âíèìàíèå íà òîò ôàêò, ÷òî ñòåðåîòèï äîëæåí áûòü ïðàâèëüíî ñôîðìèðîâàí. À äëÿ ýòîãî íåîáõîäèìî òî÷íî çíàòü ïðè÷èíó òîãî èëè èíîãî çàáîëåâàíèÿ.
Çàêëþ÷åíèå
Âû äîëæíû òðåçâî îöåíèâàòü ñèòóàöèþ è ïîíèìàòü, ÷òî çàáîëåâàíèå êîëåííûõ ñóñòàâîâ î÷åíü îïàñíî è âëå÷åò çà ñîáîé ìíîæåñòâî ïðîáëåì. Ïðè ïåðâûõ æå ïðèçíàêàõ áîëåçíè îáðàòèòåñü ê îïûòíîìó è êâàëèôèöèðîâàííîìó ñïåöèàëèñòó, êîòîðûé, ó÷èòûâàÿ âñå íþàíñû, íàçíà÷èò íåîáõîäèìîå ëå÷åíèå. Åñëè ñäåëàòü ýòî íà ðàííåì ýòàïå ðàçâèòèÿ, òî øàíñû íà ñêîðîå âûçäîðîâëåíèå êóäà áîëüøå, íåæåëè çàòÿíóòü ñ ýòèì äåëîì. Ïîýòîìó, åñëè õîòèòå æèòü áåç áîëè è îñëîæíåíèé, ñëåäèòå çà çäîðîâüåì êîëåííûõ ñóñòàâîâ.
Ñïèñîê ëèòåðàòóðû
Åïèôàíîâ Â.À. Ìåäèöèíñêàÿ ðåàáèëèòàöèÿ: Ðóêîâîäñòâî äëÿ âðà÷åé. Ìîñêâà: ÌÅÄïðåññ-èíôîðì, 2005.
Ôåäåðàëüíûå êëèíè÷åñêèå ðåêîìåíäàöèè ïî äèàãíîñòèêå è ëå÷åíèþ îñòåîàðòðîçà. 2013 ã.: https://www.rheumatolog.ru/experts/klinicheskie-rekomendacii —
McAlindon T.E. et al. OARSI guidelines for the non-surgical management of knee osteoarthritis. Osteoarthritis and Cartilage.
Ðàçìåùåíî íà Allbest.ru
Источник