Лечение гнойного артрита хирургическое
Острый гнойный артрит — острое гнойное
воспаление сустава.
Этиопатогенез
Гнойный артрит может быть первичным и
вторичным.
• При первичном артрите инфекция
проникает в сустав при ранении.
• При вторичном — гематогенным или
лимфогенным путём из различных очагов
эндогенной инфекции, а также при
распространении гнойного процесса с
окружающих мягких тканей или костей.
Особенно тяжело протекают артриты
коленного и тазобедренного суставов.
Воспалительный процесс обычно начинается
с поражения синовиальных оболочек —
острый синовит. В суставе накапливается
сначала серозный, а затем серозно-фибринозный
и гнойный экссудат. Когда гнойный процесс
распространяется на капсулу сустава,
начинается гнойный артрит.
При распространении гнойного процесса
на суставные поверхности костей
развивается остеоартрит. Вовлечение в
процесс окружающих тканей приводит к
развитию параартикулярной флегмоны.
Наиболее часто происходит поражение
коленного сустава (гонит), реже —
тазобедренного (коксит) и плечевого
(омартрит).
Клиническая картина
Поражение синовиальной оболочки
характеризуется появлением болей,
усиливающихся при движении. Активные
движения в суставе прекращаются,
конечность приобретает вынужденное
положение. Сустав увеличивается в
объёме, контуры его сглаживаются. При
пальпации сустава отмечают резкую
болезненность, выявляют гиперемию кожи.
При поражении коленного сустава
вследствие скопления в суставе жидкости
определяют баллотирование надколенника.
Кроме местных симптомов, выявляют и
признаки гнойно-резорбтивной лихорадки.
При рентгеновском исследовании характерно
расширение суставной щели, а при
остеоартрите нередко видны очаги
деструкции в костях.
Большое диагностическое значение имеет
пункция сустава. Полученный экссудат
(серозный, геморрагический, гнойный)
позволяет судить о характере воспалительного
процесса. Его бактериологическое
исследование даёт возможность адекватного
выбора антибиотика.
При распространении гнойного процесса
на фасции или подкожную клетчатку общее
состояние больного ухудшается, нарастает
интоксикация.
Лечение
Лечение артрита может быть консервативным
и оперативным. Обычно начинают с
консервативного лечения:
• пункция сустава с промыванием его
полости антисептиками и введением
антибиотиков;
• иммобилизация с помощью гипсовой
лонгеты или специальной шины;
• физиотерапия (кварцевание, УВЧ,
электрофорез с антибиотиками, ферментами);
• общая антибактериальная терапия.
Показания к оперативному лечению
возникают при неэффективности
консервативного лечения, когда повторные
пункции на фоне антибактериальной
терапии выявляют скопление гнойного
экссудата, при этом не стихают местные
и общие симптомы воспаления. Оперативное
лечение показана при развитии остеоартрита
и параартикулярной флегмоны.
Во время операции проводят артротомию,
ревизию суставных поверхностей костей,
тщательную санацию и дренирование
полости сустава с налаживанием в
послеоперационном периоде проточно-промывной
системы. После операции назначают весь
комплекс консервативных лечебных
мероприятий.
Важный момент в лечении артрита после
ликвидации острого воспаления —
реабилитация, направленная на
восстановление функций сустава (массаж,
ЛФК и пр.).
В тяжёлых случаях выполняют резекцию
сустава с последующим артродезом
(жёсткое, неподвижное соединение костей).
Соседние файлы в папке Общая хирургия. Петров
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Из всех существующих в медицинской практике заболеваний суставов, гнойный артрит считается самым опасным. Заболевание развивается вне зависимости от пола и возраста. Важно знать, как распознать недуг и своевременно приступить к лечению, в противном случае, его осложнения могут привести к инвалидности или летальному исходу.
Определение
Гнойный артрит — это серьезное заболевание, представляющее собой воспаление всех структур сустава. Особенность этого вида артрита в том, что сустав представляет собой замкнутую полость. Такое анатомическое строение сустава создает «благоприятные» условия для скопления гнойного содержимого. Суставная полость оснащена лимфатическими и кровеносными сосудами, что может привести к распространению инфекции по всему организму.
Эта форма артрита нуждается в своевременной диагностике и лечении, поскольку гнойный процесс затрагивает все составляющие части сустава.
Опасность гнойного артрита в его последствиях. Халатное отношение к своему здоровью может привести к развитию сепсиса, анкилозу (полное обездвиженность сустава), артрозу, деформации сустава. Во избежание серьезных осложнений следует внимательно прислушиваться к своему организму.
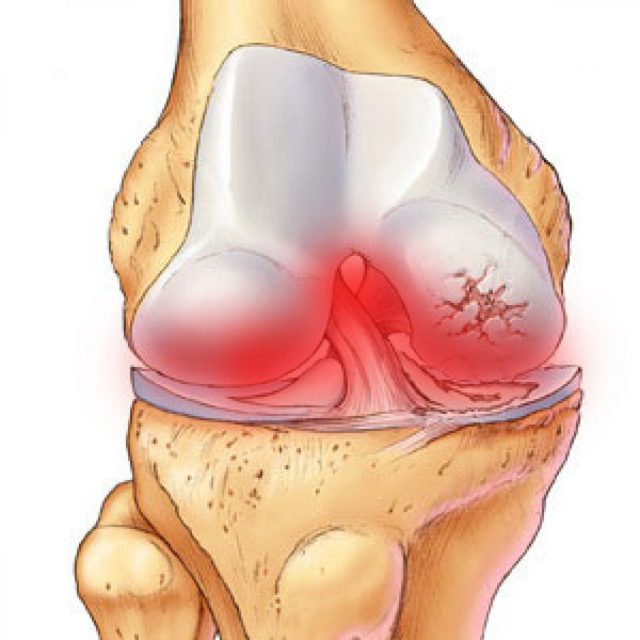 Гнойный артрит – воспаление всех структур сустава, вызываемое гноеродной микрофлорой
Гнойный артрит – воспаление всех структур сустава, вызываемое гноеродной микрофлорой
Гнойный артрит — основные симптомы
Клиническая картина гнойного артрита может различаться в зависимости от формы самого заболевания. Острая форма начинается внезапно, с резкого ухудшения состояния больного.
К симптоматике добавляется:
- высокая температура тела;
- быстрая утомляемость;
- тошнота;
- рвота;
- отечность сустава;
- мышечная слабость;
- покраснение пораженного участка.
Иногда наблюдается синюшность или желтушность кожного покрова, обильное потоотделение и головная боль. При пальпации пораженного участка пациент испытывает резкую боль, а в очаге воспаления прощупывается скопление жидкости. В особо тяжелых случаях у больного отмечается тахикардия, лихорадка и интоксикационный синдром. Если не предпринять соответствующих мер, пациент может потерять сознание.
В зависимости от характера протекающего патологического процесса (серозного, гнойного или гнилостного), в суставе могут наблюдаться характерные изменения.
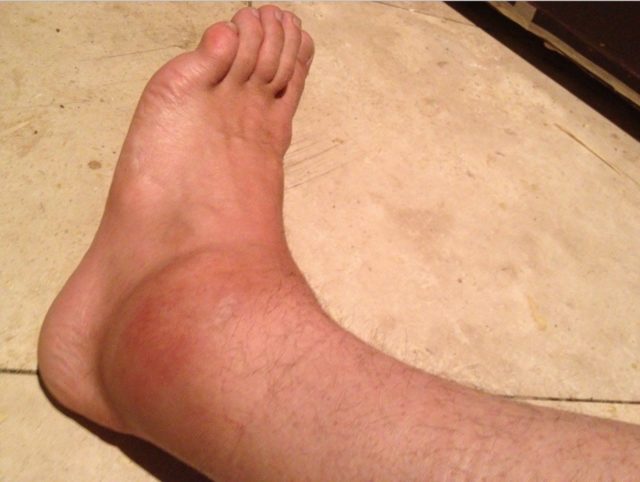 Заболевание проявляется отеком, резкими болями
Заболевание проявляется отеком, резкими болями
Хроническую форму распознать сложней. Клинические симптомы менее выражены. Воспаление в суставе дает о себе знать приступообразно. В стадии обострения пациент испытывает тянущую боль, преимущественно в ночное время. К симптомам может добавиться тугоподвижность сустава, припухлость и покраснение. При гнойном запущенном артрите коленного или тазобедренного сустава может произойти замыкание сустава. При своевременно начатой терапии наступает ремиссия. Если не лечить гнойный артрит голеностопного сустава, можно потерять способность ходить.
При появлении одного или нескольких признаков артрита следует незамедлительно обратиться к врачу. На основании имеющихся симптомов и по результатам клинических анализов врач принимает решение о назначении медикаментозного или хирургического лечения.
Причины развития и виды гнойного артрита
Возбудителями гнойного артрита являются патогенные микроорганизмы. Они попадают в мягкие ткани сустава и начинают активно размножаться. На фоне этого возникает воспалительный процесс. Инфекция быстро распространяется на близлежащие органы.
В 80% случаев возбудителем гнойного артрита являются разные виды кокков, остальные 20% проходятся на:
- кишечную палочку;
- протей;
- сальмонеллу;
- синегнойную палочку.
 Обычно возбудителями гнойного артрита являются стрептококки или стафилококки
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки
Попадает инфекция в организм двумя способами:
- При ранениях, операциях, травмах, пункциях.
- Через кровь (при лимфадените, остеомиелите и пр.)
Воспалительный процесс может развиться на фоне инфекционных заболеваний (гонорея, грипп, пневмония). Воспаление может начаться в любом суставе. Но чаще страдают крупные суставы, поэтому артрит тазобедренного, коленного и локтевого суставов в медицине не редкость. У новорожденных гнойное воспаление диагностируется в единичных случаях. Жертвами могут стать дети раннего возраста в процессе обучения ходьбе.
В группу риска также входят:
- спортсмены;
- люди, страдающие от ожирения;
- люди, имеющие наследственные заболевания;
- люди с различными нарушениями обмена веществ;
- люди преклонного возраста.
В медицинской практике гнойный артрит классифицируют по:
- Объему поражения:
- костные ткани не подвергаются деструкции;
- связки, суставы и хрящи деформируются.
 Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях
Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях
- Месту расположения:
- голеностопный (костные и мягкие ткани уязвимы. Воспаление развивается быстро и приводит к деформации стопы);
- локтевой (нагноение суставов схоже с развитием флегмоны суставной сумки);
- тазобедренный (сперва повреждаются хрящи, но без лечения патологические процессы затрагивают кости. Без лечения артрит приводит к инвалидности);
- коленный (развивается в результате переломов, травм и ран);
- плечевой (воспаление приводит к разложению хрящей и образованию абсцессов).
Первичный
Первичный гнойный артрит представляет собой поражение сочленений. Заражение вызвано прямым путем, то есть болезнетворные микроорганизмы попали в суставную полость через кожный покров, например, при огнестрельном ранении или тяжелой травме. Подхватить инфекцию также можно во время проведения диагностических процедур или операции, если не были соблюдены правила асептики.
Развивается болезнь быстро. В суставной полости скапливается гной. Проявляется воспалительный процесс в виде покраснения кожи и болезненности. Если своевременно не предпринять меры, то в гнойный процесс вовлекается капсула, суставные концы костей и все элементы сустава.
Вторичный
Вторичный гнойный артрит диагностируется чаще. В этом случае инфекция попадает в сустав вместе с кровью или лимфой. Источником могут выступать внутренние органы. Гнойное поражение сустава может развиваться на фоне имеющихся инфекционных болезнях (гонореи, гриппа, рожистого воспаления, сепсиса и др.)
 Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу
Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу
Анализы и трудности диагностики
Для постановки диагноза применяются различные методы диагностики:
- Сбор анамнеза.
- Внешний осмотр.
- Лабораторные исследования (общий анализ крови и мочи).
- Пункция с изъятием синовиальной жидкости.
- Рентген.
- УЗИ
- МРТ.
При сборе анамнеза врач узнает, какие были ранее перенесены заболевания, есть ли у пациента аллергия и были ли у него хирургические операции. Внешний осмотр позволяет выявить подвижность сустава, наличие боли и покраснения. В результатах крови, при наличии гнойного артрита в организме, врач обнаружит повышенную СОЭ, высокую концентрацию лейкоцитов и С-реактивного белка.
При исследовании синовиальной жидкости врач изучает уровень содержания лейкоцитов с сегментоядерными нейтрофилами. Если их показатель около 50 тыс. на 1 мл, то диагноз «гнойный артрит» подтверждается. Рентген позволяет выявить отек мягких тканей, сужение щелей в суставах, эрозивное разрушение. С помощью ультразвукового исследования врач изучает синовиальную оболочку.
Для подтверждения диагноза может понадобиться консультация ревматолога, инфекциониста, гастроэнтеролога, пульмонолога и терапевта.
 Диагноз выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления
Диагноз выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления
Лечение
Лечение гнойного артрита проводится при учете локализации гнойного поражения. Во избежание серьезных осложнений лечение следует проводить только в медицинских учреждениях. Самовольный прием препаратов может лишь усугубить ситуацию. Терапия направлена на восстановление конечности, снятие боли и возвращение подвижности суставу.
В процессе лечения применяются следующие методы:
- покой поврежденной конечности;
- медикаментозное лечение;
- хирургическое вмешательство;
- физиопроцедуры;
- лечебная гимнастика.
Схема терапии зависит от стадии и формы заболевания. При соблюдении врачебных рекомендаций прогноз для пациента благоприятный. Без лечения острое гнойное воспаление приводит к сепсису и летальному исходу.
Первый этап
Перед тем, как назначить больному лекарства, врачи проводят антибиотикограмму. Она помогает понять, какие препараты сочетаются между собой и на какие аналоги их можно заменить, поскольку у патогенных микроорганизмов может вырабатываться устойчивость к действующим веществам лекарства.
 Назначается антибиотикотерапия
Назначается антибиотикотерапия
На этом этапе больному назначают антибиотики в виде внутривенных или внутримышечных инъекций. В тяжелых случаях антибиотик вводят сразу в полость сустава. В борьбе с инфекцией хорошо себя проявили полусинтетические антибиотики пенициллинового ряда.
Эффективными считаются:
- «Оксациллин».
- «Цефтриаксон».
- «Клиндамицин».
- «Ванкомицин».
Для снижения болевого синдрома применяют кортикостероидные гормоны, способствующие уменьшению очага воспаления. Они устраняют симптомы, но причину заболевания не искореняют. В комплексе также применяются нестероидные противовоспалительные препараты («Кеторолак», «Кетопрофен»).
Второй этап
На этом этапе врачи проводят пункцию, чтобы удалить в суставной полости скопившийся гной. Если после процедуры значительных улучшений не наблюдается, то пункцию проводят повторно. Для восстановления поврежденного сустава больному потребуется время.
В период реабилитации проводится физиотерапия, она благоприятно воздействует на сустав. При гнойном артрите назначают:
 После снятия острой стадии необходимо приступать к физпроцедурам
После снятия острой стадии необходимо приступать к физпроцедурам
- УВЧ;
- мануальную терапию;
- электрофорез;
- магнитотерапию;
- массаж;
- лечебные ванны.
Физиопроцедуры купируют болезненность и улучшают подвижность сустава. Комплекс процедур подбирает лечащий врач исходя из степени тяжести заболевания. Физиотерапию можно использовать в комплексе с народными средствами. Подобрать наиболее эффективные рецепты сможет только врач. Самолечение в этом случае не допустимо.
Хорошо себя зарекомендовал отвар на основе чистотела. Залейте 1 ч.л. чистотела 200 мл крутого кипятка. Пейте отвар по 1/3 стакана трижды в день. Курс лечения 1-1,5 месяца.
В качестве наружного средства можно использовать мазь из пчелиного меда (100 гр), соли (10 гр), сока редьки (150 гр) и водки (100 гр). Все компоненты смешайте до получения однородной массы. Наносите средство на больное место утром и вечером.
Хирургическое лечение
Если консервативная терапия не принесла результатов, то врачи вынуждены прибегать к радикальному способу лечения. В этом случае гнойный артрит лечится хирургическим путем.
 При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка
При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка
В медицинской практике различают несколько видов операций:
- Артротомия. В ходе хирургического вмешательства врач вскрывает сустав и проводит дренаж. Из суставной полости выкачивается гной вместе с омертвевшими тканями. Полость промывают антисептиком. Во избежание инфицирования больному назначается антибиотикотерапия.
- Резекция. Поврежденные концы костей, хрящей иссекаются. Хирург прокладывает между ними ткани для предотвращения срастания. Эти манипуляции позволяют остановить воспалительный процесс и сохранить подвижность конечности. По завершению операции больному накладывают гипс.
- Установка артикулирующего цементного спейсера. Проводится данная операция при поражении крупных суставов. Артикулирующий цементный спейсер представляет собой специальную форму, которую временно устанавливают в костную ткань.
Если болезнь быстро прогрессирует, то для спасения жизни пациента применяется решение по удалению пораженного сустава. В редких случаях врачи вынуждены ампутировать конечность.
Профилактика
Болезнь проще предотвратить, чем лечить. Соблюдая простые меры профилактики можно избежать многих болезней, в том числе и гнойного артрита.
Для этого нужно:
- беречь суставы от травм, ушибов, переломов;
- при открытых ранах правильно проводить первичную обработку;
- своевременно лечить воспалительные и инфекционные заболевания;
- вести активный образ жизни;
- соблюдать диету;
- избегать переохлаждения;
- укреплять иммунитет;
- ежегодно проходить обследование у врача.
Особенно полезные меры профилактики лицам, находящимся в группе риска. Гнойный артрит – это не приговор. Вовремя начатое лечение поможет избежать негативных последствий и сохранить здоровье.
Источник
Острый гнойный артрит развивается в результате проникновения в полость сустава гноеродной микрофлоры, воспаление сопровождается образованием гнойного экссудата.
Артриты вызывают стрептококки, стафилококки, пневмококки, гонококки и другие гноеродные микроорганизмы. Наиболее тяжелые артриты вызывает гемолитический стрептококк. Специфические артриты вызывают микобактерии туберкулеза, возбудитель брюшного тифа и др.
Первичные гнойные артриты развиваются после ранения сустава (травма, пункция и пр.). Если в полость сустава попадает смешанная гноеродная флора (чаще при огнестрельных ранениях), то развивается особо тяжелая форма гнойного артрита.
Вторичные гнойные артриты возникают при переходе инфекции и воспалительного процесса с окружающих тканей в полость сустава. Суставная сумка остается неповрежденной. Микрофлора проникает в сустав различными путями: вследствие непосредственного прорыва гнойника из соседних тканей (при флегмоне, гнойном бурсите, остеомиелитах и пр.) либо по лимфатическим или кровеносным сосудам. Гематогенным путем бактерии могут попадать в сустав из воспалительного очага различной локализации (при тромбофлебите, флегмоне и пр.).
Патологоанатомическая картина при острых артритах зависит от характера и вирулентности флоры и стадии развития воспаления. Выделяют «сухие» и экссудативные артриты. При экссудативных формах в суставе может скапливаться серозная, фибринозная, гнойная, гнойно-геморрагическая и гнилостная жидкость.
Воспалительный процесс может ограничиваться синовиальной оболочкой (синовит), суставной сумкой или распространяться на окружающие сустав мягкие ткани и внутрисуставные отделы костей (остеоартриты). В связи с этим выделяют гнойное воспаление (эмпиема) сустава; панартрит и флегмону капсулы в виде пери- и параартикулярных флегмон; остеоартрит.
При эмпиеме сустава наблюдается гнойное воспаление серозной оболочки, которая гиперемирована и отечна. Воспалительная инфильтрация захватывает всю толщу суставной сумки и распространяется на связочный аппарат и параартикулярную клетчатку; полость сустава заполнена гнойным выпотом. В силу анатомо-физиологических особенностей строения суставов, способствующих быстрому развитию микрофлоры, воспаление захватывает весь сустав, распространяясь на суставной хрящ и далее на костную ткань эпифизов. Образующиеся некротические очаги в синовиальной оболочке в запущенных случаях приводят к расплавлению сумки, прорыву гноя и образованию межмышечных затеков.
Переход воспаления на окружающие мягкие ткани обозначают как панартрит, к моменту его развития клиническую картину определяют локализация и распространенность пери- и параартикулярных флегмон.
В тяжело протекающих и осложненных случаях наравне с параартикулярными флегмонами в эпифизарных отделах костей формируются остеомиелитические полости с секвестрами. Хрящ суставных поверхностей поражается вторично, при эпифизарном остеомиелите он отслаивается гноем. В запущенных случаях вследствие прорыва гноя через кожу формируются долго не заживающие наружные свищи.
При пневмококковых артритах развиваются обширные периартикулярные флегмоны с поражением всего сустава и анкилозом. Одновременно могут быть поражены 2-3 сустава.
Гонококковые артриты иногда также осложняются флегмоной сyставной сумки с разрушением хрящей. Поражается любой сустав, но чаще коленный у мужчин, голеностопный и лучезапястный у женщин.
При брюшном, возвратном и сыпном тифах гнойный артрит развивается реже, чем серозный. Чаще поражаются крупные суставы: тазобедренный, коленный, плечевой и голеностопный.
Тяжелая скарлатина может привести к развитию гнойного синовита, а затем гнойного панартрита.
Отложения фибрина и рост грануляций на месте воспалительного процесса приводят к формированию рубцов с развитием тугоподвижности сустава и анкилоза. Важное значение в формировании анкилоза имеет вынужденное положение конечности в течение всего времени болезни.
Клиническая картина
Клиническая картина соответствует патологоанатомическим изменениям в различных стадиях болезни и зависит от локализации процесса и первичного заболевания (остеомиелит, травма и пр.), осложнением которого явился гнойный артрит. Местные симптомы — боль, припухлость, сглаженность контуров и вынужденное положение конечности.
В случаях поражения синовиальной оболочки боли резко усиливаются при малейших движениях. Конечность находится в вынужденном положении, которое зависит от рефлекторного сокращения мышц, вместимость сустава в таком положении максимально увеличивается.
При поражении плечевого сустава конечность устанавливается в положение незначительного отведения, головка плеча слегка опущена и выступает вперед. При поражении локтевого сустава предплечье находится в положении легкого сгибания и пронации. При поражении лучезапястного сустава кисть принимает положение ладонного сгибания.
При воспалении тазобедренного сустава конечность устанавливается в положении легкого сгибания, отведения и ротации кнаружи. При воспалении коленного сустава голень находится в положении сгибания под тупым углом.
Увеличение окружности сустава и сглаженность его контуров зависят от объема экссудата в его полости. Значительное количество экссудата приводит к растяжению суставной сумки и появлению симптомов баллотирования надколенника при гоните.
Воспаление голеностопного сустава заставляет больного держать стопу в положении подошвенного сгибания.
При «сухом» артрите и малом количестве экссудата определяется крепитация при движении в суставе. Кожная температура над суставом повышена.
Общие признаки воспаления синовиальной оболочки проявляются повышением температуры тела и недомоганием. Если гнойный процесс (панартрит) распространяется на фасции, окружающие сустав и мышцы, появляются припухлость мягких тканей, выраженная краснота кожи, отечность. Кожа становится напряженной, блестящей. Из-за невыносимой боли невозможно даже малейшее движение. Общее состояние больных тяжелое, нарастает интоксикация. Высокая интермиттирующая лихорадка сопровождается ознобом и бредом. Нередко развиваются септицемия и септикопиемия.
Выход гнойного процесса за суставную сумку может несколько сгладить местные признаки заболевания и в то же время усилить общие вследствие усиления интоксикации из новых очагов нагноения.
Диагностика
Данные анамнеза, общие и местные признаки нагноения позволяют в большинстве случаев диагностировать возникающее или уже развившееся гнойное воспаление сустава. Затруднения возникают при множественном поражении суставов, когда можно заподозрить острый суставной ревматизм. Гонококковая инфекция также может затушевывать неспецифическое гнойное поражение суставов. Указание на травму и гнойный очаг рядом с суставом с типичным симптомокомплексом гнойного артрита позволяют правильно диагностировать неспецифический гнойный артрит.
В сомнительных ситуациях пункция полости сустава и макроскопическое и микроскопическое исследование пунктата позволяют установить диагноз. При серозном воспалении жидкость прозрачная, желтоватая, а при гнойном артрите получают густой или жидкий гной с хлопьями фибрина.
При флегмонах суставной сумки получить содержимое с помощью пункции полости сустава не удается или его оказывается очень немного.
На рентгенограммах в первые дни чаще всего никаких изменений в суставе не обнаруживают. Спустя 7-10 дней от начала заболевания, выявляют расширение суставной щели в результате скопления выпота, пятнистый остеопороз сочленяющихся концов костей, деструктивные очаги в эпифизах (неровность и изъеденность их контуров бывают на поздней стадии болезни).
Пятнистый остеопороз — обязательный спутник гнойного артрита — выявляется при рентгенологическом исследовании более отчетливо и раньше других признаков (к концу 1-й недели). Расширение суставной щели в результате скопления выпота иногда сопровождается небольшим смещением сочленяющихся концов костей. Однако отсутствие расширения суставной щели на рентгенограммах не исключает экссудата в полости сустава.
В дальнейшем в связи с деструктивными изменениями суставного хряща и сочленяющихся концов костей суставная щель суживается. Поскольку разрушение суставного хряща происходит неравномерно, ширина этой щели оказывается неодинаковой. Глубокие узуры в эпифизах могут достигать костного мозга. Разрушение эпифизов костей сопровождается формированием в них полостей с секвестрами.
Лечение
При гнойных заболеваниях суставов лечение должно быть местным и общим, консервативным или оперативным. Лечение начинают с пункции. Прокол делают сравнительно толстой иглой под местной анестезией. Полученный мутный экссудат или гной отправляют на бактериологическое исследование, из сустава максимально удаляют гной, полость промывают раствором антисептика через ту же иглу. После пункции на сустав накладывают давящую повязку; конечность иммобилизуют.
Пункции и промывание сустава повторяют до получения стерильной жидкости. После ликвидации острых явлений для ускорения рассасывания воспалительного инфильтрата мягких тканей применяют физиотерапевтические процедуры (УВЧ-терапия, эритемные дозы кварца, гелий-неоновый лазер).
С целью предотвращения анкилоза необходимо следить за тем, чтобы конечность не слишком долго находилась в шине. После стихания острых явлений приступают сначала к пассивным, а затем к активным движениям в шине и без нее. Восстановлению движений в суставе способствуют массаж и теплые ванны.
При флегмонах суставной сумки и неэффективности консервативного лечения возникают жизненные показания для артротомии, чтобы дать наилучший отток гною и избежать формирования затеков.
Во время операции добиваются тщательного дренирования всех суставных заворотов специальными разрезами соответственно для каждого сустава Параартикулярные гнойники вскрывают дополнительными разрезами. После артротомии сустав дренируют, а конечность иммобилизуют.
Резекцию сустава производят при прогрессирующем поражении суставных концов костей, сепсисе и неэффективности лечения. Операция состоит в полном удалении эпифизов костей вместе с синовиальной оболочкой и обеспечении неподвижности соприкасающихся поверхностей опила костей в расчете на развитие анкилоза. Конечность при этом надолго иммобилизуют в функционально выгодном положении.
Резекция сустава нередко спасает конечность от ампутации и сохраняет жизнь больному. Задержка с операцией может привести к ампутации конечности и создать угрозу смерти в результате сепсиса.
Ампутацию конечности производят при быстро прогрессирующем гнойном панартрите с явлениями общей инфекции. Операция показана тогда, когда нет никакой надежды на сохранение конечности из-за слишком обширных разрушений сустава, а интоксикация и сепсис угрожают жизни больного. Ампутация конечности может последовать за артротомией, это вынужденная операция после артротомии и резекции сустава Среди последствий воспаления суставов основное место занимает ограничение подвижности, выраженность которого зависит от распространения гнойного процесса на суставную капсулу и окружающие ткани.
Так, при гнойном воспалении синовиальной оболочки своевременное и правильное лечение может восстановить подвижность сустава. После флегмоны сустава развивается полная неподвижность. Необходимо учитывать, что в процессе лечения гнойного артрита длительная иммобилизация также может привести к тугоподвижности сустава. Флегмона суставной сумки может осложниться гнойным тромбофлебитом, сепсисом и метастазами гноеродной инфекции в другие суставы.
В.К. Гостищев
Источник

