Мовалис при псориатическом артрите
А от чего же тогда в инструции к препорату пишут, что 3 месяца достаточно? Когда я на наго перешел, я был уверен, что 3 месяца достаточно, а теперь вот такие подробности выясняются. 🙂
Начнем с того, что метотрексат как лекарственный препарат создавался для лечения рака. Там уже людям в принципе не до потомков. 3 месяца лажа. Меня когда ревматологи уламывали, говорили, что надо полгода-год не принимать. А потом когда увидели что жена у меня уже беременна, говорят, а чё паришься? принимай метотрексат, дитё скоро будет, куда тебе второе…
На сколько сильный он или слабый — это все относительно.
У меня поражен коленный сустав правой ноги и это главная моя проблема, т.к. из-за него хромаю, несильно, но все же, да и больно ходить. Еще один сустав на пальце руки — но это мелочи, т.к жить не мешает, еще побаливает кисть левой руки.
СОЭ во время обострения доходило до 42.
Ну 42 не предел, на форуме и по 70 у людей бывает. У меня например в начале обострения было СОЭ 47, Гемоглобин (Hb) — 68 (24 апреля 2006)… когда принимал найз в больнице (там кроме найза ничего мне не давали, т.к. я категорически отказывался от всего, кроме кальция глюконата, B6, B12 и тиосульфата натрия — хотя мне его тоже давать не хотели несмотря на предписания профессора-дерматолога) — так вот, СОЭ 54, Hb 118 (12 мая 2006, перед выпиской), в данный момент СОЭ 24, Hb 131.
Дома проколол 8 ампул 10мг кальция глюконата и 8 ампул B12. + диета + продолжаю найз пить… с 54 до 24 — как будто большая победа 🙂
Вообще, я по незнанию на первом этапе, видимо, запустил болезнь. После первого обострения, которое длилось около месяца, я совсем никак не лечился. Артрит затих, а потом по осени разыгрался. И тут все началось. По утрам боли почти везде, скованность и тп.
И кто меня только не лечил. Прошел курс антибиотиков — без результата почти. Потом вольтарен…помогает но не надолго хватает.
Потом меня курс преднизалона. Пока пил его — все было хорошо. Не знал, я тогда какая эта гадость, а врачь меня этим кормил.
А почему разыгрался по осени? ноги простудил? Ты даже нестероидные противоспалительные не принимал в первый раз? а температура поднималась?
Не верь врачам!!! Зачем антибиотики??!?! Их ведь назначают только при реактивном артрите, а при псориатическом абсолютно бесполезно, кром того даже опасно, так как антибиотики глушат многие органы => обострение псора на коже => обострение псорартрита…
Сменил врача. Тот сделал пару уколов гормонов в коленку — помогало здорово, стало немного легче ходить, но больше уколов гормонов не делал — сказал, что нельзя. Ну а потом посоветовал на метотрексат перейти. Где-то через 3-4 месяца почувствовал заметное улучшение в суставах, стал даже радоваться погулкам. СОЭ снизилось до 4 и вообще, все показатели крови были в норме. Курс метотрексата длился 8 месяцев.
Гормоны — это страшно. Эффект малодлительный, а потом организм начинает их требовать! Снижение дозы или отмена препарата может привести к обострению. Кроме того, при сильном поражении кожи над суставом нельзя внутрь колоть, можно занести инфекцию (так как в псорных бляшках есть золотистый стафиллокок).
Метотрексат тоже не самое лучшее, на мой субъективный взгляд. Я категорически отказался и от него и от сульфасалазина, несмотря на то что поражены: оба колена, голеностоп, три пальца на правой ноге, один палец на левой руке + ноют два пальца на левой руке…. и еще была температура до 39,6 и конъюнктивит…
Сейчас вот уже 3 месяца, как закончил курс метотрексата. Состояние гораздо лучше, чем еще год назад. Но вот недавно простудился да еще нервное время у меня было и мой артрит начал опять немного кусаться. Поэтому собственно не хочу ждать целый год.
Если надо, то буду держаться сколько надо, буду тренировать силу воли 🙁
Надо соблюдать диету и ездить к морю.
Источник
Целью терапии псориатического артрита является подавление воспалительного процесса в суставах, достижение и поддержание ремиссии, предотвращение возникновения деструктивных изменений в суставах.
Начинают лечение с назначения нестероидных противовоспалительных средств в высоких дозах в течение длительного времени (2-6 месяцев, а при сохраняющемся болевом синдроме в течение многих месяцев). Из большой группы НПВП следует использовать те средства, которые обладают высокой терапевтической активностью и минимальными побочными эффектами. Этим требованиям отвечают препараты — производные арилуксусной кислоты (вольтарен, диклофенак натрия, ортофен и др.), назначаемые по 150-200 мг/сут, ациклофенак (аэртал) 200 мг/сут, производные оксикамов — пироксикам в дозе 20—40 мг/сут, мелоксикам (мовалис) в дозе 15 мг/сут, целебрекс по 100 мг 2 раза в день, нимесулид 200 мг/сут.
Среди перечисленных средств наименьшая выраженность побочных эффектов характерна для мелоксикама и целебрекса, что обусловлено особенностью механизма их действия на медиаторы воспаления (селективное подавление активности фермента циклооксигеназы-2).
Назначение нестероидных противовоспалительных препаратов при псориатическом артрите требует осторожности, так как эти средства входят в ряд медикаментов, способных провоцировать обострение псориаза.
Обязательным компонентом противовоспалительного лечения псориатического артрита является местная терапия в виде внутрисуставных инъекций глюкокортикостероидов. Инъекции проводятся поочередно в пораженные суставы до исчезновения признаков артрита. Следует отметить, что в один и тот же сустав в течение года допускается не более 3 инъекций. Для проведения местного лечения предпочтение отдается препаратам пролонгированного действия (дипроспан, депомедрол). Доза вводимого препарата зависит от величины сустава (крупный — 1 мл, средний — 0,5 мл, мелкий — 0,25 мл). Медленное всасывание введенных внутрисуставно глюкокортикостероидов не только обеспечивает выраженное местное противовоспалительное действие, но также оказывает и резорбтивный эффект, обеспечивая уменьшение симптомов воспаления в других суставах. В некоторых случаях местная глюкокортикостероидная терапия позволяет добиться ремиссии псориатического артрита.
В комплексное лечение псориатического артрита входят базисные средства, обладающие способностью медленно накапливаться в организме, подавляя иммунный компонент воспаления. Арсенал базисных средств для лечения псориатического артрита сходен с таковым для лечения ревматоидного артрита (препараты золота, салазопроизводные и цитостатики).
В последние десятилетия для лечения псориатического артрита с успехом используются салазопроизводные препараты (сульфасалазин и салазопиридазин). Начинают лечение с 0,5 г/сут в течение недели, а затем дозу повышают по 0,5 г/сут каждую неделю до терапевтической, составляющей 2—3 г/сут. В этой дозе препарат принимают до достижения клинико-лабораторной ремиссии, затем ее постепенно уменьшают до поддерживающей (0,5—1,0 г/сут). При достаточной эффективности терапии и хорошей переносимости препарата лечение продолжают годами.
Препараты золота (тауредон) вводят внутримышечно один раз в неделю. Первые 2 недели вводят по 10 мг/нед для оценки переносимости препарата. Далее в течение 2 недель вводят по 20 мг/нед. При хорошей переносимости лечение продолжают по 50 мг/нед до достижения клинико-лабораторной ремиссии, которая наступает, как правило, не ранее чем через 7—10 месяцев от начала терапии. В последующем дозу препарата постепенно уменьшают путем увеличения интервалов между инъекциями (один раз в 2 недели, один раз в 4 недели). Суммарная доза тауредона составляет 2-3 г.
Дальнейшее лечение можно продолжить таблетированными препаратами золота (ауранофин по 3 мг 2—3 раза в день), однако пероральные препараты золота менее эффективны, чем парентеральные. Кризотерапия должна продолжаться без перерыва в течение многих лет при условии ее эффективности и хорошей переносимости.
Среди цитостатических средств препаратом выбора до настоящего времени остается метотрексат, так как он оказывает благоприятное влияние на суставной и кожный компонент заболевания. Метотрексат назначают в дозе от 7,5 до 15 мг в неделю в три приема с интервалом 12 ч. Терапия метотрексатом может продолжаться в течение двух лет. Более длительное его использование возможно после исключения признаков фиброза легких или гепатита.
Применение любых базисных препаратов должно проводиться под регулярным контролем анализов крови и мочи (1 раз в 7—10 дней, для салазопроизводных — 1 раз в месяц) для своевременного выявления побочных эффектов лечения (цитопения, нефропатия) и их коррекции.
Сравнительная оценка перечисленных базисных средств в лечении псориатического артрита показала, что наиболее эффективными являются препараты золота, за ними следуют салазопроизводные, а метотрексат занимает в этом ряду последнее место. По переносимости лучшим оказался сульфасалазин. Метотрексат и препараты золота в плане переносимости были равны.
Появление в ревматологической практике иммунодепрессанта циклоспорина А, хорошо зарекомендовавшего себя в лечении кожного псориаза, вселяло надежду на его эффективность в лечении суставного синдрома. Однако эти надежды не оправдались. Циклоспорин А назначают в суточной дозе 2,5—3,0 мг/кг массы тела под контролем креатинина сыворотки крови в процессе лечения.
В последнее время появились сообщения о высокой эффективности генноинженерных антицитокиновых препаратов (инфликсимаба или ремикейда и этанерсепта) при лечении псориатического артрита (Burgos-Vargas, 2002; Kruithov Е., 2002; Насонов Е. Л., 2003). На фоне лечения инфликсимабом наблюдается выраженная положительная динамика как кожных, так и суставных проявлений.
Ароматические ретиноиды (этретинат, ацитретин) высокоэффективны в подавлении обострения кожного псориаза, их эффективность в плане лечения псориатического артрита значительно скромнее. При назначении этих препаратов следует использовать ретиноиды II поколения (ацитретин по 30-50 мг/сут в начале лечения со снижением дозы до поддерживающей, которая составляет 10—50 мг/сут в 2 приема во время еды; курс лечения от 1 до 4 месяцев) под тщательным лабораторным контролем биохимических показателей крови для своевременного выявления побочных эффектов.
Применение аминохинолиновых препаратов для лечения псориатического артрита неоправдано, так как их эффективность в отношении подавления суставного синдрома сомнительна, а возможность развития эксфолиативного дерматита на его фоне вполне реальна.
Применение глюкокортикостероидных гормональных препаратов для лечения псориатического артрита ограничивается назначением коротких курсов (до 6—8 недель) небольшими дозами (5—7,5 мг/сут в пересчете на преднизолон) при отсутствии эффекта от других методов лечения, так как на большие дозы этих препаратов возможно развитие парадоксальной реакции.
При высокой степени активности псориатического артрита в комплекс лечения вводят методы ЭКМОК, чаше всего плазмаферез, который можно сочетать с ультрафиолетовым или лазерным облучением аутокрови. Сеансы плазмафереза проводят 1 раз в 3 дня, курс лечения состоит из 3—4 процедур. Такая терапия повышает эффективность лечения, способствует увеличению длительности ремиссии и укорочению сроков госпитализации больных.
В лечении псориатического артрита также целесообразно применять препараты, корригирующие реологические свойства крови (реополиглюкин по 400 мл с добавлением 100—200 мг пентоксифиллина и 4 мл но-шпы внутривенно капельно со скоростью 40 кап./мин 1 раз в 2 дня; на курс 6—8 инфузии; дипиридамол по 20 мг (4 мл) в 250 мл изотонического раствора натрия хлорида внутривенно капельно через день, на курс 6—8 введений).
Целесообразно чередовать введение дипиридамола с реополиглюкином. Хороший эффект наблюдается при проведении гепаринотерапии по 5000 ME подкожно в область живота 4 раза в сутки на 2—3 недели с последующим снижением дозы до 5000 ME 2 раза в сутки на 2 недели с дальнейшей отменой. Коррекция реологических свойств крови особенно необходима у пациентов с мутилирующим вариантом суставного синдрома.
Лечение псориатического артрита обязательно следует дополнять физиотерапевтическими методами. Наиболее активным из них считается фотохимиотерапия, или системная ПУВА-терапия, являющаяся вариантом искусственной фототерапии. Метод заключается в комбинированном использовании перорального фотосенсибилизатора псоралена за 2 ч до процедуры с последующим облучением длинноволновыми ультрафиолетовыми лучами в диапазоне 320—400 нм, в ПУВА-кабине. Сеансы фотохимиотерапии проводятся с интервалом в 2—3 дня с постепенным увеличением дозы УФ-излучения на 0,5—1,5 Дж/см2. Курс ПУВА-терапии составляет 20—30 процедур.
Также широко используют такие методы физиотерапии, как магнитотерапия, транскутанная лазеротерапия, электро- и фонофорез 50% раствора димексида, глюкокортикостероидов и др. Обязательным компонентом лечения должна быть лечебная физкультура.
Развитие грубых деформаций в суставах с формированием анкилозов и выраженным нарушением функции суставов является показанием для хирургического лечения (эндопротезирование суставов).
В.И. Мазуров
Источник
Автор:
Алексей Шевченко
17 сентября 2013 19:00Категория:
Здоровый образ жизни
О ПРИЧАСТНОСТИ ПСОРИАЗА К ПСОРИАТИЧЕСКОМУ АРТРИТУ
Бывает, что человек трудится, радуется жизни, но наступает момент, когда псориатический артрит превращает энергичного и жизнерадостного гражданина в инвалида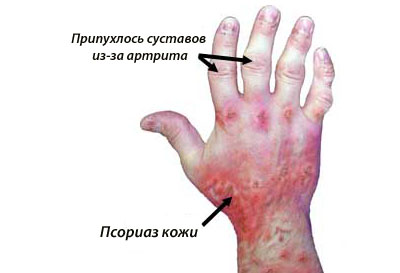 .
.
С медицинской точки зрения псориатический артрит, как самостоятельное заболевание, до сих пор остается загадочным, хотя с середины прошлого века его стали считать суставным заболеванием. Исследованиями установлено, что до 40% больных псориазом имеют различной степени тяжести поражения суставов. Попытки исследователей по установлению причинной связи между псориатическим артритом с интенсивностью первичной болезни безрезультатны. И при этом такие факты, когда у одних больных все тело обсыпано псориатическими бляшками, а самого артрита у них нет, — ставят ученых в тупик. В то же время у других, присутствие на теле незначительных поражений кожи или даже только ногтей, вызывает воспалительный процесс в суставах.
Так как медицине до настоящего момента неизвестна сама природа возникновения и развития псориаза, то перед практикующими врачами псориатический артрит ставит столько вопросов, на которые ответа пока что ни у кого нет. Однако, в каждом случае, человеку, у которого наблюдается псориаз в любой форме, следует быть внимательным и тщательно следить за состоянием суставов, чтобы своевременно отреагировать на возникновение такого коварного недуга, как псориатический артрит.
В ЧЕМ КОВАРСТВО ПСОРИАТИЧЕСКОГО АРТРИТА
Больному псориазом следует постоянно обращать внимание на любые изменения в суставах, так как в этом случае недомогание, в отличие от ревматоидного артрита, обычно затрагивает суставы не симметрично. Может проявляться болезненность в суставе на одной ноге или руке. Отличительным признаком начала развития псориатического артрита является тот факт, что чаще всего болезнь в первую очередь поражает на пальцах кистей рук или стоп ног, так называемые, дистальные фаланговые суставы, то есть последние суставы перед ногтями. Такие поражения при ревматоидном артрите обычно отсутствуют.
Следует также иметь в виду еще один признак, так называемый дактилит, это когда весь палец по всей своей оси охватывается воспалительным процессом. Утолщенный, из-за воспаления, палец становится при этом, похож на сосиску.
Но, пожалуй, самое неприятное и даже коварное свойство псориатического артрита в том, что он может, не затрагивая суставы, начать повреждать связки. Например, у одних начинается поражение ахиллова сухожилия на ноге, у других – под коленом, у пятки, на руке в области плеча, на теле в месте прикрепления ребер. Коварство такого течения болезни в том, что все эти места болят, а признаков воспаления нет. И, как результат, на симптом боли в отсутствие воспаления, не каждый больной обращает внимание.
И все же наиболее тяжелым проявлением псориатического артрита считается мутилирующий артрит. Это процесс разрушения фаланг пальцев, сопоставимый с реакцией растворения, обезображивания пальцев, которые элементарно укорачиваются, что становится причиной инвалидизации больного.
Не часто, но, к сожалению, бывают факты поражения псориатическим артритом позвоночника. О происходящих изменениях в позвоночнике и тяжести поражения может подсказать только опытный врач – рентгенолог. У некоторых больных бывает так, что развивается очень тяжелое поражение позвоночника, внешне напоминающее болезнь Бехтерева, когда больной, ранее полный сил и жизнелюбия, превращается в сгорбленного и неулыбчивого человека.
ПСОРИАТИЧЕСКИЙ АРТРИТ В ОСОБЕННОСТЯХ ЕГО ЛЕЧЕНИЯ
Нежелательные проявления болезни обязаны побуждать больного как можно раньше, на более ранних стадиях, начать правильное лечение. Своевременное обращение позволяет на самой первой стадии ограничиться неплохо зарекомендовавшими себя нестероидными противовоспалительными препаратами. Важно при этом использовать из этой группы, так называемые селективные лекарства, которые оказывают более щадящее воздействие на слизистую желудка. Такими лекарствами являются целебрекс или мовалис, которые принимают (на выбор) по 1 таблетке в день. В некоторых случаях врач может назначить аналогичный ранее указанным, но более эффективный препарат – аркоксиа, принимать который необходимо также по 1 таблетке в день.
Но артрит — заболевание серьезное и в дополнение к нестероидным противовоспалительным средствам осуществляется введение кортикостероидов непосредственно в полость больного сустава. Эффективность данного способа лечения в значительной степени зависит от опыта и мастерства лечащего врача. От того, использует ли врач в этом лечении гормоны, в виде таблеток, будет зависеть собственно и само состояние псориаза, которые в ряде случаев вызывают его обострение.
Очень нежелательны факты, когда из-за незнания или элементарной халатности больного по отношению к своему здоровью, болезнь находится в запущенном состоянии. В таких случаях больным назначается достаточно серьезные лекарственные препараты: сульфасалазин по 2 г в сутки или же метотрексат в дозе 7,5-15 мг раз в неделю. Помимо названых препаратов может быть назначен и препарат арава, который, помимо подавления инфекционной среды, предотвращает разрушение суставов. Схема лечения с этим препаратом предусматривает использование ударной дозы по 100 мг ежедневно в течение 3 дней, а только после этого переходят к приему по 20 мг один раз в сутки.
Лечение псориатического артрита включает в себя также и средства борьбы собственно с самим псориазом. Против кожных поражений, с охватом тела легкой степени, используются мази (акридерм, преднизолон, лоринден и другие).
Очень хорошие результаты в лечении псориаза показывает так называемая ПУВА-терапия, выполняемая в условиях стационара. Больной начинает лечение с приема препарата псорален, вещества растительного происхождения, которое способствует повышению чувствительности кожи к ультрафиолетовому облучению. При облучении пораженных мест кожи длинноволновым ультрафиолетом ПУВА-терапия на очищение кожи дает стойкую длительную ремиссию.
В целом же ждем Ваших комментариев, постов, в социальных сетях. Если Вам понравилось на нашем сайте, то не упустите возможность сделать доброе дело: нажмите на кнопку Google+, Facebook, Twitter, в Контакте, Мой Мир, Одноклассники, чтобы другие люди тоже получили пользу от этого материала. Спасибо!
ВСЕМ ЗДОРОВЬЯ И УДАЧИ ВО ВСЕХ НАЧИНАНИЯХ!
Этот блог читают и используют из него советы и рекомендации 6939 приверженцев здорового образа жизни, поэтому у них и со здоровьем в порядке, и настроение хорошее, и работа у них спорится. Читай и ты.
Я даю согласие на рассылку и принимаю политику конфиденциальности.
Вам так же может быть интересно
Источник


