Не гнется голеностопный сустав при псориатическом артрите что делать
Псориатическим артритом называется воспалительная патология, поражающая суставы. Его ведущие клинические проявления — артралгии, боли в позвоночнике и мышцах, формирование бляшек на коже, последующая деформация тел позвонков, костных, хрящевых суставных структур. Лечение псориатического артрита — консервативное с использованием препаратов различных клинико-фармакологических групп, проведением физиотерапевтических мероприятий, ЛФК.
Общее описание заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Псориатический артрит — одна из форм течения псориаза, диагностируемая у 5-7% пациентов. Боли в суставах и позвоночнике обычно возникают после тяжелого поражения кожи. На ней образуются узелки ярко-розового цвета, покрытые серебристыми чешуйками. Именно такой специфический симптом позволяет быстро диагностировать патологию.
В воспалительный процесс первыми вовлекаются мелкие межфаланговые суставы, а затем повреждаются крупные сочленения и позвоночный столб. При отсутствии врачебного вмешательства спустя несколько лет больной может стать инвалидом из-за деструктивных изменений хрящей, костей, а также развития остеопороза.

Классификация патологии
Для псориатического артрита характерны различные варианты течения. Формы заболевания разнятся выраженностью симптоматики, количеством вовлеченных в процесс воспаления суставов, очередностью их поражения.
Ассиметричная форма
Это самая распространенная клиническая форма заболевания. Олигоартритом поражаются не более четырех асимметрично расположенных суставов стоп или кистей. Наблюдается сильное опухание пальцев, багрово-синюшная окраска кожи в области воспаления. Часто течение патологии осложняется тендовагинитами. Так называется воспаление сухожилий-сгибателей, оснащенных мягкими туннелями из соединительных тканей (влагалищами).
Артриты дистальных межфаланговых суставов
Для артрита, поражающего дистальные межфаланговые суставы, характерна наиболее типичная для этой патологии клиническая картина. Пальцы рук и ног отекают, кожа краснеет и становится горячей на ощупь. Болезненные ощущения возникают не только в дневное время, но и ночью, еще более ухудшая психоэмоциональное состояние человека.
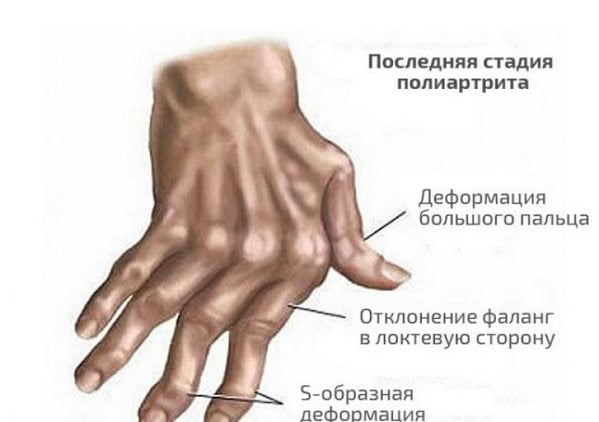
Симметричная форма
При такой форме течения псориатического артрита в воспалительный процесс вовлекаются от пяти и более межфаланговых, пястно-фаланговых мелких сочленений. Симптомы патологии схожи с клиническими проявлениями ревматоидных заболеваний, что значительно осложняет диагностику. При артрите симметричной формы нередко наблюдается беспорядочная деформация суставов и разнонаправленность осей пальцев.
Мутилирующая
Заболевание, протекающее в мутилирующей форме, часто становится причиной подвывихов, необратимой деформации, укорочения пальцев на ногах и руках. Такие деструктивно-дегенеративные изменения спровоцированы остеолизом — полным рассасыванием костной ткани без формирования фиброзных очагов. Мутилирующий псориатический артрит часто сопровождают спондилоартрит и тяжелая кожная симптоматика.
Псориатический спондилит
Спондилит — воспалительное псориатическое заболевание различных отделов позвоночного столба. По мере прогрессирования патологии необратимо разрушаются тела позвонков. Это приводит к выраженной деформации позвоночника, его искривлению. Спондилит псориатической этиологии бывает изолированным, но чаще сочетается с поражением сочленений рук и ног.
Злокачественная
Псориатический артрит злокачественного течения клинически проявляется тяжелыми поражениями кожных покровов и позвоночных структур, генерализованным повреждением более 5 суставов, увеличением лимфатических узлов, вовлечением глаз и внутренних органов. У пациентов диагностируются крайнее истощение, лихорадочное состояние, психоэмоциональные расстройства.
Возможные причины возникновения
Причины развития псориатического артрита не установлены. Результаты проведенных исследований позволяют предполагать наследственное, инфекционное или неврогенное происхождение патологии. Таким образом, данное заболевание считается мультифакторным.
Генетическая предрасположенность
Если от псориатического артрита страдает один из родителей, то шанс его развития у ребенка достаточно высок. Заболевание чаще выявляется у пациентов, в семьях которых это заболевание уже было диагностировано у ближайших родственников. Поэтому есть все основания предполагать, что причиной патологии становится носительство пока не выявленного гена.
Иммунные механизмы
Существуют теории о схожести патогенеза и этиологии псориатического, реактивного, ревматоидного артритов. При внедрении в организм чужеродных белков иммунная система вырабатывает иммуноглобулины для их уничтожения. Но агрессия антител направлена не на вирусы, аллергены, болезнетворные бактерии, а на клетки синовиальных оболочек, костных и хрящевых тканей.
Провоцирующие факторы
Псориатический артрит может дебютировать после переохлаждения, избыточных физических нагрузок, резкой смены погодных условий. К его обострениям часто приводят депрессивные состояния, нервное перенапряжение, психоэмоциональная нестабильность. Многие пациенты отмечают, что суставные боли, формирование характерных бляшек происходят на фоне острого переживания даже рядовой бытовой конфликтной ситуации.
Симптоматика заболевания
В большинстве случаев первыми в воспалительный процесс вовлекаются межфаланговые, плюсне- и пястно-фаланговые, коленные, плечевые сочленения. Суставные признаки псориаза проявляются в 70% случаях только после поражения кожных покровов. У 20% пациентов сначала повреждаются сочленения, а затем на коже формируются характерные бляшки. И только у 10% больных отмечается одновременное поражение кожи и сочленений.
На начальном этапе развития патология может протекать бессимптомно. Но она быстро прогрессирует, поэтому вскоре возникают боли в позвоночнике, мышцах, суставах. Они усиливаются при движении, сгибании и разгибании сочленений. На приеме у врача пациенты также жалуются на слабость, утреннюю отечность суставов и скованность движений. Выраженность симптоматики может снижаться в течение дня за счет выработки в организме определенных гормоноподобных веществ.
Методы диагностики
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра пациента. Проводится ряд функциональных тестов для оценки объема движений в суставах, мышечной силы. Первичный диагноз подтверждается результатами инструментальных и биохимических исследований.
Анамнез и клинические проявления
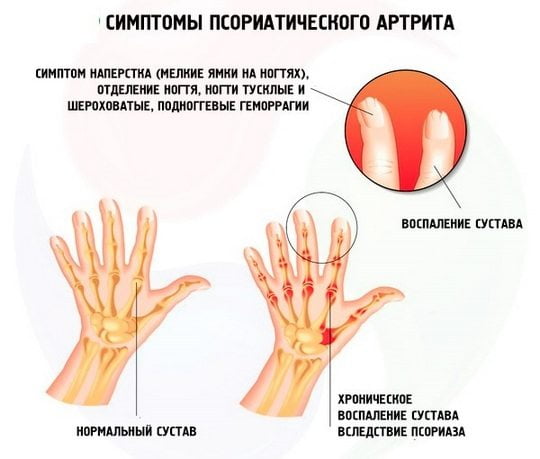
Предположить псориатическое поражение суставов можно при осмотре пациента по наличию специфических признаков. Основными диагностическими критериями являются первичное поражение мелких сочленений пальцев рук и ног, их деформация и отечность, боль в пяточной области, изменение формы ногтевых пластинок, образование псориатических бляшек на коже. При изучении анамнеза выявляются случаи диагностирования псориаза у ближайших родственников.
Лабораторные данные
Выставить диагноз помогает обнаружение в крови лейкоцитоза, гипохромной анемии, нарастания скорости оседания эритроцитов. При проведении биохимических исследований у пациентов с псориатическим артритом выявляется повышенное содержание у сиаловых кислот, серомукоидов, фибриногена, гамма- и альфа-глобулинов. Обязательно устанавливается уровень РФ для исключения ревматоидного артрита.
Инструментальные данные
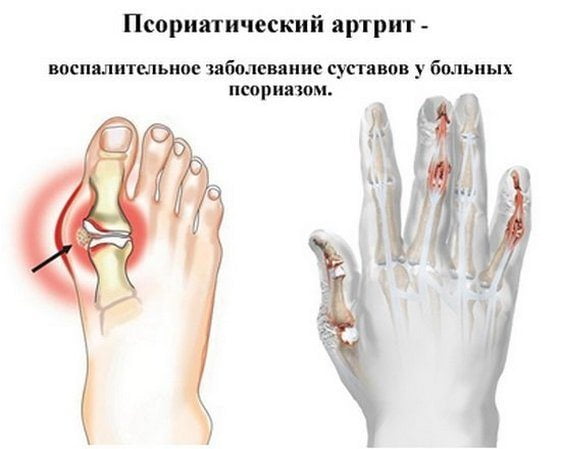
Наиболее информативна в диагностике патологии рентгенография. На полученных изображениях визуализируются эрозии костных поверхностей, сужение суставной щели, ее частичное или полное сращение, признаки остеопороза, остеолиз, формирование участков кальцификации.
Лечение болезни
Практикуется комплексный подход к терапии псориатического артрита. Его лечение направлено на снижение выраженности симптоматики, предупреждение распространения воспалительного процесса на здоровые ткани, позвонки, суставы. Во время рецидивов пациентам показан щадящий режим, ношение ортопедических приспособлений — бандажей, ортезов различной степени фиксации.
Медикаментозные средства
Для купирования острых болей и устранения тугоподвижности практикуется внутрисуставное введение глюкокортикостероидов. Их применяют только при неэффективности неселективных (Диклофенак, Индометацин, Ибупрофен) или селективных (Мелоксикам, Нимесулид, Целекоксиб) нестероидных противовоспалительных средств. В терапии псориатического артрита могут использоваться следующие препараты:
- базисные средства — Метотрексат, Лефлуномид, Сульфасалазин, Колхицин;
- иммуносупрессоры — Азатиоприн, Циклоспорин.
При тяжелом течении заболевания в терапевтические схемы включаются моноклональные антитела к фактору некроза опухоли, например, Этанерцепт или Инфликсимаб.
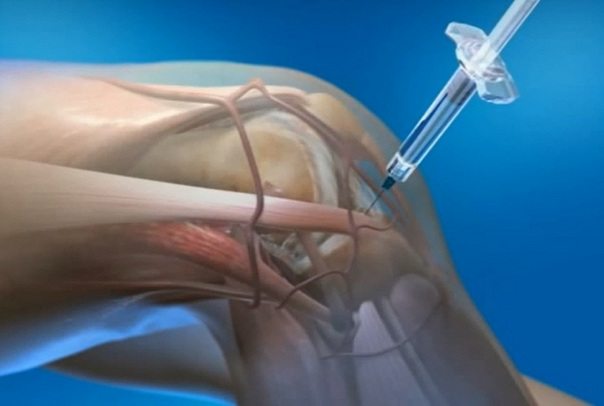
Физиотерапия
Фотохимиотерапия — наиболее эффективное физиотерапевтическое мероприятие в лечении псориатического артрита. Во время процедуры больной принимает фотосенсибилизирующий препарат, а затем проводится его наружное облучение УФ-лучами. Также пациентам назначаются несколько сеансов лазеротерапии, магнитотерапии, УВЧ-терапии, ударно-волновой терапии, ультрафонофореза или электрофореза с хондропротекторами, Димексидом, гормональными средствами.
Народная медицина
После проведения основной терапии, достижения устойчивой ремиссии за счет купирования воспаления врач может разрешить использовать народные средства. Растирки, компрессы, мази домашнего изготовления применять нецелесообразно из-за высокой вероятности раздражения кожи и рецидива псориаза. Допускается употребление только чаев и настоев из шиповника, ромашки, девясила. Для их приготовления чайную ложку сухого измельченного сырья заливают стаканом кипятка, настаивают час, принимают по 100 мл до 3 раз в день.
Профилактика заболевания
Первичной профилактикой псориатического артрита становится только регулярное обследование у врача при наличии в анамнезе случаев семейного псориаза. А вот предупредить обострение воспалительной патологии можно различными способами.
Соблюдение гигиены кожи
Часто для предупреждения обострения артрита достаточно не допускать кожных клинических проявлений псориаза. Для этого следует использовать гигиенические средства без отдушек, консервантов, стабилизаторов. Врачи рекомендуют больным псориазом при проведении водных процедур применять гель, мыло, пенку, предназначенные для детей. Они хорошо увлажняют кожу, не провоцируют ее раздражение.
Диета
Из рациона необходимо исключить пасленовые, цитрусовые, бобовые, щавель, жирное мясо. Следует отказаться от полуфабрикатов, фастфуда, кофе, газированных напитков, особенно сладких. Ежедневное меню больного псориазом должно состоять из молочнокислых продуктов, разрешенных свежих овощей и фруктов, постного мяса, рыбы, каш из злаков.

Отказ от вредных привычек
Этиловый спирт, никотин, табачные смолы негативно воздействуют не только на все внутренние органы, но и на опорно-двигательный аппарат. При курении и злоупотреблении алкоголем особенно страдают кровеносные сосуды, в том числе коронарные. Ухудшение кровообращения еще больше осложняет течение псориатического артрита.
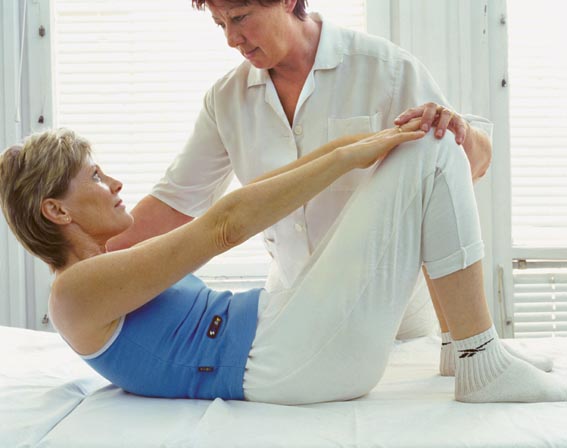
Соблюдение режима дня
Полноценный сон, занятия лечебной физкультурой и гимнастикой, ежедневные прогулки на свежем воздухе становятся отличной профилактикой суставной патологии. Врачи ЛФК также рекомендуют пациентам несколько раз в неделю заниматься плаванием, йогой, аквааэробикой, пилатесом.
Адекватная оценка стрессовых ситуаций
На групповых занятиях с психотерапевтом пациентов учат адекватно реагировать на конфликтные ситуации, чтобы не допустить стрессовых или депрессивных состояний. Именно они наиболее часто выступают в роли провоцирующих рецидивы псориаза факторов.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
Ревматология
3 февраля 2019 в 14:27
Автор статьи: Екатерина Баранова
1322
0
Псориатический артрит развивается у людей, страдающих псориазом, и может затрагивать многие суставы, в том числе колени.
Псориаз — это заболевание, которое характеризуется появлением на коже пятен сухой и зудящей кожи. Врачи называют такие пятна бляшками.
Если у пациента с псориазом также развивается псориатический артрит, это может приводить к скованности, воспалению и болезненности различных суставов, включая коленные суставы.
Псориатический артрит — долгосрочное медицинское состояние. Без эффективного лечения его симптомы могут быстро усугубляться.
Однако при правильном и своевременном терапевтическом подходе можно замедлить прогрессирование данного расстройства. Ранняя диагностика — критически важный фактор для минимизации повреждений в суставах.

Как псориатический артрит затрагивает колени?
Псориатический артрит у каждого человека проявляется по-своему. Характер симптомов, таких как скованность и болезненная отёчность, не следует общей картине. Например, у некоторых людей с псориатическим артритом проблемы возникают в одном колене, а у других — они проявляются в обоих суставах.
Псориатический артрит в коленях может вызывать отёчность связок и сухожилий, а также появление синовиальной жидкости в близлежащих структурах. Симптомы также могут возникать в локтях, стопах ног и кистях рук.
Некоторые люди могут замечать небольшую скованность или боль только в одном колене. В то же время другие пациенты жалуются на сильную боль в обоих коленных суставах, из-за чего значительно затрудняется ходьба.
Симптомы
Клинические проявления псориатического артрита в коленях у разных людей могут отличаться. К числу наиболее распространённых симптомов относится следующее:
- скованность, особенно после сна или продолжительного отдыха;
- отёчность и воспаление в коленях и близлежащих местах тела;
- боль в суставах, связках и сухожилиях;
- ограничение степени подвижности в суставах;
- тёплая или горячая кожа в области коленей в связи с воспалением.
Люди также могут сталкиваться с симптомами, которые не имеют отношения к коленям. К числу таких симптомов относится следующее:
- утомляемость;
- изменения в структуре ногтей, например рубцевание или отслаивание;
- боль и покраснение в глазах;
- отёчность пальцев на руках и ногах;
- трудности при ходьбе в связи с болью в стопах или ахилловых сухожилиях;
- боль в спине.
Симптомы могут развиваться циклами, при которых обострения (вспышки) чередуются ремиссиями. Ремиссии — это временные интервалы, когда симптомы ослабевают или полностью исчезают. Пациенты с псориатическим артритом могут сталкиваться с внезапными приступами, когда симптомы резко ухудшаются в течение короткого периода времени.
После наступления очередной ремиссии симптомы могут не тревожить человека на протяжении длительного периода времени, то есть до начала следующей вспышки.
Степень тяжести симптомов псориаза не всегда определяет степень тяжести симптомов псориатического артрита. Например, человек может сталкиваться с серьёзными симптомами псориаза и только в лёгкой форме ощущать проблемы, связанные с псориатическим артритом.
Аналогичным образом люди с незначительными симптомами псориаза, могут наблюдать тяжёлые проявления псориатического артрита.
Причины

Ожирение может влиять на развитие псориатического артрита
Псориатический артрит — аутоиммунное заболевание, то есть оно начинает развиваться, когда иммунная система ошибочно атакует здоровые клетки своего же организма.
У людей с псориазом ложная иммунная реакция вызывает очень быстрое формирование новых клеток кожи, которые собираются одна на другой и формируют бляшки.
Когда данное состояние начинает затрагивать суставы, это может приводить к воспалению.
Точные причины псориатического артрита не установлены, однако исследователям удалось раскрыть связь этого расстройства с генетикой и факторами окружающей среды.
Если у человека имеются близкие родственники, страдающие псориатическим артритом, он имеет повышенный риск развития данного состояния в своём организме.
В 2017 году Медицинский журнал Новой Англии опубликовал обзор, авторы которого привели ряд других факторов, способных влиять на развитие псориатического артрита. К числу таких факторов было отнесено следующее:
- ожирение;
- тяжёлый псориаз;
- заболевания ногтей;
- травматические повреждения;
- курение.
Рассматриваемое состояние затрагивает людей всех возрастов, однако эксперты Национального фонда по борьбе с псориазом США отмечают, что большинство пациентов начинают сталкиваться с симптомами псориатического артрита примерно через десять лет после начала развития псориаза. Чаще всего симптомы впервые возникают между 30 и 50 годами.
Не у всех пациентов с псориазом развивается псориатический артрит. Согласно информации Фонда по борьбе с псориазом США, только 30% людей с данным состоянием однажды обнаруживают у себя симптомы псориатического артрита.
Диагностика
Врачи используют визуализированные диагностические процедуры для того, чтобы помочь себе выявлять псориатический артрит коленных суставов. Используя магнитно-резонансную томографию (МРТ), рентгенологическое исследование и ультразвуковое исследование (УЗИ), можно обнаруживать нарушения в анатомических структурах или признаки воспаления суставов и окружающих их тканей.
Ряд дополнительных тестов позволяют исключать другие распространённые формы артрита, например ревматоидный артрит или остеоартрит.
В рамках диагностики также могут выполняться анализы крови для проверки на наличие воспаления или антител, характерных для других видов артрита.
В некоторых случаях пациентам назначается процедура, во время которой из сустава удаляется синовиальная жидкость. Лабораторный анализ этой жидкости позволяет диагностировать другие скрытые состояния, например инфекции.
Лечение
В настоящее время псориатический артрит считается неизлечимым заболеванием. Терапевтические усилия врачей, как правило, сосредотачиваются на ослаблении симптомов и повышении качества жизни пациентов.
К числу терапевтических стратегий, применяемых при лечении псориатического артрита, относится следующее.
Противовоспалительные лекарственные средства
Врачи могут назначать рецептурные нестероидные противовоспалительные средства (НПВС) и кортикостероидные инъекции для коленного сустава.
При инъекционном лечении следует соблюдать осторожность, поскольку оно может вызывать долгосрочные побочные эффекты.
Болезнь-модифицирующие антиревматические препараты
Болезнь-модифицирующие антиревматические препараты могут замедлять прогрессирование псориатического артрита. Такие средства дают наилучший эффект, когда человек начинает принимать их на самых ранних стадиях заболевания.
Новые виды таких препаратов называют оральными малыми молекулами.
Может понадобиться время для того, чтобы определённый уровень лекарственных веществ скопился в организме, и их эффект начал проявляться в полной мере. Поэтому важно продолжать приём препаратов, даже если не наблюдаются улучшения.
Иммунодепрессанты и биологические агенты
Врачи могут порекомендовать иммунодепрессанты или биологические препараты, например ингибиторы фактора некроза опухоли (ингибиторы ФНО). Такие средства помогают подавлять ФНО, который играет ключевую роль в развитии воспаления в организме.
Некоторые типы биопрепаратов могут переводить заболевание в состояние ремиссии. Их действие основано на блокировании других химических веществ, которые содержатся в крови и активизируют работу иммунной системы. Это может останавливать ошибочные атаки, предотвращать симптомы и дальнейшие повреждения суставов и костей.
У некоторых людей биологические агенты могут вызывать нежелательные побочные реакции. Врачи отслеживают развитие у пациентов таких эффектов.
Методы домашнего лечения при воспалении

Симптомы псориатического артрита можно ослаблять при помощи НПВС
Многие люди могут добиваться ослабления симптомов псориатического артрита в коленных суставах при помощи следующих методов домашнего лечения:
- приёма безрецептурных НПВС, таких как ибупрофен или напроксен;
- поочерёдного прикладывания к затронутым участкам тела пакетов со льдом и грелок;
- совершения лёгких упражнений для улучшения подвижности;
- выполнения аккуратных растяжек или занятий в классах йоги для расслабления мышц.
Некоторые методики альтернативной медицины могут также приносить пользу в борьбе с болью, однако они показывают свою эффективность не в каждом случае. К числу таких методик относятся акупунктура, массаж, противовоспалительная диета и электрическая стимуляция.
Зачастую врачи рекомендуют пациентам избавляться от лишнего веса при помощи упражнений и правильного питания. Это позволяет снижать нагрузку на суставы.
В отдельных случаях ношение специальной обуви позволяет облегчать симптомы на стопах и коленях.
Заключение
Псориатический артрит в коленях — хроническое заболевание. Чтобы добиться успеха в его лечении, пациентам следует тесно сотрудничать с врачом, в частности обсуждать воздействие на организм применяемых лекарственных средств и их побочные эффекты. Таким образом можно выработать оптимальный план лечения и остановить развитие заболевания.
Боль и воспаление, возникающие при псориатическом артрите, могут существенно осложнять повседневную жизненную активность. Притом что в настоящее время не существует терапевтических подходов, при помощи которых люди могли бы навсегда избавляться от данного состояния, врачи способны предложить ряд эффективных препаратов и методов домашнего лечения, позволяющих управлять симптомами и снижать степень дискомфорта.
Загрузка…
Источник

