Некроз кости при артрозе
13 Ноября 2019
Литвиненко А.С.
1048
Некроз коленного сустава (остеонекроз) – это заболевание костной ткани сустава, которое является следствием нарушения их кровообращения. Болезнь сначала поражает участки расположенные под суставными хрящами (субхондральная кость), а затем переходит на более глубокие области. В случае с аваскулярным или асептическим некрозом коленных суставов происходит поражение медиальных мыщелков бедренной кости. Остеонекроз разрушает компактное вещество и губчатую кость, а затем и костный мозг.
Механизм развития некроза кости
В 80% случаев поражается медиальный мыщелок бедренной кости или внутренняя поверхность большеберцовой кости коленного сустава. Это связано с особенностями биомеханики и сужением суставной щели в указанном месте. Основная нагрузка при ходьбе, приходится именно на внутреннюю часть сустава. Читайте также про хондромаляцию бедренной кости.
Изменения в костной ткани при аваскулярном остеонекрозе, представляют собой инфаркт коленного сустава. Нарушение кровоснабжения ведет к ишемии тканей, с последующим разрушением костных балок и формированием очага некроза (дефекта) в кости и хряще.
Виды разрушения кости
Различают 4 типа остеонекроза:
Ишемический (асептический, аваскулярный). Некроз коленного сустава, возникает вследствие нарушения кровообращения. Диагностируют у людей в возрасте 35-45 лет на фоне алкогольной зависимости или длительного приема кортикостероидов.
Ассоциированный с хроническими заболеваниями – например остеопороз, артрит или артроз коленного сустава. Вялотекущее воспаление приводит к нарушению питания и развитию некроза тканей.
Медикаментозный. Возникает в результате приема лекарственных препаратов способных нарушать питание кости.
Спорадический. Развивается вследствие прогрессирования генетических заболеваний.
Причины некроза костной ткани
Причинами развития некроза коленного сустава считают:
васкулиты, воспаление сосудов ведет к нарушению кровоснабжения;
ожирение, гиперлипидемия затрудняют кровоток;
Чрезмерные физические перегрузки;
Занятия профессиональным спортом;
Травмы сустава и их последствия;
Алкоголизм
Остоехондропатии костей, которые формируют коленный сустав, могут провоцировать и болезни Осгуда-Шляттера, Кенига и Ларсена-Юханссона.
Наследственные заболевания и генетическая предрасположенность
Симптомы остеонекроза
Боли в суставе разной интенсивности. На ранней стадии дискомфорт, боль незначительная возникает только после физических нагрузок. Появление ночных болей говорит о прогрессировании болезни. На поздней стадии болевой синдром приобретает ноющий постоянный характер, даже в покое.
Ограничение движений, вызвано асептическим воспалением и болью в колене, в первую очередь страдает сгибание сустава.
Хруст и щелчки говорят о разрушении суставного хряща;
Деформация сустава и оси конечности заметны только на поздних стадиях болезни.
Хромата, свидетельствует о нарушении функции сустава. Симптом характерен для многих заболеваний.
Отек или припухлость говорят о воспалении сустава, а также о возможном скоплении жидкости в полости сустава.
Диагностика
Выявить поражение кости можно только после прохождения специального обследования с рентгенографией или МРТ. Определить стадию заболевания также помогают лабораторные исследования крови и мочи, определяют маркеры костной резорбции — их наличие в крови или моче говорит о разрушении костной ткани.
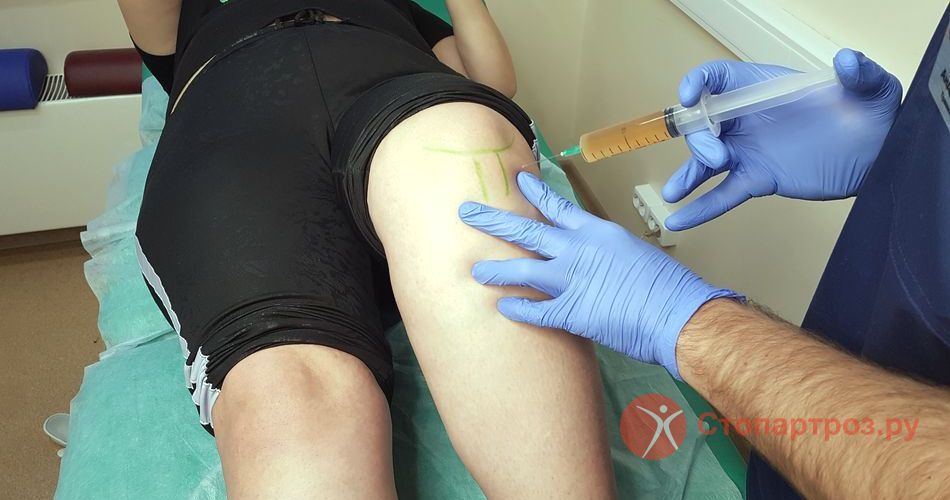 |
| Укол в сустав при некрозе коленного сустава |
Записаться на лечение
Лечение некроза коленного сустава
На ранних стадиях эффективны консервативные методы:
Сустав фиксируют при помощи ортеза, минимизируя нагрузки на него;
Лекарственная терапия асептического некроза включает препараты улучшающие кровоснабжение, метаболизм кальция и состояния костных сосудов.
Обезболивающие и противовоспалительные препараты назначают по показаниям.
Гормональные средства применяют ограничено при выраженных, сильных болях не копируемых другими средствами.
Физиотерапия при артрите колена, некрозе и прочих схожих заболеваниях применяет весь арсенал аппаратных методов лечения.
Ортобиология включает применение собственной плазмы крови (prp-терапия) или препарата полученной из жировой ткани (SVF-терапия) пациента. Методика направлена на стимулирование регенерации костной и хрящевой тканей сустава.
Важно пройти диагностику и назначить соответствующее лечение как можно раньше, чтобы спасти коленный сустав от дальнейшего разрушения и остановить некроз. Что записаться к нам на прием позвоните по телефону или оставьте заявку на сайте.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Источник
Тазобедренный сустав — один из самых крупных в организме. Он соединяет ногу и туловище человека и испытывает очень большую нагрузку. Одну поверхность сустава образует тазовая кость, точнее ее участок — вертлужная впадина, имеющая округло-вогнутую форму. В ней размещается головка бедренной кости, похожая на шар. Благодаря строению этого сустава человек способен двигать ногами в разных направлениях, ходить, бегать, танцевать, заниматься спортом и гимнастикой.
К сожалению, при различных болезнях тазобедренного сустава нередки боль и ограничение подвижности. Примером может быть асептический некроз головки бедренной кости (сокращенно — АНГБК).
Что такое некроз тазобедренного сустава?
Асептический, или аваскулярный, некроз головки бедренной кости — это тяжело протекающая болезнь, при которой из-за недостаточности кровообращения нарушается непрерывный процесс образования новых и разрушения старых костных клеток. В итоге головка бедренной кости постепенно становится все более хрупкой и под действием нагрузки меняет форму или полностью разрушается. Чем выше нагрузка, тем больше страдает кость, чаще всего — верхненаружный сегмент головки бедренной кости.
Несмотря на сравнительно невысокую встречаемость — 1,5–4,7% от всех ортопедических проблем, — АНГБК представляет собой серьезную общественную угрозу. У 7% ортопедических больных именно эта болезнь становится причиной инвалидности[1]. Чаще всего остеонекроз головки бедренной кости встречается у молодых работоспособных мужчин от 30 до 50 лет, средний возраст заболевших — 38 лет. Женщины тоже страдают от этого заболевания, хотя и в 8 раз реже.
Болезнь проходит в несколько этапов: если не прибегать к лечению, от начала заболевания до разрушения кости проходит 2–4 года. В литературе встречается 16 классификаций АНГБК, с учетом результатов рентгена, МРТ и других обследований. В России чаще всего используется разделение на 4 стадии асептического некроза головки бедренной кости:
- Изменений нет совсем, или же присутствуют незначительные изменения, которые можно обнаружить на МРТ.
- Меняется структура кости, выявляется остеосклероз, остеопороз.
- Под поверхностью головки бедренной кости происходит уплощение (импрессия) или перелом (коллапс).
- В процесс вовлекается не только головка бедренной кости, но и вторая суставная поверхность (вертлужная впадина), то есть затронут весь сустав.
После установления диагноза «асептический некроз головки бедренной кости» лечение необходимо начинать как можно раньше, пока головка кости сохраняет свою форму. Консервативная терапия приносит наибольший эффект именно на ранних стадиях заболевания.
Возможные причины асептического некроза головки бедренной кости
Некроз головки бедренной кости возникает в тех случаях, когда этот участок недостаточно снабжается кровью. И чаще всего проблемы с кровоснабжением наступают при травмах, переломах, вывихах в тазобедренном суставе. В результате из-за недостатка кислорода и питательных веществ клетки костной ткани погибают.
Однако некроз в тазобедренном суставе может начаться и без повреждения сосудов. К числу факторов, провоцирующих нетравматический аваскулярный некроз головки бедренной кости, относятся:
- лучевая и химиотерапия;
- прием кортикостероидных гормонов;
- болезни сосудов и заболевания крови;
- ревматоидный артрит;
- остеопороз;
- злоупотребление алкоголем и курение;
- чрезмерные нагрузки на сустав;
- нарушение минерального обмена;
- заболевания печени, надпочечников.
При сочетании нескольких причин постепенно подавляется деятельность остеобластов и остеоцитов — клеток, образующих новую костную ткань. В то же время повышается активность остеокластов, которые отвечают за рассасывание отработавшей костной ткани. Чем больше нарушается равновесие между образованием новой и разрушением старой ткани, тем более хрупкой становится головка бедренной кости. Когда под действием нагрузки в ней возникают микропереломы, кровоснабжение еще больше ухудшается из-за сдавления сосудов, в итоге возникает замкнутый круг.
Симптомы и диагностика некроза бедренной кости
Основным проявлением начинающегося некроза головки тазобедренного сустава является боль. Она всегда связана с движением в суставе, может отдавать в паховую область. На пораженную ногу трудно или невозможно опереться, в ответ на болевые ощущения может возникать скованность или спазм мышц. Чем больше прогрессирует болезнь, тем сильнее она отражается на внешности пациента: постепенно может сформироваться хромота, перекос таза, гипотрофия мышц, укорочение ноги на пораженной стороне.
При этом похожие симптомы могут быть и при других поражениях тазобедренного сустава — артрозе или ревматоидном артрите, поэтому для уточнения диагноза необходимо проведение дополнительных обследований.
Рентген покажет наличие очагов остеосклероза, кист в костной ткани, а тем более деформацию и перелом головки бедренной кости. В самом начале развития АНГБК рентген может быть неинформативен, однако если отказаться от дальнейшего поиска, то можно пропустить зарождающееся заболевание. В этом случае необходимо проверить результат с помощью метода МРТ.
МРТ помогает обнаружить начинающееся воспаление тазобедренного сустава, внутрикостный отек, неоднородный сигнал от головки бедренной кости. При обнаружении изменений на МРТ врач может порекомендовать исследовать кровь на показатели резорбции костной ткани, а также оценить уровень кальция в крови и моче. Результаты обследования помогут врачу правильно установить диагноз и подобрать необходимые дозы лекарственных препаратов.
Как лечить некроз тазобедренного сустава: верни свободу движений
При асептическом некрозе головки тазобедренного сустава лечение рекомендуется начать как можно раньше. Как уже упоминалось, эффективность консервативного лечения гораздо выше на ранних этапах — до уплощения и изменения формы головки, после этого ухудшение наступает быстрее. К сожалению, на сегодняшний день не существует одного метода, позволяющего излечить остеонекроз, поэтому важно проводить комплексную терапию под контролем опытного врача. Задача лечения — максимально сохранить функцию и подвижность в суставе, а также отсрочить проведение операции.
Это важно
Первым пунктом в любом лечении является режим. Для больных с АНГБК необходимо исключить любые факторы, которые могут спровоцировать ухудшение. Рекомендован отказ от вредных привычек (алкоголя и курения), соблюдение условий труда: стоит избегать переохлаждений, значительных физических нагрузок, длительного пребывания на ногах.
Иногда пациенты интересуются, нужно ли специальное питание при болезнях суставов. Стоит отметить, что универсальных, подходящих всем рекомендаций тут нет. При наличии признаков остеопороза может потребоваться пища, богатая кальцием и легкоусвояемым белком, например молочные продукты и блюда, приготовленные с применением хрящей и желатина. Если у пациента есть признаки активного воспалительного процесса, ему стоит ограничить употребление острых, копченых, маринованных и пряных блюд, так как они способствуют усилению патологических процессов. Разумеется, на диету пациента значительно влияют сопутствующие заболевания. Так, при подагре ограничивают прием белка, а при ожирении снижают общую калорийность рациона.
Обычно в процессе лечения необходимо разгрузить пораженный сустав. Для этого пациенту подбираются костыли, ходьба на которых может занять от 4 до 12 месяцев. Этот пункт отменяют через 2 месяца после уменьшения болей и возвращения в норму маркеров костного обмена. Но нужно понимать, что разгрузка сустава чрезвычайно важна, потому что не только уменьшает боль, но и не дает весу тела давить на пораженную головку кости и деформировать ее. В результате процесс заживления и восстановления идет быстрее.
Несмотря на необходимость разгрузки сустава, пациентам также нужна и лечебная физкультура. Сочетание специально подобранных упражнений уменьшает боль и увеличивает подвижность в пораженном суставе, способствует разработке как самого сустава, так и окружающих его мышц. С целью разгрузки пациентам с ожирением также можно посоветовать снижать массу тела. Сочетание лечебной физкультуры с диетическим питанием дает при этом лучший результат по сравнению с отдельно применяемыми упражнениями или диетой.
Другим важным компонентом в консервативной терапии является применение медикаментов. При аваскулярном некрозе головки бедренной кости лечение может включать следующие группы лекарственных препаратов:
- Ингибиторы костной резорбции, например бисфосфонаты, уменьшают разрушение костной ткани и препятствуют сдавлению и изменению формы головки бедренной кости.
- Препараты витамина Д и кальция, в виде активных форм, улучшают процессы образования кости и ее минерализацию. Доза средства подбирается с учетом уровня кальция в крови и в моче.
- Дополнительные источники минералов и фосфатов, например оссеин-гидроксиапатит.
- Для улучшения микроциркуляции могут назначаться антиагрегантные препараты, например курантил.
- Противовоспалительные препараты нестероидной природы снижают активность воспаления и уменьшают боль.
- Миорелаксанты показаны при наличии спазма мышц вокруг сустава.
- Витамины, хондропротекторы.
Обязательным компонентом является физиотерапевтическое лечение — оно способствует улучшению кровотока в тканях и ускорению регенерации. Сюда относятся гипербарическая оксигенация (ГБО), ударно-волновая терапия и миостимуляция.
При гипербарической оксигенации пациента помещают в барокамеру, где на него с повышенным давлением действует воздух, обогащенный кислородом. Это позволяет улучшить кислородное питание поврежденных тканей.
Ударно-волновая терапия эффективно воздействует на элементы, мешающие нормальному заживлению пораженных суставов, например кристаллы кальция или спайки. Действие звуковой волны производится точечно, непосредственно в месте повреждения. Кроме этого, при действии ударно-волновой терапии улучшается кровоснабжение в обрабатываемой области, что дополнительно усиливает репаративный эффект.
Миостимуляция помогает восстановить тонус мышц при их гипотрофии, что часто встречается при сильных болях и ограничении в движении. Также стимуляция мышечных волокон снимает спазм, ускоряет кровоток в них и в окружающих тканях.
Дополнить лечебное воздействие можно инъекциями в пораженный сустав. Для лечения заболеваний тазобедренного сустава используются внутрисуставные уколы гиалуроновой кислоты и введение богатой тромбоцитами плазмы.
Гиалуроновая кислота — важный компонент синовиальной жидкости. Эта жидкость обеспечивает легкое скольжение поверхностей и дополнительную амортизацию в суставе. При воспалительных процессах состав синовиальной жидкости изменяется, ее может быть недостаточно, и в результате трение в суставе значительно возрастает. Гиалуроновая кислота для внутрисуставных уколов обладает специально подобранной вязкостью и упругостью, а также исключительной способностью к скольжению. Уколы помогают облегчить движение в суставе и ускорить восстановление тканей. Подобные средства даже называют протезом синовиальной жидкости, сюда относятся такие препараты, как дьюралан, ферматрон, остенил. Препятствием к применению может стать непереносимость гиалуроната натрия.
Введение богатой тромбоцитами плазмы позволяет активизировать процессы заживления. Это молодое, но перспективное направление в лечении суставов, которое также называют PRP-терапией (от англ. platelet rich plasma). Другие названия процедуры — аутоплазмотерапия, плазмолифтинг. Изначально метод применялся в стоматологии и челюстно-лицевой хирургии, а также в дерматологии и косметологии, но в последнее время активно внедряется в ортопедии и спортивной медицине.
Богатую тромбоцитами плазму получают с помощью специальной технологии из собственной крови пациента, поэтому она безошибочно совместима с его организмом. Лечебный эффект достигается благодаря тромбоцитам — это мельчайшие частицы, наполненные биоактивными молекулами (факторами роста) и отвечающие за быстрое восстановление сосудов при порезах и мелких травмах. Под действием тромбоцитарных факторов усиливается образование коллагена, который входит в состав каркаса для хряща и костной ткани. Также происходит привлечение клеток-фибробластов, которые помогают строить новую ткань, и улучшается микроциркуляция за счет образования новых сосудов. Эффект инъекций можно почувствовать уже через несколько недель, а отдаленные результаты наблюдаются через 6–12 месяцев.
Раннее начало лечения и комплексное воздействие на все звенья развития болезни позволяют не только остановить развитие некроза головки бедренной кости, но и восстановить разрушенные клетки. К сожалению, чем позже было начато лечение, тем меньше его результативность. Но в любом случае совместные усилия врача и пациента обязательно дадут свой положительный эффект.
Источник
Некроз колена
Некроз коленного сустава, хотя и не является заболеванием, угрожающим жизни, представляет, тем не менее, серьёзную угрозу для здоровья. Ведь полноценный активный образ жизни без здоровых суставов невозможен. Их функция заключается не только в соединении костей скелета и организации их движения, но и в амортизации, уменьшающей трение, а, соответственно, и износ суставных поверхностей.
Некроз – это омертвение суставного хряща и прилегающих к нему костных тканей, возникающее вследствие недостаточного кровоснабжения (ишемии). Поэтому второе его название – ишемический. Существует ещё одно определение – асептический, так как в омертвении тканей не задействованы микроорганизмы. Данное очаговое поражение отдельных участков кости коленного сустава может возникнуть по неизвестной причине. В недополучающей кислорода и питательных веществ ткани снижается жизненная функция, за этим следует гибель здоровых клеток и образование зон омертвения. Заболевание вызывает необратимые изменения, снижая прочность ткани кости и вызывая импрессию (вдавливание) поражённого её участка. Постепенно, по мере прогрессирования болезни, в прилегающей к коленному суставу ткани формируется полость, заполненная фрагментом омертвевшей ткани кости (секвестром). Выпавший в суставную полость, он начинает в нём свободно перемещаться. Это явление называется «суставной мышью». Оно часто вызывает блокаду колена и сильную боль. Иногда в суставную полость происходит выделение воспалительной жидкости (так называемый «выпот»). За счёт него сустав увеличивается в объёме.
Наряду с механическими свойствами ткани утрачивается и двигательная функция. Больного начинают мучить интенсивные боли тянущего характера, усиливающиеся во время ходьбы и при физической нагрузке, оказываемой на сустав. Со временем боли полностью не проходят даже когда человек находится в состоянии покоя, а купировать их становится возможным лишь посредством лекарственных препаратов. В случае отсутствия своевременного лечения, при запущенности процесса некроз может спровоцировать развитие гангрены.
Страдают некрозом коленного сустава, в большинстве случаев, пожилые женщины (в 75% случаев), но он может развиться и у молодых людей обоего пола (20% против 80% страдающих некрозом пожилых людей). Среди прочих заболеваний суставов, составляющих 82% из ста, случаи данной патологии составляют остальные 18%.
Симптомы и стадии
Некроз сустава по симптоматике напоминает многие другие суставные заболевания. Это:
- внезапная боль в области колена, не проходящая и в покое, усиливающаяся при стоянии
- отёчность болезненной зоны
- ограничение подвижности в суставе
- перемежающаяся хромота, вызванная смещением оси конечности, которая появляется по мере прогрессирования патологии
Развитие заболевания состоит из нескольких стадий. При первой из них структура костной ткани терпит незначительные изменения. Функции колена сохраняются, боли носят периодический кратковременный характер. Возникают «стартовые» боли в начале движения и при подъёме с кровати. В этот период больной должен как можно больше находиться в состоянии покоя. Ходьба должна быть сведена к минимуму, при ходьбе необходимо использовать трость. Нельзя долго находиться в положении стоя и следует избегать любых физических нагрузок (перенос тяжестей, бег, прыжки).
При второй стадии заболевания на поверхности суставной головки образуются трещины. Постоянные боли при движении (ходьбе, подъёме или приседании), не проходящие и в покое, теперь сопровождаются ограничением подвижности. Встречаются и особо тяжёлые случаи, когда из-за боли человек не может уснуть ночью. На больную ногу тяжело наступать, что вызывает хромоту, нога сгибается с трудом. Происходит атрофия мышц.
Третья стадия заключается в перетекании некроза во вторичный артроз (дегенеративно-дистрофическая болезнь, поражающая хрящевую ткань суставной поверхности). Данная стадия характеризуется сильными не проходящими болями.
На четвёртой, наиболее тяжёлой, стадии происходит разрушение костной головки, прогрессирует мышечная атрофия, подвижность коленного сустава сводится к минимуму.
Лежащая на поверхности причина, вызывающая омертвение суставных тканей – дефицит питания суставной ткани и, как следствие – нарушение целостности её структуры. Первопричин, вызывающих некроз, может быть множество. Толчком к развитию заболевания может послужить: нарушение циркуляции крови; тромбоз артерии или травма (перелом, ушиб, вывих); неквалифицированные терапевтические действия; длительное воздействие механического характера (другими словами – нагрузки на сустав, которым наиболее подвержены спортсмены и люди с избыточным весом); остеохондропатия; эндокринные заболевания; алкоголическая интоксикация либо передозировка кортикостероидных средств; вредные привычки (злоупотребление алкоголем, курение); повышенная вязкость крови.
Другие причины, вызывающие некроз: изменения в гормональной системе (как правило, вследствие приёма гормональных препаратов), лучевая терапия, химиопроцедуры, диализ почек, нервное перенапряжение, иммуносупрессия и ряд других медицинских процедур.
Диагностика
Некроз может быть диагностирован посредством таких методик, как: КТ (компьютерная томография), измерение внутри-костного давления, МРТ (магнито-резонансная томография) и рентгенография и др. Наряду с диагнозом, данные методы исследования помогают выявить и стадию заболевания коленного сустава.
На ранней стадии патологии рентгенологическое исследование не позволяет её выявить, в этом случае на помощь компьютерная или магнитно-резонансная терапия. Они определяют наличие и степень болезни со 100% точностью.
 Если больной обратился за врачебной помощью своевременно, пагубные патологические изменения в суставной ткани могут быть остановлены, а её повреждённую структуру возможно восстановить. Прогрессирование заболевания можно замедлить посредством консервативного лечения, которое включает в себя: приём кортикостероидов и нестероидных противовоспалительных препаратов, обезболивающих и уменьшающих воспаление; использование препаратов, направленных на восстановление поражённой ткани, а также препаратов, ликвидирующих застой кровообращения и нормализующих его; ЛФК (лечебная физкультура) и массаж, способствующие усилению сокращения мышц при их функционировании; различного рода физиотерапевтические процедуры; применение специальных ортопедических приспособлений для профилактики контрактуры и т.д. Консервативное лечение при условии, что болезнь была выявлена на ранней стадии и площадь поражения невелика, приносит положительный результат в 70 – 90% случаев.
Если больной обратился за врачебной помощью своевременно, пагубные патологические изменения в суставной ткани могут быть остановлены, а её повреждённую структуру возможно восстановить. Прогрессирование заболевания можно замедлить посредством консервативного лечения, которое включает в себя: приём кортикостероидов и нестероидных противовоспалительных препаратов, обезболивающих и уменьшающих воспаление; использование препаратов, направленных на восстановление поражённой ткани, а также препаратов, ликвидирующих застой кровообращения и нормализующих его; ЛФК (лечебная физкультура) и массаж, способствующие усилению сокращения мышц при их функционировании; различного рода физиотерапевтические процедуры; применение специальных ортопедических приспособлений для профилактики контрактуры и т.д. Консервативное лечение при условии, что болезнь была выявлена на ранней стадии и площадь поражения невелика, приносит положительный результат в 70 – 90% случаев.
Порой случается, что остановить прогрессирование некроза колена не удаётся. В этом случае единственный способ облегчить состояние пациента и вернуть ему качество жизни, полностью восстановив двигательную функцию, – это хирургическая операция в виде эндопротезирования. Заключается она в удалении некротического очага (повреждённого сустава), который заменяется искусственным протезом.
Прогноз ишемического/асептического некроза сустава колена благоприятен для жизни и двигательной активности в том случае, если был своевременно установлен диагноз, а лечение проводилось правильное и интенсивное.
Причины асептического некроза коленного сустава

Заболевание мыщелок бедренной кости, которое не было вызвано воспалительным процессом, носит название асептический некроз коленного сустава. Возникает при недостаточном снабжении кровью тканей сустава (инфаркт кости), которые впоследствии отмирают.
Общая характеристика заболевания
Сочленение двух больших костей ноги (большеберцовой и бедренной) и надколенника образуют коленный сустав. Его верхнюю часть образует бедренная кость, которая имеет утолщения (мыщелки), нижняя – большеберцовая. Надколенник (коленная чашечка) находится спереди и играет роль ограничителя разгиба.
При такой патологии клетки в костных тканях отмирают, а сами ткани начинают разрушаться.
Микроорганизмы не являются причиной отмирания тканей, поэтому некроз носит название асептический.
- ишемическим;
- субхондральным;
- болезнью Кенига;
- рассекающим остеохондритом (историческое название).
Определение и название заболеванию (рассекающий остеохондрит) в 1920 году дал хирург из Германии Кениг. Он предполагал, что оно вызывается воспалительными процессами.
Симптомы некроза
Большинство случаев поражения коленного сустава приходится на людей преклонного возраста – 80%. Молодые тоже подвержены болезни, но уже в меньшей степени – оставшиеся 20 %.
- Детская (ювенильная) форма (5-18 лет).
- Взрослая форма (18-50 лет).
- Начальная стадия. Симптомы: боль кратковременная, непостоянного характера, усиливающаяся при возникновении нагрузки. Возможно небольшое опухание коленного сустава.
- Вторая стадия. Симптомы: постоянная, усиливающаяся боль. Симптом Уилсона – возникает желания распрямить ногу (нагрузка на внутренний мыщелок уменьшается). Возможная хромота.
- Треть стадия. Суставная мышь выходит в полость. Симптомы: постоянная умеренная боль чередуется с интенсивной. Практически полное отсутствие подвижности сустава.
Причины возникновения некроза сустава
Главной и единственной причиной является недостаточное кровоснабжение коленного сустава.
- нарушение кровотока в суставе;
- артериальный тромбоз или травма артерий;
- привычки, приносящие вред организму;
- алкогольное отравление или интоксикация кортикостероидными средствами;
- повышенная кровяная вязкость;
- лечение заболеваний суставов у неквалифицированных врачей;
- отклонение в работе эндокринной системы.
- прием гормональных средств;
- лучевая терапия и химическая;
- стрессы и имуносупрессия;
- постоянные физические нагрузки на сустав;
- склонность к болезни по наследству.
Истинную причину выяснить можно только после глубокого обследования
Видео — Причины возникновения асептического некроза
Процессы, происходящие при некрозе
Некроз коленного сустава поражает в большинстве случаев выпуклости бедренной кости, в отличие от надколенника (только до 6% из 100%). Из мыщелков внутренний подвержен заболеванию больше, чем наружный. На долю поражения внутреннего мыщелка приходится практически 80% случаев. Случается, и двухсторонний воспалительный процесс.

Отсутствие своевременного медицинского лечения может стать причиной развития гангрены.
Клетки ткани, которые недополучают кислород и нужные вещества из-за недостаточного снабжения кровью, гибнут, образовывая зоны омертвения. Прочность тканей кости снижается, приводя к вдавливанию (импрессии) участка поражения. Со временем, постепенно образуется полость, находящаяся в суставной ткани. Она заполняется секвестром (костная омертвевшая ткань). Хрящ, отделившись от кости, может выпасть в полость и начать там свободноеперемещение. Такое явление называется суставной мышью и вызывает интенсивные боли и блокировку сустава.
В некоторых случаяхвоспалительная жидкость(выпот) может выделяться в полость, увеличивая объем коленного сустава.
Со временем, больной испытывает боли интенсивного характера, которые усиливаются во время движения. С прогрессированием болезни тянущие боли не проходят даже в состоянии покоя, и исчезают только после применения обезболивающих средств.
Запущенный некроз коленного сустава и отсутствие своевременного медицинского лечения может стать причиной развития гангрены.
Диагностика заболевания
На начальной стадии некроз коленного сустава определить достаточно сложно, потому что патология по многим признакам схожа с другими поражениями суставов.
- Рентгенография. Является методом широкого доступа. Но асептический некроз виден только на второй стадии.
- Магнитно-резонансная томография. Показывает первые повреждения хряща. Метод более точный, отображающий динамику процесса протекания некроза, что позволяет подобрать правильное лечение.
Без инструментальной диагностики выявить некроз практически нереально.
Как проводится лечение?
Методиками лечения некроза являются нехирургическая терапия и хирургическая. Нехирургическое лечение еще называют консервативным.
- зоны роста ткани кости открыты;
- хрящ не отделился полностью.
- физические упражнения лечебного характера;
- уменьшение нагрузок на больное колено;
- ограничение подвижности колена с применение ортезов;
- массаж, физиотерапия;
- для улучшения хрящевого питания назначаются сосудистые и метаболические препараты;
- средства, препятствующие воспалению;
- пункция костного мозга;
- введение гормонов внутрь суставной полости.
Лечение атопического некроза колена оперативным путем рекомендовано при отсутствии результатов консервативного лечения, и при полном отделении хряща.
- При обнаружении небольшой суставной мыши отломок удаляется.
- Хрящ более крупных размеров подлежит фиксации при его обязательной пластике. Такие действия предотвращают деформацию и артроз поврежденного сустава.
Если операция не принесла должных результатов, и болезнь прогрессирует, производится протезирование сочленения колена. Методы лечения атопического некроза выбирает врач исходя из стадии заболевания.
Применение народных средств
Народные средства применяются только при начальной стадии заболевания. Они не должны стать заменой традиционному лечению. Отказ от врача может привести к полному разрушению суставного хряща, и, как следствие, к хромоте или потере ноги.
- Скипидар. Активизирует кровоснабжение пораженных мест. Применяется как компресс. Можно принять ванну со скипидаром.

- Жиры животных. Активирует работу сосудов крови. Сало свиньи и внутренний жир нутрии в равных пропорциях перетапливают, и применяют как мазь в охлажденном виде. Курс повязок – не менее 30 дней.
- Капуста. Как средство лечения двигательного аппарата, капуста используется очень давно. Ее листья мажут медом и, намазанной стороной, прикладывают к колену. Поверх накладывается пленка и ткань, для создания эффекта прогрева.
Некроз – опасное прогрессирующее заболевание. Оставлять его без специфического лечения опасно. Такая халатность способна привести к инвалидности.
Асептический некроз колена
Учитывая, что основная нагрузка приходится именно на ноги, многие люди страдают заболеванием, которое называется асептический некроз коленного сустава. Существует множество болезней и поражений, которые способны частично обездвижить конечность, тем самым нарушить привычный образ жизни человека. Этот недуг не относится к разряду воспалительных процессов, но ведет к полному отмиранию тканей.

Этиология и патогенез
Часто это заболевание характеризуют как ишемический некроз коленного сустава. Оно возникает при недостаточном кровоснабжении сустава и тканей, которые позже отмирают вследствие развития некротических процессов. Факторы, провоцирующие болезнь:
- нарушения кровотока в суставе;
- травмирование или тромбоз артерий;
- вредные привычки;
- значительное повышение вязкости крови;
- неквалифицированное лечение суставов;
- нарушения эндокринной системы;
- употребление гормональных препаратов;
- химическая и лучевая терапии;
- стрессы и тяжелая физическая нагрузка;
- наследственность;
- травмы и переломы.
Главной причиной возникновения является недостаточное кровоснабжение и питание костной ткани. Этому недугу подвержены люди разных возрастов, но особенно часто заболевают мужчины. Зачастую наблюдается асептический некроз латерального мыщелка бедренной кости, поскольку эта часть чаще травмируется. Игнорирование такого процесса приводит к полному отмиранию тканей с заменой их на костную, которая впоследствии напоминает гангрену и влечет за собой ампутацию конечности.
Стадии и симптомы
Диагностика асептического некроза коленного сустава
При первичных проявлениях заболевание сложно диагностируется, поскольку многие пациенты путают симптомы с обычной усталостью или перенапряжением. Лечащий врач собирает анамнез, проводит визуальный осмотр. Эффективным средством для правильной постановки диагноза является рентгенография, с помощью которой удается определить степень поражения, присутствие трещин или видоизменений в суставе. Если картина поражения неясна по определенным причинам, специалист назначает дополнительное


