Неотложная помощь при подагрическом артрите
Защита истории болезни
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 26
Cитуационная задача.
1. Острый гломерулонефрит.
2. Нефротический синдром.
3. ОПН, левожелудочковая недостаточность.
4. Гемодиализ, базисная терапия нефрита (ГКС, цитостатики, дезагреганты, антикоагулянты), симптоматическая терапия.
Исследование тира антител, ЦИК, серомукоида. При их повышении – плазмаферез, антигистаминовые препараты, НПВП, дезагреганты.
5. Rp.: Prednisoloni 0,005
D.t.d.N. 50 in tabul.
S. Внутрь по 6 табл. в день (4+2+0).
2. ЭКГ № 15: Конкордантный подъем сегмента ST в отведениях I, II, III, aVF, V2-6 характерен для фибринозного перикардита.
Выполнение пальпации живота.
Поверхностная пальпация живота выполняется против часовой стрелки от левой подвздошной области по ходу толстого кишечника. Определяется болезненность и напряжение мышц живота, исключается раздражение переднего листка брюшины. Затем проводится глубокая скользящая пальпация живота по Образцову-Стражеско. Пальпируется сигмовидная кишка в левой подвздошной области, затем слепая кишка в правой подвздошной области. Пальпация поперечно-ободочного отдела толстого кишечника проводится сверху вниз от эпигастрия к лону. Затем определяется органная болезненность: классические болевые зоны при язвенной болезни ДПК расположены справа от пупка, при язвенной болезни желудка – в эпигастрии. Определяются точки проекции желчного пузыря, головки и тела поджелудочной железы. Пальпируются нижний край печени и селезенки на высоте вдоха. Определяется наличие асцитической жидкости методом флюктуации и перкуторно в положении больного на боку.
4. Алгоритм оказания неотложной помощи при остром подагрическом артрите:
· НПВП внутрь (диклофенак 150-200 мг/сут., нимесулид 200 мг/сут., кетонал 200-300 мг/сут. и другие) или в/м (диклофенак 150 мг/сут., кетонал 200-300 мг/сут.)
или
· Колхицин 0,5 мг каждый час до купирования приступа, или до появления побочных эффектов, или до максимальной суточной дозы – 6 мг.
или
· Внутрисуставное введение ГКС (бетаметазон, триамсинолон)
+
Обильное питье и холод на сустав.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 27
1. Ситуационная задача.Мужчина 44 лет после банкета проснулся ночью от резких болей в I плюсне-фаланговом суставе, усиливающихся при малейшем прикосновении к нему. Ранее подобных приступов не было. Палец припухший, синюшного цвета. Страдает ожирением. Часто употребляет пиво.
1. Сформулируйте предварительный диагноз.
2. Какие исследования позволят подтвердить диагноз?
3. Какие клинические и рентгенологические признаки характерны для поздней стадии этого заболевания?
4. Купируйте приступ. Дайте рекомендации по профилактике повторных приступов артрита.
5. Выпишите нимесулид.
Интерпретируйте флюорограмму № 1.
Пальпация почек, проверка симптома 12 ребра.
Алгоритм оказания помощи при печеночной коме.
Защита истории болезни.
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 27
Cитуационная задача.
1. Подагра, острый артрит I левого плюсне-фалангового сустава.
2. Исследование синовиальной жидкости в поляризационном микроскопе (кристаллы мочевой кислоты), исследование мочевой кислоты в сыворотке крови (во время острого приступа она может быть нормальной, в межприступном периоде — увеличена).
3. Клинический признак – тофусы, рентгенологический — симптом “пробойника”.
4. Диклофенак, индометацин 200 мг/сут. или другой НПВП в таблетках или инъекциях или колхицин по 0,5 мг через каждый час (не более 6 г на протяжении 12 часов), холод на сустав, обильное питье.
Соблюдение диеты с ограничением пуринов, при повторении приступов артрита – прием аллопуринола.
5. Rp.: Tabl. Nimesulidi 0,1 N. 30
D.S. По 1 таблетке 2 раза в день после еды.
2.Грудная клетка бочкообразной формы. Ход ребер ближе к горизонтальному. Межреберные промежутки расширены. Легочные поля повышенной прозрачности. Диафрагма опущена. Корни структурны, “обрублены”. “Капельное” сердце. Заключение: Эмфизема легких.
Пальпация почек, проверка симптома 12 ребра.
Больной лежит на спине с вытянутыми ногами, пальпация производится бимануально, при каждом выдохе больного исследующий погружает пальцы правой руки глубже и глубже, подавая при этом левой ладонью поясничную область до ощущения соприкосновения обеих рук через брюшные покровы. Если почка увеличена или смещена, то на высоте вдоха пальцы правой руки получают ясное ощущение нижнего полюса. Симптом 12 ребра (Пастернацкого) проверяется так: левая рука плашмя лежит на одной стороне поясницы, а правой рукой поколачивают по тыльной поверхности левой. Симптом может быть положительным (сильная боль) при остром и хроническом пиелонефрите (в том числе и калькулезном). Необходимо помнить о миозитах и радикулитах (поколачивание тоже может быть болезненным).
- Алгоритм оказания неотложной помощи при печеночной коме.
1. Постельный режим.
2. Выявить и устранить провоцирующие факторы, особенно инфекцию. Не дожидаясь результатов баканализа, начать в/в введение ципрофлоксацина по 1г 2 раза в день – с целью подавления аммониегенной флоры в кишечнике.
3. Резко ограничить в пищевом рационе белок (суточное потребление белка 20-40 г) и соль (не добавлять соль в пищу).
4. Лактулоза (дюфалак, нормазе) 30-120 мл/сут или клизмы с лактулозой (для уменьшения образования аммиака в кишечнике).
5. Обезвреживание аммиака в печени – Орнитин-аспартат (Гепа-Мерц) 20-40 г/СУТ.
6. При кровотечении – свежезамороженная плазма.
7. Контроль диуреза, печеночных проб, электролитов, КЩС.
8. При терминальном состоянии – легочно-сердечная реанимация.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 28
1. Ситуационная задача.Больной 58 лет жалуется на боли в костях, частые простудные заболевания. При осмотре: сердечные тоны ритмичные, АД 130/60 мм рт. ст., печень и селезенка не увеличены. В анализе крови: гемоглобин — 140 г/л, лейкоциты 8,0∙109/л, СОЭ — 75 мм/ч. В анализе мочи: белок 100 мг/л. В миелограмме 40% плазматических клеток.
1. Ваш предварительный диагноз?
2. План дообследования больного?
3. Какие изменения вы обнаружите при электрофорезе белков?
4. Какие осложнения встречаются при этом заболевании?
5. Выпишите преднизолон.
Интерпретируйте данные ЭхоКГ №3.
Проведите пробы Паля и Боголепова, холодовую пробу, определите симптом “белого пятна”.
Алгоритм оказания помощи при приступе бронхиальной астмы.
Защита истории болезни.
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 28
Ситуационная задача.
1. Множественная миелома (форма уточнится после обследования).
2. Рентгенологическое обследование (череп, позвоночник, кости таза), белок и фракции, мочевина и креатинин, кальций крови, электрофорез белков.
3. Общий белок выше нормы (100-150 г/л), диспротеинемия, гипергаммаглобулинемия за счет патологического белка, нормальные гамма-глобулины снижены. При иммунофорезе белков — М-градиент.
4. Миеломная почка с исходом в ХПН, частые инфекции.
5. Rp.: Prednisoloni 0,005
D.t.d.N. 50 in tabul.
S. Внутрь по 24 табл. в день (10+8+6).
ЭхоКГ № 3.
Дилатация всех полостей сердца, гипокинезия МЖП, задней стенки левого желудочка, недостаточность митрального и трикуспидального клапанов (относительная), уменьшение фракции выброса (систолическая дисфункция), легочная гипертензия. Подобная ЭхоКГ может быть при миокардите, дилатационной кардиомиопатии.
3. Методика проведения проб Паля и Боголепова, холодовой пробы, определение симптома “” белого пятна:
Проба Паля – врач находит пульс на обеих лучевых артериях и быстрым движением поднимает обе руки больного вверх. При этом проба положительна, если пульс исчезает с одной стороны на несколько секунд.
Проба Боголепова – оценивается окраска кожи, состояние вен на кистях больного с вытянутыми вперед руками. Затем больной поднимает одну руку вверх (например, правую), а другую руку опускает вниз на 30 секунд. Затем руки привести в исходное положение. Изменения кровенаполнения на 30 секунд нормализуются. При нарушении периферического кровообращения восстановление замедляется (более 30 сек.).
Холодовая проба – больной погружает кисти в холодную воду (температура +5 — +8 градусов) на 5 минут (при наличии у больного стенокардии проба противопоказана). Проба слабо (+) – отдельные пятна побеления; проба умеренно (+) – побеление концевых фаланг пальцев; проба резко (+) – сплошное побеление двух, трех фаланг хотя бы одного пальца.
Симптом “белого пятна” – больной крепко сжимает руки в кулак и через 5 секунд быстро разжимает их. В норме образовавшиеся пятна побеления на ладонях и пальцах исчезают через 10 секунд, если дольше – проба положительная.
4. Алгоритм оказания неотложной помощи при приступе бронхиальной астмы:
1. Ингаляции b2 – агонистов короткого действия через дозированный аэрозольный ингалятор со спейсером, предпочтительно через небулайзер (2 мл/2,5 мг сальбутамола, беротека или беродуала). При отсутствии эффекта повторять ингаляции до 3-х раз в течение часа.
2. Преднизолон 30-60 мг (или дексаметазон 4-8 мг) в/в.
3. Р-р эуфиллина 2,4% — 10 мл в/в.
Если приступ не купирован – госпитализация.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 29
1. Ситуационная задача.Больная 23 лет обратилась на прием к гинекологу с жалобами на периодические боли в правой подвздошной области с иррадиацией в поясничную область справа, в низ живота, дизурические явления, субфебрильную температуру по вечерам. Указанная симптоматика в течение последних 2-х лет, ухудшение наступает после физической нагрузки, переохлаждения. Самостоятельно принимает при болях но-шпу. При обследовании: слабо (+) симптом 12 ребра с обеих сторон. Болезненность при пальпации по ходу мочеточников. Других изменений не выявлено.
1. Предварительный диагноз?
2. Дифференциальный диагноз?.
3. Тактика гинеколога?
4. Дальнейший план обследования и лечения?
5. Выпишите дротаверин.
Источник
Подагра – системное заболевание, характеризующееся избытком моноуратных кристаллов, гиперурикемией. Патология обусловлена плохой наследственностью. Может быть спровоцирована внешними негативными факторами. Для заболевания характерны частые приступы.
Приступ подагры: что это
Подагрические приступы сопровождают человека на протяжении жизни. Случаются они при обострении течения патологии. На частоту приступов и длительность их протекания способен влиять сам человек. Для облегчения состояния надо выполнять ряд правил и проходить лечение.
Средняя продолжительность подагрического приступа достигает 3-7 суток. В этот период требуется предпринять действия по купированию воспалительного процесса и характерных для патологии симптомов.
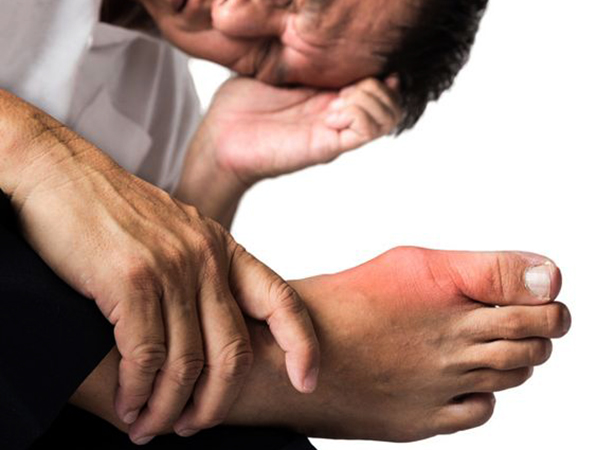
Чем это опасно
Если подагрические приступы длятся долго и не проводятся лечебные мероприятия по купированию симптоматики, то это может привести к ряду негативных последствий. Подагра опасна развитием подагрического артрита. В этом случае мочевая кислота накапливается в суставах и приводит к их деформированию. Патология поражает также мягкие ткани: есть риск их разрыва при нагрузке.
Негативно заболевание отражается на состоянии почек: повышается риск развития подагрической почки. В этом случае в клубочках и канальцах органа скапливается мочевая кислота. Это нарушает функционирование парного органа, приводит к хронической недостаточности.
Другие опасные последствия подагры:
- Ишемическая болезнь.
- Появление тофусов.
- Метаболический синдром.
- Остеопороз.
- Мочекаменная патология.
- Гипертензия.
Причины и симптомы
Подагрический припадок развивается под влиянием определенных факторов. Чаще всего его провоцируют неправильное питание (обилие в рационе продуктов, содержащих пурины) и употребление спиртосодержащих напитков.
Прочими причинами приступа подагры являются:
- Чрезмерная физнагрузка.
- Наличие острого инфекционного заболевания.
- Сильная травма.
Приступ развивает резко и сопровождается такими симптомами:
- Расстройство дыхательной функции.
- Подташнивание.
- Учащенное сердцебиение.
- Нестерпимая суставная боль, которая усиливается в ночное время суток.

Болевой синдром локализуется чаще в зоне больших пальцев. Иногда в процесс вовлекаются межфаланговые, локтевые и коленные сочленения. Если не купировать приступ вовремя, состояние усугубится: боль будет сопровождать каждое движение. Для подагры характерно образование болезненных тофусов на локтях, кистях, стопах.
Неотложная помощь
При развитии острого припадка важно скорее оказать человеку помощь. Алгоритм действий следующий:
- Обеспечить покой пораженному сочленению. Желательно зафиксировать сустав в приподнятом положении.
- К воспаленной зоне приложить холод. Это уменьшит выраженность боли.
- Сделать компресс с раствором Димексида или мазью Вишневского. Средство снимает воспаление и болезненность.
- Напоить больного минеральной водой с лимонным соком или молоком.

Инъекции анестезирующих препаратов при припадке малоэффективны. Для купирования неприятной симптоматики внутрисуставно вводят глюкокортикоиды. Но такую манипуляцию способен сделать только доктор. Также нестероидные противовоспалительные лекарства можно использовать перорально и внутривенно. Если проявления приступа не уменьшаются, стоит вызвать бригаду неотложной помощи.
Что делать, чем и как снять приступ
Для снятия подагрического припадка применяют разные методы:
- Медикаментозные.
- Физиотерапевтические.
- Народные.
- Диета.
Чтобы ускорить выведение из организма молочной кислоты, надо увеличить потребление жидкости в сутки. В день следует выпивать не меньше 5-6 стаканов воды.
Из медикаментов доктора рекомендуют препарат Колхицин. Это средство снимает воспаление и уменьшает продукцию мочевой кислоты. Дозировку подбирает врач с учетом выраженности патологии.
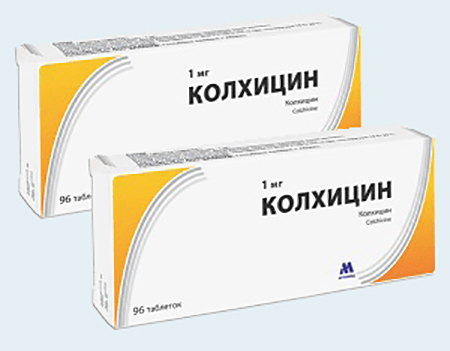
Быстро выводят мочевую кислоту из организма такие лекарства:
- Тиопуринол.
- Аллопуринол.
- Оротовая кислота.
- Милурит.
- Гепатокатазал.
Из нестероидных противовоспалительных врачи назначают:
- Бутадион.
- Метидол.
- Напроксен.
- Диклофенак.
- Индометацин.
Эти препараты пьются 1-2-недельным курсом. В тяжелых случаях используются стероидные средства пролонгированного действия Триамцинолон или Гексацетонид.
Из физиотерапевтических методик хороший результат дает плазмаферез. Лечение будет малоэффективным, если пациент не станет придерживаться специальной диеты.
Требования к рациону:
- Ограничить прием спиртосодержащих напитков.
- Ограничить употребление шоколада, рыбы, помидоров, мяса, бобовых, шпината, щавеля, чая (в них содержатся пурины).
- Суточную дозу соли сократить до 6 грамм.
- Ввести в меню лимон, молоко, мед и сахар, черный хлеб, ягодные соки, арбузы, щелочную воду, овощи и огурцы.
- При лишнем весе снизить калорийность рациона.
Из народных средств помогают:
- Травяные чаи (на базе шиповника, аралии и перечной мяты).
- Ванны с отварами цветков ромашки и добавлением соли.
- Прием настоек на лекарственных растениях (на основе ромашки, лаврового листа, шишек ели).
- Рисовый настой.
Источник
Возможно ли быстрое снятие боли при подагре? Подагра (др. греч. буквально — капкан для ног) — патология хронического характера, связанная с нарушением обмена веществ, при которой повышено содержание мочевой кислоты во всех жидких средах и тканях организма, вследствие чего кислота накапливается в виде кристаллов. Заболевание относится к категории метаболических нарушений, имеет приступообразный характер. Повышение ее в крови называется гиперурикемией.
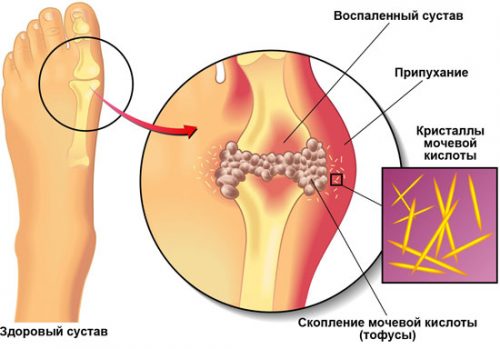
Подагра известна еще с древности и описана впервые еще Гиппократом. Ее частота на сегодня 0,3%, мужчины страдают ею чаще в 2–7 раз. Пик заболевания приходится на возраст 40–50 лет. После менопаузы у женщин при отсутствии эстрогена подагра характерна и для них. Зависимость подагры от характера питания была отмечена еще во времена войны, когда заболеваемость ею резко сокращалась ввиду отсутствия мяса.
Клинические проявления подагры в основном в 2 видах — подагрического артрита и нефролитиаза уратами в почках. Скопления мочевой кислоты в суставах выражаются в появлении тофусов — шишек под кожей, содержащих мочевую кислоту. Эти подагрические узлы нарушают работу суставов.

Этиология явления
Завышенный уровень уратов — основная причина подагры. Такая картина может возникать только в результате 2 причин:
- поступление мочевой кислоты настолько повышено, что здоровые почки не успевают ее выводить;
- это как раз тот момент, когда человек имеет пристрастия в еде и не воздерживается при этом.
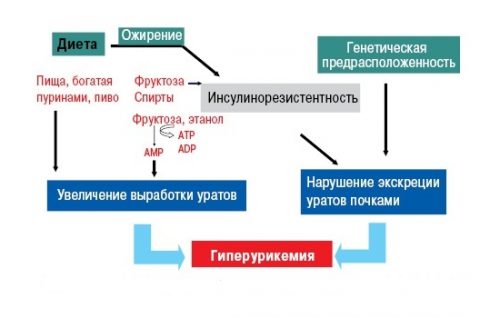
2 причина — кислота поступает в меру, но больны сами почки и с задачей выведения не справляются. Ураты выбирают места, где кровоснабжение меньше и откладываются именно там, потому что кристаллам здесь легче укрепиться: хрящи, суставы и сухожилия. Также они любят откладываться в почках, тогда у больного развивается МКБ, но при подагре у таких больных приступов почечных колик бывает мало. Провоцирующую роль играют также:
- пристрастие к красному мясу;
- жирной пище;
- бобовым;
- кофе;
- алкоголю;
- наследственная предрасположенность;
- ожирение;
- гиподинамия;
- патология печени и почек;
- незначительное употребление воды.

Симптоматические проявления
Сразу необходимо отметить, что вылечить подагру полностью не представляется сегодня возможным, но болезнь можно обуздать. Долгое время патология протекает без симптомов, потом вдруг возникает приступ острейших болей в суставе, чаще ночью. Больные характеризуют эти боли как грызущие, выворачивающие. Сустав краснеет, появляется опухоль, сустав и окружающая его ткань начинают гореть. Общая гипертермия может достигать 40ºС. Симптоматика развивается в течение часа.
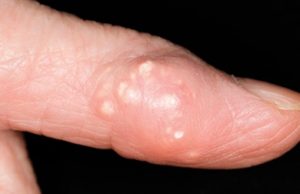 Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
Молчание — не синоним выздоровления. С каждым приступом время ремиссий будет сокращаться. Сустав постепенно разрушается, поражаются соседние суставы. Подагрические узлы, появляющиеся со временем — показатель того, что организм активно борется с солевыми отложениями, пытаясь их разрушить при помощи лейкоцитов, воспринимает соли как инородное тело. Прибытие к пораженной зоне лейкоцитов и выражается в воспалении, ткани становятся отечные. Воспаленные тофусы лопаются, и появляется белая пыль — это не что иное, как кристаллы мочевой кислоты. Поражается обычно 1 сустав.
Хроническое течение характеризуется:
- появлением артритов в мелких и средних суставах конечностей, давящими ощущениями в них;
- МКБ;
- тофусами в суставах, веках и ушных раковинах.
Часто на первом пальце ноги появляется уродливая шишка-нарост, опухоль, которая мешает обуваться. Зона больного сустава багрово-синюшная, опухшая, чувствительная даже к легкому прикосновению. В почках кристаллы уратов способны повреждать их канальцы. Это ведет к появлению в них воспалений — гломерулонефритов, пиелонефритов и нефритов. Течение таких воспалений незаметное, но они могут быстро привести к ОПН.

Помощь при приступе
Чем снять боль при подагре на ногах? Даже с выполнением всех рекомендаций при приступе снять боль мгновенно невозможно. Но облегчить состояние, сократив время боли, можно. Сколько длится приступ подагры? Обычно он длится от нескольких часов до недели.
Для начала больному прописывается постельный режим и полный покой ноге. Ноги должны быть приподняты подушкой выше уровня головы.
Что делать при приступе подагры? При нестерпимой боли пораженный сустав можно обложить льдом на полчаса. На ночь обязателен компресс с мазью Вишневского или Димексидом. Питье щелочных напитков — овсяный и другие кисели, минеральная или простая вода с лимоном, молоко. Другая еда исключается на время. При здоровых почках объем потребляемой воды 3 л.

Снять острый приступ подагры моментально невозможно, но уменьшить воспаление и отек можно применением НПВС курсом на 2 недели — Бутадион, Метиндол, Ибупрофен, Диклофенак, Индометацин, Напроксен и др. Большую роль играет питье щелочных вод при обострениях: она нормализует обмен и хорошо выводит с мочой пурины. Пурины — это как раз те вещества, которые поступают с пищей или образуются в организме, они являются предшественниками мочевой кислоты. Воды должны быть щелочными и с органическими веществами — Нарзан, Ессентуки и Боржоми.
Читайте подробнее: Лечение подагры Ибупрофеном
Принципы лечения
Лечение острого приступа подагры должно преследовать 2 цели: купировать приступ боли и обеспечить профилактику обострений. Для этого необходимо добиться снижения уровня мочевой кислоты в крови и снять воспаление. С этой целью в комплекс лечения включается диета, лекарственные препараты, физиотерапия, ЛФК, массаж, народные средства.
 Снижение мочевой кислоты достигается при назначении таких лекарств, как:
Снижение мочевой кислоты достигается при назначении таких лекарств, как:
- Оротовая кислота;
- Аллопуринол;
- Милурит;
- Бензобромарон;
- Фебуксостат;
- Пробенецид;
- Пеглотиказа;
- Гепатокатазал;
- Тиопуринол.
Они служат для профилактики приступов и растворения кислоты, уменьшения ее синтеза. Курс приема у них длительный, выбор препарата определяется врачом.
Быстрое снятие боли при подагре проводится приемом Колхицина, ГКС — Гидрокортизон, Метипред, Преднизолон (можно вводить внутрь сустава). Снять отек ноги ими можно быстро, боли в ноге, отечность и припухлость с краснотой они убирают быстро. Эффект заметен уже в первые сутки применения. Поэтому их общий курс не превышает 2 недель.
Обязательным является и местное лечение — компрессы с Димексидом, мазью Диклак или Диклобене, можно делать аппликации. Хондропротекторы назначаются для улучшения общего состояния суставов, сроком как минимум на 3 месяца и больше: Терафлекс, Дона. Витамины и препараты кальция — Кальцемин, Кальций-компливит и др.
Лечение без лекарств невозможно, они обязательный компонент.
Физиотерапевтическое лечение
 Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
- электрофорез с новокаином и бишофитом;
- волновое лечение;
- парафин;
- УВЧ;
- лазеро- и бальнеотерапия.
Для улучшения состояния хрящевой ткани, восстановления ее двигательной функции применяют ЛФК и массаж. Умеренная физическая нагрузка улучшает подвижность суставов и предупреждает боли в ногах, разрабатываются мелкие суставы конечности, которые поражаются быстрее всего. Физическая активность не показана только при остром приступе.
Народное лечение
 Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
- Чаи из липы, плодов шиповника, боярышника, тимьяна, душицы, цветков синеголовки.
- Теплые ванночки из ромашки, календулы, бессмертника.
- Компрессы из пихтового и чесночного масла, пшеничной муки и дрожжей.
- Растирки из настойки цветков коровяка.
- Мазь из барсучьего жира, можжевельника и лаврового листа, мазь на основе цветов и коры каштана.
Чесночное масло и настойку каштана употребляют и внутрь.
Медикаментозные средства
Удаление избытка и нормализация уровня мочевой кислоты — на 90% прекращает приступы. Из лекарственных средств применяются:
- Аллопуринол — угнетает синтез мочевой кислоты. Этим он снижает ее концентрацию в организме. Кроме того, он постепенно растворяет излишки мочевой кислоты в почках, суставах. До сих пор это препарат № 1 в лечении подагры.
- Фебуксостат (Улорик, Аденурик) — избирательно угнетает ксантиноксидазу, препятствуя синтезу мочевой кислоты. Результаты его применения таковы, что уже через 3 месяца курса он полностью растворяет кристаллы уратов в суставах и не дает им накапливаться снова. Его большой плюс в том, что почечные патологии для него не помеха.
- Пеглотиказа (Pegloticase, Krystexxa) — лекарство для вливаний, содержит энзимы для растворения мочевых солей. Применяют при тяжелой форме протекания процесса для его стабилизации.
- Пробенецид (Сантурил, Бенемид) — его особенность не в том, что он уменьшает синтез мочевой кислоты, а в том, что он не дает ей обратно всасываться в почечных канальцах. Поэтому она выходит с мочой. Применим только при ремиссии.
- В качестве обезболивающих назначают Фулфлекс: поможет снять острую боль быстро, но ненадолго. Имеет противовоспалительный и противоотечный эффекты. Применяется местно и внутрь.
- Колхицин — очень хорошо снимает боль, и купирование приступа подагры проводят именно им. Уменьшает ураты, не давая выпадать в кристаллы. Содержит безвременник осенний. Он не дает лейкоцитам двигаться к очагу воспаления. Используется как неотложная помощь. В первые 12 часов приступа выпивают сразу 2 таблетки, с интервалом в час еще 1, в дальнейшем — по схеме врача.

Что можно сделать дома?
Как снять боль при подагре? Если у больного случился приступ дома, нужно обеспечить покой больной ноге:

- Создать для нее возвышение из подушки.
- К воспаленному участку приложить лед: несколько раз в день до получаса, пока боль не пройдет.
- Давать больше пить — в день до 1,5 л щелочной минеральной воды или простой подсоленной. Хорошо применять травяные чаи.
Фулфлекс — можно использовать как средство первой помощи. Боль при подагре в домашних условиях можно снять и аппликациями из Димексида и Новокаина, взятых в равной пропорции. Вместо Димексида можно использовать водку в виде компресса на ночь.
ГКС — очень хорошо снимают воспаление и отек, но угнетают иммунитет, поэтому врачи стараются применять их при перевешивании пользы от риска.
НПВП — имеют противовоспалительное, но более медленное, не иммуносупрессорное, действие, их применяют чаще и без особой опаски. Обычно назначают Диклофенак и Ибупрофен.
Последние исследования американцев показали, что к подагре предрасположены толстяки, любящие колбасы и сосиски. Выявлена прямая связь подагры и дефицита кальция и витамина С: после 40 лет их всегда не хватает.
Профилактические мероприятия
Требования профилактики довольно просты: правильный рацион и умеренные физические нагрузки. Физкультуре должно уделяться не менее 30 минут в день, это могут быть любые активные движения от танцев до плавания.

Норма выпиваемой в сутки воды — не меньше 2 л. Следить за уровнем мочевой кислоты в организме: не выше 60мг/л. Необходимо исключить субпродукты и жирные колбасы, мясо, копчености, бобовые, щавель, ксантины — кофе, чай, шоколад. Зато можно употреблять нежирное молоко, яйца, крупы, сыр, фрукты и овощи: они не содержат пурины. Для диеты подойдет стол № 6.
Избегать любого травмирования суставов и узкой обуви, подагра любит поражать поврежденные места.
Источник


