Оренсия при ревматоидном артрите
Ревматоидный артрит – системное заболевание соединительной ткани с преимущественным поражением мелких суставов, которое протекает по типу эрозивно-деструктивного полиартрита со сложным аутоиммунным патогенезом. Точная причина болезни неизвестна. Ревматологи Юсуповской больницы индивидуально подбирают лекарственные препараты для лечения ревматоидного артрита в зависимости от тяжести симптомов и длительности заболевания. Курс лечения в каждом отдельном случае подбирают индивидуально после комплексного обследования пациентов м помощью новейших аппаратов и современных методов исследования.
Комбинированная терапия проводится нестероидными противовоспалительными средствами, глюкокортикоидами и новыми противоревматическими препаратами, которые могут замедлить прогрессирование разрушения суставов (метотрексатом, лефлуномидом, гидроксихлорохином и сульфасалазином). Биологические агенты – это новый класс нестероидных противовоспалительных лекарств, который включает следующие препараты:
- Абатацепт (оренсия)
- Адалимумаб;
- Кинерет;
- Этанерцепт;
- Инфликсимаб;
- Ритуксимаб;
- Тоцилизумаб;
- Тофацитиниб.
Действующим веществом препарата оренсия является абатацепт. Он снижает выработку макрофагов и позволяет устранить воспаление. В упаковке с препаратом оренсия находится инструкция по применению, которая содержит информацию, необходимую врачам и больным.
Состав и описание лекарственного средства оренсия
Оренсия выпускается в виде раствора для подкожного введения. В одном миллилитре содержится 125 основного ингредиента абатацепт и вспомогательные вещества:
- Сахароза;
- Иолоксамер;
- Натрия дигидрофосфат моногидрат;
- Натрия гидрофосфат безводный;
- Вода для инъекций в количестве, необходимом для достижения объёма 1,007 мл.
Оренсия – прозрачный или слегка опалесцирующий раствор. Он может быть бесцветным или иметь светло-жёлтый оттенок. Является иммуносупрессивным средством.
Показания и противопоказания к применению препарата оренсия
Абатацепт (оренсия) применяют для уменьшения симптомов заболевания, усиления клинического ответа, подавления прогрессирования структурных повреждений суставов и улучшения функциональной активности пациентов с умеренно выраженным или тяжёлым активным ревматоидным артритом. Абатацепт применяют в виде монотерапии или в сочетании с базисными противовоспалительными препаратами.
Ревматологи не назначают препарат оренсия в следующих случаях:
- При повышенной чувствительности к абатацепту или любому вспомогательному компоненту лекарственного средства оренсия;
- Если пациент получает терапию блокаторами фактора некроза опухоли;
- При беременности и кормлении младенца грудью;
- Детям в возрасте до 18 лет, поскольку эффективность и безопасность препарата не изучались.
Противопоказанием к назначению лекарственного средства оренсия являются тяжёлые неконтролируемые инфекционные болезни (сепсис, оппортунистические инфекции), активные инфекции (в том числе туберкулёз) до установления контроля над ними. Абатацепт не применяют совместно с азатиоприном, анакинрой и препаратами золота. С осторожность оренсия назначается пациентам с рецидивирующими инфекциями; состояниями, которые предрасполагают к инфекциям (сахарным диабетом), страдающим гепатитами и лицам пожилого возраста. Введение абатацепта прекращают в случае развития тяжёлого инфекционного заболевания.
Способ применения и дозы препарата оренсия
Препарат оренсия вводят подкожно один раз в неделю в дозе 125 мг (1 наполненный шприц) независимо от массы тела. При тяжёлом течении ревматоидного артрита подкожное введение лекарственного средства назначают после проведения внутривенной инфузии препарата оренсия. Если пациенту сначала вводят препарат оренсия внутривенно, инъекцию выполняют в соответствии с инструкцией по применению.
При переводе пациента с внутривенного на подкожное введение препарата абатацепт (оренсия) первую подкожную инъекцию делают вместо следующей запланированной инфузии лекарственного средства. Препарат для подкожного введения не вводят в виде внутривенно. Медицинский персонал осуществляет введение препарата, соблюдая правила септики и антисептики.
Перед введением ампулу с лекарственным средством осматривают. Раствор должен быть прозрачным или слегка опалесцирующим, бесцветным светло-жёлтым. Если в нём есть частицы или изменился цвет раствора, шприц не используют. Вводят весь объём препарата в шприце. При каждом введении лекарственного средства место инъекции меняют. Укол не делают зоны с нежной или загрубевшей кожей, при наличии покраснения или нарушения целостности кожных покровов. У пациентов пожилого возраста дозу препарата не изменяют.
Побочные эффекты
Наиболее частыми нежелательными явлениями при применении препарата оренсия являются тошнота, головная боль и следующие инфекции верхних дыхательных путей. Может развиться воспаление подкожной клетчатки в месте инъекции, локальные инфекции, инфекционные заболевания мочевыводящих путей, бронхит, дивертикулит и острый пиелонефрит. При применении препарата оренсия у пациентов с ревматоидным артритом не зарегистрировано увеличения частоты развития злокачественных опухолей.
У некоторых пациентов в месте введения препарата могут наблюдаться следующие нежелательные явления:
- Зуд;
- Гематома;
- Эритема.
Они не требуют отмены лекарственного средства. Во время клинического испытания оренсия у 9,3 % пациентов наблюдалось образование антител к абатацепту, которые сохранялись и после отмены препарата. При передозировке препарата токсические явления не развиваются. Медицинский персонал Юсуповской больницы внимательно относится к выполнению всех процедур. Пациентам вводят все лекарства в той дозе, которую прописал врач.
Особые указания к применению препарата оренсия
Лекарство можно использовать совместно с препаратами для базисной противовоспалительной терапии:
- Метотрексатом;
- Глюкокортикостероидами;
- Салицилатами;
- Нестероидными противовоспалительными средствами;
- Хлорохином и гидроксихлорохином;
- Сульфасалазином;
- Лефлуномидом.
После первого введения препарата существует риск развития анафилактических или анафилактоидных реакций, в том числе угрожающих жизни пациента. Это обусловлено белковой природой молекулы действующего вещества. Манипуляционные кабинеты Юсуповской больницы оснащены противошоковым набором. Медицинский персонал готов немедленно оказать неотложную медицинскую помощь.
Если в процессе лечения у пациента выявлено новое инфекционное заболевание, устанавливают тщательное наблюдение за больным, а в случае развития новой серьёзной инфекции отменяют препарат. При назначении лекарственного средства оренсия обязательно проводят диагностику на предмет выявления туберкулёза. Перед назначением абатацепта пациентам с латентным туберкулёзом проводят стандартную противотуберкулёзную терапию. Поскольку при назначении противоревматических препаратов может наблюдаться реактивация вируса гепатита В, перед началом лечения абатацептом исключают носительство возбудителя инфекции.
В связи с тем, что лекарства, которые влияют на иммунную систему, включая абатацепт, могут уменьшать эффективность вакцинации, живые вакцины не используют во время лечения оренсия и в течение 3 месяцев после его отмены. Можно использовать инактивированные вакцины во время лечения препаратом. Во время лечение лекарственным средством оренсия в случае необходимости проводят вакцинопрофилактику с помощью 23-валентной пневмококковой вакцины, тривалентной вакциной от сезонного вируса гриппа. В связи с тем, что риск развития злокачественных новообразований и инфекций у пациентов старше 65 лет выше, чем у лиц более молодого возраста, врачи соблюдают осторожность при назначении оренсия пожилым пациентам.
Если препарат вызывает головокружение, нарушения зрения, врачи рекомендуют ему во время лечения воздержаться от управления транспортными средствами и занятий другими потенциально опасными видами деятельности, которые требующими повышенной концентрации внимания и быстроты психомоторных реакций. Препарат оренсия (абатацепт) следует хранить в защищённом от света и недоступном для детей месте. Срок годности препарата 2,5 года. По истечении срока годности, указанного на упаковке, лекарственное средство применять нельзя.
Препарат абатацепт (оренсия) отпускают из аптек по рецепту врача. Цена одной упаковки, в которой содержится 4 шприца, около 67850 рублей. Для того чтобы пройти курс лечения ревматоидного артрита современными лекарственными препаратами, включая оренсия, звоните по телефону Юсуповской больницы и записывайтесь на приём к ревматологу.
Автор

Доктор медицинских наук, профессор, врач высшей квалификационной категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Наши специалисты

Ревматолог, врач высшей категории, член ассоциации ревматологов России

Ревматолог, врач высшей категории
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Цитата сообщения ЗДОРОВЬЕ_РОССИИ
Ревматоидный артрит — симптомы и лечение
Артрит
Артрит – это воспалительный процесс, который локализуется в различных суставах. Недуг может развиваться в одном или нескольких суставах одновременно (полиартрит). По статистике артрит встречается чаще у людей от 60 лет и старше. Это 80% всех случаев. Артрит ног, рук, локтевого сустава более распространен среди женщин. В последнее время часто выявляется детский артрит.
Ревматоидный артрит СХЕМА ЛЕЧЕНИЯ
Ревматоидный артрит — это одно из самых тяжелых суставных заболеваний, протекающее с множеством осложнений. Чаще всего подвергаются поражению суставы запястий, пальцев, коленей, ступней и локтей. Люди, которые страдают ревматоидным артритом, подвержены более высокому риску развития других заболеваний, включая болезни сердца, диабет и остеопороз. Ревматоидный артрит поражает людей самого разного возраста, но чаще все же тех, кому за 30. Среди женщин примерно в 5 раз больше болеющих ревматоидным артритом, чем среди мужчин. В целом же, по данным разных ученых, это заболевание поражает 1-2% населения.
Причины ревматоидного артрита
Причины ревматоидного артрита остаются не вполне ясными. В роли «артритогенных» могут выступать экзогенные (вирусные белки, бактериальные суперантигены и др.), эндогенные (коллаген типа II, стрессорные белки и др.) и неспецифические (травма, инфекция, аллергены и др.) факторы, токсины (компоненты табака). Об этиологической роли инфекции косвенно свидетельствует частое развитие ревматоидного артрита зимой, во время эпидемий широко распространенных инфекций; о наличии генетической предрасположенности – более высокий риск развития заболевания у кровных родственников больных.
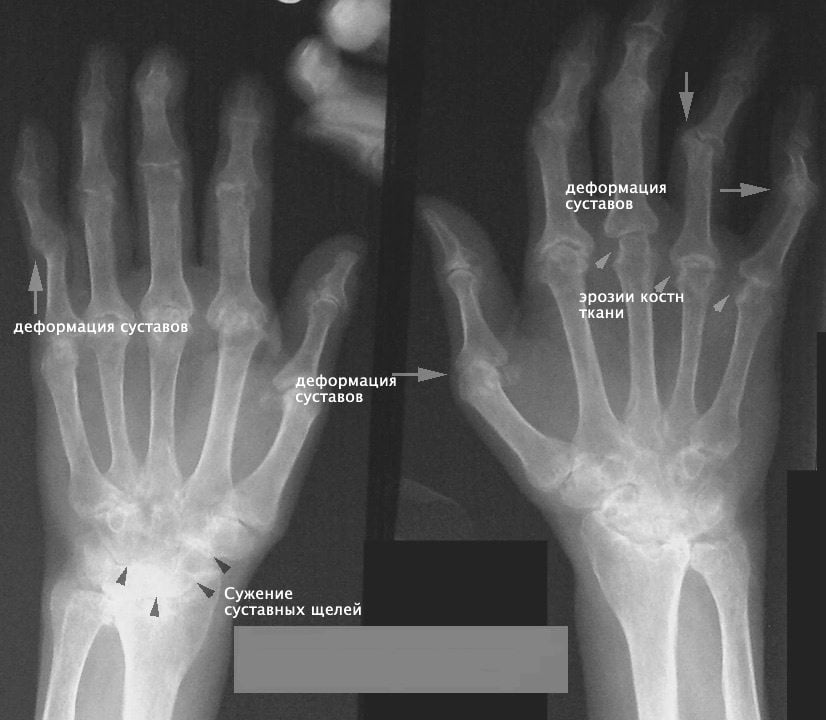
Ревматоидный артрит фото
На значение гормональных нарушений (половые гормоны, пролактин) указывает то, что в возрасте до 50 лет ревматоидный артрит встречается чаще у женщин, чем у мужчин, а в более позднем возрасте эти различия нивелируются. Прием оральных контрацептивов и беременность снижают риск развития ревматоидного артрита у женщин, а в послеродовом периоде во время кормления грудью (гиперпролактинемия) этот риск увеличивается. В основе ревматоидного артрита лежит генерализованное аутоиммунное воспаление, приводящее к развитию васкулита синовиальной оболочки и других органов, появлению внесуставных (системных) органных проявлений и катаболических нарушений (например, генерализованного остеопороза).
Симптомы ревматоидного артрита
Клинически выраженному поражению суставов при ревматоидном артрите могут предшествовать неспецифические симптомы ревматоидного артрита – ухудшение общего состояния, ощущение слабости, скованности особенно в утренние часы, артралгии, похудание, субфебрильная температура, лимфаденопатия. Основное проявление заболевания – стойкий артрит (обычно полиартрит) с ранним и предпочтительным вовлечением лучезапястных, пястно-фаланговых, проксимальных межфаланговых суставов кистей и плюснофаланговых суставов.
Характерны ощущение утренней скованности, боль, припухлость суставов, гипертермия тканей над ними (при отсутствии изменений цвета кожи), симметричность артрита. Типично постепенное начало болезни с волнообразно изменяющейся выраженностью симптомов (иногда в начале болезни отмечаются даже более или менее длительные ремиссии), медленным, но неуклонным прогрессированием артрита, вовлечением все новых суставов.
Иногда ревматоидный артрит начинается с моноартрита коленного или плечевого суставов с последующим вовлечением в процесс мелких суставов кистей и стоп. Известен также вариант острого начала болезни, при котором, помимо поражения суставов, отмечаются высокая лихорадка и внесуставные проявления (серозиты, кардит, гепатолиенальный синдром, лимфаденопатия и др.) Развернутая стадия болезни характеризуется деформирующим, деструктивным (по рентгенологическим данным) артритом.
Типичны деформации пястно-фаланговых (сгибательные контрактуры, подвывихи), проксимальных межфаланговых (сгибательные контрактуры) и лучезапястных суставов – отклонение кисти во внешнюю сторону (так называемая ревматоидная кисть), а также плюснофаланговых суставов (молоточковидная форма пальцев, их подвывихи, плоскостопие, hallux valgus – ревматоидная стопа). В отдельных суставах могут преобладать воспалительные или фиброзно-пролиферативные изменения. Чаще изменения в суставах имеют смешанный характер.
Внесуставные (системные) проявления ревматоидного артрита наблюдают относительно нечасто, главным образом при серопозитивной (по ревматоидному фактору) форме болезни, выраженном и генерализованном суставном синдроме; частота их нарастает по мере прогрессирования заболевания. К системным проявлениям относят подкожные (ревматоидные) узелки, которые чаще располагаются в области локтевого сустава, серозиты (обычно умеренно выраженные адгезивный плеврит и перикардит) лимфаденопатию, периферическую нейропатию (асимметричное поражение дистальных нервных стволов с расстройствами чувствительности, редко двигательными расстройствами), кожный васкулит, чаще проявляющийся точечными некрозами кожи в области ногтевого ложа, и др.
Клинические признаки поражения внутренних органов обнаруживают редко обычно у больных с тяжелым серопозитивным ревматоидным артритом. Возможно поражение органов дыхания (плеврит, интерстициальный легочный фиброз, облитерирующий бронхиолит, ревматоидные узелки в легком, легочный васкулит), сердца (васкулит, образование узелков, мялоидоз, серозит, вальвулит и фиброз). Больные ревматоидным артритом склонны к раннему развитию атеросклеротического поражения сосудов.
При длительно текущем активном ревматоидном артрите иногда развивается амилоидоз с преимущественным поражением почек, постепенно нарастающей протеинурией, нефротическим синдромом, позднее присоединяется почечная недостаточность. Клинически выраженный системный ревматоидный васкулит развивается менее чем у 1% больных, к его развитию предрасполагают мужской пол, высокие титры ревматоидного фактора, тяжелое течение заболевания.
Диагностика ревматоидного артрита
В настоящее время диагностика ревматоидного артрита основывается на биохимическом анализе крови, изменениями в суставах, видимых на рентгене, и на использовании основных клинических маркеров, к которым относятся: суставной синдром как таковой, а также в сочетании с общеклиническими проявлениями — лихорадкой, слабостью, потерей веса и другими. При биохимическом анализе крови исследуют СОЭ, ревматоидный фактор (ревмо-фактор), количество тромбоцитов и т.д.
Наиболее прогрессивным анализом является количество антител к циклическому цитрулиновому пептиду (АЦЦП). Специфичность этого показателя составляет 97%, при этом он присутствуют в 79% сывороток от больных РА. Диагностически важными клиническими особенностями являются отсутствие изменений цвета кожи над воспалёнными суставами, развитие тендосиновитов сгибателей или разгибателей пальцев кистей и формирование амиотрофий, типичных деформаций кистей, так называемая « ревматоидная кисть».
Лечение ревматоидного артрита
Существует множество различных методов лечения ревматоидного артрита, включающих медикаментозную терапию, полноценный отдых и физические упражнения, вплоть до хирургической коррекции повреждений сустава. Вид лечения будет зависеть от нескольких факторов, прежде всего — возраста человека, общего состояния здоровья, медицинской истории (анамнеза) и тяжести течения артрита.
Лекарственные препараты при ревматоидном артрите
Существует множество препаратов для уменьшения болей в суставах, отёка и воспаления при ревматоидном артрите. Некоторые из этих средств предотвращают или снижают скорость прогрессирования заболевания. К средствам, позволяющим облегчить симптомы ревматоидного артрита (боль в суставах, скованность и отеки), относятся:
Противовоспалительные болеутоляющие лекарства, такие, как аспирин, ибупрофен или напроксен.
Наружные, местные (применяются непосредственно на коже) обезболивающие средства.
Кортикостероиды, такие, как преднизолон.
Наркотические анальгетики ( исключительно как вспомогательное средство при недостаточной эффективности остальных препаратов, или в запущенных, прогрессирующих случаях).
Существует также много специализированных эффективных средств, называемых противоревматическими средствами (ПРЛС), которые используются для лечения ревматоидного артрита. Эти лекарства обычно направлены на подавление излишней агрессивности иммунной системы; включают в себя:
Плаквенил (первоначально используемый для лечения малярии)
Иммунодепрессанты (подавляющие иммунную систему), такие, как метотрексат, Имуран и Цитоксан (Imuran, Cytoxan)
Биологические препараты, такие, как Энбрель, Хумира, Ремикейд, Оренция, Рутиксан (Enbrel, Humira, Remicade, Orencia, Rutixan)
Некоторые другие препараты, такие, как Азулфидин и Арава (Azulfidine, Arava)
Упражнения при ревматоидном артрите
Сочетание, сбалансированность отдыха и физических упражнений для поддержания подвижности суставов играет важную роль в лечении ревматоидного артрита. В период обострения (воспаления, ухудшения состояния суставов) лучше всего дать суставам отдохнуть, снизить на них нагрузку, к примеру, использованием трости. При уменьшении воспаления суставов прибегайте к системе упражнений, необходимых для поддержания гибкости суставов и укрепления мышц, окружающих суставы. Упражнения по укреплению суставов должны иметь регулярный характер.
Операция при ревматоидном артрите
В случаях, когда поражение сустава стало выраженным, необратимым и облегчение более не достигается применением медикаментов, хирургия может быть одним из вариантов лечения, способных восстановить функции повреждённого сустава. Можно ли вылечить ревматоидный артрит?
Хотя пока нет лекарств для излечения ревматоидного артрита, задействование раннего массированного, агрессивного лечения показало его результативность, к тому же оно, по крайней мере, даёт возможность предотвратить инвалидизацию.
Профилактика ревматоидного артрита
Эффективных способов предотвращения появления ревматоидного артрита, к сожалению, пока не существует. Профилактика необходима в отношении развития обострения и тяжёлых последствий уже существующей болезни. Если у Вас артрит тазобедренного, коленного или голеностопного сустава, использование трости может помочь Вам поддерживать правильную походку. Длина трости должна соответствовать Вашему росту. Для определения требуемой длины трости необходимо встать прямо (надев предварительно обувь, в которой Вы ходите), опустить руки вдоль туловища и измерить расстояние от сгиба лучезапястного сустава до пола. Не забывайте, что в длину трости входит и её наконечник. Трость необходимо держать в руке, противоположной наиболее поражённому суставу.
При ревматоидном артрите довольно часто поражаются суставы стоп, поэтому важно следить за тем, чтобы обувь не увеличивала нагрузку на суставы. Оптимальна свободная обувь на невысоком каблуке. Выбирать одежду лучше с крупными пуговицами, с застёжкой «молнией» или ту, которая надевается через голову. Важно прекратить курение, так как оно способствует прогрессированию болезни.
Диета при ревматоидном артрите
Отдельное внимание при профилактике ревматоидного артрита нужно обратить на питание. Нездоровая пища может способствовать воспалению. Хотя диета не может вылечить ревматоидный артрит, многие больные сообщают, об уменьшении боли при введении в рацион большого количества ягод, фруктов, овощей, орехов (кроме пасленовых растений, таких как томаты, картофель, перец и баклажан). Нужно употреблять, по крайней мере, пять порций фруктов и овощей каждый день.
Стоит избегать таких продуктов, как белый хлеб, макароны и сахар. В готовке использовать здоровые кулинарные жиры, такие как оливковое или растительное масло. Полный отказ от снеков, крекеров, тортов, пончиков, кофеина, алкоголя и табака поможет работе суставов. То есть, стоит избегать продуктов с высоким содержанием насыщенных жиров и высоким содержанием сахара. Лучшим напитком будут 6 — 8 стаканов фильтрованной воды в день.
Жирные кислоты омега-3 могут помочь уменьшить воспаление. Нужно ввести в рацион сою, рапсовое масло, семена льна и семена тыквы. Кислоты омега-3 также способны уменьшить вредное влияние кортикостероидов, которые часто назначают для лечения ревматоидного артрита. Они могут также снизить риск сердечно-сосудистых заболеваний. Но не стоит забывать, что Омега-3 жирные кислоты могут повысить риск кровотечений.
Серия сообщений «СИМПТОМЫ ЗАБОЛЕВАНИЙ»:Часть 1 — Первые симптомы проблемы с щитовидной железой
Часть 2 — Симптомы заболеваний почек
…
Часть 27 — Ретинит. Симптомы и лечение ретинита
Часть 28 — Уремический синдром. Симптомы и лечение уремического синдрома
Часть 29 — Ревматоидный артрит — симптомы и лечение
Источник