От чего появляется ревматоидный артрит
Ревматоидным артритом в медицине называется поражение (обычно симметричное) суставов кистей и стоп, встречающееся в основном у женщин (у мужчин заболевание диагностируется в три-пять раз реже) в возрасте 40-50 лет. В мире данный вид артрита проявляется в 1% всех фиксируемых случаев, но его редкость компенсируется тем, что ревматоидное воспаление суставов обычно протекает с неблагоприятным прогнозом – даже при быстром и качественном лечении у пациентов не наступает полное выздоровление, а высокая токсичность применяемых медикаментозных средств сокращает срок жизни на 5-10 лет.

Ревматоидный артрит
Данная разновидность заболевания очень быстро приобретает хроническую форму, из-за чего для больного человека возникает риск летального исхода от осложнений – сбоя сердечно-сосудистой деятельности, инфекций, развития внутренних кровотечений. И все это происходит в основном потому, что до конца специалистами не выявлены основные причины ревматоидного артрита.
Заметить вовремя
Ревматоидная разновидность суставного поражения является аутоиммунным заболеванием, характеризующимся воспалением суставов кистей и стоп и проявляющимся опуханием поврежденных участков, болевым синдромом, разрушением внутренних структур суставной конструкции. Так как разрушения и деформация пораженных конечностей являются необратимыми, для минимизации неприятных последствий очень важно, чтобы больные обращались за помощью сразу после обнаружения у себя соответствующих симптомов. К таковым относятся:
- снижение веса на 10-20 кг;
- возрастание температуры тела до 38°С и более;
- развитие лихорадки, проявляющейся в течение 2-х и более недель во второй половине дня;
- состояние истощения;
- симметричность ощущений боли и скованности;
- припухлости в местах воспалений;
- покраснение кожи над воспалившимися суставами;
- мышечные боли и слабость;
- «миграция» неприятных ощущения от суставов кистей и стоп вплоть до позвоночного столба;
- образование ревматоидных узелков.

Симптомами заболевания могут быть мышечные боли, “миграция” неприятных ощущения от суставов кистей и стоп вплоть до позвоночного столба
В числе иных, несуставных, симптомов, выявляемых уже в ходе обследования, значатся:
Наши читатели рекомендуют
 Для профилактики и лечения АРТРИТА наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Для профилактики и лечения АРТРИТА наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- увеличение объема селезенки;
- увеличение лимфатических узлов;
- гломерулонефрит;
- интерстициальный пневмонит;
- миокардит;
- плеврит;
- перикардит.
Заболевание всегда начинается постепенно, с охвата мелких суставов кистей, иногда – стоп. Первым признаком ревматоидного артрита является утренняя скованность, которая проходит в срок от 30 минут до 12 часов – в зависимости от того, сколько времени требуется на то, что «расправить» конечности, определяется стадия развития недуга.
Ранний этап характеризуется 30-60 минутами ограниченности функционирования пораженного участка тела, на второй стадии утренняя скованность может продолжаться почти 12 часов, воспаление третьей степени не проходит в течение суток.
Болевой синдром при ревматоидном артрите вначале возникает только в процессе движения, далее боль проявляется и в состоянии покоя. В дальнейшем болезненность возрастает, поэтому функциональность суставов ухудшается и теряется, у больного возникают трудности с некоторыми видами деятельности.
В зависимости от причин
Современная медицина выделяет четыре предположительные причины возникновения ревматоидной разновидности артрита:
- генетический фактор;
- аутоиммунные проблемы;
- психосоматические «агрессоры»;
- кишечные «обитатели».
При этом точных данных нет – заболевание может развиваться вследствие комплекса факторов или иметь под собой дополнительную основу.

Процесс может начаться из-за перенесенного инфекционного заболевания или инфекции, скрытно «проживающей» в теле человека
Согласно теории о наследственности, для некоторых людей вероятность развития артрита может быть выше вследствие присутствия в их ДНК особых генов, способных преобразовывать отдельные рецепторы на клеточных мембранах, которые иммунная система не опознает как свои. Результатом этого становится атака «чужих» клеток силами иммунитета, их разрушение и выведение из организма. Сама по себе предрасположенность не является гарантией того, что человек с наличием соответствующих генов заболеет ревматоидным артритом – это может случаться только в случаях, когда генетика объединится с комплексом провоцирующих воспаление неблагоприятных факторов. Доказательством в пользу этой теории служит то, что у пациентов с данным диагнозом обнаруживаются маркеры «виновного» гена DRB1.
По причинам генетической предрасположенности или вследствие иных факторов, но «нападение» на собственный организм иммунной системы (аутоиммунная реакция) является основным сценарием развития ревматоидного артрита. Когда иммунные лейкоциты, задачей которых является распознавание и уничтожение чужеродных организмов (бактерий, грибков или вирусов), начинают очищать организм от его собственных клеток, в первую очередь они уничтожают ткани суставов. Процесс может начаться из-за перенесенного инфекционного заболевания или инфекции, скрытно «проживающей» в теле человека. В 40% случаев воспаление начинается на фоне ангины, гриппа и ОРВИ, «остатки» которых часто остаются в суставных конструкциях. Также аутоиммунная реакция, провоцирующая ревматоидный артрит, может развиться как следствие артрита иных разновидностей (инфекционной или реактивной), травматического повреждения или сильного переохлаждения.
У специалистов уже не вызывает удивления тот факт, что чаще всего такое заболевание, как воспаление суставов, поражает человека, пережившего сильное эмоциональное потрясение или долгое время живущего в состоянии тяжелого стресса. Смерть близких, потеря работы, болезнь, развод – любой из этих ударов судьбы может стать «спусковым крючком», особенно на фоне изматывающих переживаний, длившихся долгие годы, или если он поразил человека с определенными особенностями характера. Сильнейшее эмоциональное потрясение становится причиной возникновения ревматоидного артрита в 50% случаев. Вероятно, именно поэтому данная форма заболевания поражает женщин в 3-5 раз чаще, нежели мужчин. Именно женщины из-за своих особенностей психики в сочетании с частыми колебаниями гормонального фона являются основной группой риска, хотя болезнь может не миновать представителей мужского пола, страдающих от чрезмерной эмоциональной сдержанности, привыкших держать чувства и переживания под контролем, прятать любые проявления плохого настроения и любые негативные эмоции. Любое достаточно мощное переживание или сильная обида (как на других людей, так и на самого себя), провоцируют в организме ответ гормональной системы, которая выделяет стрессовые гормоны и запускает аутоиммунную реакцию в суставах. Стрессы тем более опасны, что на их фоне заболевание, вызванное другими причинами (например, вирусной инфекцией), протекает намного опаснее, быстрее прогрессирует и плохо поддается терапии.

Последняя теория о причинах, провоцирующих возникновение ревматоидного артрита, заключается в деятельности кишечных бактерий
Последняя теория о причинах, провоцирующих возникновение ревматоидного артрита, заключается в деятельности кишечных бактерий. Как известно, в кишечнике активно функционирует особая микрофлора, условно подразделяющаяся на полезную и потенциально-вредную. Полезные микроорганизмы способствую процессам пищеварения, расщепления и выведения ненужных остатков пищи, а условно-патогенные, попадая «внутрь», находятся в ЖКТ до тех пор, пока их не обнаружит и не уничтожит иммунная система. Но в силу разных причин иммунитет ошибается и начинает атаковать полезную микрофлору, и если его жертвой становятся бактерии Prevotella copri (способствующие усвоению определенных видов углеводов и помогающие бороться с развитием некоторых болезнетворных агентов в кишечнике), у человека развивается ревматоидный артрит.
Факторы равно причины
В целом факторы, провоцирующие механизм развития данной формы заболевания, являются одновременно и причинами начала этого механизма. Если подытожить все сказанное выше, начала аутоиммунного поражения суставов следует ожидать людям, относящимся к следующим группам риска:
- Генетический фактор (наследственность) – у таких людей в ДНК имеются гены, ответственные за реакцию иммунной системы и повышающие вероятность развития поражения. Прямой связи и безусловной зависимости между наличием соответствующего гена и заболеванием нет. Важно: выявление данного фактора риска позволяет не только определить для конкретного пациента опасность заболеть, но и предугадать тяжесть заболевания.
- Окружающая среда – люди, подверженные частым простудам, постоянные жертвы бактериальных и вирусных инфекций, а также подвергающиеся длительным/частым переохлаждениям, имеют повышенный шанс на запуск неправильной реакции иммунной системы на собственные клетки. Важно: хотя инфекции передаются от человека к человеку, ревматоидный артрит вместе с возбудителями не перемещается.
- Иные причины – как психосоматика, так и объективные факторы. Для женщин это может быть состояние беременности и период лактации, прием гормональных противозачаточных средств, для мужчин – стрессовые ситуации. Важно: данные факторы в основном усиливают проявления заболевания или делают его более вероятным, но первоначально запускается оно, как говорят специалисты, не ими.

Артрит может дать системные осложнения, такие как заболевание глаз
Без осложнений
Выяснить, какие причины вызвали ревматоидный артрит в конкретном случае, задача специалистов. Задача пациентов заключается в том, чтобы своевременно обнаружить у себя симптомы воспаления и обратиться за помощью, после чего выполнять все предписания лечащего врача. При неисполнении этого условия возможно развитие осложнений данного недуга. В числе таковых следующие проблемы: контрактуры (местные ограничения подвижности суставов) и деформация конструкция вплоть до инвалидности. Также осложнения могут быть системными:
- сбой функционирования селезенки, из-за чего происходит аномальное разрушение кровяных клеток;
- отложение в почках амилоида, патологического белка, блокирующего почечные структуры и нарушающего их функционирование;
- заболевания глаз;
- васкулит;
- остеопороз.
Универсального лекарства, как и идеальной профилактики, для ревматического артрита не существует. И даже избегая стрессов, инфекций, переохлаждений и травм, человек, получивший в генетической «лотерее» дефектный ген, не будет на 100% защищен от развития одной из разновидностей воспалительного поражения сосудов, называемой ревматоидным артритом.
Источник
Ревматоидный артрит — это заболевание суставов, при котором, как правило, поражаются симметричные суставы кистей и стоп. Это заболевание встречается у 1-2% населения земного шара, болеют преимущественно женщины среднего и пожилого возраста.
Причины ревматоидного артрита
Ревматоидный артрит относится к аутоиммунным заболеваниям, то есть заболеваниям, возникающим при нарушении нормальной работы иммунной системы. Как и для большинства аутоиммунных патологий, точная причина заболевания не выявлена. Считается, что провоцирующими факторами для возникновения заболевания являются:
• Генетическая предрасположенность. Установлено, что у близких родственников пациентов с ревматоидным артритом это заболевание развивается гораздо чаще. Также вырастает вероятность развития ревматоидного артрита и у больных с каким-то другим аутоиммунным заболеванием (системная красная волчанка, гломерулонефрит).
• Инфекции. Как правило, ревматоидный артрит возникает после перенесенной кори, герпетической инфекции, гепатита В, паротита.
• Неблагоприятные факторы внешней и внутренней среды. Это может быть переохлаждение, воздействие ядовитых продуктов, в том числе и профессиональные вредности, стрессы, а также беременность, кормление грудью, климакс.
Под действием этих факторов клетки иммунной системы начинают атаку на клетки оболочки сустава, что вызывает воспаление.
При этом суставы опухают, становятся горячими и болезненными на ощупь. Клетки иммунной системы вызывают также поражение кровеносных сосудов, что объясняет так называемые внесуставные проявления ревматоидного артрита.
Возможные симптомы ревматоидного артрита
Болезнь начинается постепенно. На начальном этапе поражаются мелкие суставы кисти (фаланг пальцев), реже стоп.
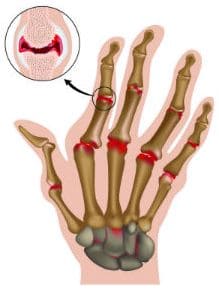
Излюбленная локализация воспаления на кисти при ревматоидном артрите
По утрам пациенты жалуются на утреннюю скованность — невозможно причесаться, взять зубную щетку, застегнуть пуговицы, приготовить завтрак, так как пальцы рук не разгибаются. В зависимости от времени, в течение которого держится скованность в суставах, выделяют следующие степени активности ревматоидного артрита.
- Для первой степени активности характерна продолжительность утренней скованности суставов 30-60 минут,
- при второй степени — до 12 часов,
- при третьей максимальной степени активности скованность постоянная, не проходит в течение всего дня. Пораженные суставы умеренно припухшие, кожа над ними горячая на ощупь, но обычного цвета.
Для ревматоидного артрита характерны боли в суставах, которые появляются вначале при движении, а при прогрессировании заболевания и в покое. В медицине для удобства пациентов принята визуальная аналоговая шкала (ВАШ) боли. Она представляет собой 10 сантиметровую линейку, на передней стороне которой имеются только две отметки. 0 соответствует надписи «нет боли», 10 — «максимальная боль». Пациенту предлагается оценить интенсивность своей боли, учитывая, на каком расстоянии находится его боль по сравнению с болью такой силы, какую он себе может представить. Затем врач измеряет расстояние в сантиметрах от нуля до отметки пациента. Менее 3 см по шкале ВАШ соответствует первой степени активности ревматоидного артрита, более 3-6 см-второй, и более 6 см указывают на третью степень активности.
К сожалению, боль в суставах резко нарушает их функции. Способность к самообслуживанию, выполнению профессиональной и непрофессиональной деятельности лежит в основе выделения функциональных классов заболевания.
Функциональные классы ревматоидного артрита
По мере прогрессировании заболевания развиваются различные деформации суставов, наиболее характерными из которых представлены на рисунках ниже. К сожалению, эти изменения являются необратимыми.
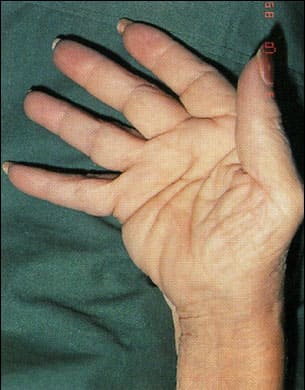
Деформация суставов кисти по типу «плавник моржа»
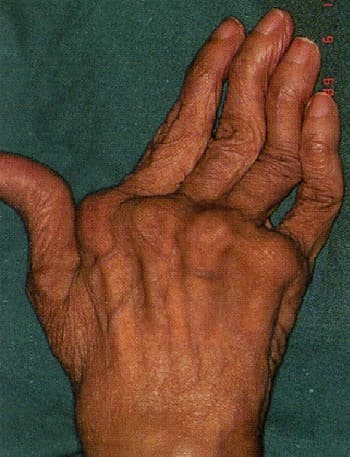
Деформация суставов кисти по типу «шея лебедя»
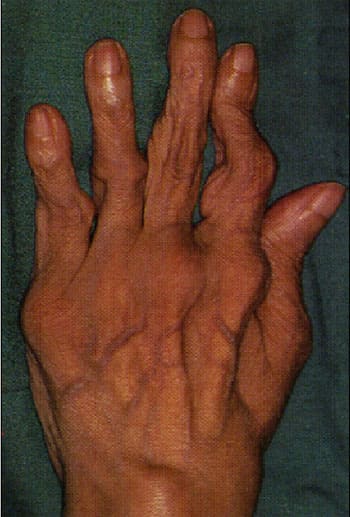
Деформация суставов кисти по типу «пуговичная петля»
Внесуставные проявления ревматоидного артрита также являются характерными. Уже с первых недель заболевания у пациентов снижается масса тела. При высокой степени активности артрита потеря веса может достигать 10-20 кг за 5 месяцев. Пациентов беспокоит повышение температуры тела до 37-39°С, чаще вечером и ночью. Также поражаются мышцы: больные предъявляют жалобы на боли при движениях, выраженную мышечную слабость. Характерным признаком ревматоидного артрита являются ревматоидные узелки.
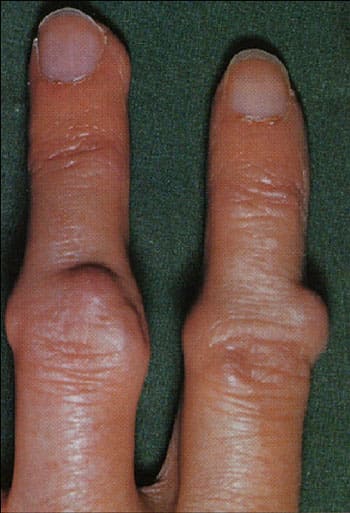
Ревматоидные узелки на пальцах кисти при ревматоидном артрите
Это плотные округлые безболезненные образования до 2-3 см в диаметре. Они располагаются подкожно в области суставов пальцев кистей, локтевых суставов. Появление ревматоидных узелков говорит о высокой степени активности заболевания. Кроме того, у больных с ревматоидным артритом может встречаться увеличение селезенки, лимфатических узлов, плеврит, интерстициальный пневмонит, миокардит, перикардит, гломерулонефрит.
Диагностика ревматоидного артрита
В 1997 году Американской коллегией ревматологов были предложены критерии диагностики ревматоидного артрита, которые актуальны и по сей день. При выявлении 4-х из 7 этих критериев данный диагноз считается достоверным.
• Утренняя скованность суставов, которая длится более 1 часа в течение 6-ти недель.
• Поражение трех и более суставов.
• Поражение суставов кисти.
• Симметричность поражение, то есть заболевание одинаковых суставов слева и справа.
• Ревматоидные узелки.
• Положительный ревматоидный фактор.
• Характерные рентгенологические изменения.
Но, к сожалению, данные признаки можно обнаружить лишь на более поздних стадиях развития заболевания. Поэтому при появлении симптома утренней скованности, припухлости или болезненности в суставах кисти, рекомендовано как можно быстрее обратиться к ревматологу. Ранние формы ревматоидного артрита гораздо лучше поддаются лечению.
В лабораторных анализах выявляются следующие изменения:
В анализе крови: снижение концентрации гемоглобина и уменьшение количества эритроцитов, тромбоцитов на фоне ускоренного СОЭ (скорость оседания эритроцитов). Кроме того, у пациентов с ревматоидным артритом увеличивается концентрация воспалительных факторов, таких как С-реактивный белок, гамма-глобулин.
Обращает на себя внимание наличие в крови ревматоидного фактора. Ревматоидный фактор — это особое вещество, которое выделяется иммунной системой для борьбы с клетками оболочки суставов. Выявление этого показателя в крови говорит не только о наличии ревматоидного артрита, но также характеризует степень активности процесса.
Основополагающее значение для диагностики ревматоидного артрита имеет рентгенография суставов, как правило, суставов кистей и стоп. Сужение суставных щелей, а также признаки разрушения участков костей, прилегающих к суставу, говорит в пользу ревматоидного артрита.
Лечение ревматоидного артрита
Лечение должно быть направлено на снижение степени активности процесса, на уменьшение боли, скованности в суставах, а также предупреждения осложнений.
Особенности питания и образа жизни при лечении ревматоидного артрита
Правильное питание играет большую роль в лечении ревматоидного артрита. Установлено, что некоторые продукты у большинства больных способствуют возникновению осложнений. Пациентам с ревматоидным артритом рекомендуется полностью исключить их из рациона. К таким продуктам относятся: жирное мясо, молоко, цитрусовые, кукуруза, овсяные и ржаные крупы.
Положительным действием обладает вегетарианская низкокалорийная диета. Вариантами правильных диет является диета Донга, диета эскимосов, либо сырно-овощная диета, которая успешно применяется в Финляндии.
Медикаментозное лечение ревматоидного артрита
Выраженным противовоспалительным и обезболивающим действием обладают нестероидные противовоспалительные средства (НПВС), такие как диклофенак, дексалгин, нимесулид, мелоксикам, а также глюкокортикоиды — преднизолон. Эти лекарства могут применяться уже на ранних стадиях развития заболевания по определенной схеме. Побочным эффектом НПВС является их негативное влияние на слизистую оболочку желудочно-кишечного тракта, что проявляется развитием язв. Глюкокортикостероиды снижают иммунитет, вызывают разрушение костей, сахарный диабет, специфический тип ожирения, а также обострение уже имеющихся хронических заболеваний.
Для уменьшения активности ревматоидного процесса применяются такие препараты, как Д-пеницилламин, метотрексат, азатиоприн, циклофосфамид. Общим их свойством является подавление активности иммунной системы. Поэтому во время лечения пациент становится достаточно восприимчивым к инфекционным заболеваниям. Кроме того, эти препараты обладают большой токсичностью, что проявляется изменениями в крови, поражением почек, печени, легких и других органов.
Помимо лекарственной терапии для удаления циркулирующих провокаторов воспаления показано проведение гемосорбции (удаление определенных веществ из крови путем фиксации их на сорбентах) и плазмофереза (удаление плазмы с вредными веществами и замещение её таким же объемом донорской плазмы).
Местное лечение заключается в ведении противовоспалительных средств (дипроспан) в полость сустава, а также аппликации на сустав мазей, гелей, содержащих НПВС.
В комплексе с лекарственными препаратами для местного лечения воспаления применяется физиотерапия. Может быть рекомендовано ультрафиолетовое облучение суставов, магнитотерапия, электрофорез противовоспалительных препаратов, лазеротерапия. Массаж и лечебная физкультура назначаются при стихании воспалительного процесса.
При выраженных деформациях суставов показано хирургическое лечение.
В настоящее время успешно применяется удаление участка поврежденной оболочки, либо целого сустава с последующим протезированием. В качестве поддерживающего лечения рекомендуются ношение ортезов — особых приспособлений, которые одеваются на пораженную конечность, как правило, на ночь, и за счет поддержания определенной формы не дают деформироваться суставам.
Возможные осложнения ревматоидного артрита
Большая часть осложнений при ревматоидном артрите связана с токсическим действием препаратов для лечения. Вместе с этим, у пациентов может развиваться вторичный амилоидоз, остеопороз (разрушение костей) или нарушение в системе кроветворения.
Амилоид — это крупный нерастворимый белок, который в избыточном количестве образуется при воспалении и откладывается в различных органах и тканях. Наиболее драматичным является отложение амилоида в почках. Это состояние не поддается лечению, у пациентов в скором времени формируется терминальная стадия почечной недостаточности.
За счет хронического воспаления происходит уменьшение плотности костной ткани, кости становятся ломкими. Для этого осложнения характерны переломы даже при минимальном воздействии, в том числе и спонтанные. После переломов кости срастаются очень долго, нередко формируются ложные суставы.
Причины нарушения в работе системы кроветворения пока не изучены. Но у пациентов с высокой активностью болезни костный мозг замещается рубцовой тканью. В крови снижается концентрация всех клеток, развивается тяжелое неизлечимое состояние.
Кроме того, при позднем лечении формируются выраженная деформация суставов кисти. Это резко снижает трудоспособность больных, в конечном итоге приводя к инвалидности.
Прогноз развития ревматоидного артрита
Ревматоидный артрит относится к заболеваниям с неблагоприятным прогнозом.
Это значит, что, несмотря на проводимое лечение, добиться полного выздоровления невозможно. Кроме того, препараты для лечения отличаются крайне высокой токсичностью. Продолжительность жизни пациентов с ревматоидным артритом в среднем на 5-10 лет меньше, чем в общей популяции. У таких пациентов за счет постоянного хронического воспаления повышен риск внезапной сердечно-сосудистой смерти, внутренних кровотечений, инфекционных осложнений.
Профилактика ревматоидного артрита
Учитывая аутоиммунный характер поражения, специфические профилактические мероприятия не могут быть разработаны. К общим рекомендациям относятся: избегать переохлаждения, воздействия токсических веществ, психоэмоционального перенапряжения, своевременное и эффективное лечение инфекций. Для предотвращения развития осложнений необходимо соблюдать диету и даже при минимальных признаках заболевания обратиться к ревматологу.
Врач терапевт Сироткина Е.В.
Источник


