Откуда берется ревматоидный артрит
Ревматоидный артрит – это одна из самых распространенных форм артрита, которая способна поразить сразу несколько суставов. У некоторых людей это заболевание повреждает не только суставы, но и другие органы и системы. По статистике английских специалистов, ревматоидный артрит развивается примерно у каждого сотого человека. Обычно эта болезнь появляется в возрасте от 30 до 60 лет и примерно в 3 раза чаще встречается у женщин, чем у мужчин.
Это аутоиммунное заболевание, при котором иммунная система организма по ошибке атакует суставы. Аутоиммунная реакция вызывает воспаление, которое затрагивает оболочку, покрывающую сустав – синовиальную мембрану. Мембрана вырабатывает синовиальную жидкость, которая смазывает суставы и помогает им плавно двигаться.
Образовавшееся воспаление утолщает синовиальную мембрану, которая впоследствии может разрушить хрящ и входящие в сустав кости. Боль, отек, деформация, нестабильность в суставе, снижение его подвижности – всё это последствия болезни. Повреждение сустава необратимо, поэтому при первых же признаках заболевания врачи прибегают к агрессивному лечению ревматоидного артрита.
Чаще всего эта болезнь затрагивает суставы рук, включая запястья и локти, а также ноги, включая коленный и голеностопный суставы. В большинстве случаев болезнь симметрична – это означает, что ревматоидный артрит затрагивает колени обеих ног, локти обеих рук и так далее.
Поскольку это нарушение способно затронуть не только суставы, но и другие системы организма, его называют системным заболеванием. Кроме суставов болезнь может затронуть сердце и кровеносные сосуды, а также легкие, кожу и глаза. Это является ещё одним предлогом как можно раньше обратиться к врачу.
Каковы причины ревматоидного артрита?
Никто наверняка не знает, почему иммунная система дает сбой и атакует синовиальную мембрану. Учёные пришли к выводу, что вина лежит на таких факторах:
- Генетика,
- Гормоны,
- Действие окружающей среды.
Люди с генетическим маркером под названием общий эпитоп HLA имеют в 5 раз больше шансов столкнуться с ревматическим артритом. Данный генетический маркер контролирует иммунный ответ. Другие гены, которые связывают с этим заболеванием, включают:
- STAT4 – играет важную роль для регуляции и активации иммунной системы,
- TRAF1 и C5 – оба этих гена связаны с хроническим воспалением,
- Ген PTPN22, который связывают как с развитием, так и прогрессированием болезни.
Несмотря на вклад отдельных генов, не все люди, у которых они обладают повышенной активностью, сталкиваются с воспалением суставов. И наоборот – не все больные имеют эти гены. Это подтверждает мнение о том, что ревматоидный артрит может появиться абсолютно у каждого.

Гены могут сделать человека более восприимчивым к факторам внешней среды. К ним относят отдельные вирусы и бактерии. Свою роль также играют женские гормоны – 70-75% больных ревматоидным артритом – женщины. Остальные факторы, которые могут увеличить риск развития болезни, включают: лишний вес, курение, физическую или психологическую травму.
Как распознать признаки ревматоидного артрита?
Симптомы этой болезни включают:
- Боль, повышенную чувствительность, ощущение тепла и отечность в области сустава,
- Оцепенелость (плохая подвижность) сустава, которая усиливается по утрам или после отдыха,
- Усталость, небольшое повышение температуры и потерю аппетита.
На ранних стадиях ревматоидный артрит поражает маленькие суставы на руках рука и ногах – в области пальцев. По мере прогрессирования болезнь распространяется в более крупные суставы – лучезапястный, локтевой, тазобедренный, коленный, плечевой и голеностопный.
Около 40% больных сталкиваются с симптомами болезни, которые не затрагивают суставы. Вот как симптомы ревматоидного артрита проявляются в других органах и системах:
- Глаза – сухость, боль, чувствительность к свету и ухудшение зрения,
- Ротовая полость – сухость во рту, раздражение или инфекция дёсен,
- Кожа – образование под кожей ревматоидных узелков. Эти небольшие бугорки чаще всего образуются в участках, на которые оказывается давление, например – в области локтевого отростка.
- Легкие – в легких образуются узлы, рубцы, развивается легочная гипертензия и другие нарушения.
- Кровеносные сосуды – воспаление сосудов приводит к повреждению нервов, кожи и других органов.
- Кровь – снижение концентрации эритроцитов (анемия).

Симптомы ревматоидного артрита различаются по тяжести, а также могут то появляться, то «уходить» на время. Если вы заметили отек или ощущаете боль в суставе на протяжении нескольких недель, необходимо показаться врачу.
Какова диагностика ревматоидного артрита?
На ранних стадиях это заболевание диагностировать нелегко, ведь первые его признаки похожи на симптомы других нарушений. Не существует ни единого физического или лабораторного теста, который подтвердил бы диагноз на 100%.
На приеме врач осматривает суставы пациента на наличие отека, покраснения или локального повышения температуры. Иногда специалист выполняет простые тесты, которые помогают проверить рефлексы и тонус мышц.
При диагностике ревматоидного артрита врачи назначают:
- Анализы крови. Часто у людей с этим заболеванием обнаруживается повышение скорости оседания эритроцитов, а также уровня C-реактивного белка. Оба этих показателя указывают на наличие воспалительного процесса в организме. Ещё один тест, который назначают при диагностике ревматоидного артрита – анализ на антитела к циклическому цитруллинированному пептиду.
- Рентгенологическое исследование и/или УЗИ. Оба этих исследования проводят для того, чтобы оценить тяжесть болезни. В дальнейшем эти процедуры назначают для оценки её прогрессирования.
Ревматоидный артрит: лечение
К сожалению, данное хроническое заболевание вылечить нельзя, однако это не является поводом, чтобы не идти к врачу. Лечение направлено на решение нескольких задач:
- Остановить воспаление (вызвать состояние ремиссии),
- Облегчить болезненные симптомы,
- Предотвратить повреждение суставов и органов,
- Предупредить развитие осложнений,
- Улучшить функцию суставов и, как следствие, – качество жизни больного.
Для достижения этих целей используется комплексный подход, состоящий из физиотерапии и медикаментозной поддержки. Первые 4 задачи решаются с помощью медикаментозного лечения ревматоидного артрита. В зависимости от тяжести заболевания и проявления симптомов врачи назначают лекарства из списка ниже:
- Болезнь-модифицирующие антиревматические препараты. Специалисты из Американского колледжа ревматологии отмечают, что лечение должно начинаться именно с этого класса препаратов. Они не только облегчают симптомы, но и замедляют процесс разрушения сустава. Прием этих препаратов значительно смягчает боль и отечность практически у всех пациентов.
- Нестероидные противовоспалительные препараты (НПВП) – этот вид лекарств помогает ослабить воспаление и боль. Чаще всего назначают ибупрофен и напроксена натрий. Некоторым прописывают более мощные НПВП, которые отпускаются только по рецепту.
- Кортикостероиды – преднизон снимает воспаление, облегчает боль, а также замедляет скорость повреждения сустава. Очень часто кортикостероиды назначают в период острой стадии болезни.

Ревматоидный артрит: лечение движением
На самом деле поддержание двигательной активности должно стоять во главе борьбы с этой болезнью. Мышцы, которые окружают сустав, становятся ослабленными, если не давать им нагрузку. В то же время регулярные тренировки или неформальная двигательная активность помогают ослабить боль и поддерживают функцию сустава.
Лучшие виды тренировок при ревматоидном артрите: низкоинтенсивная аэробика, плавание, тайчи и силовые тренировки с небольшим сопротивлением. Перед тем как приступить к занятиям, необходимо проконсультироваться у врача. Специалист адаптирует тренировочную программу, которая будет учитывать состояние суставов и уровень подготовки больного.
Что ещё можно сделать?
Эксперты из Фонда артрита США рекомендуют:
- Для снижения окостенелости (жесткости) в суставе – принимать теплые ванны или прикладывать к суставам теплые компрессы.
- Для снижения острой боли – прикладывать холодные компрессы. Это поможет снизить воспаление и принесёт облегчение при сильной боли.
- Употреблять куркуму и омега-3 жирные кислоты. Они способны облегчить боль и окостенелость, которая появляется по утрам.
Перед тем как применить рекомендации из этого материала, обязательно получите консультацию у специалиста. Не занимайтесь самолечением – лучше доверьте своё здоровье профессионалам.
Источники:
- Rheumatoid arthritis, Mayo Clinic,
- Rheumatoid Arthritis, Arthritis Foundation,
- Rheumatoid Arthritis, Patient.info,
- Rheumatoid Arthritis, American College of Rheumatology,
- Rheumatoid lung disease, U.S. National Library of Medicine.
Источник
Если вовремя не обратиться к врачу, может понадобиться операция.
Что такое ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, при котором иммунная система по ошибке атакует здоровые клетки организма.
Страдают в основном только суставы — кисти, запястья, колени. Но иногда ревматоидный артрит влияет ещё и на лёгкие, сердце, глаза, кожу или кровеносные сосуды.
Как понять, что у вас ревматоидный артрит
Вот какие признаки вы можете заметить:
- ноющая боль в суставах, их скованность, чувствительность, болезненность и припухлость;
- потеря аппетита и снижение веса;
- слабость в теле;
- лихорадка;
- на поздних стадиях возможны деформация и искривление суставов.
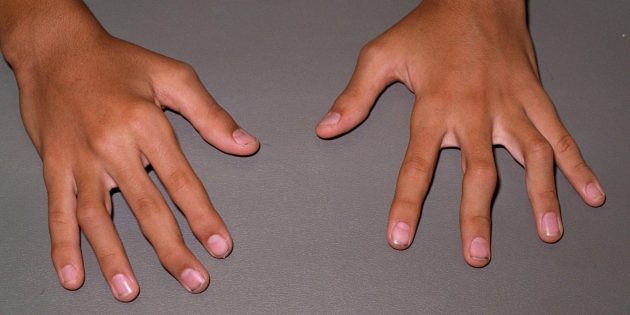 Повреждённые суставы / medistok.ru
Повреждённые суставы / medistok.ru
Симптомы часто симметричны : если болит левое колено, то обычно вместе с ним и правое.
Заболевание протекает периодами. Когда оно усугубляется, это называется вспышкой. А когда приходит облегчение — ремиссией. Частота вспышек зависит от того, насколько агрессивно иммунная система атакует клетки тела, от количества повреждённых суставов и от наличия лечения.
Когда обращаться к врачу
Записываться на приём к ревматологу нужно быстро, как только заметили опасные признаки. Не затягивайте поход к доктору и не надейтесь, что всё само как-нибудь пройдёт.
Если не лечить ревматоидный артрит, он может сильно повредить ваши суставы. Обычно это происходит в первые два года болезни. Поэтому так важно вовремя её обнаружить.
Почему появляется ревматоидный артрит
Врачи не знают точно, что его вызывает. Зато они выделили факторы, которые увеличивают риск развития болезни:
- Возраст. Ревматоидный артрит может появиться в любой жизненный период, но чаще всего из-за него страдают люди 40–60 лет.
- Пол. Мужчины болеют гораздо реже, чем женщины. Больше всего рискуют те, кто никогда не рожали или сделали это недавно.
- Генетика. Если в вашей семье у кого-то уже был артрит, вы в зоне риска.
- Окружающая среда. Некоторые вещества, с которыми мы контактируем, могут увеличить риск развития болезни. Например, асбест или диоксид кремния.
- Полнота. Особенно если вам меньше 55 лет.
- Курение. Давно известно, что оно способствует развитию аутоиммунных заболеваний.
Как лечить ревматоидный артрит
Избавиться от него навсегда не получится. Но есть несколько методов лечения, которые помогут облегчить симптомы, добиться ремиссии, предотвратить повреждение суставов и органов.

При обследовании пациентов с суставной патологией сначала я назначаю комплексную проверку здоровья, которая обязательно включает в себя анализы на ревматоидный артрит. Затем определяю лечение.
Алексей Басов, травматолог-ортопед, подолог многопрофильного медицинского центра «Интермед»
Инъекции аутоплазмы
Человеку вводят его же плазму. Делается это так: доктор берёт немного крови больного, помещает её в центрифугу, которая вращается с высокой скоростью. Благодаря этому тромбоциты отделяются от других компонентов крови и инъекцию из этих элементов можно впрыскивать.
Аутоплазма восстанавливает хрящевые ткани, постепенно снимает боль.
Цитокиновая терапия
Похожа на предыдущий метод. У заболевшего также берут кровь, обрабатывают её, получают белок IL-1RA и делают инъекцию 1–2 раза в неделю. Общее количество уколов назначает врач.
Цитокиновая терапия останавливает воспаление, восстанавливает подвижность суставов и снимает боль.
По словам Алексея Басова, именно инъекции аутоплазмы (PRP) и цитокиновая терапия (Orthokine) сегодня чаще всего используются для лечения ревматоидного артрита.
Препараты
Доктор может назначить :
- Нестероидные противовоспалительные препараты. Они облегчают боль и уменьшают воспаление.
- Гормональные средства. Замедляют развитие болезни и снижают активность иммунной системы, чтобы та не атаковала здоровые клетки. Врачи не рекомендуют долго принимать гормональные лекарства из-за возможных побочных эффектов. Например, повышение кровяного давления, дефицит кальция, отёк ног, увеличение веса.
- Болезнь-модифицирующие антиревматические препараты. Защищают ткани от повреждений, постепенно уменьшают ежедневную боль.
- Модификаторы биологических реакций или биологические агенты. Они действуют на ту часть иммунной системы, что вызывает воспаление тканей. Эти препараты значительно уменьшают риск повреждений и инфекций.
Лечебная физкультура
Хотя вам может показаться, что физическая активность принесёт ещё больше боли, это не так. Некоторые упражнения, наоборот, помогают. Например, ходьба или йога. Их назначают, чтобы быстрее восстановить функции суставов. Физкультуру используют в комплексе с другими методами лечения. Без них она вряд ли чем-то поможет.
Доктор составит план тренировок, которые можно выполнять в вашем случае.
Хирургия
Большинству больных операция не нужна. Она может понадобиться тем, у кого суставы деформировались и потеряли подвижность и нужно восстанавливать их.
Можно ли предотвратить ревматоидный артрит
Стопроцентного способа нет. Некоторые факторы риска не зависят от вас, а значит, исключить их не получится. Но снизить риск возникновения болезни всё же можно.
- Не курите. Сигареты не только повышают риск развития болезни, но ещё и могут затруднить физическую активность, которая очень важна для лечения ревматоидного артрита.
- Следите за своим весом. Полнота создаёт дополнительную нагрузку на суставы, особенно на бёдра и колени. Со временем это может привести к ревматоидному артриту.
- Ограничьте вредное воздействие окружающей среды. Если работаете с асбестом или кремнезёмом, всегда надевайте защитное снаряжение. В основном это касается работников сферы строительства и промышленности.
Источник
 В основном ревматоидный артрит распространён среди женского населения
В основном ревматоидный артрит распространён среди женского населения
Российские ученные провели множество исследования для изучения ревматоидного артрита, чтобы глубже понять откуда произошла патология и какова причина её прогрессирования среди пожилого и молодого населения страны.
Ревматоидный артрит — это дегенеративный процесс соединительных тканей суставов, занимающий второе место среди подобных ему патологий. Такое заболевание является проблемой человечества, поскольку мешает опорно-двигательному аппарату выполнять надлежащие функции. Болезнь мешает человеку полноценно жить и радоваться жизни. Ревматоидный артрит может длиться годами, атакуя иммунную систему. Изучив статистические данные можно увидеть, что ревматоидный артрит распространён среди женского населения больше. Суть заключается в разрушении организмом своих же клеток, органов и тканей, без какой-либо причины. Единственный показатель — высокая выработка аутоантител и лимфоцитов.
Причина возникновения патологического состояния
Этиология ревматоидного артрита до сегодняшнего времени остаётся невыясненной. Ключевые исследования в поисках первопричины данной патологии проводятся в последующих направлениях: исследуются вероятные заболевания, носящие инфекционный характер, расстройства эндокринной системы, завышенная восприимчивость к разным воздействиям внешней среды, изучаются генетические моменты и биохимические нарушения. Группа российских и иностранных научных работников утверждают, что в этиологии болезни существенную весомость имеет остроинфекционный момент. Существует несколько точек зрения, касающихся этиологии данной болезни. Первая группа исследователей утверждает о происхождении заболевания из-за стафилококковой инфекции. Вторая группа утверждает, что здесь замешан полиэтиологический процесс. В последнее время были известия, удостоверяющие роль стрептококковой инфекции в развитии патологии. Отечественные исследователи утверждают, что ревматоидный артрит развивается по следующим причинам:
- полученные ранее физиологические или психические травмы;
- не функциональность нервной и эндокринной системы;
- влияние чужеродного белка;
- неправильный обмен веществ;
- переохлаждение.
Факторы риска, более подверженные к ревматоидному артриту:
- Женщины.
- Наследственность.
- Сопутствующие болезни.
- Наличие HLA-антигенов.
- Личности старше 45 лет.
Чтобы более подробно изучить течение ревматоидного артрита необходимо рассмотреть его патогенез.
Происхождение и течение заболевания
 Бактерии так же влияют на развитие ревматоидного артрита
Бактерии так же влияют на развитие ревматоидного артрита
Бактерии попадают в организм человека сквозь дыхательные пути, в которых формируется центр хронического заболевания. Данный центр — причина непрерывной интоксикации и повышенной чувствительности организма на проникновение бактерий. На сегодняшний день патогенез болезни не изучен окончательно.
Существует три компонента входящие в развитие заболевания.
- Ревматоидный артрит имеет острый характер, которое происходит из-за заражения крови чужеродными бактериями. Патогенез связан с патологией иммунной системы.
- После попадания в организм бактерий сенсибилизация начинает развиваться ещё быстрее.
- Течение заболевания обуславливает удельный вес чувствительности организма собственных тканям.
Патогенез заболевания имеет антитела, которые не вырабатываются у здорового человека. Вырабатывание таких антител говорит об ответе организма на изменения в тканях хряща. Огромное влияние на клеточное питание, обеспечивающее сохранность структуры и функции хрящевых тканей, оказывают микробные интоксикации, повышенную чувствительность и аутосенсибилизацию.
Изменение коркового вещества надпочечников играет немаловажную роль в происхождении заболевания, это подтверждает то, что при его лечении необходимо употреблять препараты содержащие гормоны. Патогенез заболевания связан с генетической предрасположенность. Он основан на генетически детерминированных аутоиммунных процессах. Как видите, патогенез очень сложный. Он включает взаимосвязь клеточных и молекулярных механизмов, которые в итоге и оказывают влияние на дегенеративные изменения в суставах и воспалительный процесс.
Морфологические изменения патологического процесса на тканевом уровне
Ревматоидный артрит начинается с воспаления синовиальной оболочки, приобретающий необратимый характер. Такое продолжительное воспаление синовиальной оболочки способствует формированию паннуса. Паннус — это синовиальная оболочка, приобретающая утолщённый характер, на которой образуются выросты в процессе её дегенерации. Данная стадия воспаления характеризует первоначальные проявления заболевания.
Все время прогрессирования болезни тканевый хрящ деформируется. Хрящевую ткань покрывает грануляционная ткань, начиная от процессов резорбции костной ткани до полного уничтожения хряща.
Посредством грануляции хрящевых тканей суставы начинают деформироваться, образовываются вывихи суставов. Происходящая дегенерация суставных костей не даёт человеку полноценно жить, развиваются мелкие костные дефекты, характеризующие наступление второй стадии развития заболевания.
Из-за дегенеративных и воспалительных процессов суставов развивается анкилозирование. То есть суставы становятся менее подвижны либо приобретают полную неподвижность. Из-за неподвижности сустава начинает дегенерировать тканевая оболочка хряща, параллельно с ней соединительная костная и фиброзная ткани разрастаются.
Место рубцевания ткани в любой момент может быть подвержено фиброидному некрозу, в результате которого ревматоидный артрит приобретает хронический характер течения. Характерное морфологическое проявление артрита — ревматоидные узлы. Они могут образовываться и центральной и наружной части хряща. Ревматоидные узлы имеют различные размеры, плотные, крупные либо мелкие, которые можно распознать только под микроскопом.
Клиническая классификация заболевания
 Врач должен правильно определить болезнь и назначить нужное лечение
Врач должен правильно определить болезнь и назначить нужное лечение
Существуют классификация и диагностические критерии, которые были приняты во всех странах. После постановки диагноза врач должен предоставит пациенту характер течения заболевания, его характеристику, стадию развития болезни и определится с лечением. Определить ревматоидный артрит достаточно тяжело, поскольку многие патологии могут проходить одновременно с ревматоидным артритом и запутывать либо иметь одинаковые симптомы. Разнообразие клинических проявлений создаёт серьёзное препятствие в распознавании заболевания. Поэтому были проведены исследования и изучены классификации, формы и виды ревматоидного артрита, чтобы врачу было проще определиться с поставленным диагнозом и назначением лечения.
Основные клинические формы патологии
Особая роль в развитии заболевания принадлежит нейтрофилам, именно они поддерживают воспалительный процесс в суставах уменьшением их содержания в крови. Когда течение заболевания ослабевает, нейтрофилы выводятся из организма, открывается новый коридор для развития синдрома Фелти. Обычно он проявляется через 1–40 лет после начала развития ревматоидного артрита, средний промежуток проявления болезни через 10–15 лет.
Синдром Фелти — редкое заболевание. Обнаружить тоже не так ужи просто. Чтобы диагностировать синдром необходимо чтобы у пациента были симптомы лейкопении и спленомегалии, обязательно наличие обоих симптомов, иначе выявить его выявление будет невозможным.
Вторая особая клиническая форма — болезнь Стилла. Этиология до сих пор неизвестна. Считается, что болезнь Стилла развивается из-за вирусных и бактериальных инфекций. Важным признаком ревматоидного артрита является поражение суставов, сопровождающееся лихорадкой и покраснениями на коже. Покраснения проявляются в виде фиолетовой окраски в зонах наибольшего раздражения.
Третья форма артрита — ревматоидный артрит вероятный. Данный вид артрита диагностируют после проведённых тестов на серонегативность и серопозитивность.
Стадии развития заболевания
Исследователи выделяют четыре стадии развития заболевания. Классификация стадий:
- Длительность первой стадии составляет менее полгода. Её именуют околосуставный остеопороз. Характеризуется первая стадия нарушением кальциевого обмена, который, по сути, не особо заметен.
- Длительность второй стадии составляет от 6 до 12 месяцев. В это период наблюдается незначительное разрушение суставного хряща, ограничение в подвижности, небольшая боль.
- Третья стадия развития уже более развёрнутая. Она длиться более года и характеризуется серьёзными изменениями костной ткани. Ткань истончается, заметно сильное сужение суставной щели.
- Последняя стадия развития длится более двух лет. При ней ярко выражена деформация суставов, болезненность, ограниченная подвижность. Суставная щель по сравнению с третьей стадией ещё больше. Возможна полная или частичная атрофия мышечных волокон.
Степени обострения патологического процесса
Классификация степеней активности ревматоидного артрита:
- стадия ремиссии;
- низкая активность;
- средняя активность;
- высокая активность;
- рентгенологическая стадия;
- функциональная способность пациента.
При ремиссии ревматоидного артрита пациента не беспокоят суставные боли, нет утренней скованности.
Низкая степень активности проявляется в незначительных болях суставов, недолгая скованность, составляющая от получаса до часа. Скованность появляется после пребывания в одном положении, а также после длительного сна. Пациенты утверждают, что по десяти бальной шкале оценивания, боль при низкой степени активности тянет на 3 бала.
Средняя степень активности характеризуется более длительной скованностью. В отдельных случаях может составлять до 12 часов. Болевой синдром присутствует практически постоянно, даже в состоянии полного покоя. Суставы припухают, отекают. Возможно, поднятие температуры тела, но встречается редко на данной стадии.
Высокая степень активности сопровождается сильнейшими болями, выраженными экссудативными явлениями (припухлость, отёчность, бурсит). Воспалительный процесс, происходящий во внутренних органах, говорит о себе лихорадкой и ограничением в подвижности. Суставы начинают деформироваться и меняться внешне. Появляются ревматоидные узелки.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:
Источник


