Пателлофеморальный артроз коленного сустава что это
Из этой статьи вы узнаете все о пателлофеморальном артрозе: что это за болезнь, почему возникает. Симптомы на 1, 2 и 3 степени. Диагностика, современные методики лечения и профилактики.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 22.06.2019
Дата обновления статьи: 22.06.2019
Содержание статьи:
- Причины и факторы риска
- Симптоматика
- Диагностика
- Методы лечения
- Профилактика
- Первоисточники информации, научные материалы по теме
Пателлофеморальный артроз – разновидность гонартроза, при которой поражается и разрушается хрящевая ткань между коленной чашечкой (пателлой) и бедренной костью. Этот вид патологии еще называют «колени бегуна».
 Сустав в норме и пателлофеморальный артроз. Нажмите на фото для увеличения
Сустав в норме и пателлофеморальный артроз. Нажмите на фото для увеличения
Патология, согласно международной медицинской классификации, называется «пателлофеморальный синдром», однако иногда врачи используют термин «пателлофеморальный артроз».
Заболевание вызывает болевые ощущения (особенно при ходьбе по гористой поверхности, спуске с лестницы), а на тяжелых стадиях – затрудняет ходьбу.
Болезнь может возникнуть у человека в любом возрасте, но чаще выявляется у:
- спортсменов-бегунов;
- людей, чья профессия связана с работой на коленях, – каменщиков, плиточников.
Пателлофеморальный артроз редко остается изолированным состоянием: при прогрессировании патологический процесс переходит на другие структуры коленного сустава – разрушается головка малоберцовой кости, мыщелки большеберцовой кости, страдают связки, сухожилия, мышцы. Таким образом развивается артроз (поражение всех хрящей и тканей сустава), синовит (воспаление оболочки сустава), миозит (воспаление мышц).
 Анатомия коленного сустава: бедренная, берцовые кости и надколенник. Мыщелки – утолщения на конце кости, к которым крепятся связки и мышцы. Нажмите на фото для увеличения
Анатомия коленного сустава: бедренная, берцовые кости и надколенник. Мыщелки – утолщения на конце кости, к которым крепятся связки и мышцы. Нажмите на фото для увеличения
На начальных (1 и 2) стадиях развития болезни рекомендуется:
- снизить нагрузку колено;
- уменьшить или исключить спортивные тренировки;
- носить ортопедическую обувь и специальный бандаж.
Врач назначает прием медикаментов (хондропротекторов, противовоспалительных средств), физиолечение. Такая тактика позволяет замедлить прогрессирование болезни, хотя полностью излечить ее нельзя.
В запущенных ситуациях прибегают к хирургическому лечению. Полное выздоровление возможно только после эндопротезирования сустава (замены на искусственный).
 Пателлофеморальное эндопротезирование. 1 – металлический бедренный имплантат (слева) и круглый пластиковый имплантат надколенника (справа); 2 и 3 – пателлофеморальное эндопротезирование
Пателлофеморальное эндопротезирование. 1 – металлический бедренный имплантат (слева) и круглый пластиковый имплантат надколенника (справа); 2 и 3 – пателлофеморальное эндопротезирование
Лечением пателлофеморального артроза занимается узкий специалист – артролог. Терапию может проводить и врач более широкого профиля – травматолог-ортопед.
Причины и факторы риска
Пателлофеморальное сочленение – часть сустава колена. Оно образуется суставной поверхностью бедренной кости и верхним краем коленной чашечки.

При его изнашивании появляются первые симптомы пателлофеморального синдрома – болевые ощущения в коленях.
Эта патология очень распространена. Согласно статистике, 15 % людей, которые приходят к врачу с жалобами на болезненность в коленях, получают диагноз «пателлофеморальный синдром».
Наиболее подвержены заболеванию спортсмены и пожилые люди. Пателлофеморальный артроз может быть первичным и вторичным.
Три причины первичного пателлофеморального синдрома:
- Сильная нагрузка на сочленение (больше всего оно изнашивается из-за частых полных разгибаний коленей и нагрузки на выпрямленные в коленных суставах ноги). Эта причина более характерна для мужчин, так как они чаще занимаются спортом или выбирают работу, связанную с физическими нагрузками.
- Потеря эластичности хрящевой ткани из-за старения организма. Данная причина более характерна для женщин среднего и пожилого возраста, так как в постменопаузальном периоде хрящи начинают более активно терять эластичность. У мужчин процесс стремительного старения хрящей начинается позже, чем у женщин.
- Травмы сустава колена – надколы, вывихи, переломы надколенника.
Риск развития патологии повышается при плоскостопии, так как из-за деформированной стопы на коленный сустав приходится более высокая нагрузка, даже во время обычной ходьбы.
Вторичный пателлофеморальный синдром возникает на фоне другой патологии:
- ревматоидный артрит (без лечения прогрессирующее воспаление сустава приводит к разрушению хрящей, в том числе развитию пателлофеморального артроза);
- остеохондроз пояснично-крестцового позвоночного отдела (при остеохондрозе нарушается нервная связь (иннервация) нижних конечностей, могут возникнуть нарушения кровотока в колене с развитием артроза, остеоартроза).
Симптоматика
Разрушение ткани хряща, которая защищает кости, образующие сустав, а в дальнейшем истирание и деформация уже костной ткани протекают постепенно.
Иногда для перехода заболевания из одной стадии в другую требуется много лет (3–10 лет). Однако если не обращаться к врачу и продолжать нагружать колени, то недуг может протекать более стремительно (в течение 1–2 лет).
Симптомы на 1 степени болезни
- Кратковременная несильная боль при активной физической нагрузке.
- Боль локализована в передней части колена, после отдыха – проходит.
Симптомы 2 степени
- Пателлофеморальный артроз коленного сустава 2 степени характеризуется острыми, более сильными болями – при спортивных нагрузках, подъеме и спускании по лестнице, легкой пробежке, приседании, вставании после долгого пребывания в сидячем положении.
- Возможна легкая хромота при ходьбе на дальние дистанции.
- В покое боли не беспокоят.
Симптомы 3 степени
- Боли возникают при физической активности и в покое при длительном пребывании сустава в согнутом положении (при сидении).
- Из-за разрушенного хряща развиваются изъязвления и деформации верхнего края коленной чашечки и суставной поверхности бедренной кости.
- Ограниченность движений коленного сустава (колено может не разгибаться до самого конца).
- Ощущение скованности, особенно по утрам.
 Степени пателлофеморального артроза (слева направо – 1, 2, 3). Нажмите на фото для увеличения
Степени пателлофеморального артроза (слева направо – 1, 2, 3). Нажмите на фото для увеличения
Диагностика
Чтобы поставить диагноз, врач назначит:
- Рентген – позволяет оценить состояние костных концов сочленения и вычислить толщину хряща (определяется шириной зазора между суставными концами).
- УЗИ сустава – используют исследования хрящевой ткани и околосуставных структур.
- МРТ – помогает детально изучить изменения хряща и околосуставных мягких тканей.
- Общий анализ крови – позволяет выявить признаки воспалительного процесса.
С помощью этих методов можно отличить пателлофеморальный артроз от других форм гонартроза, а также тендинита собственной связки надколенника (воспаление связки, проходящей от коленной чашечки к большеберцовой кости), артрита.
Методы лечения
Полностью (без замены сустава) вылечить болезнь нельзя, но можно замедлить и приостановить ее прогрессирование.
При 1 и 2 степени – прогноз благоприятный. При правильном лечении можно не допустить перехода заболевания в 3 стадию.
При 3 степени заболевания полное выздоровление и избавление от болей возможны только после проведения оперативного вмешательства.
Консервативная методика лечения включает:
- Снятие повышенной нагрузки на коленный сустав, в том числе на пателлофеморальное сочленение.
- Лечебную гимнастику.
- Прием медикаментов.
- Физиотерапевтические процедуры.
- Диету.
На поздних стадиях необходимым может стать хирургическое лечение.
1. Методы снятия чрезмерной нагрузки на коленный сустав
Чтобы пателлофеморальное сочленение изнашивалось не так быстро:
- уменьшите или полностью исключите спортивные тренировки;
- носите ортопедическую обувь, обладающую высокими амортизирующими свойствами;
- при повышенных нагрузках носите эластичную повязку или специальный бандаж (когда приходится долго ходить или много раз подниматься и спускаться по лестнице);
- во время выполнения какой-либо работы на коленках (мытье полов и т. д.) надевайте специальный наколенник, снижающий нагрузку на сустав.
 Приспособления для снятия нагрузки с коленного сустава: 1 – эластичный бандаж; 2 – наколенники
Приспособления для снятия нагрузки с коленного сустава: 1 – эластичный бандаж; 2 – наколенники
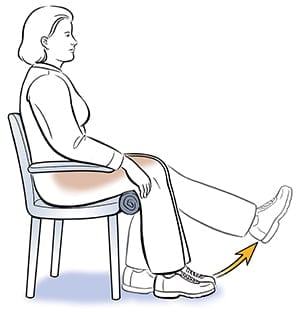
Лечебная гимнастика
Комплекс для лечения пателлофеморального артроза:
| Исходное положение | Техника выполнения |
|---|---|
Лягте на спину на ровную поверхность, согните колени на 50–60 градусов | Поднимите ногу от пола на 15–20 см Потяните на себя носок, задержитесь на 30 секунд Отдохните, повторите со второй ногой |
Аналогичное | Поднимите ногу на 20 см от пола Потяните на себя носок, задержитесь на пару секунд Потяните носочки, как балерина, задержитесь на пару секунд Отдохните, повторите на другую сторону |
Лягте на живот | Оторвите от пола голову, плечи и грудь одновременно с правой ногой Задержитесь на 30 секунд Повторите с левой ногой |
Встаньте Ноги на ширине плеч | Присядьте, но не полностью, а до того предела, в котором у вас возникают болезненные ощущения в коленях Встаньте Выполняйте в очень медленном темпе Во время приседаний не заводите колени вперед, чтобы угол в суставе оставался 90 градусов, отводите назад ягодицы. |
Количество повторений каждого упражнения – 10 раз.
 Иллюстрация некоторых лечебных упражнений при пателлофеморальном артрозе. Нажмите на фото для увеличения
Иллюстрация некоторых лечебных упражнений при пателлофеморальном артрозе. Нажмите на фото для увеличения
Прием медикаментов
На начальных стадиях боли и так проходят в покое, а чтобы они перестали беспокоить еще быстрее, можно использовать холодный компресс. Нужно смочить хлопчатобумажную ткань в холодной воде и приложить к колену на 5–10 минут. Можно вместо воды использовать лед, обернутый в ткань (также прикладывайте на 5–10 минут).
Для лечения болевого синдрома при пателлофеморальном артрозе 3 степени используют нестероидные противовоспалительные средства (НПВС). Их могут выписать в виде:
- таблеток – Ибупрофен, Индометацин;
- мази, чтобы минимизировать негативное влияние на пищеварительную систему – Ибупрофен, Индометацин, Финалгель, Найз, Доларен.

При очень сильных болях применяют инъекции глюкокортикостероидов прямо в сустав (препаратов на основе гормонов коры надпочечников: Гидрокортизон, Преднизолон).
Дополнительные назначения:
- для защиты хряща от дальнейшего разрушения – хондропротекторы – Терафлекс, Структум, Дона в таблетках.
- чтобы предотвратить изъязвления и деформации суставных концов пателлофеморального сочленения, в сустав делают уколы «жидких протезов» (хондропротекторов в форме инъекций): Остенила, Синвиска.

2. Физиотерапевтические процедуры
Для лечения пателлофеморального синдрома используют:
- Ультразвуковую терапию – воздействие ультразвуковыми волнами для нормализации кровотока в тканях и улучшения их питания.
- Гальванические токи – воздействие постоянным электрическим током для снятия воспаления и улучшения кровотока в тканях.
- Лечебные грязи (курорты Евпатории, Саки).
- Лечебные ванны (йодобромные, скипидарные, грязевые, с морской солью).
 Процедура ультразвуковой терапии коленного сустава
Процедура ультразвуковой терапии коленного сустава
Процедуры помогают:
- избавиться от болевого синдрома;
- улучшить кровообращение, чтобы позволить хрящевой ткани получать большее количество питательных веществ.
3. Диета
| Полезные для суставов продукты | Запрещенные продукты – приводят к повышению массы тела |
|---|---|
Бульоны на костях | Жирное мясо и рыба |
Холодец | Мучное |
Желе | Сладкое |
Фастфуд |
Эффективный народный метод лечения
Известное народное средство, укрепляющее колени, – отвар конского каштана.
Рецепт приготовления: возьмите 100 г растения и залейте 1 л водки. Настаивайте 21 день. Растирайте сустав 2 раза в день.
Длительность курса – 2–4 недели. Можно повторить после перерыва в 4 недели.
Видео (на английском, без звука):
Профилактика
Чтобы колени не начали болеть, соблюдайте простые рекомендации:
- поддерживайте массу тела в пределах нормы;
- перед тренировками правильно разминайте ноги, в том числе и коленный сустав;
- не бегайте по твердой поверхности (асфальту), используйте для этого специальные дорожки или грунтовку;
- при беге или длительных пеших прогулках носите кроссовки с хорошо амортизирующими подошвами;
- носите ортопедические стельки, если у вас плоскостопие;
- вовремя начните заместительную терапию при климаксе;
- сразу же начинайте лечить колено при травмах.
Первоисточники информации, научные материалы по теме
- Пателлофеморальный остеоартрит. Кенес Р. Акильжанов, Марат А. Жанаспаев.
https://cyberleninka.ru/article/n/patellofemoralnyy-osteoartrit-vazhnaya-podgruppa-osteoartrita-kolennogo-sustava - Современные тенденции в лечении пателлофеморального артроза. Ф. М. Саид и соавт.
https://medvestnik.stgmu.ru/files/articles/795.pdf - Диагностика остеоартроза коленного сустава. Учебное пособие. Р. П. Матвеев, С. В. Брагина.
https://oa.lib.nsmu.ru/files/docs/201512281715.pdf - Коленный сустав: повреждения и болевые синдромы. Руководство по диагностике и лечению повреждений и некоторых заболеваний коленного сустава. Гиршин С. Г., Лазишвили Г. Д., 2007.
- Этиопатогенетические основы развития пателлофеморального артроза. Ф. М. Саид и соавт.
https://kazanmedjournal.ru/kazanmedj/article/download/8419/6789 - Травматология и ортопедия. Под ред. Корнилова Н.В., 2011.
Загрузка…
Источник
Определение заболевания
Пателлофеморальный артроз коленного сустава не рассматривается как самостоятельное заболевание и относится к числу синдромов со своей симптоматикой. Его возникновение обозначает начальную стадию развития артроза и не характеризуется серьезными деформациями костей и хрящевой ткани.
Отклонения от нормы, как правило, обнаруживаются при наружном осмотре и прощупывании. Между тем, сильные боли пациент ощущает во время физической активности.
Пателлофеморальный (бедренно-надколенниковый) сустав подвергается большей нагрузке, чем все остальные в теле человека. Из-за этого надколенник может сместиться, а боль возникнет в результате разрушения хрящевой ткани, которая выстилает его изнутри.
Как правило, выделяют три возможных степени развития болезни:
- Легкая степень является результатом перенапряжением и излишней нагрузки на суставы. Не характеризуется серьезными деструктивными изменениями тканей.
- Средняя – развивается в результате отсутствия лечения легкой стадии или травматического повреждения колена. В этом случае возможно формирование необратимых процессов разрушения.
- Во время прогрессирование третей степени феморопателлярного артроза происходит истончение хряща без возможности полного восстановления функциональности.
Синдром может носить как временный, так и хронический характер. Первый тип нарушения возникает как следствие единичной перегрузки, второй – как результат смещения надколенника.
Основной причиной возникновения патологии выделяют смещение кости. Данное явление может быть следствием не только чрезмерных нагрузок, но и других нарушений:
- Смещения оси сустава;
- Травмы колена (наиболее опасно в данном случае возникновение трещины);
- Мышечного дисбаланса, слабости мышц (частое явление при параличе);
- Хондроматоза;
- Ревматоидного артрита, возникшего на фоне развития инфекционного заболевания;
- Остеохондроза;
- Врожденные аномалии и пороки развития костной и хрящевой ткани;
- Артрита, спровоцированного инфекционными заболеваниями;
- Суставной дисплазии.
Повысить вероятность формирования отклонения способны следующие провоцирующие факторы:
Патология наиболее характерна для людей пожилого возраста и спортсменов.
Наиболее ярко выраженным признаком поражения являет болевой синдром, усиливающийся при нагрузках на нижние конечности.
Симптом имеет следующую специфику:
- Локализуется в передней области колена;
- Усиливается при сгибании и выпрямлении ног, ходьбе и беге, вставании со стула;
- Может иметь кратковременный или постоянный характер.
Сопровождающие боль симптомы:
- Характерные щелки и хруст во время физической активности;
- Болезненная отечности в области коленного сустава;
- Скованность движений;
- Дрожание конечностей;
- Самопроизвольное сгибание и разгибание ног;
- Дискомфорт во время сидения;
- Во время ходьбы и бега больной начинает прихрамывать и испытывать неприятные ощущения.
Диагностика
Важным методом в диагностике отклонения является анамнез и сбор сведений из истории болезни, а также внешний осмотр колена. Однако данной информации для правильной постановки диагноза обычно бывает недостаточно.
Поэтому врач назначает следующие процедуры:
- Рентгенографию (для визуализации костей и тканей сустава на предмет наличия деструктивных изменений);
компьютерная томография (используется как дополнение к рентгену в случае недостаточной эффективности последнего); - Магнитно-резонансная томография (позволяет провести визуализацию и обследование близлежащих мягких тканей);
- Артроскопию (в этом случае производится прокол сустава и визуализация надколенника изнутри для получения сведений о состоянии хряща).
Указанные процедуры, применяемые в комплексе, позволяют поставить точный диагноз. При обнаружении пателлофеморального артроза коленного сустава лечение будет назначено исходя из причин его формирования и степени прогрессирования.
Методы лечения
Для лечения синдрома применяется несколько техник терапии. Как правило, они назначаются в комплексе.
Применяются следующие группы лекарственных препаратов для принятия внутрь:
- Противовоспалительные (Ибупрофен, Диклофенак, Кетопрофен, Индометацин);
- Стимулирующие регенерацию тканей (Хондроитин, Дона, Терафлекс);
- Анальгетики.
Мази и гели для наружного использования:
- Для эластичности мышц (Випросал, Вольтарен, Диклак);
- Для улучшения кровоснабжения (Никофлекс, Финалгель).
Кроме указанных средств с успехом используются растирки Димексидом и Бишофитом. Также возможно применение компрессов.
Внутрисуставные инъекции применяются для снятия боли. Наиболее эффективны: Кеналог, Гидрокортизон.
Физиотерапия
Физиолечение применяется при любой степени прогрессирования артроза пателлофеморального сочленения коленного сустава.
Наиболее эффективные методы терапии:
- Лазерное лечение с применением инфракрасного и ультрафиолетового излучения;
- Воздействие магнитным излучением;
- Применение ультразвука для стимуляции биологических и химических процессов в коленном суставе;
- Тепловое воздействие с применением ванн и парафиновых обертываний;
- Электрофорез;
- Криотерапия жидким азотом и воздействием низких температур.
При легких степенях синдрома эффективно применение лечебной физкультуры, составляемой лечащим врачом, использование медикаментов и ношение компрессионных повязок. Серьезная деформация и разрушение хряща при пателлофеморальном артрозе коленного сустава 3 степени в запущенной форме требует хирургического воздействия.
Операция предполагает использование одного из методов:
- Удаление поврежденного хряща и протезирование искусственным титановым суставом колена;
- Латеральный релиз. В данном случае производится рассечение связок для проведения процедуры возвращения исходного положения надколенника и хряща.
В период реабилитации пациенту назначают полный покой и применение восстанавливающих медикаментов, согревающих ванн, растирок и мазей.
Народные средства
В качестве дополнительной и поддерживающей терапии возможно применение рецептов народной медицины:
- Нагреть две столовые ложки растительного масла и втереть в пораженный участок. Курс лечения состоит из пяти процедур.
- Смочить спиртом лист репейника, предварительно размяв для выделения сока, приложить к болезненной области и закрыть сверху пищевой пленкой. Наложить повязку из теплой ткани. Рекомендуется делать компресс перед сном.
- Две столовые ложки мокрицы залить половиной стакана водки и настоять в течение трех суток в прохладном месте, защищенном от солнца. Применять состав для растирок несколько раз в сутки.
- Сто граммов овсяных хлопьев залить стаканом кипятка и потомить в течение десяти минут на слабом огне. Нанести кашицу на больной сустав и замотать пленкой. Рекомендуется выполнять процедуру на ночь.
Артроз коленного сустава 1 степени возможно устранить при помощи лечения домашними средствами. Однако перед применением важно проконсультироваться с врачом.
Для того, чтобы улучшить общее состояние пациента и не допустить формирования артроза, рекомендуется воспользоваться следующими рекомендациями:
- Избегать ношения неудобной обуви. Рекомендуется приобретать исключительно качественную обувь или ортопедические стельки.
- Отслеживать состояние массы тела. Лишние килограммы способны давать серьезную нагрузку на суставы.
- Правильно распределять нагрузку. Рекомендация относится как к выполнению физических упражнений, так и к трудовой деятельности.
- Ежедневно проводить разминку мышц и суставов.
- Придерживаться здоровой диеты, включающей овощи, фрукты, крупы. Полезно вводить в рацион желе и мармелад, студни, холодец.
При возникновении устойчивого болевого синдрома в области суставов важно сразу обратиться к врачу для получения полноценной схемы терапии и предупреждения осложнений в виде деструктивных изменений тканей.
Заключение
Появление пателлофеморального синдрома говорит о начале прогрессирования деструктивных процессов в хрящевой ткани коленного сустава. Для того, чтобы не допустить серьезных осложнений, требующих радикальных методов лечения, необходимо своевременно обратиться в медицинское учреждение за квалифицированной помощь.
Кроме того, важно уменьшить нагрузку на суставы и вести здоровый образ жизни. Симптоматика и лечение пателлофеморального артроза коленного сустава Ссылка на основную публикацию
При чем надколенник?
В переводе с латинского языка patella – это надколенник. Это кость в верхней части колена. Верхняя ее часть имеет неправильную форму, напоминающую треугольник, а нижняя – угол, чуть более 90 градусов. Эта добавочная кость располагается в толще сухожилия. Его функция двоична. Во-первых, надколенник увеличивает силу бедренных мышц (простой принцип рычажной биомеханики).
Во-вторых, эта кость фактически увеличивает площадь коленного сустава, тем самым помогая функционировать этому сочленению. Именно ее повреждение или воспаление приводит к пателлофеморальному артрозу. Иногда можно услышать и другие названия этого заболевания – феморопателлярный артроз. Никакой принципиальной разницы между этими названиями одного и того же диагноза нет.
Причины
Вообще, врачи склонны считать это заболевание предвестником артроза коленного сочленения, а иногда его так и пишут – остеоартроз коленного сустава 1 степени (гонартроз). Чаще всего больные обращаются к врачу с болью в колене. Что же может стать причиной такого состояния:
- Перегрузки. Поскольку основой заболевания является истирание внутрисуставного хряща, то совершенно очевидно, что получить подобные перегрузки можно только при постоянном задействовании этого сочленения. В первую очередь это касается спортсменов. Неслучайно феморопателлярный артроз называют болезнью бегунов («колено бегуна»). Страдают колени и тех, кто часто и подолгу стоит, находясь в одном положении.
- Сбои в эндокринной системе. От работы гормональной системы зависит функционирование многих органов. При сниженном синтезе гормонов наблюдается уменьшение выработки коллагена и других компонентов, необходимых для эластичности суставных связок.
- Возрастные изменения в соединительной и хрящевой ткани. Качество всех тканей в организме с возрастом ухудшается, а регенеративные процессы – замедляются. Особенно сильно это заметно на примере соединительной и хрящевой ткани. Даже небольшая нагрузка сейчас должна сопровождаться более длительным периодом отдыха, чем раньше.
- Неправильно подобранная обувь. Как обувь может повлиять на работу кости в области колена? Если обувная пара подобрана неправильно, то человек инстинктивно меняет походку. Нагрузка распределяется неправильно, что ведет к истиранию определенных участков скелета не только в нижних конечностях, но и в позвоночнике.
- Травма колена. Даже давняя травма коленного сочленения может привести к развитию воспалительного процесса в этой зоне.
- Врожденные аномалии строения колена. Нарушенная анатомия коленного сочленения может быть как приобретенной, так и врожденной. Последние случаи очень редки, и о них люди обычно узнают уже в первый год жизни ребенка, а иногда и еще в утробе.
- Лишний вес. Тучного человека можно сравнить со спортсменом, который постоянно в течение суток переносит груз. У полных людей нередко проявляются симптомы артроза разных суставов.
- Инфекции. Они распространяются с кровотоком и могут ударить практически в любой орган или систему. Нередко их источником становятся хрящи и соединительная ткань сочленений.
- Мышечная дистрофия. Она как может быть связана с отсутствием нагрузки (лежащий больной), так и являться врожденным состоянием.
Баскетболисты, танцоры, бегуны – это неполный перечень тех спортсменов, которые находятся в группе риска по заболеванию пателлофеморальным артрозом колена
- Избыточный вес;
- Неудобная или некачественная спортивная обувь;
- Чрезмерные и неправильно распределенные нагрузки на нижние конечности;
- Повреждение крестообразных связок;
- Нарушение гормонального фона, эндокринные болезни;
- Менопауза.
Симптомы и стадии
Пациент может заподозрить этот диагноз у себя при следующих симптомах: хруст, пощелкивание в колене, прихрамывание без видимой причины, отечность в верхней части колена, покраснение, боль. Именно боль считается явным признаком того, что у человека имеется пателлярный артроз.
В зависимости от того, какая интенсивность этого состояния, можно выделить следующие стадии заболевания:
- 1 степень. Клинические проявления пока очень малы. Болезненность почти не проявляется. При пателлофеморальном артрозе 1 степени человек может испытывать чувство усталости ног, в особенности в области колена, а снижение активности не дает ощущение восстановления тканей сустава.
- 2 степень. Пателлофеморальный артроз коленного сустава 2 степени отличается усилением болезненности. Появляется она после тренировок, длительной ходьбы или иной нагрузки на ноги. В состоянии покоя эти ощущения исчезают.
- 3 степень. Периодические боли, которые сейчас появляются намного чаще, обусловлены происходящими дистрофическими изменениями внутри сочленения. Это можно увидеть и на рентгеновском снимке (сужение просвета между костями). Стабильная двигательная функция при пателлофеморальном артрозе 3 степени становится недоступной.
Диагностика
Как лечить артроз колена
Пациента в обязательном порядке направляют на рентгенографию, сдачу анализа крови и забор синовиальной жидкости (если есть явный отек в верхней части колена).
Рентген не только подтвердит дегенеративные процессы, но и укажет их степень. В анализе крови главными показателями будут лейкоциты и СОЭ (скорость оседания эритроцитов). Они повышаются при воспалительных процессах в организме.
Пункция синовиальной жидкости нужна для того, чтобы определить ее состав и выявить конкретного патогена. КТ и МРТ назначают только в сложных случаях, когда врач сомневается в диагнозе или понимает, что происходящие в колене процессы могут быть куда серьезнее, чем дистрофические изменения или воспаление.
На компьютерную и магнитно-резонансную томографию направляют пациентов, у которых имеется отягощенная клиническая картина. При смежных заболеваниях (псориазе в области колена) также нелишним будет направить пациента на полное исследование этой зоны
Источник