Патогенез деформирующего артроза коленного сустава
Деформирующий артроз коленного сустава приносит немало страданий и часто приводит к потере трудоспособности.
Вы ощущаете постоянные боли в коленных суставах, не может двигаться как раньше, значительно нарушается качество вашей жизни. В большинстве случаев причина этого – деформирующий артроз коленного сустава.
Что такое деформирующий артроз коленного сустава?
Деформирующий артроз коленного сустава или деформирующий гонартроз – это необратимое дегенеративно-дистрофическое поражение коленного сустава с хроническим течением, для которого характерны боли различной интенсивности, нарушение функциональной способности и изменение нормальной конфигурации органа.
Интересно! Женский пол страдает чаще деформирующим артрозом коленного сустава, чем мужской. К заболеванию более склонны женщины с избыточным весом в возрасте старше 40 лет.
Причины развития деформирующего артроза коленного сустава

- Травмы коленного сустава, а именно: переломы, подвывихи и вывихи коленных менисков. Травмирование коленного сустава является основной причиной деформирующего гонартроза у молодых лиц. Сначала развивается посттравматический гонартроз, который переходит в деформирующий гонартроз.
- Неадекватная физическая нагрузка подразумевает неправильно подобранный комплекс спортивных занятий, особенно в пожилом возрасте, или неправильное выполнение упражнений (с рывками, неправильно зафиксированной стопой и т.д.).
- Избыточная масса тела и ожирение. Коленные суставы рассчитаны на средний вес тела человека – 70-80 кг, а все что выше составляет дополнительную нагрузку на сустав.
- Наследственная предрасположенность.
- Слабость связочного аппарата коленного сустава приводит к гипермобильности коленных суставов, которая ведет за собой микротравмы костной и хрящевой тканей, связок, что грозит развитием деформирующего артроза коленного сустава.
- Заболевания опорно-двигательного аппарата (ревматоидный артрит, псориатический артрит, реактивный артрит коленных суставов).
- Врожденная патология опорно-двигательного аппарата (дисплазия соединительной ткани, аномалия развития коленного сустава).
- Нарушение обмена веществ в организме, особенно кальция и фосфора.
- Заболевания эндокринной системы (сахарный диабет, тиреотоксикоз).
- Систематическое переохлаждение нижних конечностей.
- Эмоциональное перенапряжение и стрессы.
На основании вышеописанных факторов возникновения деформирующего артроза коленных суставов можно сформировать группы риска:
- спортсмены;
- лица старше 40 лет;
- лица с избыточной массой тела или ожирением;
- лица с травмами коленных суставов в анамнезе;
- женщины во время климактерического периода;
- лица, близкие родственники которых болеют деформирующим артрозом суставов;
- лица с хронической венозной недостаточностью.
Механизм развития (патогенез) деформирующего артроза коленного сустава
В основе патогенеза деформирующего артроза коленного сустава лежит нарушение питания хрящевой ткани сустава. Нормальное питание тканей сустава обеспечивается во время его движений.
 Хрящевая ткань коленного сустава по своему строению напоминает губку, то есть имеет поры, заполненные синовиальной жидкостью.
Хрящевая ткань коленного сустава по своему строению напоминает губку, то есть имеет поры, заполненные синовиальной жидкостью.
Во время движения хрящ сдавливается и выжимает из себя синовиальную жидкость, впитывая ее опять, только уже с питательными веществами.
Под воздействием вышеописанных факторов подвижность сустава нарушается.
Вследствие этого питание хрящевой ткани ухудшается и запускается прогрессирующий дегенеративный процесс, который может привести к полной потере функций.
В патогенезе деформирующего артроза коленного сустава можно выделить такие этапы:
- Дегидратация хрящевой ткани коленного сустава.
- Истончение и высыхание синовиальных оболочек коленного сустава.
- Появление микротрещин на суставных поверхностях.
- Локальное разрушение хрящевой ткани коленного сустава, что приводит к сужению суставной щели.
- Полное разрушение суставных поверхностей бедренной и большой берцовой костей.
- Гипертрофия костной ткани эпифизов бедренной и большой берцовой костей.
- Дисфункция коленного сустава, его вывихи или подвывихи, переломы костей.
Клиническая картина деформирующего артроза коленного сустава
Для деформирующего артроза коленного сустава характерны следующие симптомы:
-
 Боли в коленном суставе. Боли могут возникать во время движений (ходьба, бег, активные физические нагрузки). В процессе прогрессирования заболевания боли становятся более интенсивными и приобретают постоянный характер.
Боли в коленном суставе. Боли могут возникать во время движений (ходьба, бег, активные физические нагрузки). В процессе прогрессирования заболевания боли становятся более интенсивными и приобретают постоянный характер. - Изменение нормальной конфигурации коленного сустава. На начальных этапах заболевания коленный сустав немного опухает, но со временем появляется его деформация.
- Кисты Бейкера. Поражение суставных поверхностей в коленном суставе приводит к активной выработке синовиальной жидкости (компенсаторный механизм). Большое количество этой жидкости не помещается в суставной полости, и тогда начинают образовываться кисты Бейкера – плотные эластичные кисты на задней поверхности коленного сустава. Больной может прощупать их самостоятельно, когда нога разогнута в коленном суставе.
- Хруст и/или щелчки во время сгибания и разгибания коленного сустава, которые сопровождаются болевыми ощущениями и объясняются «разболтанностью» связок коленного сустава.
- Уменьшение объема активных и пассивных движений в коленном суставе характерно для поздних стадий заболевания.
В клиническом течении деформирующего артроза коленного сустава различают три степени (стадии):
- Деформирующий артроз коленного сустава 1 степени (стадии). Сустав внешне выглядит вполне здоровым – кожные покровы над коленным суставом неизмененные, температура сустава не повышенная, отсутствует отек тканей. Боли беспокоят больного только во время активных движений в суставе, ходьбе или беге, и проходят после отдыха. А также для первой степени заболевания характерны «стартовые» боли после длительного обездвиживания сустава (ночной сон, отдых), которые исчезают после расхаживания. По задней поверхности коленного сустава могут наблюдаться кисты Бейкера. При первой степени деформирующего артроза коленного сустава на рентгенограмме можно увидеть только сужение суставной щели.
- Деформирующий артроз коленного сустава 2 степени (стадии). На этой стадии симптомы стают более выраженными и постоянными. Боли усиливаются или возникают во время незначительных физических нагрузок. Больные слышат хруст или щелчки в коленном суставе при сгибании и разгибании. Нарушается подвижность коленного сустава – становится все труднее его сгибать. На рентгенограмме пораженного коленного сустава определяются: значительное сужение суставной щели, остеофиты (костные разрастания), изменение конфигурации сустава.
- Деформирующий артроз коленного сустава 3 степени (стадии). Боли обретают постоянный характер, их интенсивность нарастает. Больные не могут ходить, спать, работать. Коленный сустав деформирован. Иногда возникает блокирование сустава (заклинивание). Нарушается не только работоспособность больного, но и ухудшается качество жизни. Для деформирующего гонартроза третьей степени характерны такие изменения на рентгенограмме: суставная щель значительно сужена или отсутствует совсем, визуализуются множественные остеофиты, деформация сустава.
Диагностика деформирующего артроза коленного сустава

Опрос и осмотр больного позволяют заподозрить деформирующий артроз коленного сустава, но для подтверждения диагноза требуются дополнительные методы диагностики, такие как рентгенография суставов, артроскопия, пункция коленного сустава для забора синовиальной жидкости и ее исследование.
В общем и биохимическом анализах крови может быть ускорено оседание эритроцитов до 25 мм/час, очень редко присущи маркеры воспаления – С-реактивный протеин, серомукоид и другие.
Методы лечения деформирующего артроза коленного сустава
Лечение деформирующего артроза коленного сустава направлено на купирование болевого синдрома, ликвидацию воспалительного процесса, возобновление подвижности и нормальной конфигурации коленного сустава, улучшение кровообращения и питания в пораженном суставе, укрепление мышечного аппарата нижних конечностей.
Важно! Лечить данную патологию можно консервативными и оперативными методами. Выбор терапии зависит от степени поражения коленного сустава и функциональных нарушений.
Консервативное лечение данной болезни заключается в применении следующих методов:
- медикаментозная терапия;
- лечебная физкультура;
- физиотерапевтические методы;
- лечение массажем;
- мануальная терапия;
- иглорефлексотерапия;
- использование специальных ортопедических приспособлений.
Медикаментозное лечение деформирующего артроза коленного сустава – это использование таких групп медицинских препаратов:
-
 Нестероидные противовоспалительные препараты – это основное лечение деформирующего артроза коленных суставов, которые снимают воспаление и болевой синдром. Эти препараты могут применяться в виде таблеток и уколов при артрозе (Нимесулид, Мелоксикам, Диклофенак), а также в виде мазей, гелей, кремов, пластырей (Вольтарен, Диклак-гель, Дип Релиф крем, Эмульгель, Олфен).
Нестероидные противовоспалительные препараты – это основное лечение деформирующего артроза коленных суставов, которые снимают воспаление и болевой синдром. Эти препараты могут применяться в виде таблеток и уколов при артрозе (Нимесулид, Мелоксикам, Диклофенак), а также в виде мазей, гелей, кремов, пластырей (Вольтарен, Диклак-гель, Дип Релиф крем, Эмульгель, Олфен). - Хондропротекторы при артрозе – препараты, которые имеют в своем составе компоненты хрящевой ткани (хондроитинсульфат и глюкозамин). Самые эффективные представители данной группы – Терафлекс, Структум, Алфлутоп, Артрон.
- Миорелаксанты применяются при гонартрозе для расслабления спазмированных мышц. Широко назначаются такие миорелаксанты, как Баклофен и Мидокалм.
- Стероидные гормональные средства используются при деформирующем гонартрозе 2-3 степени. Сегодня самым эффективным стероидным препаратом считается Амбене, который содержит в своем составе как гормон (Дексаметазон), так и нестероидный противовоспалительный препарат (Фенилбутазон) и вводиться внутримышечно.
- Раздражающие и отвлекающие средства для местного применения – Апизартрон, Финалгон, Гевкамен и другие.
- Средства, которые улучшают микроциркуляцию в пораженном участке – Трентал, Никотиновая кислота, Пентоксифилин.
- Витамины и минералы – Кальций-Д3 Никомед.
- Препараты для внутрисуставного введения, такие как Гидрокортизон, Дипроспан, Кеналог, Целестон и другие. Эти препараты вводятся не чаще двух раз в неделю в индивидуально подобранных дозах, потому что они могут вызвать остеопороз и слабость связочного аппарата. Также внутрисуставно можно вводить Гиалуровую кислоту, которая обладает обезболивающим, противовоспалительным и протекторным свойствами.
- Новокаиновые блокады назначаются при выраженных болях в коленном суставе.
Лечебная физкультура (ЛФК) при деформирующем артрозе коленного сустава применяется для укрепления мышц нижних конечностей и для улучшения подвижности коленного сустава.
С этой целью выполняются различные комплексы упражнений, которые содержат динамические и статические нагрузки.
Важно! ЛФК можно выполнять после снятия острых симптомов.
Физиотерапевтические методы лечения деформирующего гонартроза относятся к восстанавливающим методам. С этой целью широко применяются такие физиопроцедуры:
- лазеротерапия;
- электрофорез с новокаином, кальцием, Бишофитом;
- магнитотерапия;
- бальнеотерапия;
- лечение низкими температурами (криотерапия);
- фонофорез с Гидрокортизоном и др.
Массаж и мануальная терапия предполагают ручное дозированное воздействие на пораженный сустав и мышцы нижних конечностей для их укрепления и снятия спазма, стабилизации коленного сустава.
 В последние время деформирующий артроз коленного сустава начали лечить ортопедическими приспособлениями – наколенниками, которые фиксируют коленный сустав и дополнительно укрепляют его, чем обеспечивают физиологическую стабильность.
В последние время деформирующий артроз коленного сустава начали лечить ортопедическими приспособлениями – наколенниками, которые фиксируют коленный сустав и дополнительно укрепляют его, чем обеспечивают физиологическую стабильность.
Оперативное лечение проводится при третьей степени деформирующего гонартроза, а также при неэффективности консервативной терапии.
Применяются два вида операций – замена сустава на искусственный и постановка мембраны.
Лечение народными методами деформирующего артроза коленного сустава может применяться только как дополнительная терапия.
Помогут избавиться от боли и снять воспаление компрессы с раствором соды или уксуса, прикладывания к коленному суставу листьев лопуха, листьев березы, меда, молотого хрена или лука.
Важно! Если вы заподозрили у себя симптомы деформирующего артроза коленного сустава, то вы можете обратиться за помощью к таким специалистам: врачу-ортопеду, врачу-ревматологу или врачу-артрологу.
К сожалению, деформирующий артроз коленного сустава является необратимым заболеванием и полностью вылечить его невозможно.
Правильно подобранное лечение может остановить прогрессирование дегенеративно-дистрофических процессов, что позволит улучшить состояние больного, его работоспособность и качество жизни.
Источник
Артрозу
коленного сустава (гонартрозу) принадлежит
ведущее место в группе артрозных
поражений суставов конечностей. На
первый план при гонартрозе выступает
дегенеративно-дистрофический процесс
в гиалиновом хряще, покрывающем мыщелки
бедренной и большеберцовой костей (рис.
1.3.).
Рис.
1.3. Гонартроз коленного сустава.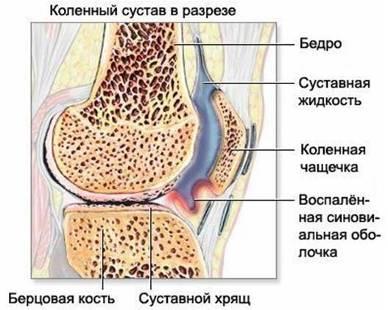
Начинается
патологический процесс с нарушения
кровообращения в мелких костных сосудах,
вслед за которыми происходят изменения
в хрящевом покрове сустава. Начальные
изменения развиваются на молекулярном
уровне в хрящевой ткани, а итогом их
постепенно становятся заметные изменения
гиалинового хряща: он местами мутнеет,
истончается, расслаивается и даёт
трещины в разных направлениях. Наконец,
патологический процесс может завершиться
полным исчезновением хряща на большем
или меньшем протяжении, обнажением
подлежащей кости. Последняя реагирует
на гибель хрящевого покрытия уплотнением
(склерозом) субхондральной зоны,
избыточным разрастанием кости по
периферии (так называемые «шипы»),
деформацией и осевым искривлением ноги;
отсюда идёт полное название заболевания
– деформирующий артроз [].
Артроз
коленного сустава можно разделить на
первичный и вторичный. Этиология и
патогенез первичных артрозов полностью
не выяснены. Первичный артроз коленного
сустава развивается в процессе обычной
жизнедеятельности человека. Среди
этиологических факторов, способствующих
развитию местных проявлений болезни,
первое место занимает статическая
нагрузка, превышающая возможности
сустава и механическая микротравматизация.
С возрастом наступают изменения сосудов
синовиальной оболочки. Важная роль
отводится также некоторым эндокринным
расстройствам, особенно увеличению
активности соматотропного гормона
гипофиза, снижению функции щитовидной
и половых желез.
Страдают
люди пожилого возраста, женщины чаще,
чем мужчины. К развитию артроза коленного
сустава особенно расположены люди с
повышенной массой тела, ожирением. При
ожирении происходит не только увеличение
механической нагрузки на суставы нижних
конечностей, но и отмечается общее
воздействие метаболических нарушений
на функцию опорно-двигательного аппарата.
Кроме того, не исключается значение
инфекционных, аллергических и токсических
факторов. Отмечена определенная роль
патологии вен голени в развитии артрозов
коленных суставов. Имеются также данные,
указывающие на роль наследственности
в этиологии остеоартрозов [].
Продолжительная
микротравматизация, как и физическая
нагрузка, прежде всего, вызывает изменения
в связочном аппарате, суставной капсуле
и других околосуставных мягких тканях,
а затем в синовиальной оболочке, что
приводит к образованию неполноценной
синовиальной жидкости. Изменение
физико-химического состава синовиальной
жидкости является основной причиной
нарушения нормального состояния хрящевой
ткани.
Вторичный
артроз коленного сустава имеет в своей
основе травму коленного сустава
(внутрисуставной перелом бедра и
большеберцовой кости, разрыв связок,
повреждение менисков, гемартороз) или
перенесённое заболевание (артрит
различной этиологии, хондроматоз
суставов, «суставная мышь» и др.).
Одними из наиболее частых причин
вторичного артроза. являются травмы
суставов, а также различные аномалии
развития суставов и образующих их
костей: врожденная дисплазия тазобедренных
суставов, варусное (О-образное) или
вальгусное (Х-образное) отклонение оси
голени по отношению к оси бедра, дефекты
развития или положения надколенника
(дисплазия, высокое стояние и др.), стоп
(короткая или длинная первая плюсневая
кость, полая или плоская стопа) и др.
Вторичный
артроз может быть следствием хроничеких
заболеваний суставов различной этиологии
(ревматоидный артрит (артрит артроз),
пирофосфатная артропатия и др.), деформаций
суставных концов костей (аваскулярные
некрозы костей, Педжета болезнь, болезнь
Гоше и др.) или системных метаболических
заболеваний, при которых преимущественно
страдает хрящевая ткань (охроноз).
Известен также эндемический артроз
(Кашина-Бека болезнь и др.), наблюдающийся
в определенных местностях и обусловленный
региональными особенностями минерального
состава пищевых продуктов и воды. Такие
факторы, как избыточная масса тела,
длительная повышенная физическая
нагрузка на суставы (занятия некоторыми
видами спорта, определенные профессии),
нарушения кровообращения в области
суставов (варикозное расширение вен)
сами по себе не вызывают артроза, но
способствуют его развитию у лиц с
генетической предрасположенностью или
заболеваниями опорно-двигательного
аппарата. Эти факторы называют факторами
риска развития артроза [].
Своевременное
адекватное лечение перечисленных
процессов может препятствовать
возникновению и развитию гонартроза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
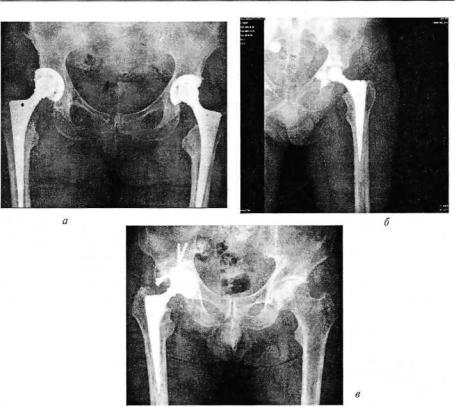
Рис. 192. Рентгенограммы тазобедренных суставов. Различные способы фиксации эндопротезов:
бесцементный (о); с использованием костного цемента (й); комбинированный ( в )
удаления дренажных трубок. После их удаления больные ходят с помощью костылей. Обращают внимание на правильное положение ноги с целью профилактики вывихов головки бедра. При эндопротезировании с цементной фиксацией больные начинают ходить с тростью через 6—8 нед, при бесцеметной фиксации этот срок увеличивают до 3 мес.
Деформирующий артроз коленного сустава (гонартроз) может быть первичным и вторичным. Первичные артрозы развиваются без видимых причин, вторичные — после ревматоидного артрита, переломов, внутрисуставных повреждений хряща, менисков, крестообразных связок, внутрисуставных тел, отсе какдце го остеохондроза, травматичных внутрисуставных операций^щоСпалительных заболеваний
Больных беспокоит -‘боль при вставании и начале ходьбы, которая постепенно проходит и появляется к концу рабочего дня. На более поздних стадиях заболевания боль при ходьбе становится постоянной.
496
Глава 17. ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
При пальпации определяют болезненность по ходу суставной щели и умеренное ограничение подвижности в суставе. У женщин с возрастом развивается варусная деформация коленных суставов, что способствует дальнейшему прогрессированию артроза. При ревматоидном артрите чаще развивается вальгусная деформация. Артрозы коленного сустава нередко осложняются синовитом. При этом определяют увеличенный верхний заворот и баллотирование надколенника. При исследовании синовиальной жидкости устанавливают умеренное увеличение белка и вязкости жидкости (при ревматоидном артрите вязкость снижена).
Рентгенологическими проявлениями артроза коленных суставов являются заострения межмыщелкового возвышения, незначительное разрастание костной ткани верхушки надколенника и мыщелков бедренной и большеберцовой костей. Изолированные деформирующие изменения в области наружного мыщелка большеберцовой кости наблюдают при кисте наружного мыщелка. По мере прогрессирования заболевания происходит постепенное разрушение хряща, а также внутренних мыщелков с образованием варусной или вальгусной деформации.
Консервативное лечение. В начальных стадиях назначают лечение, направленное на разгрузку суставов, снятие болевого синдрома, улучшение кровоснабжения и трофики хряща, снятие мышечного спазма.
В качестве хондропротекторов используют большое количество препаратов, имеющих различный механизм действия. Наиболее часто применяют структум, румалон, циль.
Для устранения болевого синдрома назначают бутадион, реопирин, бруфен, вольтарен, а также препараты группы индометацина. Целесообразно использовать мази на основе нестероидных противовоспалительных препаратов.
Применяют физиотерапевтические процедуры (парафиновые аппликации, диатермия, фонофорез гидрокортизона), массаж, бальнеологическое лечение (грязь, серные и радоновые ванны).
I Наиболее эффективно устраняет боль и улучшает функцию внутрисуставное введение гормональных препаратов (дипроспан и др.). Такое лечение имеет временный эффект, нередко приводит к разрушению х^яща и прогрессированию заболевания.
Оперативное лечение. Применяют различные варианты лечебных остеотомий у лиц молодого возраста с преимущественным поражением внутренних или наружных отделов. Оперативное вмешательство направлено на перераспределение нагрузки и разгрузку пораженного отдела сустава путем исправления оси конечности с созданием гиперкоррекции 3—5°. Применяют высокую остеотомию большеберцовой кости или надмыщелковую остеотомию бедренной. Остеотомию большеберцовой кости выполняют при деформации проксимального отдела в пределах 10—12°. При большей деформации проводят надмыщелковую остеотомию бедренной кости (шарнирную или клиновидную). Ось конечности восстанавливают одномоментно либо постепенно по методике Илизарова. Одномыщелковое эндопротезирование коленного сустава применяют при гонартрозе с варусной установкой голени не более
497
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
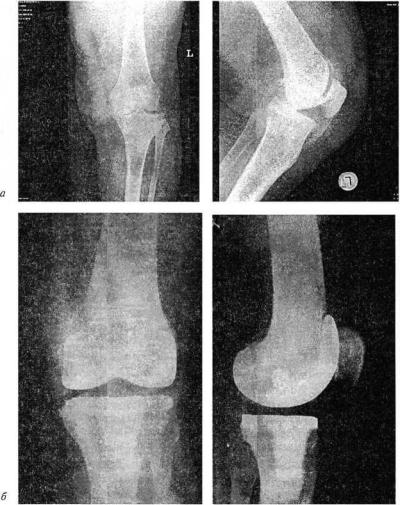
Рис. 193. Рентгенограммы коленного сустава:
вальгусная деформация на почве ревматоидного артрита (о); положение костей после эндопротезирования сустава (б)
10° при сохраненном связочном аппарате, отсутствии изменений в бед- ренно-надколенниковом сочленении и наружном отделе коленного сустава.
Для лечения деформирующего артроза коленного сустава с поражением всех отделов применяют эндопротезирование коленного сустава. Существует несколько разновидностей эндопротезов коленного сустава. Основное отличие заключается в способе фиксации (цементная или бесцементная), использовании подвижной ротационной платформы на плато большеберцовой кости и механизма, ограничивающего передне-заднюю подвижность при отсутствии задней крестообразной связ
498
Глава 17. ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
ки. Целью операции является устранение болевого синдрома, восстановление оси конечности и амплитуды движений при условии сохранения баланса мягких тканей в области коленного сустава (рис. 193).
ДЕФОРМИРУЮЩИЙ АРТРОЗ ГОЛЕНОСТОПНОГО
И ДРУГИХ СУСТАВОВ
Деформирующий артроз голеностопного сустава развивается после внутрисуставных переломов большеберцовой кости и лодыжек. Другими причинами дегенеративно-дистрофического поражения сустава являются ревматоидный и инфекционный артрит. Клинический признак заболевания
— боль при ходьбе, позже присоединяется ограничение движений в суставе. На рентгенограммах в I стадии артроза выявляют усиление субхондрального склероза, во II — сужение суставной щели и клювовидные разрастания. В III стадии эти явления нарастают, появляются дистрофические кистозные полости. Начальные стадии артроза лечат консервативно. При усилении боли и ограничении движений выполняют артродез голеностопного сустава.
Деформирующий артроз плечевого сустава встречается значительно реже коленного и тазобедренного. Консервативное лечение включает комплекс физиотерапевтических процедур, введение противовоспалительных препаратов. У пожилых больных выполняют эндопротезирование при сохранении болевого синдрома, у молодых пациентов с тяжелым посттравматическим артрозом — артродез плечевого сустава.
Деформирующий артроз локтевого сустава сопровождается болью и ограничением движений, что вызывает значительное нарушение функции руки. Как правило, боль возникает в крайних положениях сгибания и разгибания, а на поздних стадиях — при любых движениях. Консервативное лечение мало эффективно. Проводят оперативное вмешательство, включающее удаление остеофитов локтевого и венечного отростков, а также локтевой ямки. Эта операция эффективна на ранних стадиях заболевания. На поздних стадиях выполняют артропластическую резекцию с последующей разработкой движений при помощи шарнирных компрессионно-дистракционных аппаратов либо тотальное эндопротезирование.
ВРОЖДЕННАЯ ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА
Врожденная дисплазия тазобедренного сустава включает в себя ацетабулярную дисплазию, подвывих и вывих головки бедренной кости. У новорожденных с истинным врожденным вывихом бедра головка бедренной кости легко вправляется и вывихивается из вертлужной впадины. У детей старшего возраста головка остается в положении вывиха, что со временем приводит к развитию вторичных изменений.
Частота врожденной дисплазии составляет 1 случай на 1000 родов. Левый тазобедренный сустав чаще подвергается дисплазии, чем правый, а двустороннее поражение встречается чаще, чем одностороннее.
499
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Предрасполагающими факторами к развитию врожденного вывиха бедра являются первые роды, женский пол и ягодичное предлежание плода. Существует несколько теорий, объясняющих развитие врожденного вывиха бедра. Наибольшее распространение получили механическая теория, нестабильность сустава (избыточная подвижность) из-за перерастяжения капсулы в связи с гормональным дисбалансом, первичная ацетабулярная дисплазия, генетическая предрасположенность к вывиху. Ягодичное предлежание плода с избыточным сгибанием в суставе легко приводит к вывиху бедра. Чаще вывихи встречаются у тех народностей, которые плотно пеленают младенцев в положении разгибания ног в течение длительного времени.
Эффективность лечения зависит от сроков его начала. Поэтому особое значение имеет ранняя диагностика заболевания. Клинические проявления заболевания изменяются с возрастом. У новорожденных ведущее значение имеет клиническая диагностика и ультразвуковое обследование тазобедренных суставов. Обследование включает проведение тестов Ortolani и нагрузку по оси по методике Barlow. В положении лежа при релаксации мышц выполняют плавное отведение и приведение бедра с целью определения дислокации или вправления головки бедра (тест Ortolani). Надавливанием по оси в положении приведения бедра (тест Barlow) выявляют дислокацию бедра кзади. В ряде случаев вывих бедра наступает спустя несколько месяцев после рождения. В этом случае клиническими признаками вывиха являются асимметрия кожных складок, укорочение ножки и ограничение отведения бедра. Рентгенологическими признаками дисплазии тазобедренного сустава являются уменьшение центрального угла Виберга и прерывистость линии Шентона.
Лечение врожденной дисплазии тазобедренного сустава зависит от степени дисплазии и возраста больного. При выборе методов лечения выделяют 5 возрастных групп: 1) новорожденные (до 6 мес); 2) младенцы (от 6 до 18 мес); 3) дети в возрасте от 18 до 36 мес; 4) дети в возрасте от 3 до 8 лет; 5) подростки — старше 8 лет.
У новорожденных с положительными тестами Ortolani или Barlow стабилизируют сустав путем применения шины Pavlik, хорошие результаты лечения могут быть достигнуты у 85—95%. Применение шины Pavlik у младенцев менее эффективно. Поэтому после 6 мес жизни применяют закрытое или открытое вправление вывиха. У детей в возрасте 18—36 мес оперативное вправление вывиха дополняют межвертельной разгибательно-варизирующей остеотомией бедренной кости. При ацетабулярной дисплазии производят надвертлужную ацетабулопластику. Оперативное лечение невправленного вывиха головки бедра у детей в возрасте от 3 до 8 лет представляет сложную задачу, т. к. нередко сопровождается развитием асептического некроза головки бедренной кости. Тем не менее для устранения вывиха применяют открытое вправление с одновременным выполнением укорачивающей остеотомии бедренной кости. При ацетабулярной дисплазии без вывиха головки бедра выполняют различные варианты надвертлужной ацетабулопластики, остеотомии таза, создание костных навесов. Эти операции направлены на увеличение покрытия головки бедра и стабилизацию
500
Источник