Почему при ревматоидном артрите болит горло
Изменения гортани при ревматоидном артрите
Гортань — сложный анатомический орган, структура и функция которого зависят от состояния ее хрящевого скелета, мышц, слизистой оболочки, перстчерпаловидных суставов. Многие системные заболевания могут сопровождаться поражением гортани и трахеи, приводя к развитию стеноза дыхательных путей и/или нарушениям голосообразования.
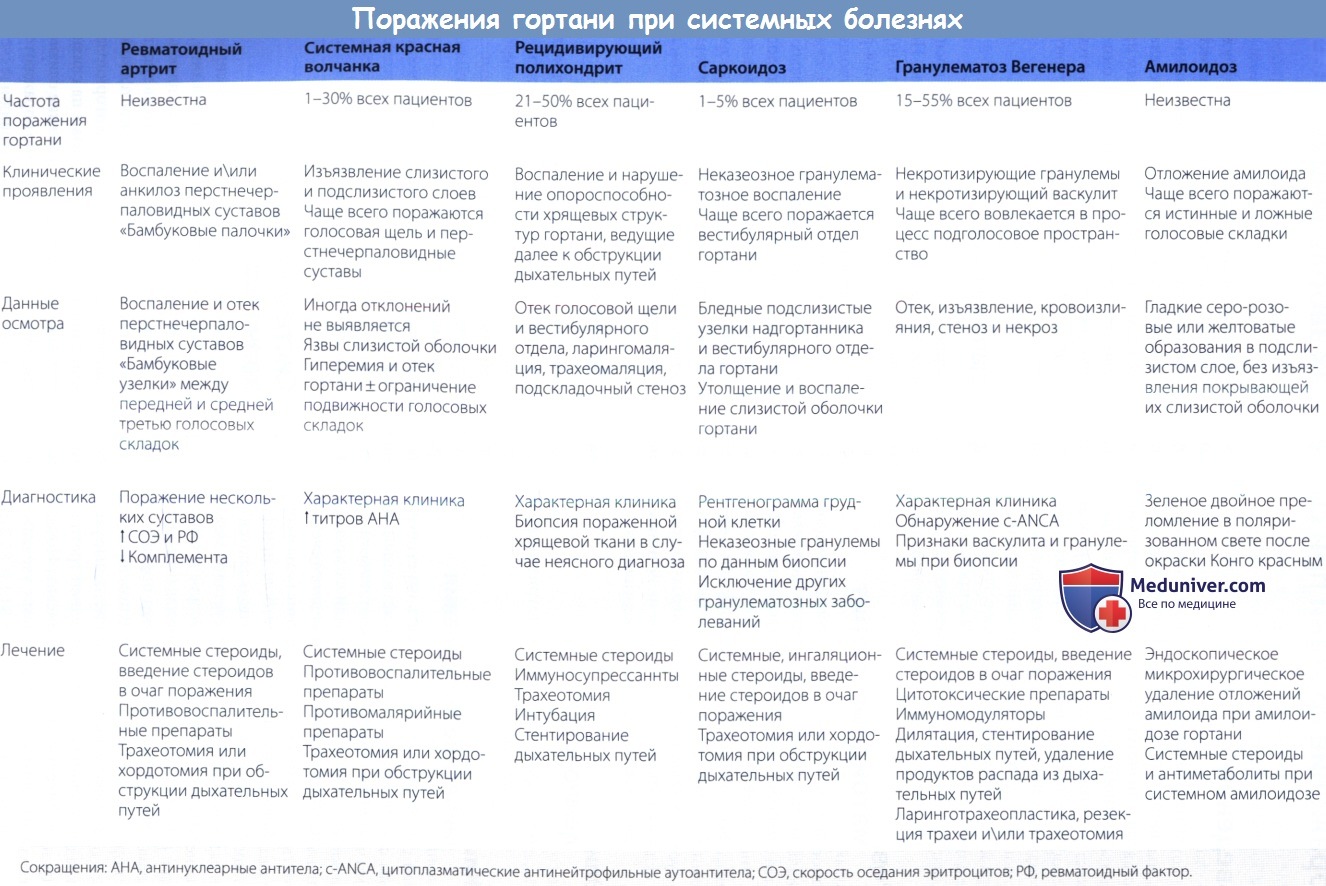
В этой статье будут рассмотрены ревматоидный артрит, системная красная волчанка, рецидивирующий полихондрит, саркоидоз, гранулематоз Вегенера и амилоидоз. В таблице ниже представлены данные о частоте встречаемости, клинических проявлениях, диагностике и лечении данных заболеваний.
Ревматоидный артрит представляет собой хроническое аутоиммунное воспалительное заболевание, поражающее синовиальные оболочки с деструктивными изменениями костей и суставов. Заболевание имеет системный характер и множество внесуставных проявлений (серозит, васкулит, образование узелков). Со стороны гортани заболевание проявляется артритом перстнечерпаловидного сустава, образованием узелков на истинных голосовых складках, и, редко, отложением амилоида.
а) Эпидемиология. Поражение гортани при ревматоидном артрите встречается часто, но точных данных нет.
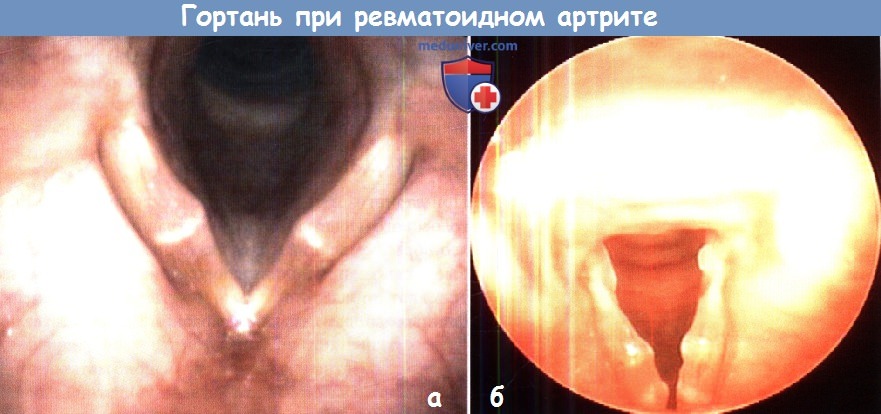
а — «Сочленения» в бамбуковых узелках на истинных голосовых связках при ревматоидном артрите.
б — Отдельные узелки на голосовых складках при ревматоидном артрите.
б) Симптомы и клиника поражения гортани при ревматоидном артрите. Воспалительный процесс может поражать перстнечерпаловидный сустав, который является истинным синовиальным суставом, образованным суставными поверхностями черпаловидных и перстневидного хрящей. Симптомы воспаления перстнечерпаловидного сустава неспецифичны.
К ним относится ощущение кома в горле, охриплость, боль в горле при глотании, боль при фонации или кашле. Охриплость и стридор появляются на поздних стадиях заболевания. Анкилоз суставов может привести к развитию стеноза гортани. Острое и хроническое течение может быть полностью бессимптомным.
Также при ревматоидном артрите может поражаться мембранозная часть голосовых складок. В подслизистом слое могут образовываться желтоватые кистозные узелки, чаще всего на границе передней и средней трети голосовой складки. Впервые они были описаны Hosacko в 1993 году, назвавшим их «бамбуковыми узелками» из-за сходства со стеблем бамбука.
За прошедшее время были описаны случаи обнаружения голосовых складок по типу бамбуковых узелков и при других системных заболеваниях. Чаще всего пациентов беспокоит дисфония. Чаще всего узелки встречаются у пациентов с серопозитивным ревматоидным артритом. В отличие от обычных узелков или кист, они часто рецидивируют. Отложения амилоида встречаются редко, но были описаны как при ревматоидном артрите, так и при других системных заболеваниях.
в) Данные осмотра. В острый период при осмотре определяются воспаленные, отечные перстнечерпаловидные суставы. Истинные голосовые складки могут быть нормальными, либо слегка отечны. Бамбуковые узелки встречаются редко.
На поздних стадиях заболевания отмечается утолщение слизистой оболочки черпаловидных хрящей, сужение просвета голосовой щели, провисание голосовых складок при фонации, ограничение подвижности голосовых складок различной выраженности. Диагноз ставится на основе клинических данных и результатов лабораторных исследований (повышение СОЭ и уровня ревматоидного фактора, снижение уровня комплемента, наличие маркеров аутоиммунного воспаления).
г) Лечение поражений гортани при ревматоидном артрите. Консервативное лечение включает в себя кортикостероиды и другие противовоспалительные препараты. К хирургическому лечению относится инъекция стероидов в перстнечерпаловидные суставы или голосовые складки. При обструкции дыхательных путей выполняется трахеостомия или хордэктомия.
Результаты микрохирургического удаления бамбуковых узелков противоречивы. Из-за имеющегося воспалительного процесса их удаление может привести к выраженному рубцеванию и еще большему ухудшению качества голоса.
— Также рекомендуем «Изменения гортани при системной красной волчанке (СКВ)»
Оглавление темы «Болезни гортани»:
- Причины, диагностика и лечение нарушения голоса (дисфонии)
- Причины, признаки и диагностика ларингита
- Лекарства для лечения ларингита и операция
- Изменения гортани при ревматоидном артрите
- Изменения гортани при системной красной волчанке (СКВ)
- Изменения гортани при полихондрите
- Изменения гортани при саркоидозе
- Изменения гортани при гранулематозе Вегенера
- Изменения гортани при амилоидозе
- Причины, признаки и диагностика паралича и фиксации голосовой складки
Источник
Артрит боль в гортани что это
Ком в горле при остеохондрозе шейного отдела: причины и лечение

Многие годы пытаетесь вылечить СУСТАВЫ?

Механизм развития


Симптомы и диагностика
Основные симптомы проявляются следующим образом:
К клинической картине кома в горле из-за остеохондроза шеи присоединяются также другие признаки поражения позвоночника:


Большое значение в снятии кома в горле при остеохондрозе шеи имеет физиотерапия:

Упражнения при шейном остеохондрозе назначаются только по рекомендации врача и должны проводиться при наблюдении специалиста.

Несколько базовых упражнений для шеи включают следующие:
Возможные патологии
Простудные заболевания
Описание
При простуде происходит поражение горла инфекцией, бактериями, начинается воспалительный процесс.
Дополнительные симптомы
Чихание, насморк, слезоточение, головная боль, вялость, температура тела повышена.
Острые респираторные заболевания
Характер и локализация боли
Симптомы – те же, что и при простуде.
Дополнительные симптомы
Также может наблюдаться покраснение горла.
Лечение
Диагностируется заболевание по симптомам, лечение терапевтом назначается в зависимости от тяжести течения заболевания.
Вирусные, грибковые, инфекционные болезни
Дополнительные симптомы
Жжение в горле, температура.
Воспаление лимфатических узлов
Дополнительные симптомы
В основном дополнительных симптомов нет, но может наблюдаться повышение температуры тела.
Характер и локализация боли
Аллергия не всегда вызывает боль в горле, чаще всего – першение, сухой или мокрый кашель.
Онкологические болезни
Характер и локализация боли
Интенсивная, нарастающая боль локализуется в одном месте или по всему горлу.
Дополнительные симптомы
Кашель, боль в ухе, потеря веса, ощущение того, что в шее находится инородное тело.
Патологии внутренних органов
Дополнительные симптомы
Зуд, жжение, нарушение глотания.
Диффузные изменения щитовидной железы
Воспаления, отечности тканей в результате механического повреждения гортани
Характер и локализация боли
Боль является интенсивной, она доставляет неудобства, горло увеличивается.
Болезнь гайморовых пазух
Дополнительные симптомы
Затянувшийся насморк, озноб, повышенная температура, отек щеки.
Прочие ЛОР болезни
Характер и локализация боли
Боль в глотке при острых болезнях интенсивная, локализована в пораженных участках.
Патологии позвоночника
Описание
Остеохондроз шейный может показывать себя болью в горле.
Дополнительные симптомы
Ком в горле, невроз, напряженность мышц глотки.
Лимфаденит
Характер и локализация боли
Болит сам лимфоузел.
Дополнительные симптомы
Увеличение больного органа, повышение температуры.
Другие причины
Дополнительные симптомы
Температура, набухание лимфоузлов.
Причины болей с разных сторон шеи
В каком случае немедленно к врачу?
Первая помощь, как снять боль?

Причины появления

- травмы хряща, причем от глубоких порезов до мелких царапин (например, повреждение в области уха может вызвать хондрит ушной раковины);
- наличие фурункулов, экзем и прочих воспалительных процессов;
- ожоги и обморожения;
- бесконтрольное применение медикаментов;
- осложнения при таких заболеваниях, как сахарный диабет, бронхиальная астма, туберкулез, ревматоидный артрит и др.;
- укусы пчел, ос и прочих насекомых;
- некачественное проведение косметических процедур;
- отсутствие личной гигиены.
Виды и симптомы
В медицине различают несколько видов заболевания, разделяющихся по степени тяжести:
Симптомы болезни зависят от участка поражения:
Способы лечения
- анализ крови;
- рентген;
- ларингоскопия;
- риноскопия;
- биопсия хряща;
- МРТ.

Однако использование домашних рецептов необходимо согласовать с лечащим врачом.
Хирургическое вмешательство предусматривает удаление пораженной хрящевой ткани во время операции.
Чтобы не произошло рецидива, необходимо придерживаться простых правил во время реабилитационного периода.
Почему после ангины болят суставы — осложнения при остром и хроническом тонзиллите

Чем опасен тонзиллит
Осложнения на суставы при остром и хроническом тонзиллите
Ревматизм возникает вследствие следующих причин:
Обостряется ревматизм в холодное время года. В летний период симптомы болезни могут не проявляться.
Чаще артрит затрагивает кисти рук, колено, локоть и стопы.
Причины и симптомы ревматизма у детей и взрослых
Причины ревматической патологии у ребенка и у взрослого одинаковы. К ним относятся:
- Возраст от 7 до 15 лет.
- Женский пол.
Признаки ревматизма
Ревматизм проявляется следующими симптомами:
Осложнения на суставы после ангины у детей имеет следующие особенности:
 Симптоматика исчезает без лечения через 3 недели.
Симптоматика исчезает без лечения через 3 недели.
Признаки артрита
На то, что развилось такое осложнение ревматизма, как артрит, укажут следующие симптомы:
Диагностика суставных осложнений тонзиллита
Лечение суставов после ангины
Так как рассматриваемый патологический процесс имеет хроническое течение, то он протекает с обострениями и ремиссиями.
Медикаментозное лечение
Для устранения воспалительного процесса в суставной области применяются лекарственные препараты следующих групп:
Такая диета должна соблюдаться в течение всего периода атаки и в течение недели после ее прекращения.
Физиотерапия и массаж
При уменьшении активности процесса пациенту может быть назначена физиотерапия и лечебный массаж.
Физиотерапевтическое лечение может проводиться как в поликлинике, так и в санатории.
В качестве физиотерапевтического лечения назначают следующие процедуры:
Профилактика осложнений на суставы после ангины
Профилактика осложнений на суставы после ангины включает следующие мероприятия:
Заключение
Основные причины возникновения артроза в горле. Его симптомы и лечение

Учитывая причину возникновения, врачи выделили такие виды артроза:
Болезнь проявляется по-разному. Все зависит от вида патологии:
Причины возникновения

Артроз возникает на фоне несоответствия между такими факторами:
- величина давления на суставы;
- выносливость суставов.
Развитию артроза способствуют факторы двух видов.
Факторы, которые непосредственно провоцируют травмирование суставного хряща:
Как разрушается хрящевая ткань

Поражение суставов шеи

На развитие болезни указывают такие симптомы:
- нарушении в движении шеи;
- ком в горле;
- напряженность мышц глотки;
- дискомфорт, болезненное глотание.
Иногда врачи рекомендуют использовать мази с раздражающим действием:
Поражение суставов около уха

Возникает данная патология вследствие:
На развитие артроза височно-нижнечелюстного сочленения указывают нижеуказанные симптомы:
- хирург-стоматолог;
- стоматоневролог;
- ревматолог.
Поражение суставов щиколотки

Артроз голеностопа возникает по таким причинам:
Артрозы суставов стопы специалисты разделяют на 3 стадии:
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

Причины появления

Виды и симптомы
В медицине различают несколько видов заболевания, разделяющихся по степени тяжести:
- Серозный хондрит возникает при поражении хрящевых тканей. Чаще всего он протекает в легкой форме, но при отсутствии своевременного лечения способен трансформироваться в гнойный тип.
- Гнойный хондрит имеет широкий очаг поражения, захватывая весь хрящик. В запущенных случаях возникает риск серьезной деформации пораженного органа.
Симптомы болезни зависят от участка поражения:
Способы лечения
- анализ крови;
- рентген;
- ларингоскопия;
- риноскопия;
- биопсия хряща;
- МРТ.

Однако использование домашних рецептов необходимо согласовать с лечащим врачом.
Хирургическое вмешательство предусматривает удаление пораженной хрящевой ткани во время операции.
Чтобы не произошло рецидива, необходимо придерживаться простых правил во время реабилитационного периода.
- Во-первых, не допускать травмирования ребер, колен, носовой перегородки, ушной раковины и гортани.
- Во-вторых, после лечения принимать только те медикаменты, которые назначил врач.
Когда болит височно-нижнечелюстной сустав
Что это за артрит такой?
Строение внчс
Описываемый сустав в своём роде уникален, причём по нескольким критериям. Не зря его определить бывает так сложно.
Образуют его две кости:
Причины болезни
Сегодня выделяют несколько типов артритов височно-нижнечелюстного сустава по их причине:
В тоже время возможна иррадиация болей в соседние части организма. Наиболее частые мишени такой иррадиации:
- язык;
- затылок;
- висок на стороне поражения;
- ухо на стороне поражения.
Однако возможны и другие направления иррадиации боли.
Ограничение движений
Другие признаки артрита
Воспаление височно-нижнечелюстного сустава даёт типичные проявления воспаления. А именно:
Если артрит стал гнойным, то возникают и соответствующие гнойному воспалению симптомы:
Диагностика
Рентгенография
Компьютерная томография
Ультразвуковая диагностика
Магнитно-резонансная томография
Лечение должно быть направлено как на симптомы болезни, так и на её основную причину.
Боль в гортани: причины, лечение и профилактика
Симптоматика может проявляться как из-за внешних, так и из-за внутренних факторов или серьезных патологий.
Этиология [причины]
Если гортань болит при нажатии, то такие неприятные ощущения могут возникать при наличии следующих факторов:
Симптоматика
Боли в гортани могут сопровождаться общими и специфическими симптомами. К общим симптомам можно отнести:
- чихание;
- жжение;
- отравление;
- интоксикация;
- покашливание;
- повышенное потоотделение;
- увеличение шейных лимфатических узлов.
При наличии в анамнезе патологий пищеварительных органов, возникнут дополнительные симптомы:
- расстройство стула;
- газообразование;
- болевые ощущения в желудке.
Боли в горле при туберкулезе легких сопровождаются следующей клинической картиной:
- возникает лающий кашель, во время которого выделяется мокрота;
- во время кашля выделяется кровь;
- голос становится сиплым.
Врачи и диагностика
Вместе с клиническими исследованиями могут быть назначены следующие виды аппаратных обследований:
- фарингоскопия;
- рентген грудной клетки;
- ларингоскопия;
- МРТ;
- рентген шейного отдела;
- компьютерная томография.
Медикаментозное лечение включает в себя использование следующих видов аптечных препаратов:
Вместе с медикаментозной терапией лечащим врачом могут назначаться физиопроцедуры:
- электрофорез;
- лечение ультразвуком;
- облучение ультрафиолетом;
- грязелечение;
- лазеротерапия.
- тонзиллотомия;
- лазерная операция;
- хордэктомия.
Народные средства
Профилактика
Список литературы
При написании статьи врач-стоматолог использовал следующие материалы:
Источник
Ревматоидный артрит (РА) одна из самых таинственных и древних болезней. Следы ревматоидного артрита обнаружены на остатках скелетов индейцев в Теннесси, США, датируемых 4500 годом до нашей эры.
РА принадлежит к классу аутоиммунных заболеваний – когда организм, вместо того, чтобы уничтожать естественных врагов (болезнетворные микробы, опухолевые клетки и т.д.), вдруг ополчается против собственных здоровых тканей и принимается их разрушать. При ревматоидном артрите страдают соединительные ткани суставов. Также могут воспаляться околосуставные ткани – связки и мышцы.
Вирус-невидимка
Несмотря на все успехи современной науки, причины ревматоидного артрита до сих пор не установлены. Некоторые исследователи считают, что развитие этого заболевания провоцируется неким вирусом, который исчезает к моменту появления заболевания. p>
Болезнь играет в прятки
Как и большинство аутоиммунных заболеваний, ревматоидный артрит идет «волнами», чередуя периоды обострения и ремиссии. Даже при тяжелых формах боль может уменьшиться или вовсе исчезнуть на длительный срок, даже на несколько лет. Иногда больным начинает казаться, что они совершенно исцелились. Увы. К сожалению, это не так. Ревматодидный артрит – хроническое заболевание, и в настоящее время излечить его полностью невозможно. Если кто-нибудь обещает средство, которое избавит вас от ревматоидного артрита, можете быть уверены, что перед вами обманщик.
Факторы риска
В России ревматоидным артритом, по различным данным, болеет от 1 до 2% населения. Чаще болеют люди после 30 лет. При этом женщин среди больных в 5 раз больше, чем мужчин.
- Наследственная предрасположенность.
- Инфекция (примерно в 50% случаев ревматоидному артриту предшествовало ОРЗ, грипп, ангина, другие инфекционные заболевания).
- Реактивный или инфекционный артрит.
- Сильное переохлаждение.
- Эмоциональный стресс (развод, смерть близких, экзменационная сессия)
- Некоторые черты характера: высокая степень ответственности, тревожность, склонность к депрессиям (такие люди предрасположены к психологическим травмам, что ведет к снижению иммунитета).
Симптомы
- Пястно-фаланговые суставы («костяшки») указательного и среднего пальцев рук воспаляются, припухают, становятся болезненными.
- Воспаляются и припухают лучезапястные суставы.
- Одновременно с воспалением суставов рук, как правило, поражаются и мелкие суставы стоп.
- Боль у основания пальцев ног.
- Воспаление симметричное (в подавляющем большинстве случаев поражаются те же суставы на обеих руках, те же суставы на обеих ногах).
- Боли усиливаются ближе к утру и до полудня очень интенсивны.
- Боль спадает после полудня и возобновляется около 3-4 часов ночи.
- Утренняя скованность, ощущение затекшего тела.
- Чувство слабости.
- Ухудшение сна и аппетита.
- Повышение температуры до 37,2-38°С.
- Лихорадка.
- Потеря веса.
Если у вас появились хотя бы некоторые из этих симптомов, немедленно обратитесь к врачу. Чем раньше начать лечение ревматоидного артрита, тем больше шансов сохранить функции суставов и продолжить активную жизнь.
Диагноз
Существует несколько способов диагностировать ревматоидный артрит:
- Анализ на ревматоидный фактор (РФ, Rheumatoid factor, RF). Ревматоидным фактором называются особые белки, аутоантитела к иммуноглобулинам класса G (IgG). Эти белки нападают на «родные» для организма иммуноглобулины класса G, потому что те видоизменились под влиянием вируса или других воздействий. При ревматоидном артрите показатель РФ повышен. Однако при ювенильном ревматоидном артрите (встречается у детей и подростков) РФ часто бывает отрицательным, а у пожилых людей повышение РФ может определяться без клинических проявлений ревматоидного артрита. Поэтому один этот анализ не позволяет однозначно поставить диагноз. Он должен быть подтвержден другими клиническими и лабораторными исследованиями.
- Рентгенологическое исследование на ранней стадии заболевания может не показывать изменений. В дальнейшем на снимках становятся видны типичные для ревматоидного артрита изменения суставов.
- Артроцентез – пункция суставов. С помощью шприца берется проба суставной жидкости, которую затем исследуют. Артроцентез используют также в лечебных целях – чтобы удалить избыток жидкости при воспалении или ввести в сустав лекарственные препараты.
Протекание и результат
Ревматоидный артрит – не та болезнь, на которую можно не обращать внимания. По мере развития болезни к поражению суставов добавляются различные нарушения в работе внутренних органов. Может произойти ревматоидное поражение легких, сердца, печени, почек, кишечника, сосудов. Поэтому так важно начать терапию уже на ранней стадии заболевания.
Лекарственные препараты и лечение
Первую помощь оказывают противовоспалительные или быстродействующие препараты: нестероидные противовоспалительные препараты (НПВП) и гормоны (кортикостероиды).
1) НПВП: ацетилсалициловая кислота (аспирин), флексен, диклофенак, индометацин, пироксикам, бруфен и др. Они снимают боль и облегчают жизнь больного. Подбираются врачом индивидуально для каждого больного методом «проб и ошибок», поскольку для разных больных эффективны различные препараты.
- Действуют только в период их применения. К сожалению, длительный прием вызывает побочные эффекты. Чаще всего плохо влияют на желудок. Поэтому больным, у которых был гастрит или язва, НПВП назначают с осторожностью.
- Чтобы защитить слизистую оболочку желудка, врач может назначить гастропротекторы: мизопростол и препараты группы ранитидина. Если вы принимаете НПВП, помните, что их следует принимать после еды.
- В настоящее время разработана новая группа НПВП – селективные противовоспалительные средства (например, «Мовалис»). Они могут применяться более длительно. Риск развития побочных эффектов у них существенно снижен.
2) Кортикостеродные гормоны (преднизолон, метилпред, гидрокортизон и т. д.) уменьшают боль, утреннюю скованность, слабость и лихорадку. Их назначают в виде таблеток или инъекций, иногда вводят непосредственно в сустав.
- При длительном применении также имеют сильные побочные эффекты: повышение массы тела, ухудшение иммунитета, гипертония, разрушение костей.
- Короткие (до 10 дней) курсы стероидов практически не вызывают побочных эффектов.
- Важно помнить, что при длительном приеме (2 недели и больше) их отмену можно производить только постепенно и только под наблюдением врача.
Наружно для уменьшения боли и воспаления может применятьсядимексид. Его наносят на суставы в виде аппликаций. Улучшение отмечается после 6-7 дней и становится более выраженным после двух недель применения.
Болезнь-модифицирующие или базисные препараты – воздействуют на основу, «базис» болезни. Вызывают ремиссию и предотвращают разрушение суставов. Они не являются противовоспалительными и болеутоляющими. Не дают быстрого эффекта, рассчитаны на длительное применение. Результаты обычно начинают появляться через месяц после начала приема.
Чаще всего используют препараты пяти групп:
- Соли золота (кризанол, ауранофин) приносят существенное облегчение примерно 70% больных. Однако в последнее время их стали применять реже из-за побочных эффектов: кожная сыпь, воспаление слизистой рта, угнетение кроветворения, повреждение почек.
- Антималярийные средства (делагил и плаквенил). В прошлом ими лечили малярию (тропическую лихорадку). Но в 20-м веке ревматологи заметили, что при очень длительном применении делагил и плаквенил замедляют ревматоидный процесс. Увы, и здесь не обходится без побочных эффектов. Возможно расстройство желудка, кожная сыпь, мышечная слабость и нарушение зрения. Если вы принимаете Плаквенил, вам необходимо регулярно проходить обследование у офтальмолога.
- Д-пеницилламин (купренил) назначают, когда золототерапия не помогает или вызывает побочные эффекты. Но Д-пеницилламин тоже весьма токсичен. Осложнения могут проявляться кожной сыпью, расстройствами желудка и кишечника, воспалением почек, желтухой, возникающей из-за застоя желчи, а также изменением состава крови. Поэтому в случае применения Д-пеницилламина больной в первое время регулярно сдает анализы крови и мочи. Осложнения проявляются в первые два месяца применения лекарства, но при отмене препараты исчезают. Д-пеницилламин противопоказан беременным и пациентам с заболеваниями заболевания крови и почек.
- Сульфасалазин (антимикробный препарат) переносится лучше, чем препараты золота и Д-пеницилламин. Побочные эффекты (расстройство желудка и кожная сыпь) развиваются только у 10-20% больных. Это «долгоиграющий» препарат, улучшение состояния наблюдается обычно после трех месяцев его применения.
- Иммуносупрессоры. Это – «подарок» онкологов, которые применяют эти лекарства (метотрексант, азатиоприн, циклофосфан, хлорбутин, лейкеран) для подавления иммунной системы и торможения деления клеток, раковых в том числе. В ревматологии их используют в значительно меньших (в 3-10 раз) дозах, чем в онкологии, что уменьшает риск побочных эффектов. Однако у 15-20% больных все же наблюдается расстройство желудка и нарушения мочеиспускания. После отмены препарата осложнения проходят. Улучшения самочувствия можно ожидать в течение месяца после назначения препарата.
Ревматоидный артрит – не только загадочная, но и капризная болезнь, требующая «подхода». Разным больным помогают разные лекарства; на то, чтобы правильно подобрать их, иногда уходит довольно длительное время. Бывает, что через несколько месяцев после приема приходится менять препарат и снова ждать результатов. Если вы проходите лечение, проявляйте терпение. Не прекращайте прием лекарств, не посоветовавшись с врачом.
Помимо медикаментозного лечения используется:
- Лазерная терапия. Оказывает мягкий противовоспалительный эффект. Применяется как отдельный метод лечения и в сочетании с базисной терапией. Облучают не суставы, как можно было бы ждать, а локтевую вену. Излучение воздействует на кровь, циркулирующую внутри организма. В результате нормализуется иммунитет, улучшается кровоснабжение органов и тканей, уменьшается любое воспаление и подавляются очаги инфекции. Назначают 15-20 процедур через день. Лучшие результаты дает при мягкой форме заболевания. При тяжелых формах малоэффективна.
- Криотерапия (лечение местным замораживанием) – дорогостоящий, но эффективный метод лечения. Улучшение наблюдается у 60-70% пациентов. Не имеет противопоказаний. Применяется как в острой, так и в хронической фазе ревматоидного артрита.
- Массаж. Проводится в период ремиссии.
- Лечебная физкультура. Укрепляет мышцы, поддерживает подвижность суставов. Лучший вид физической нагрузки – плавание, потому что оно устраняет гравитационную нагрузку на суставы.
- Хирургическое лечение. Применяется для устранения деформаций и восстановления функции суставов. Широко применяется малоинвазивная хирургия (артроскопия). В некоторых случаях проводят полную замену разрушенного сустава протезом.
Как предотвратить ревматоидный артрит?
Если у вас в семье есть больные ревматоидным артрозом, риск заболеть им существенно повышается. Это вовсе не обязательно должно произойти, но все-таки в этом случае лучше проходить регулярные обследования.
Ревматоидный артрит может развиться и у совершенно здорового человека и перейти в острую форму в течение нескольких суток.
Средство для полного излечения пока не найдено, хотя исследования в этом направлении продолжаются. Однако своевременно начало лечения способно существенно улучшить состояние пациента, сохранить суставы и продлить активную жизнь.
Вот еще несколько советов:
- Помните, что есть связь между иммунной и психологической системой. Если вы склонны к тревожности, депрессии и/или у вас в жизни стрессовая ситуация, обратитесь за помощью к психологу.
- Поддерживайте нормальный вес.
- Регулярно выполняйте физические упражнения.
- Избегайте переохлаждения.
- Не переносите грипп и ангину на ногах, своевременно лечите инфекционные заболевания.
Источник


