Подход к лечению ревматоидного артрита
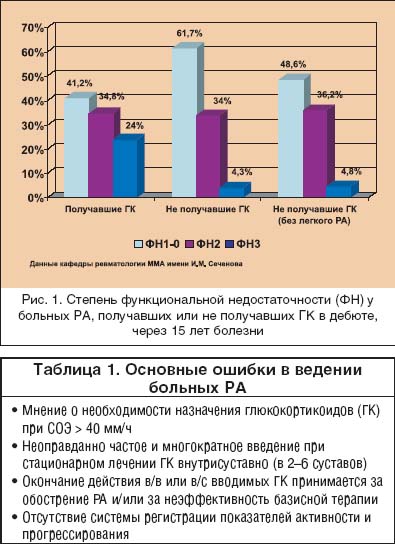
Ревматоидный артрит (РА) – одно из самых тяжелых заболеваний человека, основой которого является хронический пролиферативный синовит, поражение внутренних органов и систем (васкулит или гранулемы), с многолетним персистированием активности воспаления и постепенным разрушением структур суставов и периартикулярных тканей. В течение первых 5 лет болезни до сих пор более 40% больных РА становятся инвалидами [1]. Кроме того, многими авторами сообщается, что РА уменьшает продолжительность жизни больных в среднем на 10 лет [2,3], хотя при контролируемом многолетнем лечении она может быть сопоставима с популяцией [4,5]. РА – болезнь с неизвестной этиологией, чрезвычайно сложным многокомпонентным патогенезом, поэтому терапия его в течение многих лет осуществлялась по сути “ex juvantibus”. Еще недавно клиницисты назначали базисные противовоспалительные препараты (БПВП) только при наличии всех диагностических критериев РА, а подчас только после появления первых эрозий [6]. В настоящее время активно внедряется в практику раннее назначение (БПВП) для улучшения отдаленных исходов болезни. Кроме того, ранняя активная патогенетически обоснованная терапия РА позволяет уменьшить частоту назначения высоких доз симптоматических средств (нестероидных и стероидных противовоспалительных препаратов) и, соответственно, уменьшить частоту побочных реакций, неизбежно сопутствующих их использованию (повреждение слизистой желудочно–кишечного тракта, стероидный остеопороз, синдром Кушинга и др.). Основные ошибки в лечении больных РА представлены в таблице 1, и одной из основных ошибок в лечении больных РА является переоценка значимости симптоматической терапии глюкокортикоидами и слишком частое их использование в дозах, превышающих безопасные. Значение внедрения глюкокортикоидов в терапевтическую практику трудно переоценить. Однако назначение их без явных показаний сопряжено с развитием тяжелых осложнений и, по нашим данным, не приводит к улучшению отдаленного функционального прогноза (рис. 1).
При выборе терапевтической тактики врачи ориентируются на выраженность клинических проявлений суставного синдрома и уровень лабораторных параметров, отражающих активность воспаления (СОЭ и СРБ). К препаратам «первой линии» отнесены те БПВП, которые обладают доказанной эффективностью при РА и хорошей переносимостью [6]: метотрексат, сульфасалазин и аминохинолиновые препараты. При высокой активности РА, как правило, первым БПВП является метотрексат, при умеренной или слабой – сульфасалазин или аминохинолиновые препараты. В последние годы появились данные о высокой эффективности лефлуномида на ранней стадии РА [7]. Действительно, назначение БПВП в первые 3–5 месяцев от дебюта заболевания может улучшить отдаленный функциональный [8] и даже жизненный [5] прогноз. Большинство клиницистов уже адаптированы к раннему назначению БПВП. Наибольшие трудности для практического врача представляет дальнейшее ведение больных, то есть оценка достаточности эффекта проводимой терапии. В настоящее время широко применяются критерии, предложенные Американским колледжем ревматологов (АКР) и Европейской антиревматической лигой (EULAR) для оценки эффекта лечения больных РА [9,10], Однако не ясно, как коррелирует достижение эффекта по предложенным критериям с отдаленным исходом РА и его прогрессированием. Даже при 50–70%–м улучшением по критериям ACR у больного могут сохраняться 3–5 болезненных (БС) или припухших (ВС) сустава, отсутствовать нормализация концентрации СРБ. Является ли это не существенным для изменения терапии или врач должен менять терапевтическую тактику? Существуют данные, что начало лечения РА с комбинации БПВП имеет преимущества перед монотерапией [11].
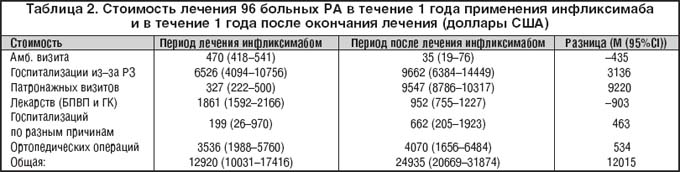
В последние годы в клиническую практику внедрен новый класс лекарственных средств для лечения РА: биологические агенты, воздействующие на основные провоспалительные медиаторы, образующиеся в синовиальной оболочке при РА. Эти препараты способны либо блокировать продуцируемые клетками синовии провоспалительные цитокины (ФНО–a, интерлейкин–1 и др.), либо блокировать клеточные рецепторы к этим цитокинам, воздействовать на ко–стимуляторные молекулы [12]. В России в настоящий момент зарегистрирован единственный препарат из группы биологических агентов – инфликсимаб. Высокая эффективность инфликсимаба при РА и других хронических артритах доказана многочисленными контролируемыми исследованиями [13,14,15]. Первый отечественный опыт применения инфликсимаба в лечении РА и других аутоиммунных заболеваний [16,17] продемонстрировал несомненные преимущества лечения этим препаратом: быстроту развития эффекта (после 1–й инфузии), выраженность клинико–лабораторного эффекта, вплоть до полного отсутствия суставного синдрома и внесуставных проявлений болезни, нормализации СОЭ, СРБ у больных с тяжелым (практически некурабельным) вариантом течения РА, сохранение эффекта при поддерживающей терапии, подавление рентгенологического прогрессирования деструкции суставов и после окончания курса лечения инфликсимабом. Однако в большинстве случаев назначение инфликсимаба планируется только при отсутствии эффекта от последовательно назначаемых БПВП, сохранении высокой активности воспалительного процесса, чем быстром прогрессировании деструкции (появлении более 4–5 новых эрозий за 12 месяцев), наличии ярких внесуставных проявлений [18]. То есть врачи рассматривают инфликсимаб как препарат «резерва». Возможно, высокая стоимость лечения биологическими агентами также повлияла на взгляд, что подобная терапия необходима в случаях отсутствия успеха лечения классическими препаратами. Хотя фармакоэкономическое исследование, проведенное в Финляндии [19] и оценившее стоимость госпитализаций больных РА, стоимость лечения базисными и симптоматическими средствами, посещений врача, проведения различных процедур и ортопедических оперативных вмешательств, показало, что лечение РА блокаторами ФНО–a обходится государству дешевле, чем классические способы лечения (табл. 2).
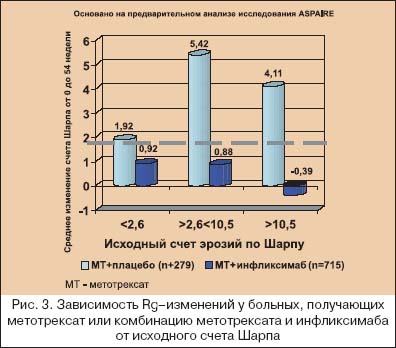
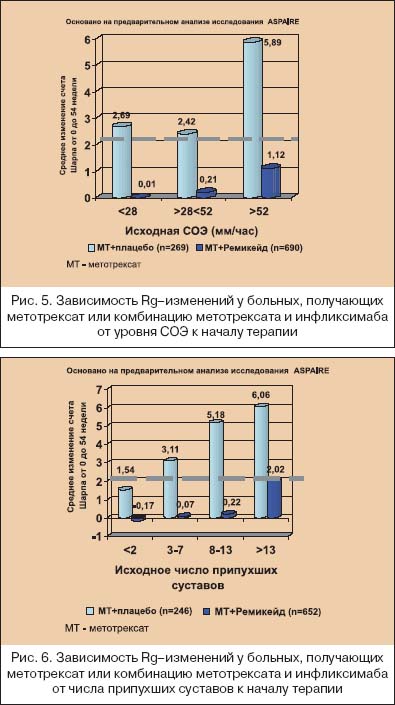
В последние годы многие исследователи склоняются к тому, что ранняя терапия РА означает не только назначение классических БПВП в первые месяцы от дебюта болезни, но и выбор максимально активно (агрессивно) воздействующих лекарственных средств на быстро пролиферирующий синовит. Как показано на рисунке 2, различные звенья патогенеза РА являются мишенями для лечебного воздействия различных групп БПВП. Видно, что максимального эффекта от «классических» БПВП следует ожидать на стадии активации иммуннокомпетентных клеток, которая практически облигатно проходит до появления клинических симптомов, а при развитии артритов в синовиальной оболочке обнаруживаются уже на ранней стадии выраженные пролиферативные процессы [20]. В этой связи становится обоснованным начало терапии РА с метотрексата и лефлуномида. Начало лечения РА с базисных средств основано не только на понимании, что ранняя болезнь не всегда легкая болезнь, но и связано с тем, что при РА отсутствуют четкие критерии прогноза течения и прогрессирования болезни. Известно, что ухудшение функционального исхода болезни четко коррелирует с исходными величинами HAQ (опросника состояния здоровья), количеством ВС, возрастом и женским полом, а более быстрое прогрессирование деструкции суставов – с увеличением количества БС и ВС, уровнем СРБ и т.д. Но до сих пор не было установлено, какая именно выраженность этих параметров должна быть критерием для коррекции терапии или предопределять изначальный выбор более активных методов лечения. Исследование ASPIRE [14] показало, как динамика деструктивного процесса в суставах зависит от исходной выраженности суставного синдрома, лабораторных воспалительных тестов и исходного количества эрозий под влиянием монотерапии метотрексатом и комбинации инфликсимаба с метотрексатом. Деструктивные изменения в мелких суставах кистей и стоп оценивали по модифицированному методу Шарпа [21], который включает в себя подсчет количества эрозий и подсчет степени сужения суставных щелей в мелких суставах кистей и стоп. Считается, что изменение общего счета Шарпа до 2,0 обозначает минимальное прогрессирование деструктивного артрита. Как видно из рисунков 3, 4, 5 и 6, комбинация инфликсимаба и метотрексата в гораздо большей степени подавляла прогрессирование при РА, чем монотерапия метотрексатом. Но особенный интерес вызывают полученные данные, что монотерапия метотрексатом подавляла прогрессирование только при исходно минимальном деструктивном артрите (счет Шарпа не более 2,6), при исходной концентрации СРБ менее чем 0,6 mg/dl, уровне СОЭ<28 мм/ч (по Westgren) и, что представляется особенно важным для клинициста – при исходном количестве припухших суставов не более 2–х, а при наличии 3–х и более припухших суставов подавление деструктивных процессов отмечено только у тех больных, которые получали комбинацию инфликсимаба и метотрексата.
Эти данные заставляют пересмотреть само понятие «агрессивная» терапия РА. Сложилось мнение, что только высокоактивные варианты РА нуждаются в быстром назначении комбинированной базисной терапии, в том числе и комбинаций с биологическими агентами, или использования высоких доз цитостатических препаратов (пульс–терапия метотрексатом или циклофосфамидом), то есть в использовании «агрессивной» терапии. Начиная с 70–х годов прошлого столетия, нами осуществлялся принцип раннего назначения БПВП, независимо от уровня исходной клинико–лабораторной активности РА, всем больным РА. Такой подход позволил добиться развития стойкой клинико–лабораторной ремиссии у 65% больных РА, которым БПВП были назначены в первые 5 месяцев от дебюта заболевания [5]. Внедрение в клиническую практику биологических агентов, специфически подавляющих медиаторы воспаления при РА, на ранних сроках болезни позволит индуцировать стойкие ремиссии болезни у большинства больных. Изучению таких возможностей инфликсимаба посвящено исследование DINORA, в котором инфликсимаб назначается в первые 2–6 недель болезни. Рассматривается даже вопрос о возможности полного излечения РА при максимально раннем начале базисной терапии с использованием инфликсимаба.
Таким образом, тактика лечения РА должна быть направлена на быстрое выявление больных с дебютом суставного синдрома, оперативное проведение диагностических мероприятий и быстрое направление этих больных к специалисту–ревматологу. Очевидно, что трагические исходы РА с полной утратой функции суставов осложнениями болезни в виде утраты функции внутренних органов из–за массивного отложения масс амилоида, асептическими некрозами головок крупных суставов, на современном этапе развития ревматологии не должны допускаться. Тем более, что клиницисты получили новый класс препаратов (биологические агенты), которые реально могут изменить течение РА.


Литература
1. Балабанова Р.М., 1997, гл.9 Руководства по внутренним болезням, стр. 257–294.
2. Goodson N., Symmons D. “Rheumatoid arthritis in women: still associated with increased mortality” Ann. Rheum. Dis., 2002, 61: 955–956
3. Riise T., Jacobsen B.K., Gran J.T. et.al. “Total mortality is increased in rheumatoid arthritis. A 17–year prospective study.” Clin. Rheum., 2002, 20: 123–127
4. Kroot E.J.A., van Leeuwen M.A., van Rijswijk M.H. et.al. “No increased mortality in patient with rheumatoid arthritis: up to 10 years of follow–up from disease onset.” Ann. Rheum. Dis., 2000, 59: 954–958
5. Kanevskaya M.Z., Chichasova N.V. “Treatment of early rheumatoid arthritis: influence on parameters of activity and progression in long–term prospective study”. Ann. Rheum. Dis., Vol. 672, Suppl. 1, 2003, P. 179 (Annual European Congress of Rheumatology, EULAR 2003, Abstracts, Lisbon, 18–21 June 2003)
6. Aletano D., Eberl G., Nell V.P.K. et.al. “Practical progress in realisation of early diagnosis and treatment of patients with suspected rheumatoid arthritis: results from two matched questionnaires within three years” Ann. Rheum. Dis., 2006, V. 61, pp.630–634
7. Scott D.L. “Comparing the benefits of DMARDs in early rheumatoid arthritis” Abstr. Book “Advancing arthritis therapy: addressing patients needs”, Feb. 2006, Seville, Spain, pp.8–9
8. Egmose C., Lund B., Pettersson H. et.al. “Patients with rheumatoid arthritis benefit from early 2nd line therapy: 5 years follow–up of a prospective double–blind placebo controlled study.” J. Rheum., 1995, V.22, pp.2208–2213
9. Felson DT., Anderson J., Boers M. et. al.”The American College of Rheumatology preliminary definition of improvement in rheumatoid arthritis” Arthr. Rheum., 1995, V.38: 727–735
10. Van Gestel AM, Prevoo MLL, van’t Hof MA et.al. “Development and validation of the European League Against Rheumatism response criteria for RA” Arthritis Rheum. 1996; 39:34–40
11. Dougados M., Combe B., Cantagrel A. et.al. “Combination therapy in early rheumatoid arthritis: a randomised, controlled, double blind 52 week clinical trial of sulphasalazine and methotrexate compared with the single components.” Ann. Rheum. Dis., 1999, V.58, pp. 220–225
12. Насонов Е.Л. «Лечение ревматоидного артрита: современное состояние проблемы» РМЖ, 2006, том 14, №8,573–577.
13. Maini R., St Clair E., Breedveld F. et.al. “Infliximab (chimeric antitumour necrosis factor alpha monoclonal antibody) versus placebo in rheumatoid arthritis patients receiving concomitant methotrexate: a randimised phase III trial. ATTRACT Study Group.” Lancet, 1999, 354(9194): 1932–1939
14. St Clair E., van der Heijde D., Smolen J. et.al. “Combination on infliximab and methotrexate therapy for early rheumatoid arthritis:a randomised, controlled trial.” Arthr. Rheum., 2004, 50 (11): 3432–3443
15. Насонов Е.Л. «Инфликсимаб при спондилоатропатиях и псориатическом артрите: новые показания» РМЖ, 2005, том 13, №8, 528–531
16. Чичасова – Ремикейд
17. Мазуров В.И., Лила А.М, Жигурова Е.С. «Опыт применения Ремике0йда при некоторых аутоиммунных заболеваниях», РМЖ, 2005, том 13, №10, 700–73
18. Лукина Г.В., Сигидин Я.А., Чичасова Н.В. и др. «Применение моноклональных антител к фактору некроза опухоли (Ремикейд) при ревматоидном артрите: предварительные результаты» Тер. Архив, 2003, №5, стр. 9–12
19. Laas K., Peltomaa R., Kautiainenet H. al. “Pharmacoeconomic study of patients with chronic inflammatory join disease before and during infliximab treatment” Ann. Rheum. Dis., 2006, 65: 924–928
20. Чичасова Н.В., Шехтер А.Б., Крель А.А. «Эволюция морфологических проявлений синовита с начальной стадией ревматоидного артрита при различных вариантах его дальнейшего течения» Ревматология, 1988, №2, стр. 3–16
21. Van der Hejde D.M. “How to read radiographs to the Sharp/van der Hejde method.” J. Rheum., 1999, 26:743–745
Источник
Человеку, которому поставлен подобный диагноз, придётся полностью изменить и перестроить образ жизни. Наравне с сахарным диабетом или инфарктом миокарда это заболевание звучит словно приговор – ревматоидный артрит. Лечение будет трудным и долгим, но современной медицине удалось достичь в этом определённых успехов. Что сегодня она может предложить пациенту?
Общие сведения
До сих пор не найдено конкретного средства, которое раз и навсегда могло бы избавить человека от боли в суставах. Как победить ревматоидный артрит окончательно, сегодня не знает никто. Поэтому если вы встретите человека, который утверждает, что может снять такой диагноз – это точно мошенник. Тем не менее, лечение ревматоидного артрита препаратами нового поколения и современными медицинскими технологиями даёт надежду на долгую и полноценную жизнь, правда, с определёнными ограничениями.

Дело в том, что ревматоидный артрит – системное заболевание, которое поражает весь организм, а не только суставы, и связано оно с аутоагрессией иммунной системы человека, поэтому врач прописывает так много лекарств и назначает столько процедур. Стоит набраться терпения, если есть желание сохранить здоровье. Схема комплексного лечения ревматоидного артрита сложная, составляет её только квалифицированный врач-ревматолог. Самолечение недопустимо и может привести к инвалидности! Современный
- подход к лечению включает следующие направления:
- назначение нескольких групп медицинских препаратов;
- подключение немедикаментозных процедур в зависимости от состояния и возможностей пациента;
- реабилитация и восстановление двигательной функции ортопедическими методами;
- хирургическое вмешательство при необходимости.
Рассмотрим современные методы лечения ревматоидного артрита подробнее.
Комплексный подход к медикаментозному лечению
Многие пациенты удивляются тому, как много лекарств сразу назначает врач. Неужели все они нужны? Да, это так. Главная задача медикаментозного лечения – остановить наступление заболевания до того, как оно поразит внутренние органы, поэтому нельзя отказываться от каких-то препаратов. Если они вызывают неприятные ощущения, сильные побочные эффекты, вам и врачу придётся потратить больше времени, чтобы подобрать подходящий аналог с похожим действием.
Базисные препараты – фундамент терапии
Эти лекарственные средства – основа всей терапии. Их задача – подавить патологический иммунный ответ и остановить агрессивное разрушение соединительной ткани в организме пациента. Если не включить в схему базисные препараты для лечения ревматоидного артрита, достигнуть ремиссии будет невозможно. Останется только действовать на отдельные симптомы болезни, и прогноз в этом случае будет неутешительным.
Эта большая группа препаратов делится на пять подгрупп, мы распределили их по результативности и частоте назначения:
- цитостатики;
- препараты золота;
- сульфаниламиды;
- антималярийные препараты;
- D-пеницилламин.
Преимущества цитостатических средств
Первая подгруппа медикаментозных средств активно используется в онкологии для лечения злокачественных опухолей. Однако в схемах химиотерапии применяются гораздо большие дозы действующего вещества, чем при ревматоидном артрите. Препарат выбора в этой группе – метотрексат. Его «собратья»: ремикейд, циклоспорин, азатиоприн, арава и другие.
Суть базисного лечения цитостатиками – воздействие на саму причину болезни. По сути, эти препараты – иммунодепрессанты. Они не облегчают боль, не снимают воспаление, а подавляют работу иммунных клеток человека. Поэтому эффект от лечения ощущается только примерно через 2-5 недель.
Считается, что назначенные вовремя и удачно подобранные препараты способны иногда полностью купировать лечение болезни или, по крайней мере, дать стойкую ремиссию. Цитостатики лечат не только ревматоидный, но и псориатический, ревматический артрит.
Сегодня эти новейшие средства лидируют в схемах лечения, потеснив остальные, поскольку дают лучший результат и проявляют меньше побочных эффектов, чем препараты золота, например.
Возможные побочные эффекты:
- нарушение стула и мочеиспускания;
- подавление аппетита;
- сыпь на коже;
- изменение состава крови;
- дыхательная недостаточность;
- бесплодие.
 Назначение метотрексата при ревматоидном артрите оправдано его высокой эффективностью – примерно 80% больных нормально переносят это лекарство и ощущают облегчение состояния, к тому же его удобно принимать – по капсуле раз в неделю. Если же препарат переносится плохо, врач заменяет его на аналог. Один из них – арава. Это средство считается перспективным, но побочных эффектов у него больше, в том числе головные боли, тошнота, выпадение волос. Однако арава даёт лучшие результаты, чем метотрексат, при агрессивном и быстром течении болезни.
Назначение метотрексата при ревматоидном артрите оправдано его высокой эффективностью – примерно 80% больных нормально переносят это лекарство и ощущают облегчение состояния, к тому же его удобно принимать – по капсуле раз в неделю. Если же препарат переносится плохо, врач заменяет его на аналог. Один из них – арава. Это средство считается перспективным, но побочных эффектов у него больше, в том числе головные боли, тошнота, выпадение волос. Однако арава даёт лучшие результаты, чем метотрексат, при агрессивном и быстром течении болезни.
Ещё один препарат этой группы, который назначается часто – ремикейд. Он тоже эффективен, и не стал препаратом выбора только из-за высокой цены. Назначается, если метотрексат не действует, или больному требуется снизить дозу гормонов, применяющихся в лечении.
Абсолютным противопоказанием к назначению всех иммунодепрессивных средств является беременность и кормление грудью. Как лечить проявления ревматоидного артрита в этот период – сложный вопрос, который решается с участием сразу нескольких врачей. Разрешены к приему НПВП с парацетамолом, мази и кремы, некоторые виды физиолечения. Чаще признаки болезни как раз затихают в этот период и обостряются после родов.
Золото – драгоценное лекарство
Когда встаёт вопрос, чем лечить ревматоидный артрит, если не помогают или противопоказаны цитостатки, врачи обращаются к проверенным временем средствам. Сюда относятся препараты золота, которые используются в терапии РА уже 80 с лишним лет и раньше были её основой. Они хорошо помогают, если поставлен серопозитивный артрит суставов, а вот при серонегативной форме почти неэффективны. Кризанол, миокризин – эти средства вводятся инъекционно, ауранофин – лекарство в таблетках.

Соли золота действуют тем лучше, чем раньше назначены, принимаются длительно, годами. Если назначены подобные лекарства, их нельзя отменять – это влечёт за собой обострение. Если результат есть, а непереносимых побочных эффектов нет, значит, надо продолжать приём столько, сколько скажет врач.
Данные средства, как и цитостатики, имеют иммуносупрессивный эффект и умеренное противовоспалительное действие. Инъекции обычно назначаются раз в неделю. При стойком улучшении они могут быть сокращены в два раза. Базисная терапия ревматоидного артрита после достижения ремиссии включает 1 укол раз в три недели и назначается практически пожизненно.
Ауротерапия побеждает болезнь очень медленно, постепенно, порой эффекта приходится ждать до трёх месяцев, поэтому терпением запастись придётся обязательно. Но ремиссия и возвращение к активной, полноценной жизни – достойная награда за это.
Возможны следующие побочные эффекты:
- дерматит, сыпь на коже;
- нефротический синдром;
- изменения в составе крови;
- потеря волос;
- привкус металла во рту.
Сульфаниламиды – щадящие средства
Эти препараты назначаются при РА с низкой агрессивностью, в случае медленного прогрессирования болезни. Они переносятся лучше, чем цитостатики и препараты золота и дают неплохой эффект. Сильных побочных эффектов, из-за которых пришлось бы отменять терапию, не имеют. Действуют медленнее, чем иммунодепрессанты, но быстрее, чем противомалярийные средства, могут назначаться детям до 18 лет. К тому же отмечается доступная цена препаратов. Основные названия здесь: сульфасалазин, салазопиридазин.
Препараты от малярии – зачем они?
Средства, которые применяются при лечении тропической болезни – малярии, иногда назначают и при РА. Их действие на эту болезнь является, скорее, побочным эффектом. Все препараты этой группы действуют медленно и дают весьма скромные результаты. Из этой подгруппы лекарств применяется плаквенил, делагил. Сейчас врачи постепенно отходят от них, но, если РА протекает в слабой форме (например, поражён только один сустав и не сильно), пациент не переносит никакие другие препараты, или они не дали результатов, врачи попробуют и антималярийные средства.
Пеницилламин – когда вариантов нет
Средства, которые содержат это действующее вещество (купренил, дистамин, троволол), применяются крайне редко, поскольку сильно токсичны и дают массу тяжёлых побочных эффектов. Однако бывают ситуации, когда приходится подключать эти препараты.
Происходит это, если организм пациент не реагирует на цитостатики и препараты золота. При агрессивных формах болезни нельзя оставлять больного без помощи, поэтому приём D-пеницилламина оправдан, особенно если отмечаются изменения со стороны внутренних органов, например, амилоидоз.
Помните, подбор базисных средств может занять много времени (до 6 мес.). Важно найти препарат, который будет действовать на причину болезни и при этом приемлемо переноситься. В период подбора врач обязательно назначит и другие препараты, которые будут снимать неприятные симптомы.
Другие методы терапии

Один из эффективных препаратов
Не так давно появились новые методы в избавлении от ревматоидного артрита. Лечение биологическими препаратами сегодня позволяет добиться лучших результатов при быстро прогрессирующей болезни вместе с базисными лекарствами или в виде монотерапии. С их помощью подавляются разные звенья патологического процесса, в зависимости от выбранного средства.
Биологические агенты (Хумира, Энбрел, Ремикад) – так называются вещества (протеины), полученные методами генной инженерии, они используются при разных заболеваниях.
Лечение ревматического артрита, как и псориатического, ревматоидного, анкилозирующего спондилита и других суставных патологий поддаётся этим новым препаратам. Отчасти это тоже иммуносупрессоры, только действуют по-другому, более избирательно. Но цель та же – подавить атаку организма на собственные ткани.
Такие средства как Хумира, Енбрел вводятся инъекциями один или два раза в неделю. Применяются на ранних стадиях. Считается, что побочных эффектов у этих лекарств меньше, чем у цитостатиков, но подбираться они тоже должны индивидуально и под строгим контролем ревматолога – организм каждого больного по-своему реагирует на лекарства.
Отметим, что биологические препараты применяются для лечения ревматоидного артрита не так давно, поэтому их потенциал ещё не полностью изучен.
Скорая помощь и снятие симптомов
Так как лечить ревматоидный артрит приходится долго, а базисные средства действуют медленно, приходится подключать симптоматическую терапию. Человек не должен страдать от боли и ограничения в движениях. Здесь на помощь приходят нестероидные противовоспалительные препараты. При данном заболевании применяются и всем привычные неселективные НПВП – ибупрофен, диклофенак, кетопрофен, и селективные, например, мовалис. Последняя группа характеризуется тем, что лучше подходит для длительного приёма и имеет меньшее количество побочных эффектов. Это важный момент, ведь долго принимая НПВП, можно заработать язву желудка, проблемы с почками, нарушение свертываемости крови.
В то же время мовалис допускается принимать несколько месяцев и даже год без перерывов, при этом хватает всего одной таблетки в день.

Средство нового поколения
Если воспаление и боль сильно выражены, приходится переходить к тяжёлой артиллерии – приёму кортикостероидных гормонов (дексаметозон, преднизолон). Большинство пациентов отрицательно относится к самому слову «гормоны» и ни за что не хочет их пить. Действительно в них есть свои минусы. Кортикостероиды нельзя принимать долго – организм привыкает. Они отлично и быстро снимают боль и воспаление, но при отмене симптомы возвращаются и усиливаются. Побочных эффектов у этих препаратов огромное количество. Зачем же их пить?
К сожалению, бывают ситуации, когда без гормонов не обойтись. Когда болезнь прогрессирует, боль порой становится невыносимой, начинаются осложнения, такие как синдром Фелти, синдром Стилла и т. п. Наступает момент, когда боль не купируется НПВП, уровень С-реактивного белка резко повышается, как и СОЭ. Приходится бороться с болезнью такими сильными средствами.
Есть ещё один вариант – вводить кортикостероиды непосредственно в сустав. Это тоже своеобразный метод «скорой помощи», который отлично снимает боль и помогает надолго. Допускается до восьми таких введений в одно место, иначе лекарства начинают плохо действовать на ткани.
Стоит понимать, что НПВП и кортикостероиды лишь снимают проявления болезни и отчасти её последствия, но никак не влияют на причину.
Немедикаментозные методы
К вспомогательному лечению относятся методы нелекарственного воздействия на суставы: физиопроцедуры, специальная диета, ортопедические средства и т. д. Не стоит несерьёзно относиться к ним. Ревматоидный артрит имеет аутоиммунную природу, и никто точно не знает, как вылечить его. Порой, чтобы добиться устойчивой ремиссии, бывает достаточно сменить климат на более благоприятный, например. Нельзя сказать заранее, что именно поможет конкретному человеку, поэтому при возможности стоит пробовать разные способы.
Хорошо себя зарекомендовало лечение грязями (озокерит, ил, торфяные грязи). Люди пользуются ими столетиями, а сегодня разные санатории предлагают своим пациентам такие обертывания. Главное условие – отсутствие острого процесса. Есть и свои противопоказания, но если действовать в рамках оздоровительного учреждения, то всё будет проходить под контролем врачей. Применяются и более современные методы: криотерапия (лечение холодом), лазерные процедуры. Они тоже могут применяться лишь после снятия обострения.
Итак, никто сегодня не знает, как лечить ревматоидный артрит так, чтобы избежать его возвращения, только тщательное отслеживание динамики, индивидуальный подход и ответственное отношение к своему здоровью помогут достигнуть прогресса в лечении.
Мнения врачей о медикаментозной терапии РА показаны в видеоролике:
Елена Стёпина
Ещё статьи по теме:
Инвалидность вследствие ревматоидного артрита.
Правильное питание при ревматоидном артрите.
О профилактике артрита суставов.
Загрузка…
Источник