При подагрическом артрите рекомендации ревматологов
Подагра – системное тофусное заболевание, характеризующееся отложением кристаллов моноурата натрия в различных тканях и развивающимся в связи с этим воспалением, у лиц с гиперурикемией (ГУ), обусловленной внешнесредовыми и/или генетическими факторами.
Подагра является болезнью, которая, за исключением редких случаев и в отличие от других хронических артритов, хорошо лечится. При отсутствии продвинутых и необратимых случаев почечной недостаточности, при грамотном ведении больного и его адекватности возможно практически полное обратное развитие процесса болезни. Если этого не происходит, то есть повод усомниться в достоверности диагноза подагры. Терапия включает: лечение артрита (острого или хронического), антигиперурикемическую терапию при наличии показаний, лечение сопутствующих состояний, соблюдение диеты, изменение образа жизни.
Лечение артрита
Целевая аудитория данной статьи – те, к кому в первую очередь обращаются больные с подагрой за помощью: терапевты и врачи общего профиля, иногда хирурги. Подагрический артрит – крайне болезненный, характеризуется острыми приступами, поэтому пациент, особенно впервые заболевший, не успевает «дойти» до специалиста–ревматолога.
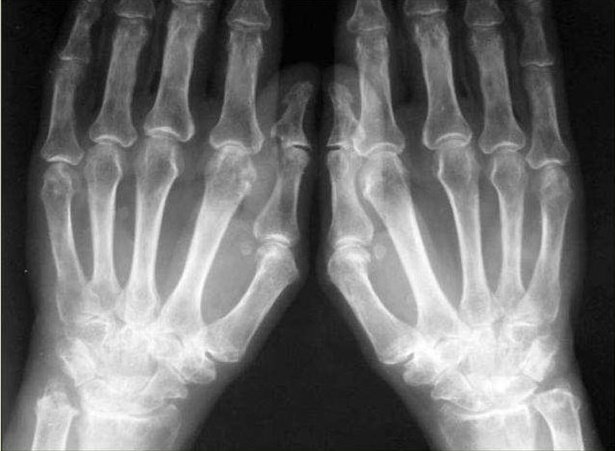
Что обычно предпринимается врачами с целью постановки диагноза? Как правило, выполняются рентгеновское исследование воспаленного сустава и анализ сывороточного уровня мочевой кислоты (МК). При подозрении на перелом, наличии травмы в анамнезе рентгеновское исследование может оказаться полезным, но диагностировать с его помощью раннюю подагру не удастся, так как ее типичные признаки появляются позже и представляют собой рентген–негативные тофусы, которые носят название «симптом пробойника». Внутрикостные тофусы появляются в среднем на 7–8–й год болезни, когда их диагностическое значение утеряно из–за наличия тофусов видимых локализаций. Более того, процент разночтений при оценке рентгенограмм – тофусы это или псевдокисты при остеоартрозе – велик даже на поздней стадии болезни.
Определение уровня МК также не помогает определиться с диагнозом: гиперурикемия – частый признак других артритов, начало которых может быть похоже на начало подагры (пирофосфатная артропатия, остеоартроз, псориатический артрит). Сложно также использовать эти данные для дальнейшего подбора антигиперурикемической терапии, так как уровень МК снижается во время атаки артрита и будет сложно оценить эффективность аллопуринола в дальнейшем. В связи с этим основная задача в данный период – быстро и безопасно купировать артрит.
Необходимо констатировать печальный факт: до сих пор доктора считают, что самым быстрым способом подействовать на симптом является введение внутривенных или внутримышечных препаратов, что позволит избежать дополнительного влияния на желудок. В 2000 г. в одном из бюллетеней ВОЗ был опубликован мета–анализ, где было показано, что способ введения нестероидных противовоспалительных препаратов (НПВП), витаминов, гормонов и антибиотиков (внутримышечный, внутривенный, ректальный или пероральный) не влияет на быстроту и выраженность действия, так же как и на частоту побочных эффектов, зарегистрированных для каждого класса препаратов [1]. Таким образом, свойства собственно молекулы имеют большее значение, чем форма введения.
Одним из препаратов, который отличается быстрым наступлением противовоспалительного эффекта, является нимесулид. Ниже перечислены особенности нимесулида, которые делают его применение при подагре эффективным.
1. Наступление анальгезии отмечается в среднем уже через 15–20 мин. после приема таблетки, что крайне важно в случае острого приступа [2].
2. Нейтральный рН препарата, обусловленный наличием в молекуле нимесулида метилсульфоновой группы, делает его более безопасным для слизистой желудка, чем НПВП, имеющие карбоксильную или кетоэнолатовую группу, создающую кислую среду [3].
3. Способность подавлять продукцию гистамина тучными клетками, что определяет хорошую переносимость препарата пациентами с астмоидными реакциями [3].
4. Безопасность применения у больных подагрой. Имеются сообщения о спорадических случаях гепатотоксичности, не превышающей таковую у других НПВП, а по данным некоторых исследований – и меньшую [3,4].
5. Высокая приверженность к терапии нимесулидами у больных подагрой [5].
По данным «Фармэксперта», лидером продаж на рынке РФ среди НПВП является препарат Найз. Такая приверженность больных, принимающих НПВП, к данному препарату обусловлена его эффективностью и оптимальным балансом цены и качества.
Применение глюкокортикоидов (ГК)
при остром подагрическом артрите
Внутрисуставное введение ГК при подагрическом артрите в амбулаторном режиме – хорошо известный подход, рекомендуемый Европейской лигой ревматологов. Однако применение ГК у больных подагрой может привести к развитию ряда нежелательных явлений, причем видимые явления (например, гиперемия лица) не так опасны, как те, что не диагностируются на поликлиническом приеме. Так, в нашем исследовании было показано, что подъем артериального давления (АД), уровня глюкозы и липидов совсем не редок у больных подагрой, при этом у каждого пятого развивается бессимптомная ишемия миокарда [6,7]. Таким образом, назначение амбулаторным больным ГК в любом виде требует тщательного мониторинга.
Основные последствия бесконтрольного применения ГК:
• возникновение метаболических нарушений и ухудшение состояния у больных с АД, СД 2–го типа, дислипидемией, развитие остеопороза;
• снижение эффективности (через год их действие равно действию НПВП);
• при отмене – развитие надпочечниковой недостаточности;
• при длительном применении – рост подкожных тофусов.
Колхицин
Колхицин назначают главным образом при наличии противопоказаний к приему НПВП или при их неэффективности. Высокие дозы колхицина приводят к развитию побочных эффектов, то время как низкие дозы (0,5 мг 1–3 раза/сут.) безопасны и могут назначаться ряду пациентов с острым подагрическим артритом.
К сожалению, в РФ в настоящее время колхицин не доступен. Однако больные могут привозить его из других стран. Поэтому необходимо знать, что ранее принимаемые схемы (до развития диареи) не актуальны.
Важно! Необходимо дать общие рекомендации больному с острым подагрическим артритом:
1. Исключить алкоголь во время приступа (способствует увеличению продолжительности приступа, отмечается нежелательное взаимодействие с лекарствами).
2. Пить много жидкости: зеленый чай, минеральную воду, ягодные несладкие морсы.
3. Домашний режим (из–за выраженной боли может подниматься АД, имеется риск развития кардиоваскулярных катастроф).
4. Соблюдать строгую диету.
5. Не ждать саморазрешения приступа, начинать эффективную терапию.
В таблице 1 приведены основные ошибки в ведении острого подагрического артрита.
Больного подагрой необходимо направлять к ревматологу. Во–первых, достоверный диагноз ревматических болезней обеспечивает только ревматолог; во–вторых, лечить хронический подагрический артрит требуется в ревматологическом отделении; в–третьих, необходим подбор антигиперурикемической терапии.
Лечение сопутствующих состояний
Известно, что подагра отличается выраженной коморбидностью, поэтому терапевтам необходимо учитывать влияние некоторых препаратов на уровень МК. Основная проблема, которую доктора решают практически ежедневно, – это применение диуретиков при подагре и артериальной гипертонии (АГ).
Важно знать:
1. Все диуретики способствуют повышению уровня МК.
2. Диуретики, назначенные по жизненным показаниям (сердечная недостаточность) больным подагрой, необходимо обязательно компенсировать приемом аллопуринола, для чего необходимо направить больного к ревматологу с целью титрования дозы.
3. Если у больного имеется неосложненная АГ, то желательно отменить диуретики. Если с помощью других групп препаратов не удается достичь целевого уровня АД, то требуется совместное ведение больного с ревматологом и подбор дозы аллопуринола.
Практически такой же должна быть тактика ведения больного при назначении антикоагулянтов, которые также способствуют повышению уровня МК.
Назначение препаратов, «дружественных» к МК, – лозартана, метформина, фенофибрата, витамина С, проводится в соответствии с показаниями к применению данных препаратов.
Диета
В результате проведенных исследований внесены некоторые изменения в диету для больных подагрой. Алкоголь и пища, богатая белком, остаются ключевыми факторами риска развития собственно подагры. Однако последние рекомендации отличаются от более ранних.
Пурины. Больным необходимо избегать употребления продуктов с высоким содержанием пуринов, к которым относятся море– и субпродукты (потроха). В мясе относительно высокое содержание пуринов, но это зависит от способа его приготовления. Так, больным подагрой не рекомендуется употреблять наваристые супы, а также студень, холодец, колбасные изделия и др., однако можно есть мясо, вываренное в нескольких водах.
Грибы и продукты растительного происхождения, такие как спаржа, цветная капуста, шпинат, чечевица и соя, также богаты пуринами, но, как показали последние исследования, употребление растительных пуринов не вызывает повышения уровня МК в крови и не приводит к развитию подагры.
Продукция эндогенных пуринов повышается при употреблении большого количества белка, поэтому диета больного с подагрой должна ограничивать белки животного происхождения. С другой стороны, количество белка должно составлять не менее 1,5 г на 1 кг веса для профилактики и уменьшения явлений жировой болезни печени. Необходимо помнить, что липиды выводятся из печени, лишь связываясь с белком в виде аполипопротеидов.
В недавних крупных исследованиях показано, что употребление молочных продуктов с низкой жирностью приводит к снижению уровня МК и уменьшению заболеваемости подагрой. Это связано с тем, что содержащиеся в молочных продуктах белки казеин и лактальбумин повышают экскрецию МК с мочой.
Алкоголь. Одним из основных факторов риска развития подагры является алкоголь. Необходимо исключить употребление пива, портвейна, крепких спиртных напитков (виски, водка, коньяк и др.).
Как показали результаты недавних исследований, прием бокала (250 мл) вина в сутки не приводил к повышению уровня МК в крови. Однако в винограде, из которого производят сухое вино, много фруктозы, которая способствует гиперурикемии, поэтому употребление большего количества вина в сутки чревато подъемом уровня МК и обострением заболевания. Не менее трех дней в неделю должны быть безалкогольными.
Алкоголь может повышать уровень МК путем не только увеличения продукции уратов, но и снижения почечного клиренса. В частности, острый алкогольный эксцесс вызывает снижение экскреции уратов. Хроническое потребление алкоголя стимулирует продукцию пуринов. Имеет значение и характер алкоголя. Так, пуриновые составляющие пива вызывают гиперпродукцию уратов. В компоненты виски, портвейна и других крепких алкогольных напитков входит свинец, снижающий экскрецию МК. Алкоголь может влиять на метаболизм лекарств. Употребление алкоголя снижает эффект аллопуринола вследствие подавления образования его активного метаболита – оксипуринола, с чем связан низкий эффект аллопуринола у больных подагрой, продолжающих употреблять алкоголь.
Для профилактики камнеобразования пациенты с подагрой должны получать достаточное количество жидкости, чтобы выделялось не менее 2 л мочи в сутки. Разрешается употребление воды, в том числе минеральной, снятого молока, цитрусовых соков и ягодных морсов, чая и кофе. Зеленый чай обладает мощным урикозурическим действием. Также показано, что прием 5 и более чашек кофе в сутки оказывает умеренный, но значимый урикозурический эффект. Длительное употребление кофе ассоциировано со снижением риска развития подагры.
Углеводы. В настоящее время известно об отрицательном влиянии фруктозы, содержащейся в напитках и пищевых продуктах, которая, в отличие от других сахаров, повышает уровень МК. Так, было показано, что у людей, съедавших одновременно 5 яблок, уровень МК повышался на 35% (именно за счет фруктозы). Недавние исследования продемонстрировали прямую связь между приемом фруктозы и развитием подагры у мужчин. Напротив, прием витамина С приводит к снижению уровня МК в крови вследствие усиления выведения МК с мочой.
В целом, как показали исследования, снижение веса, вызванное уменьшением приема углеводов и увеличением количества белков и ненасыщенных жиров, приводит к снижению уровня МК и частоты подагрических атак [8].
Литература
1. Reeler A.V. Anthropological perspectives on injections: a review // Bull World Health Organ. 2000. Vol. 78 (1). Р. 135–43.
2. Кудаева Ф.М., Елисеев М.С., Барскова В.Г., Насонова В.А. Сравнение скорости наступления анальгетического и противовоспалительного эффектов различных форм нимесулида и диклофенака натрия при подагрическом артрите // Тер. архив. 2007. № 5. С. 35–40.
3. Rainsford K.D. Current status of the therapeutic uses and actions of the preferentiap cyclo–oxyqenase–2 NSAID, nimesulide // Inflammopharmacology. 2006. Vol. 14. Р. 120–137.
4. Барскова В.Г. Скорость наступления эффекта и безопасность – основные факторы, обуславливающие показания к применению нимесулида // Трудный пациент. 2007. № 4. С. 23–26.
5. Барскова В.Г., Гильмутдинова Е.В. Применение нимесулида при подагрическом артрите: эффективность, безопасность и приверженность больных к лечению. Справочник поликлинического врача. 2007. № 7. С. 40–45.
6. Федорова А.А., Барскова В.Г., Якунина И.А., Насонова В.А. Кратковременное применение глюкокортикоидов у больных с затяжным и хроническим подагрическим артритом. Часть I: предикторы эффективности терапии // Научно–практич. ревматология. 2008. № 3. С. 62–67.
7. Федорова А.А., Барскова В.Г., Якунина И.А., Насонова В.А., Насонов Е.Л. Кратковременное применение глюкокортикоидов у больных с затяжным и хроническим подагрическим артритом. Часть II: сравнение эффективности различных лекарственных форм // Научно–практич. ревматология. 2008. № 5. С. 72–75.
8. Елисеев М.С., Барскова В.Г. Диета при подагре // Доктор.ру. 2011. № 1 (60). С. 55–58.
Источник
Подробное описание диеты № 6
Артрит – это заболевание, которое характеризуется воспалительными процессами в суставах. Оно проявляется болью, припухлостью, увеличенной чувствительностью, покраснением и повышением температуры участка кожи над пораженной зоной, скованностью движений.
Для того чтобы болезнь не прогрессировала, нужно вести правильный и активный образ жизни. Очень важна диета при артрите и артрозе, соблюдение которой ведет к уменьшению проявления симптомов заболевания.
Обычно болезнь затрагивает суставы рук и ног. Но лечение и диета при артрите коленного сустава, локтевого или любого другого остаются неизменными.
Питание при подагрической диете должно включать:
- 70 г белка (35 г животного происхождения — лучше молочные продукты).
- 80 г жиров (около 3% растительных).
- Около 400 г углеводов (из них до 80 г сахара).
- Пуринов 100-150 мг.
- До 10 г соли.
Причиной всему ураты
Мочевая кислота относится к химическим соединениям — пуринам. У людей, страдающих подагрой, содержание этих веществ в крови может увеличиваться в 2-3, раза в отличие от нормы, а в случае наличия тофусов — в 15-26 раз.
Такое состояние называется гиперурикемией. Поэтому главной составляющей лечения является антипуриновая диета при подагре.
Причины, по которым происходит повышение концентрации уратов в крови:
- Преобладание в рационе пищи, богатой мочевой кислотой.
- Распад пуриновых нуклеотидов (химиотерапия, аутоиммунные заболевания).
- Нарушение работы почек.
- Повышенная выработка пуринов (алкоголизм, шок и др.).
При наличии гиперурикемии мочевая кислота или моноураты натрия откладываются в организме. Эти кристаллы очень острые, они травмируют ткани, вызывая тем самым боль и воспаление.
Отличительные признаки артрита и подагры
Артрит — это воспалительное заболевание суставов. Он может иметь инфекционное происхождение, может быть связан с ослаблением иммунитета, чрезмерными физическими нагрузками и нарушением обмена веществ. Существует и наследственная предрасположенность, которая чаще всего передается по женской линии.
Видео «Симптомы и лечение подагрического артрита»
Принципы питания при этой патологии направлены на нормализацию азотистого обмена и снижение количества поступающих в организм пуринов и растительных белков.
При употреблении белковой пищи увеличивается уровень внутренних пуриновых нуклеотидов. Эти вещества в процессе ферментативного дезаминирования превращаются в свободные пуриновые основания.
Их соединение с кислородом способствует выделению мочевой кислоты. Она необходима организму, так как является антиоксидантом, помогающим защитить сосуды от закупорки холестериновыми бляшками.
Употребление белковой пищи способствует образованию нитрита водорода в пищеварительной системе. Появление аммиака является результатом жизнедеятельности представителей полезной микрофлоры, участвующих в процессах переработки полупереваренных белков.
В организме здорового человека это вещество присутствовать не должно. Его преобразование в мочевину завершается в печени.
При образовании большого количества азотистых оснований и снижении активности печеночных ферментов происходит активная кристаллизация солей мочевой кислоты. Их появление в суставных тканях способствует развитию подагрического артрита.
Оседанию кристаллов способствует и изменение кислотно-щелочного баланса в сторону окисления. Диета при подагре и артрите подразумевает использование стола №6, который назначается при нефролитиазе с уратными конкрементами.
Ее относят к ощелачивающему специальному питанию с исключением из рациона пуриносодержащих продуктов и быстрых углеводов.
Ограничение в питании
Необходимо придерживаться правильного здорового питания при подагрическом артрите суставов.
Рекомендуемые продукты
Придерживаясь диеты желательно употреблять продукты с низким содержанием белков и богатых углеводами. Это молочные продукты, макаронные изделия, хлеб, кисломолочные продукты, орехи, свежие овощи и фрукты, фруктовые компоты. Каши – например, гречка, – очень полезны при подагре.
Из сладких продуктов можно есть не шоколадные конфеты, варенье, мармелад, пастилу, зефир. При соблюдении диеты важно употреблять не цельное молоко, каши или молочные супы также желательно варить на разведённом молоке.
Рекомендуются свежие фрукты: яблоки, груши, абрикосы, апельсины, сливы. Овощи – огурцы, картофель, капусту белокочанную, морковь, кабачки и баклажаны рекомендуется употреблять при подагре.
Желательно кушать творог и приготовленные из него блюда, творог должен быть нежирным, также можно есть нежирные сорта твёрдого сыра. Можно есть яйца и блюда из них, из морепродуктов разрешены кальмары в небольших количествах и без острых приправ, рыба нежирная и желательно отварная или запечённая.
Что касается свежевыжатых фруктовых и овощных соков: можно их пить из тех овощей и фруктов, которые входят в список разрешённых. Полезны при подагре ягоды, особенно арбуз: он вымывает из организма все токсины и вредные вещества, в том числе и соли, что полезно при подагре, и обладает мочегонным действием.
При болезни можно употреблять растительное масло, желательно льняное или оливковое. Диета разрешает пить чай, но только зелёный или некрепкий с лимоном, отвары из отрубей, морсы и компоты.Мясо должно быть исключительно диетическим: кролик, курица, индейка. Полезна негазированная минеральная вода.
Продукты, не рекомендуемые при подагрическом артрите
Нежелательно употреблять чай, кофе и какао при подагре – эти напитки увеличивают количество соляных отложений в крови. Для утоления жажды в период лечения лучше использовать травяные чаи.
Нужно сократить употребление морепродуктов, таких как моллюски и креветки.
Не рекомендуются шпинат, сельдерей, зелёный лук, цветная капуста, перец, редис, брокколи, помидоры и щавель при подагре. Употребление этих овощей желательно свести к минимуму.
Не стоит увлекаться бобовыми и грибами.
Список запрещенных продуктов
При подагрическом артрите диета исключает продукты питания, содержащие большое количество нуклеотидных соединений. В результате обмена нуклеотидов образуются пурины, провоцирующие подагрические приступы. В список продуктов входят:
- Мясо – баранина, говядина, свинина;
- Субпродукты из мяса – печень, почки, лёгкие, сердце.
- Запрещено употреблять копчёности и солёности, колбасы и сосиски при подагре.
Нельзя употреблять в пищу солёную и жареную рыбу, икру рыбы, консервы. То же относится к солёным и жирным сырам.
Следует отказаться от алкоголя: вина, коньяка и более крепких напитков, в том числе от пива. Крайне вредны специи и пряности, острые приправы. Нужно исключить из рациона шоколад, кремовые десерты, инжир, виноград и малину.
Рецепты блюд при составлении диеты при подагрическом артрите в период обострения не должны содержать рыбные и мясные продукты, бульоны, колбасные изделия, полуфабрикаты и субпродукты. При составлении диеты в период обострения следует через день устраивать разгрузочные дни. Например:
- Разгрузка с помощью овощей и фруктов – полтора килограмма разрешённых фруктов и овощей, ягод.
- Кефирно-творожная – 500 мл кефира и 400 г нежирного творога.
- Кефирная или молочная разгрузка – один-два литра выбранного напитка.
Подобная диета с разгрузочными днями помогает растворять мочевую кислоту путём её ощелачивания.
Вне периода обострения подагры диета может быть не такой ограниченной. Она позволяет включать мясо, рыбу в отварном или запечённом, тушёном виде. Можно готовить тефтели, котлеты, запеканки, словом, привычные блюда. Обязательно снизить количество соли.
При подагре необходимо много пить: морсы, компоты, отвары, минеральную воду (щелочную). Очень полезен напиток из овса при подагрическом артрите, вот его рецепт:40 г овса залить 0,5 л воды, замочить на ночь. Утром проварить около часа, процедить. В течение дня выпить небольшими порциями.
Весьма полезна совмещённая низкобелковая диета при подагрическом артрите. Она позволяет нормализовать производство и вывод мочевой кислоты, улучшает общее состояние и самочувствие пациента.
Кроме того, совмещённый вариант низкобелковой и низкоуглеводной диет позволяет снизить вес и помогает организму восстановиться после приёма лекарственных средств.
Предлагаем вам примеры готового меню на один день при подагрическом артрите:
Меню №1
Диета при подагрическом артрите сходна с диетой при артрите. Здесь тот же перечень запретов и разрешений. Однако происхождение этой болезни несколько иное, так что обойтись только запретом продуктов, способствующих развитию воспалительных процессов, не удастся.
Рекомендации ревматологов направлены на то, чтобы человек получал как можно меньше продуктов, в которых содержится повышенное количество пуринов.
Диета при подагрическом артрите основана на принципах:
- уменьшения количества потребляемого белка;
- минимизации потребления пищи, содержащей большое количество тугоплавких жиров;
- перехода на топленое сливочное или нерафинированные растительные масла;
- запрета потребления продуктов, содержащих щавелевую кислоту;
- запрета на мясные, рыбные и грибные бульоны;
- уменьшения количества потребляемой в пищу соли.
Диета при подагре должна сопровождаться потреблением минеральной щелочной воды (не менее 2 л в день). Возможна замена минеральной воды обыкновенной чистой кипяченой в том же количестве.
Питание при подагре должно быть таким, чтобы по возможности исключить потребление пуринов. Эти вещества в больших количествах содержатся в следующих продуктах животного происхождения:
- мясе, особенно молодых животных;
- субпродуктах;
- свином сале;
- жирных сортах рыбы;
- креветках;
- яйцах.
В зависимости от развития заболевания эти продукты следует совсем исключить из потребления или есть очень редко.
Что можно есть человеку, страдающему подагрой? Диету следует строить по принципу приемлемого замещения. Если совсем отказаться от мяса трудно, лучше перейти на редкое потребление мяса птицы и кролика.
Из всех видов рыбы лучше остановить свой выбор на треске, судаке, шпротах, кильке. Как мясо, так и рыба должны только вариться, тушиться на воде, готовиться на пару.
Бобовые лучше вообще убрать из меню или минимизировать их потребление. Из овощей можно все, кроме цветной капусты, шпината, помидоров, щавеля.
С кашами запретов меньше: нельзя есть только овсянку. Из молочных продуктов лучше выбирать только кисломолочные.
Сыр лучше употреблять мягкий, вроде адыгейского.
Полностью исключены маринады, соленья, колбасы, пресервы. Под полным запретом сладкая газированная вода, какао, кофе, алкоголь, шоколад.
Заменять их можно компотами собственного приготовления, морсами, отварами, киселями, травяными чаями, сухофруктами. Рекомендуется также потребление меда, орехов, фруктов и ягод.
Диета — это хорошая помощь организму. Питаясь правильно, больной сможет уменьшить силу и частоту приступов подагры и артрита.
При первичной постановке диагноза врач-ревматолог или терапевт дает свои рекомендации не только по поводу медикаментозного лечения, но и касаемо диетического питания. В случае лечения в стационаре назначается стол №6 по Певзнеру.
Можно подбирать свое индивидуальное меню при подагрическом артрите, ориентируясь на таблицы с продуктами питания, классифицированные по содержанию пуринов.
А можно воспользоваться готовым вариантом. Суточный каллораж варьируется в зависимости от пола и массы тела, но в среднем должен составлять 2,000–2,800 ккал.
Пример 1:
Чтобы хоть как-то купировать болевые синдромы, больному подагрическим артритом стоит ограничить себя в употреблении следующих продуктов питания:
- всех колбасных продуктов, можно немного есть вареную колбасу, но ни в коем случае не сосиски копченого типа;
- соли;
- отварная рыба и отварное мясо любых животных (лучше есть из мяса — птицу домашнюю, а и рыбы — форель, пикшу, семгу, макрель и лосося);
- помидоров (не более 3 помидор средних размеров в сутки);
- молока (можно употреблять только в составе чая и каши);
- масла сливочного;
- сала;
- сливы;
- маринованных и соленых продуктов;
- грибов, особенно шампиньонов, груздей и белых грибов;
- петрушки и зеленого лука;
- репы, редиски, перца, сельдерея, шпината, щавеля, спаржи и цветной капусты.
Как известно, причиной подагрического артрита становится избыточное накопление в организме мочевой кислоты. Наиболее часто от недуга страдают мужчины, что неудивительно – мужские половые гормоны благоприятствуют выработке мочевой кислоты в больших объемах.
Корректировка питания – один из обязательных пунктов лечения заболевания, поэтому правильная диета при подагрическом артрите и отказ от вредных привычек, в первую очередь чрезмерного потребления алкоголя, становятся непременными условиями выздоровления и последующего контроля болезни.
При расщеплении белковой пищи вырабатываются большие объемы пуринов, которые, в свою очередь, способствуют выработке мочевой кислоты в желудочно-кишечном тракте.
Если белки поступают в организм дозировано, в ограниченных объемах, то кислота выводится и не накапливается в хрящевых тканях.
Из этого вытекает первый принцип питания – диета при подагре и артрите предполагает потребление небольшого количества белковой пищи.
Вторая особенность – периодичность питания. Как и в случае с другими хроническими заболеваниями суставов, кушать необходимо чаще (5-6 раз в день), но значительно сокращая порции.
Раз в неделю желательно устраивать разгрузочные дни, формируя рацион из фруктов и несоленых овощей, каш на воде, ягодных морсов, травяных несладких чаев, минеральной негазированной воды.
Третье, о чем следует помнить, — жидкость. Чтобы мочевая кислота правильно выводилась из организма, ее следует «вымывать» большим количеством фильтрованной воды. Стандартная норма – 2 литра в день.
При этом важно понимать, что чаи, морсы, бульоны и прочие жидкости в счет не идут. Выпивать требуемый суточный объем воды следует равномерно (ни в коем случае не залпом и не за один-два присеста).
Постарайтесь распределять количество воды (а это примерно 8 стаканов) на весь день (в первое время можно пить воду даже по часам). Если вы не смогли в какой-то из дней выпить все два литра, не пытайтесь на следующий день наверстать упущенное.
Если у вас есть сердечно-сосудистые заболевания или проблемы с почками, перед увеличением норм потребления воды, обязательно проконсультируйтесь с лечащим врачом. Ваши заболевания могут не позволить пить жидкость в таких количествах.
Подагрический артрит и диета тесно связаны, ведь оттого, что вы употребляете в пищу и в каком режиме, напрямую зависит функционирование организма и правильное выведение мочевой кислоты.
Полезно будет и считать калории. В день – не более 2800 ккал, при этом состав потребляемых белков, жиров и углеводов должен распределяться следующим образом – 80 г жиров, столько же белков, 400 гр углеводов.
Необходимо сильно ограничить потребление соли – до 5 г в сутки. Это общее количество соли, в том числе и той, которую вы используете для приготовления блюд. Кажется, что сделать это практически нереально, но это заблуждение.
Следует всего лишь недосаливать пищу, и постепенно ваши рецепторы привыкнут воспринимать недосоленные блюда.
Сокращение потребления соли – одно из обязательных условий диеты при всех видах суставных болезней, да и вообще, чем меньше соли вы кушаете, тем здоровее будете.
Людям, страдающим от подагры, приходится отказываться от многих блюд и продуктов. В первую очередь из рациона следует исключить:
- жирное мясо баранины и телятины;
- печень, желудки, сердце и другие внутренние органы животных и птиц;
- заливное, холодец, студень;
- жирные сорта рыб: селедка, сардина, скумбрия – и соленые, и копченые;
- любые копчености;
- острые приправы;
- бобовые (фасоль, горох);
- сою;
- выпечку из дрожжевого теста.
В ограниченных объемах (не чаще одного раза в неделю и очень маленькими порциями) допускается употребление:
- вареной колбасы;
- отварной рыбы (форель, лосось);
- отварной курицы, индюшатины, гуся, утки;
- масла сливочного;
- грибов;
- редьки;
- цветной капусты;
- шпината и щавеля.
Молоко при подагре лучше не пить в чистом виде, а варить на нем каши или подбеливать чай.
Кажется, что из рациона исключены почти все популярные продукты. Что же тогда остается больным подагрой? По рекомендации ревматологов диета при подагрическом артрите базируется на вегетарианском меню.
Представляем, как печально сейчас вздохнули мужчины, которым без мяса трудновато прожить.
Не спешите расстраиваться – мясо кушать тоже можно, но только не жареные бифштексы, а тушеную или запеченную в собственном соку нежирную говядину, крольчатину, индейку.
Мясные блюда не рекомендуется употреблять после приступа подагры. Лучше выждать несколько недель, чтобы не спровоцировать новое обострение.
В рационе больного подагрой также должны быть:
- нежирные и слабосоленые сорта сыров;
- нежирные кисломолочные продукты (сметана жирностью не более 10%, творог – не более 3%);
- яйца (не более одного в день);
- отварные или свежие овощи (капуста, морковь, картофель, баклажаны), а также разнообразные блюда на их основе – овощные котлетки, рагу и пр.;
- очень полезны зеленые яблоки и арбузы;
- каши из любых видов круп (за исключением овсянки), а также макароны.
Важно понимать, что выбирать диету должен лечащий врач. Наиболее часто больных подагрой предлагается диетический стол № 6 или 8. Посмотрим на особенности меню при этих диетах.
- Первые блюда – овощные супы на воде или молоке, молочные супы с вермишелью, окрошки.
- Хлеб – только ржаной или с отрубями.
- Мясо – только отварное.
- Нежирные кисломолочные продукты, в том числе несоленые сыры, творог, сметана.
- Под запретом – овсяная каша, бобовые.
- Вторые блюда – овощи и нежирное мясо с овощными соусами из сметаны, молока и томатной пасты без соли. Овощи можно запекать, варить, тушить, готовить на пару или кушать в свежем виде.
- Дополнять блюда следует зеленью.
- На десерт – конфитюр, джемы, мармелад, пастила. Но чем меньше в меню будет сахара, тем лучше.
- Не повредят и любые орехи, кроме арахиса, — по 20 грамм в день.
- Крепкий чай и кофе окажутся под запретом, но им на смену придут чаи травяные, компоты, морсы, кисель.
Диета назначается при подагрическом артрите, который протекает на фоне избыточного веса. Чтобы стабилизировать обмен веществ, питание при подагрическом артрите в этом случае предполагает снижение количества жиров и углеводов и увеличение количества белков.
- Супы – преимущественно овощные.
- Хлеб разрешен только ржаной, но и его объемы должны быть значительно уменьшены.
- Блюда из постного мяса и рыбы – не чаще 2 раз в неделю. Жарить рыбу и мясо нельзя!
- Блюда из круп, а также макароны употребляются очень дозировано.
- Кефир и нежирный творог – только эти кисломолочные продукты разрешены при данной диете.
- Много фруктов и ягод, а также напитков и блюд на их основе. В этом случае, правда, существует ряд ограничений (скажем о них чуть ниже).
Питание при подагре и артрите людей с избыточным весом накладывает запрет на следующие виды продуктов:
- сладкая белая выпечка;
- любые виды сладостей, в первую очередь шоколадные конфеты;
- манные и рисовые каши;
- виноград и другие фрукты с большим содержанием сахара.
Источник