Проект рекомендаций по лечению ревматоидного артрита 2014
Статья посвящена ревматоидный артриту — клиническим ситуацииям и алгоритмам лечения

Ревматоидный артрит (РА) – хроническое системное иммуновоспалительное заболевание неизвестной этиологии, сопровождающееся развитием симметричного прогрессирующего эрозивно-деструктивного полиартрита и внесуставными проявлениями [1]. РА ассоциирован с высоким риском кардиоваскулярных событий, остеопоротических переломов, ранней инвалидизацией и преждевременной смертностью пациентов. Улучшить прогноз и исходы болезни способны только своевременная диагностика и раннее активное лечение больных РА.
Течение болезни складывается из нескольких последовательных стадий: ранней, развернутой и поздней, каждая из них имеет свои клинические особенности и подходы к терапии.
Базовые принципы терапии РА («Treat to target» или «Лечение до достижения цели») [2, 3]:
1. Достижение ремиссии (DAS28 (суммарный индекс (включает упрощенный счет из 28 суставов), позволяет многократно оценивать активность РА и может быть использован для контроля его активности в повседневной практике) <2,6) или как минимум низкой активности заболевания (DAS28 <3,2).
2. Ранняя активная терапия базисными противовоспалительными препаратами (БПВП), в первую очередь метотрексатом (МТ), не позднее первых 3 мес. от начала болезни.
3. Лечение должно быть максимально активным, с быстрой эскалацией дозы МТ и последующим изменением (при необходимости) схемы лечения в течение 3 мес. до достижения ремиссии (или низкой активности) болезни.
4. Тщательный контроль изменений активности заболевания и коррекция терапии не реже 1 раза в 3 мес. или ежемесячно у больных с высокой и умеренной активностью РА.
5. В случае недостаточной эффективности стандартной терапии БПВП показано назначение генно-инженерных биологических препаратов (ГИБП).
6. Определение тактики терапии должно быть согласовано с пациентом.
К факторам неблагоприятного прогноза (ФНП) у больных РА относятся [4]:
– молодой возраст;
– женский пол;
– высокие титры ревматоидного фактора (РФ) и/или антитела к циклическому цитруллиновому пептиду (АЦЦП);
– эрозивный процесс в суставах по данным рентгенографического исследования или магнитно-резонансной томографии (МРТ);
– повышение уровней острофазовых показателей: скорости оседания эритроцитов (СОЭ) или С-реактивного белка (СРБ);
– высокая активность заболевания согласно индексам DAS28, SDAI (Simplified Disease Activity Index) или CDAI (Clinical Disease Activity Index);
– внесуставные проявления (синдром Шегрена, поражение легких и т. д.).
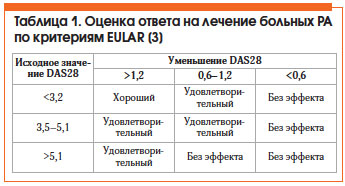
Оценка эффективности лечения РА по критериям Европейской антиревматической лиги (EULAR) представлена в таблице 1. Общепризнанным методом оценки активности РА является расчет индекса DAS28, который можно автоматически произвести на сайте www.das-score.nl.
Критерии эффективности терапии РА [5]:
• хороший клинический ответ (≈ ACR 70) (критерии Американской коллегии ревматологов);
• низкая активность болезни (DAS28 ≤ 3,2) или ремиссия (DAS28 ≤ 2,6);
• улучшение функции (HAQ (Health Assessment Questionare, опросник состояния здоровья, позволяющий оценить функциональные способности больных РА) <1,5) и качества жизни;
• предотвращение прогрессирования деструкции:
– замедление нарастания рентгенологических индексов (Sharp, Larsen);
– отсутствие появления новых эрозий;
– стабилизация или улучшение состояния по данным МРТ.
У пациентов, находящихся в состоянии ремиссии более 1 года после отмены глюкокортикостероидов (ГКС), следует рассмотреть вопрос о возможности прекращения лечения ГИБП, особенно если они применялись в комбинации с БПВП. Важное значение при определении тактики лечения имеет выбор пациентов.
Рассмотрим отдельные клинические ситуации и подходы к терапии при РА.
I. Пациент с впервые установленным ранним РА
Ранняя стадия РА – условно выделенная, клинико-патогенетическая стадия заболевания с длительностью активного синовита до 1 года, характеризуется преобладанием экссудативных изменений в пораженных суставах, частым атипичным течением и хорошим ответом на лечение. Выделение понятия «ранний РА» связано со сложившимися представлениями о патогенезе болезни и необходимости проведения ранней активной терапии РА. Ранний РА может дебютировать как недифференцированный артрит, что требует динамического наблюдения за больными и проведения тщательного дифференциально-диагностического поиска. На ранней стадии РА наиболее информативными являются диагностические критерии Американского и Европейского ревматологических сообществ, предложенные в 2010 г. (табл. 2).

Диагноз РА может быть установлен при общем счете не менее 6 баллов.
Доказано, что адекватная базисная терапия на ранней стадии РА позволяет предотвратить структурные повреждения, что способствует сохранению функциональной активности пациентов и улучшает отдаленный прогноз. БПВП необходимо назначать не позднее 3 мес. от начала РА с быстрой эскалацией дозы для достижения оптимального эффекта (DAS <2,4) и последующей заменой препарата в течение 3–6 мес. при его неэффективности [1]. Терапию БПВП следует продолжать даже при снижении активности заболевания и достижении ремиссии.
К БПВП первого ряда отнесены МТ, лефлуномид (ЛФ) и сульфасалазин (СС) (табл. 3), т. к. доказана их эффективность в отношении предотвращения деструктивных изменений суставов (уровень доказательности А). Препараты «второй линии» (гидроксихлорохин, препараты золота и др.) применяются при неэффективности препаратов первого ряда либо в комбинации с ними.
МТ – «золотой стандарт» терапии активного РА. При необходимости назначения МТ в дозе > 15 мг/нед. рекомендуется использовать парентеральный путь введения (в/м или п/к). Также с целью минимизации побочных явлений необходимо назначение фолиевой кислоты 1 мг/cут (5 мг/нед.), исключая дни приема МТ.

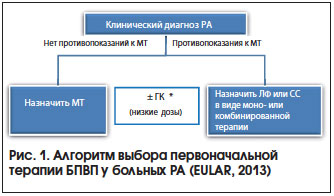
Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.
II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
– при высокой активности заболевания < 3 мес., только при наличии у больных ФНП.
Препаратами первого ряда среди ГИБП являются ингибиторы ФНО-α. Другие ГИБП назначаются больным РА с неадекватным ответом на блокаторы ФНО-α или при невозможности их применения (табл. 4).

Противопоказания к назначению ГИБП: отсутствие лечения одним или более БПВП (в первую очередь МТ) в полной терапевтической дозе; купирование обострений; тяжелые инфекционные заболевания (сепсис, септический артрит, пиелонефрит, остеомиелит, туберкулезная и грибковая инфекции, вирус иммунодефицита человека), злокачественные новообразования; беременность и лактация.
III. Пациент с поздним РА и остеопоротическими переломами
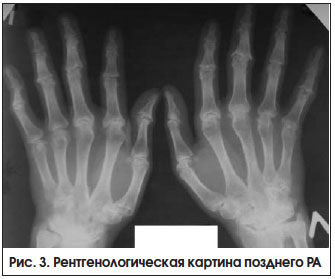
Поздняя стадия РА определяется как стадия необратимых структурных изменений (деформаций, подвывихов) суставов при длительности болезни > 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.
Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия < -1,5 стандартного отклонения от референсных значений.
Программа ведения больных РА и с остеопоротическими переломами включает контроль активности РА, коррекцию модифицируемых факторов риска ОП и переломов, предупреждение падений, антиостеопоротическую терапию, диету и физические упражнения. Всем больным РА необходимы проведение расчета абсолютного риска переломов (FRAX-алгоритм) (fracture risk assessment tool, 10-летний абсолютный риск перелома – инструмент оценки риска перелома ВОЗ) и профилактическое назначение препаратов кальция и витамина D. Назначение антиостеопоротической терапии без учета данных МПК проводится у пациентов в возрасте 65 лет и старше при наличии в анамнезе переломов при минимальной травме. Препаратами первой линии в лечении ОП у больных РА являются бисфосфонаты (БФ) и антитела к RANKL (лиганду рецептора активатора ядерного фактора каппа бета), обладающие антирезорбтивным действием (табл. 5). Привлекательность БФ при РА заключается еще и в том, что, по данным экспериментальных исследований, они могут оказывать благоприятное влияние на течение болезни. Установлено, что БФ способны ингибировать cинтез провоспалительных цитокинов и развитие костных эрозий при РА [12]. У пациентов с ранним артритом БФ в комбинации с МТ эффективно предотвращают развитие костной деструкции [13].

IV. Пожилой пациент с РА и НПВП-гастропатией
РА у лиц пожилого возраста характеризуется активным быстропрогрессирующим течением, высоким уровнем коморбидности и неблагоприятными исходами. Особое значение в структуре коморбидных состояний при РА имеют кардиоваскулярная и гастроинтестинальная патологии. По данным многочисленных исследований, сердечно-сосудистая заболеваемость и смертность у больных РА в 2–4 раза выше, чем в общей популяции, что диктует необходимость своевременного выявления и коррекции факторов кардиоваскулярного риска.
Рекомендации по снижению кардиоваскулярного риска у больных РА [14]:
• АСК следует принимать за ≥2 ч до приема нестероидных противовоcпалительных препаратов (НПВП).
• Не использовать НПВП в течение 3–6 мес. после острого сердечно-сосудистого события или процедуры.
• Регулярно контролировать артериальное давление.
• Использовать НПВП в низких дозах с коротким периодом полураспада (избегать назначения НПВП с пролонгированным высвобождением).
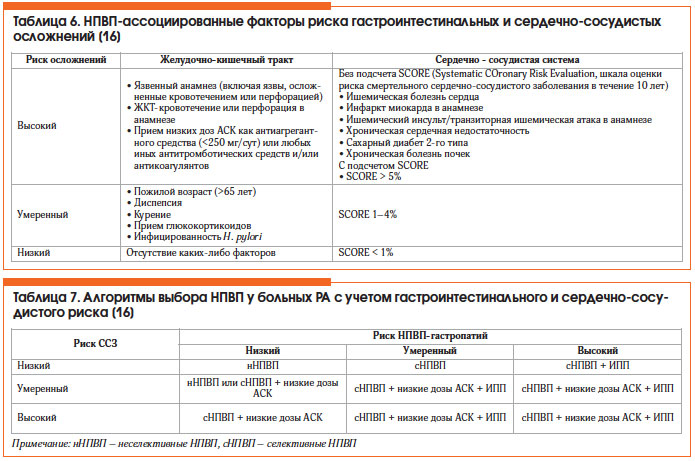
НПВП-гастропатия – одно из наиболее частых осложнений длительного приема НПВП, проявляющееся в виде эрозивного или язвенного поражения верхних отделов желудочно-кишечного тракта (ЖКТ) (преимущественно антральный и препилорический отделы желудка). Прием НПВП не влияет на прогрессирование РА, однако позволяет лучше контролировать симптомы заболевания на фоне терапии БПВП и ГИБП. НПВП-ассоциированные факторы риска гастроинтестинальных и сердечно-сосудистых осложнений представлены в таблице 6.
Экспертами EULAR разработан «калькулятор» для индивидуального подбора НПВП в зависимости от наличия факторов риска в отношении ЖКТ и сердечно-сосудистой системы [15]. К НПВП с наименьшим кардиоваскулярным риском отнесены напроксен, целекоксиб, кетопрофен, низкие дозы ибупрофена (<1200 мг/сут). Основные лекарственные средства, которые используют для лечения НПВП-индуцированных гастропатий, — ингибиторы протонной помпы (ИПП), Н2-блокаторы и мизопростол (синтетический аналог ПГ Е2). Алгоритмы выбора НПВП у больных РА с учетом гастроинтестинального и сердечно-сосудистого риска представлены в таблице 7 [16].
Не так давно появилась новая генерация НПВП, которые повышают активность оксида азота (NO) в слизистой желудка (NO-НПВП). Как известно, NO обладает гастропротективными свойствами: стимулирует секрецию слизи, бикарбоната, улучшает микроциркуляцию, ингибирует адгезию лейкоцитов к эндотелию, что и определяет фармакологические преимущества данной группы НПВП. Одним из представителей NO-НПВП является препарат Найзилат (амтолметин гуацил), который наряду с высокой анальгетической и противовоспалительной активностью обладает гастропротективными свойствами. В рандомизированных клинических исследованиях были продемонстрированы более низкие частота и тяжесть повреждений слизистой оболочки желудка после применения амтолметин гуацила по сравнению с таковыми других неселективных НПВП (диклофенак, индометацин, пироксикам), при сопоставимой противовоспалительной и анальгетической их эффективности [17]. Сравнительное исследование амтолметин гуацила 1200 мг/сут и целекоксиба 400 мг/сут у больных РА показало равнозначные эффективность и безопасность препаратов [18]. Терапевтическая доза амтолметин гуацила (Найзилат) составляет 600 мг 2 р./сут натощак, поддерживающая – 600 мг/сут.
Заключение
РА является гетерогенным заболеванием, исходы которого во многом определяются своевременной диагностикой болезни и правильно выбранной тактикой лечения. Ранняя стадия РА, особенно первые 3 мес. от начала заболевания, наиболее благоприятны для проведения эффективной базисной терапии. Основой ведения больных РА является тщательное мониторирование активности заболевания (не реже 1 р./3 мес.) с последующей коррекцией терапии при необходимости. Выбор терапии определяется стадией РА, активностью болезни, наличием ФНП, сосуществующими коморбидными состояниями, а также эффективностью предшествующего лечения.
Источник
Ревматоидный артрит – аутоиммунное заболевание, характеризующееся наличием хронических воспалительных процессов в суставах, нарушениями в работе всех систем организма. Является одной из причин ранней инвалидности: как в зрелом, так и детском возрасте. Улучшить последствия болезни способны только своевременная диагностика и лечение.
Причины возникновения, виды
Механизм развития этой болезни до конца не изучен. Считается, что воспаление суставов – последствие длительного нарушения в работе иммунной системы. К факторам, провоцирующим появление иммунных патологий и развитие ревматоидного артрита, относятся:
- длительное пребывание на холоде;
- частые стрессы, эмоциональное истощение;
- травмы суставов;
- инфекционные заболевания (ревматоидный артрит может возникнуть после ангины, гриппа, простуды).
Заболевание развивается медленно и незаметно для больного. Он может вести привычный для него образ жизни и нормально себя чувствовать, но в его организме уже могут быть клетки, вызывающие отторжение собственных тканей. Воспаление суставов, их деформация возникают, когда в организме накопилось большое количество антител.
Существует несколько форм ревматоидного артрита. Классификация заболевания проводится по таким критериям:
Характер течения:
- острым;
- подострым.
Тип поражения (виды):
- системный артрит;
- олиго- и полиартрит.
Место возникновения патологических процессов, формы заболевания:
- суставный;
- висцерально-суставный (поражаются суставы, органы).
Скорость развития:
- медленно прогрессирующий;
- умеренно и быстро прогрессирующий.
К возникновению ревматоидного артрита наиболее склонны люди возрастом от 40 лет. Но развитие заболевания возможно и у пациентов младшей возрастной категории. Если воспаление и деструкцию суставов выявляют у больных возрастом младше 16 лет, ставят диагноз «ювенильный ревматоидный артрит». Проявление болезни у детей, клинические рекомендации по ее лечению такие же, как у взрослых.
Особенности проявления
Заболевание проявляется по-разному. Клиническая картина ревматоидного артрита зависит от:
- стадии болезни;
- локализации воспалительных и деструктивных процессов;
- тяжести поражения суставов;
- наличия осложнений.
При скрытом течении болезни у пациента появляются жалобы на:
- хроническую усталость;
- слабость мышц;
- быструю потерю веса;
- чрезмерное потоотделение;
- необоснованное повышение температуры тела (преимущественно утром);
Для подострого ревматоидного артрита свойственно появление болевого синдрома. Больного беспокоят ноющие боли в области воспаленных суставов. Их интенсивность наивысшая в вечернее время суток. Уменьшить выраженность болевых ощущений удается лишь путем применения НПВС.
В воспалительные процессы вовлекаются разные виды суставов. Но наиболее часто поражаются те, которые отвечают за подвижность колен, пальцев рук и запястья. Иногда наблюдается воспаление тканей плеч, бедер, позвоночного столба.
| Воспаление суставов при артрите | Характерные симптомы |
| Запястные, межфаланговые | Отечность сухожилий, расположенных вблизи пораженных суставов |
| Нарушение подвижности кисти | |
| Трудности со сжатием пальцев в кулак | |
| Снижение чувствительности первых трех пальцев | |
| Локтевые, лучелоктевые | Боли в локте |
| Ухудшение подвижности суставов (особенно после долгого пребывания в одном положении) | |
| Плечевые | Уменьшение массы, дисфункции мышц шеи, плеч и ключицы |
| Повышенная температура тела в очаге поражения | |
| Отечность тканей | |
| Ограничение подвижности сустава | |
| Голеностопные | Смещение пальцев стопы |
| Боль в ногах ходьбе, беге | |
| Изменение походки | |
| Коленные | Нарушение функций четырехглавой мышцы |
| Уменьшение подвижности в колене | |
| Выпячивание внутрисуставной жидкости в подколенную ямку | |
| Тазобедренные | Боли, иррадирующие в пах |
| Перемежающаяся хромота | |
| Некроз бедренной кости | |
| Суставы шейного отдела позвоночного столба | Дискомфорт, болевые ощущения в шее, руке и области плеч |
| Головные боли | |
| Хруст, смещение шейных позвонков | |
| Скованность мышц шеи |

На данной схеме изображены два сустава — здоровый и поврежденный. Ознакомьтесь внимательно.
При ревматоидном артрите сначала поражаются суставы. Но если заболевание прогрессирует, нарушается работа таких систем организма:
Пищеварительная. Сопутствующие симптомы артрита:
- ухудшение аппетита;
- метеоризм;
- боли в желудке, внизу живота.
Сердечно-сосудистая:
- воспаление околосердечной сумки;
- гранулематозное поражение клапанов сердца (наблюдается редко);
- атеросклероз.
Мочевыводящая. Признаки прогрессирующего ревматоидного артрита:
- гломерулонефрит;
- амилоидоз;
- почечная недостаточность.
Нервная. Для ревматоидного артрита характерно:
- снижение чувствительности в месте поражения;
- возникновение шейного миелита, паралича;
- нарушение процессов теплообмена.
Кроветворная:
- анемию;
- отклонение показателей крови от нормы (уменьшение количества тромбоцитов, лейкоцитов).
Дыхательная. Проявления системного аутоиммунного заболевания:
- поражение легких ревматоидными узелками (синдром Каплана);
- бронхиолиты.
Зрительная:
- конъюнктивита;
- эписклерита;
- кератита.
При возникновении признаков ревматоидного артрита необходимо обратиться к врачу. Только специалист может определить причину ухудшения самочувствия, подобрать правильное лечение.
Как выявить ревматоидный артрит: клинические рекомендации
Подтвердить диагноз можно лишь после комплексного обследования больного. Чтобы исключить наличие других заболеваний, применяют следующие методы диагностики:
Лабораторные. К таковым относятся:
- анализ крови (общий, расширенный);
- тест на антитела к циклическому цитруллиновому пептиду – позволяет выявить артрит на раннем этапе его развития (при наличии болезни в 90% случаев результаты теста положительные);
- исследование синовиальной жидкости.
Инструментальные. При подозрении на ревматоидный артрит назначаются:
- рентгенография – помогает определить стадию заболевания, оценить степень распространения воспалительных процессов в суставах;
- флюорография – проводится, когда нужно выяснить, есть ли у больного патологии органов дыхательной системы;
- МРТ, КТ – наиболее информативные методы диагностики;
- эхокардиография – показана при наличии симптомов нарушений работы сердца;
- артроскопия – позволяет отличить клиническое проявление ревматоидного артрита от признаков остеоартроза, виллезно-нодулярного синовита, травматического поражения суставов;
- биопсия – проводится при подозрении на амилоидоз.
После постановки диагноза рекомендуется сразу же приступить к принятию лечебных мер: чем раньше будет начато лечение, тем ниже риск развития осложнений и выше вероятность быстрого выздоровления.
Лечение при ревматоидном артрите: клинические рекомендации
Терапия заболевания должна быть комплексной и включать: прием медицинских препаратов, применение вспомогательных методик борьбы с патологией. При медикаментозном лечении назначают:
- Нестероидные противовоспалительные средства – уменьшают воспаление, купируют боли, но не влияют на прогноз заболевания. НПВС могут вызвать негативные реакции со стороны пищеварительной системы. Поэтому их прием при ревматоидном артрите ограничен.
- Базовые противовоспалительные средства – показаны всем больным. При ревматоидном артрите они применяются как можно раньше: в пределах от 3 до 6 месяцев от начала проявления заболевания.
- Глюкокортикоиды – употребляют вместе с БПВП (перед наступлением эффекта от их приема) для купирования обострения заболевания. При низкой эффективности противовоспалительных средств или невозможности их применения эти препараты назначают в качестве самостоятельной терапии.
Немедикаментозное лечение ревматоидного артрита включает:
- занятия лечебной гимнастикой (не меньше 2 раз в неделю);
- физиотерапию (воздействие холодом, теплом, лазером и ультразвуком);
- массажные процедуры;
- санаторно-курортное лечение (рекомендуется при ремиссии).
При осложненном течении болезни прибегают к операции. Показания к неотложному хирургическому вмешательству:
- подвывих шейных позвонков, сопровождающийся неврологическими осложнениями;
- деформации суставов, затрудняющие выполнение простых движений;
- разрывы сухожилий;
- анкилозы тяжелой формы, дислокации нижней челюсти;
- защемление нерва в месте поражения суставов;
- скопление большого количества жидкости в суставных сумках.
В период лечения пациенту необходимо:
- Избегать факторов, провоцирующих обострение болезни. К таковым относятся: инфекционные заболевания, частые стрессы.
- Отказаться от курения, употребления алкогольных напитков.
- Контролировать массу тела.
- Сбалансировано питаться. В рацион нужно включить продукты с высоким содержанием полиненасыщенных жирных кислот: свежие фрукты и овощи, оливковое масло, рыбий жир.
Больные ревматоидным артритом должны придерживаться клинических рекомендаций по лечению. В противном случае это грозит возникновением атеросклероза, вторичного остеоартроза и системного амилоидоза, нестабильности шейного отдела позвоночника.
При своевременном обращении к врачу прогноз на выздоровление благоприятный. Если терапия подобрана правильно, через год после начала лечения удается добиться стойкой ремиссии ревматоидного артрита. Наиболее значимый прогресс достигается в период с 2 по 6 год болезни: воспалительные процессы останавливаются.
Источник


