Псориатический артрит его клинические формы
Псориатический артрит (Psoriatic Arthritis, ПсА) — хроническое прогрессирующее заболевание суставов, сопровождающееся псориазом. В основном поражаются мелкие суставы (межфаланговые пальцев кистей и стоп, позвоночника, крестцово-подвздошные)[2].
Эпидемиология[править | править код]
Распространённость псориаза в популяции составляет 2—3 %, а распространённость артрита среди больных псориазом колеблется от 13.5 до 47 %. Наиболее часто псориатический артрит начинается в возрасте от 20 до 50 лет, причём мужчины и женщины заболевают одинаково часто. Встречаются случаи особенно тяжелого течения псориатического артрита у молодых мужчин. Профилактика псориатического артрита не разработана, из-за отсутствия знания о его причине. Проводится так называемая вторичная профилактика (то есть профилактика ухудшения состояния больных после начала заболевания), направленная на сохранение функциональной способности суставов и замедление темпов прогрессирования псориатического артрита.
Этиология[править | править код]
Этиология псориатического артрита до сих пор не известна, предполагают влияние генетических, иммунологических и средовых факторов[3].
Патогенез[править | править код]
Главную роль в патогенезе синовита и деструктивных изменений суставов играет ФНО-α, который активирует клетки эндотелия, стимулирует пролиферацию фибробластов, способствует экспрессии матриксных металлопротеиназ, стимулирует синтез коллагеназы и простагландина Е2, активирует остеокласты, регулирует продукцию ряда хемокинов.
Клинические формы[править | править код]
Дистальная форма— поражаются в основном дистальные межфаланговые суставы стоп и кистей. Изолированное поражение дистальных межфаланговых суставов стоп и кистей встречается у 5% больных.
Асимметричный моно-, олигоартрит — поражаются коленные, лучезапястные, голеностопные, локтевые суставы и проксимальные межфаланговые суставы стоп и кистей. Встречается у 70% больных псориатическим артритом.
Ревматоидоподобная — поражаются парные суставы областей как при ревматоидном артрите. Встречается у 15-20% больных, в основном симметричный полиартрит, но бывает и асимметричный.
Псориатический изолированный или в сочетании с периферическим артритом — воспалительное поражение позвоночника, крестцово-подвздошного сочленения как при анкилозирующем спондилите. Достаточно часто сочетается с периферическим артритом, лишь в 2-4% случаев изолированный спондилит.
Мутилирующий артрит — остеолиз с укорочением пальцев кистей и/или стоп с формированием «телескопической» деформации, разнонаправравленных подвывихов пальцев. Редкая форма, встречается лишь у 7% больных, локальный остеолиз может развиться при всех клинических формах псориатического артрита[4].
Клиническая картина[править | править код]
Основными проявлениями псориатического артрита являются периферический артрит, дактилит, энтезит, спондилит.
- Периферический артрит клинически проявляется болью, припуханием, ограничением подвижностью суставов. Характерными признаками являются асимметричное поражение суставов нижних конечностей, которое со временем трансформироваться в полиартрит; осевой артрит; дактилит и сосискообразная деформация пальцев кистей и стоп.
- Дактилит — это острое или хроническое воспаление пальца, клинически проявляющееся болью, цианотическим окрашиванием пальцев, плотным отеком пальцев, болевым ограничением сгибания, характерной для псориатического артрита сосискообразной деформацей пальцев. Является типичным признаком псориатического артрита, возникающий в результате одновременного поражения сгибателей и/или разгибателей пальцев, а также артрита межфаланговых суставов.
- Теносиновит проявляется болью, припуханием по ходу сухожилий, а также ограничением функции (сгибание пальцев).
- Спондилит характеризуется воспалительной болью в спине и ограничением в разных отделах позвоночника[4].
Диагностика[править | править код]
Диагноз ПсА устанавливают на основании критериев CASPAR. Согласно критериям СASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и ≥3 баллов из следующих пяти категорий.
| Признак | Балл |
|---|---|
1. Псориаз:
| 2 1 1 |
| 2. Псориатическая дистрофия ногтей (точечные вдавления, онихолизис, гиперкератоз) | 1 |
| 3. Отрицательный ревматоидный фактор (кроме латекс-теста) | 1 |
4. Дактилит:
| 1 1 |
| 5. Рентгенологические признаки внесуставной костной пролиферации по типу краевых разрастаний (кроме остеофитов) на рентгенограммах кистей и стоп. | 1 |
Дифференциальная диагностика[править | править код]
Псориатический артрит следует дифференцировать со следующими воспалительными и дегенеративными заболеваниями суставов:
- Ревматоидный артрит.
- Реактивный артрит.
- Анкилозирующий спондилит.
- Остеоартрит.
- Микрокристалические артриты (подагра, пирофосфатная артропатия).
- Болезнь Рейтера.
Лечение[править | править код]
Для лечения ПсА используют следующие группы лекарственных препаратов:
- Нестероидные противовоспалительные препараты: диклофенак, индометацин.
- Глюкокортикоиды: метилпреднизолон, бетаметазон.
- Базисные противовоспалительные препараты: сульфасалазин, метотрексат.
- Таргетные синтетические базисные противовоспалительные препараты: апремиласт, тофацитиниб[4].
Примечания[править | править код]
Ссылки[править | править код]
На русском языке
- Форум о псориатическом артрите и псориазе
- Статьи, созданные пациентами
Источник
Подобно ревматоидному артриту (РА), псориатический артрит является формой воспалительного артрита. Это затрагивает приблизительно 520 000 человек в стране. В этой статье рассмотрим основные клинические формы псориатического артрита.
Основные признаки и симптомы псориатического артрита включают:
- Боли в суставах, с отеком и жесткостью (затрагивающие один или несколько суставов).
- Колбасный отек (называемый дактилитом), воздействующий на пальцы рук или ног.
- Боли в области стоп и лодыжек: в некоторых случаях тендинит в ахилловом сухожилии или подошвенный фасциит, влияющий на подошву стопы.
- Симптомы, которые влияют на ногти, в том числе питтинг и выталкивание (или разделение) ногтя из лежащего ниже ногтя.
- Боль в нижней части спины (крестце) над копчиком.a
У многих пациентов с псориатическим артритом компонент артрита (боль в суставах и припухлость) может сопровождаться симптомами, воздействующими на кожу и ногти. Лечение псориатического артрита препаратами.
Основные клинические формы псориатического артрита
Существует пять основных форм псориатического артрита. Клинические формы псориатического артрита:
- Дистальный артрит: характеризуется болью и отеком, в основном поражающим дистальные межфаланговые суставы (внешние суставы пальцев), с вовлечением ногтей (питтингом, отталкивание от ногтевого ложа).
- Спондилоартрит: характеризуется вовлечением позвоночника (напоминает анкилозирующий спондилоартрит). Пациенты обычно будут испытывать положительный результат для антигена HLA — B27 (определяется анализом крови).
- Олигоартрит: характеризуется вовлечением только нескольких суставов с асимметричным распределением (больше на одной стороне тела, чем другой). В этой форме псориатического артрита существует риск суставного разрушения, если болезнь остается активной.
- Симметричный полиартрит: характеризуется симметричным вовлечением суставов (аналогично ревматоидному артриту) и типично ревматоидным фактором (РФ) положительным. (Это может быть суставное возникновение псориатического артрита и РА).
- Мутилирующий артрит: характеризуются деструктивным и деформирующим артритом. Может привести к тяжелой деформации рук (а иногда и ног). Осложнения псориатического артрита.
Как диагностируется псориатический артрит
Обычно диагноз псориатического артрита производится на основе клинической оценки (оценка симптомов пациента и истории болезни), рентгенографических наблюдений и лабораторных анализов, таких как ревматоидный фактор (РФ), скорость седиментации эритроцитов, антитела, включая антиядерные антитела (ANA) и антициклический цитруллинированный пептид (анти — CCP). Если у вас есть как воспалительный артрит, так и симптомы псориаза, у вас возможен диагноз псориатического артрита. Однако у пациента могут быть как псориаз, так и артрит, а также нет псориатического артрита, но некоторые комбинации псориаза и остеоартрита или РА, подагры или воспалительного заболевания кишечника.
Клиническая оценка играет ключевую роль в диагностике псориатического артрита. Пациент с псориатическим артритом часто жалуется на суставную жесткость (хуже по утрам) и боль. Физическое обследование выявит нежность и боль, когда суставы находятся под стрессом. Как правило, присутствует суставной выпот. Около половины пациентов испытают боль в суставах и позвоночнике.
Нет никаких лабораторных тестов, которые можно было бы использовать для диагностики псориатического артрита. Однако некоторые результаты могут быть полезны в контексте клинических и рентгенологических (рентгеновских) доказательств. Например, РФ — фактор положительный у 2% — 10% пациентов с псориатическим артритом. Кроме того, наличие определенных антител может указывать на псориатический артрит. К ним относятся ANA и анти — CCP антитела.
Что вызывает псориатический артрит
Нет понимания точной причины псориатического артрита, но считается, что заболевание происходит из-за сочетания генетических, экологических и других факторов. Гены играют значительную роль в развитии псориатического артрита. Исследования показали, что наследственность (какие гены вы наследуете от своей семьи) может составлять около 40% риска развития псориатического артрита. Например, если у вас есть близкий член семьи с псориатическим артритом, у вас на 50% больше вероятность заболевания, чем у кого-либо из членов семьи с заболеванием.
Другие факторы, такие как аномалии, в вашей иммунной системе или воздействие определенных бактерий или вирусов, также могут играть роль в повышении риска. Результаты исследований показывают, что воздействие стрептококковой инфекции может быть связано с развитием, как псориаза, так и псориатического артрита. Как жить с псориатическим артритом?
Как лечится псориатический артрит
Псориатический артрит обычно лечат различными лекарствами, которые контролируют воспаление и другие симптомы. Упражнения и физиотерапия также могут облегчить боль в суставах и жесткость.
Многие из тех же препаратов, которые используются для лечения ревматоидного артрита, также используются для псориатического артрита. Нестероидные противовоспалительные препараты (НПВП), как внебиржевые (аспирин, ибупрофен, напроксен), используются для снятия боли и контроля воспаления. Селекбрекс (целекоксиб) с селективным НПВП (также называемый ингибитором Cox-2) с меньшей вероятностью вызывает побочные эффекты, включая желудочно-кишечные эффекты, чем менее селективные НПВП (ибупрофен, аспирин).
Глюкокортикоиды, вводимые инъекцией непосредственно в пораженные суставы, также могут быть полезны для борьбы с воспалением. Пероральные глюкокортикоиды обычно не используются у пациентов с псориатическим артритом из-за возможности обострения псориаза.
Лекарственные средства против ревматических заболеваний (БПРП), в том числе метотрексат, могут быть полезны у пациентов, страдающих отеком суставов. Было показано, что эти препараты эффективны для замедления или предотвращения повреждения суставов.
Было показано, что более новые биологические методы лечения (также считающиеся БПРП), включая ингибиторы ФНО, такие, как этанерцепт или адалимумаб, эффективны для борьбы с симптомами псориатического артрита и часто используются у пациентов, которые не реагируют на лечение традиционными лекарствами. Эти агенты также могут использоваться вместе с БПРП и глюкокортикоидами для контроля воспаления и предотвращения повреждения суставов, связанных с этим заболеванием. Клинические формы псориатического артрита смотрите выше. Причины псориатического артрита суставов.
Источник
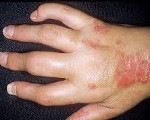
Псориатический артрит (псориатическая артропатия) – ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.
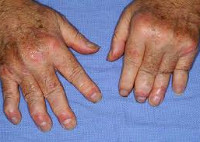
Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% – появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно – с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит – форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови – увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник