Реактивный артрит псориаз артрит
- Что такое псориатический артрит (полиартрит)
- Псориатический артрит — симптомы
- Причины псориатического артрита
- Лечение псориатического артрита (полиартрита)
- Наши рекомендации при псориатическом артрите
- Препараты
- Выписки из истории болезни
Псориатический артрит (полиартрит) – хроническое прогрессирующее воспалительное заболевание суставов с симптомами псориаза. Если речь идет о поражении одного сустава, то говорят об артрите, если поражено несколько суставов, то говорят о полиартрите. Лечение псоритатического артрита (полиартрита) должно быть направлено на устранение причин псориаза, на снятие воспалительного процесса и предотвращение дальнейшего разрушения хряща.
Псориатический артрит — симптомы
Дебют псориатического артрита (суставной синдром) в большинстве случаев происходит незаметно, артрит развивается постепенно. Продолжительное время заболевшие отмечают боль в суставах только при ходьбе или после физической нагрузки. В первое время боль в суставах возникает периодически, а затем становится постоянной, ноющей, но, как правило, достаточно терпимой.
При псориазе частота поражения суставов верхних и нижних конечностей одинакова, отличительная особенность псориатического артрита — поражение суставов стоп и кистей, особенно пальцев рук и ног. Сами пальцы приобретают блестящий багровый или даже синюшный цвет, кожа над ними натянутая и гладкая, горячая на ощупь. При дальнейшем развитии заболевания отмечается поражение ногтей, слизистых оболочек (глаз, языка, твердого неба, мочевого пузыря).
Для псориатического артрита (полиартрита) характерен стойкий воспалительный процесс и поражение всех элементов сустава: синовиальной оболочки, хряща, капсулы, костных концов, формирующих сустав, околосуставных тканей. Однако по мере стихания псориатического процесса артрит проходит, не вызывая повреждения сустава. Для псориаза характерно поражение не более 3 суставов.
Симптомы псориатического артрита (полиартрита) отличаются в различное время от начала кожных проявлений: у 75% больных псориазом воспаление суставов развивается после кожного поражения, у 15% наблюдается одновременное формирование псориатических бляшек и артрита, у 10% артрит предшествует поражению кожи (в этом случае очень трудно поставить правильный диагноз).
Псориатический артрит (полиартрит) — причины
У 80% больных псориазом развивается псориатический полиартрит. Считается, что причины псориаза — вирусы, поскольку в крови больных и в пораженной коже обнаруживаются остатки антител и антигенов, характерных для вирусов.
Кроме того, в развитии псориаза большую роль играет наследственный фактор, — заболевание нередко передается из поколения в поколение независимо от пола, например от бабушки к сыну и его дочери.
Наиболее часто псориатический артрит возникает у молодых и среднего возраста людей (20-40 лет), физически крепких, нередко перенесших нервный стресс.
Лечение псориатического артрита (полиартрита)
Основные характеристики псориатического артрита:
- перенесенный нервный стресс;
- вирусная компонента;
- наличие воспалительного процесса;
- поражение суставов пальцев рук и ног;
- болевой синдром;
- поражение ногтей и слизистых оболочек (глаз, мочевого пузыря, и пр.).
Лечение псориатического артрита (полиартрита) должно быть направлено на:
- восстановление обмена веществ в
суставном хряще (т.е. предотвращение дальнейшего разрушения
хряща) и максимальное сохранение функции пораженных
суставов, - устранение вирусной компоненты,
- устранение хронического воспаления,
- коррекция психо- эмоционального состояния, устранение симптомов хронической усталости и последствий стресса;
- снятие болевого синдрома;
- восстановление пораженных слизистых оболочек (мочевого пузыря, пр.).
В лечении псориатического артрита используются лекарственные препараты, мази, ультрафиолетовое облучение,
витаминные и минеральные комплексы, а также натуральные препараты (БАДы). В некоторых случаях врач может назначить прием гормональных препаратов, но из-за побочных эффектов это крайне нежелательная мера, — прием таких препаратов должен проходить под строгим наблюдением врача.
При лечении псориатического артрита не стоит забывать и о диете. Во время обострений заболеваний стоит убрать из своего рациона жирное мясо, бобовые, соленое и острое, специи и соусы. А также отказаться от алкоголя.
Источник
И у псориатического, и у ревматоидного артрита одинаковая природа. Оба являются аутоиммунными заболеваниями, поражающими суставы. Оба носят воспалительный характер и быстро прогрессируют.
При этом симптомы ПА и РА практически не отличаются:
скованность в конечностях;
боль и сильные отеки;
хроническая усталость и частые перемены настроения у больного.
При этом обе болезни периодически обостряются, а также лечатся с помощью похожих медикаментов.
Может даже показаться, что это одно и то же заболевание, но нет. Происхождение и источники у них различные, а потому требуют разных подходов к диагностике и лечению.
Псориатический артрит (Код по МКБ-10 L40.5 M07)
Вплоть до 1950-х годов псориатический артрит считался просто формой псориаза, которая сопутствует ревматоидному артриту. Однако в 1964 году Американская ассоциация ревматизма впервые классифицировала и описала ПА как уникальную отдельную патологию.
В Международном классификаторе болезней 10-го пересмотра (МКБ-10) он также проходит как отдельная болезнь под кодом L40.5.
В чем основные отличия псориатического артрита от ревматоидного артрита?
Главным отличием ПА от РА является распределение пораженных суставов. Обе болезни могут разрушать суставы пальцев рук и ног, запястья, а также более крупные: колени, плечи, бедра, межпозвоночные соединения. Ревматоидный артрит довольно часто становится причиной скованности в лодыжках.
Однако при псориатическом артрите поражения часто асимметричны, происходят спорадически и могут затрагивать только какие-то отдельные суставы. При ревматоидном же характерна симметрия.
Разумеется, бывают и исключения. По факту 15% пациентов с ПА будут иметь симметрические воспаления. Это считается более тяжелым случаем, поскольку затрудняет дифдиагноз.
Другое характерное отличие – вовлечение позвоночника в процесс воспаления. ПА может проявиться в любом отделе позвоночника (так называемый аксиальный артрит), в то время как РА в основном ограничивается шейным.
По этой причине ПА относится к категории спондилоартопатических расстройств, а РА – нет.
Признаки псориатического артрита
Повреждение костей
В сравнении ревматоидный артрит выглядит более тяжелой болезнью. Эрозия костей здесь является центральной особенностью, провоцируя необратимую потерю костной ткани (остеолиз), а также деформацию суставов.
Примерно то же самое происходит и при псориатическом артрите, однако, разрушительный эффект куда меньше. Потеря костной ткани чаще ограничивается дистальными фалангами пальцев (ближе всего к ногтям). Лишь при мутилирующем артрите (Arthritis mutilans) обезображивание суставов рук происходит быстро и приобретает тяжелую форму.
Пальцы ног и кожа
Ещё одной подсказкой является характер болевых ощущений. При псориатическом артрите боль исходит от дистальных суставов, при ревматоидном будут больше затрагиваться проксимальные суставы (чуть выше суставов пальцев).
При тяжелой форме ПА пальцы также могут приобретать вид сосисок (так называемый дактилит), что затрудняет сжимание кисти в кулак.
Также около 85% пациентов с псориатическим артритом имеют все симптомы псориаза (сухие шелушащиеся бляшки на коже, сильный суд и проч.). У половины пациентов псориаз поражает ногтевые пластины. Ни то, ни другое не наблюдается при РА.
Причины псориатического и ревматоидного артрита
Как и любое аутоиммунное заболевание псориатический и ревматоидный артрит развиваются из-за чрезмерной активности иммунитета. Антитела (иммуноглобулины) начинают атаковать собственные ткани. Объектом становятся рецепторы на поверхности клеток, которые иммунная система начинает воспринимать как антигены. В этом случае антитела превращаются в аутоагрессивные антитела – это результат генетической «поломки».
В случае ПА и РА объектом атаки являются соединительные ткани суставов, но вот фактические цели аутоиммунной атаки существенно различаются.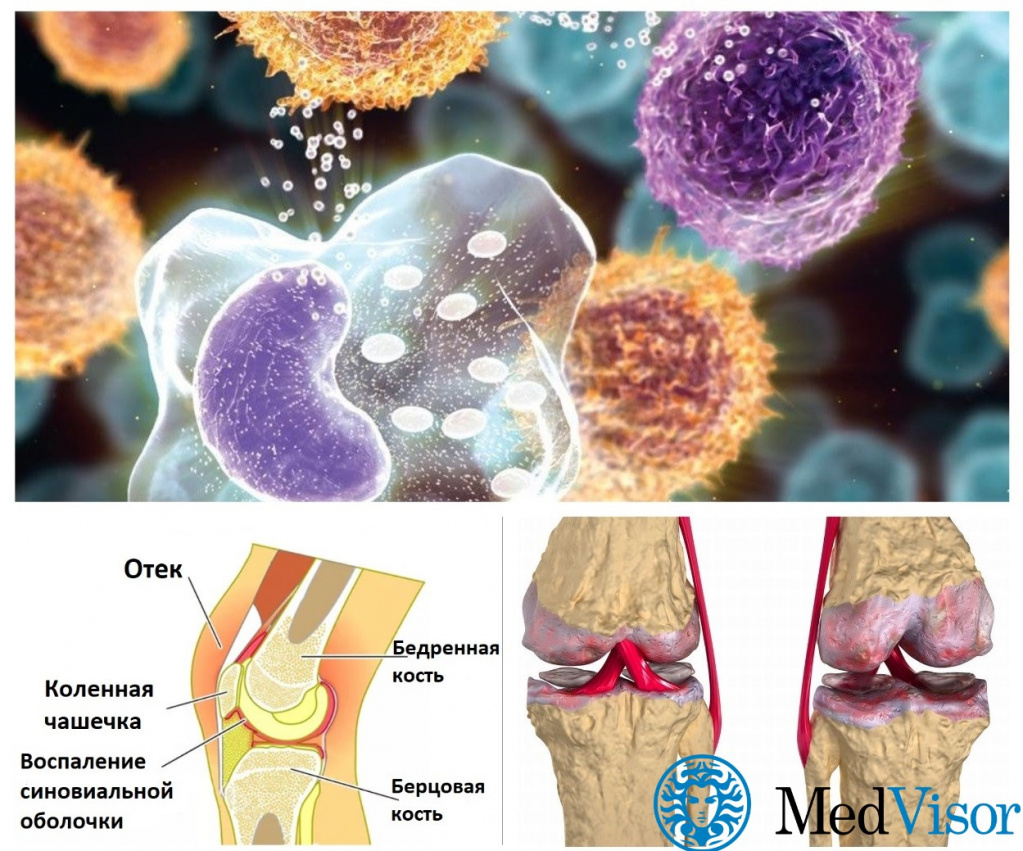
При ревматоидном артрите мишенью аутоантител становятся клетки в подкладке сустава – синовиоциты. Воспаление приводит к аномальному делению и росту этих клеток, что провоцирует целый каскад событий:
- Гиперплазия синовиальной оболочки сустава (уплотнение);
Инфильтрация воспалительных белков (цитокинов) в суставы
Постепенное разрушение суставного хряща, костей и сухожилий.
При псориатическом артрите воспаление является косвенным эффектом. Вместо синовиоцитов иммунная система нацелена на клетки кожи – кератиноциты. Из-за аутоиммунной атаки они также начинают делиться ускоренными темпами, вызывая те самые симптомы псориаза в виде сухих бляшек на коже. Это происходит в большинстве, но не во всех случаях.
Со временем воспаление начнет поражать другие системы и органы, включая ногти, глаза, мозг, почки, поджелудочную железу. Известно также, что псориаз может провоцировать и другие заболевания, например, сахарный диабет. Может оно затронуть и суставы – и тогда развивается псориатический артрит.
Синовиальная гиперплазия также характерна и для ПА, однако, она протекает более тяжело, чем при РА. Вероятно, потому что суставы болезнь атакует по касательной, а не напрямую.
Диагностика ревматоидного артрита
При подозрениях на ревматоидный артрит потребуется точная диагностика. Врач, как правило, назначит ряд анализов, разработанных по критериям Американского колледжа ревматологии (ACR):
Анализ крови на содержание аутоантител, включая анализ на ревматоидный фактор (РФ) и антител к циклическому цитруллинированному пептиду (АЦЦП). Маркеры этих антител разные. АЦЦП чаще всего обнаруживаются именно у людей с ревматоидным артритом.
Маркеры воспаления в крови, включая С-реактивный белок (СРБ) и осаждение эритроцитов (СОЭ).
Рентгенография и магнитно-резонансная томография (МРТ), чтобы выявить характер костной эрозии и сужение синовиального пространства в суставах.
Результаты тестов должны оценить продолжительность и тяжесть симптомов, характер воспаления, его местоположение и т.д. Совокупный балл от 6 до 10 будет говорить о высокой вероятности ревматоидного артрита.
Диагностика псориатического артрита
В отличие от РА псориатический артрит в основном диагностируется с помощью визуального осмотра и обзора истории болезни. Не существует никаких анализов крови или скрининговых процедур, которые могли бы поставить окончательный диагноз. Врач должен искать ключи, которые являются главными индикаторами ПА:
Ассиметричное расположение воспалений;
Вовлеченность кожи и ногтей;
Семейная история псориаза или ПА;
Стимулирующие факторы, запускающие воспаление (стрептококковая инфекция, лекарства, простуда, время года, погода и т.д.).
Рентгеновский снимок или МРТ также могут обнаружить деформацию суставов – так называемый «карандаш в стакане», когда кончик пальца выглядит как заостренный карандаш, а дистальная фаланга изнашивается до чашкообразной формы. Однако такая деформация поражает лишь 5–15% пациентов с ПА и в основном уже на поздней стадии заболевания.
При поражении кожи может быть проведена биопсия ткани, чтобы убедиться в наличии ПА. Под микроскопом клетки эпидермиса будут акантотическими (плоскими и сжатыми) в отличие от экземы, рака кожи и других кожных заболеваний.
Прочие лабораторные тесты проводятся в основном, чтобы исключить прочие заболевания. Как правило, во время дифференциальной диагностики исследуют схожие артритные заболевания:
Подагра;
Артроз;
Анкилозирующий спондилит;
Реактивный артрит.
Как лечат псориатический артрит
ПА и РА часто лечатся одними и теми же лекарствами, хоть и с разным успехом. Физические упражнения, похудение, отказ от курения – все это врачи советуют при обоих диагнозах.
Лечение легких и средней тяжести состояний обычно проводится при помощи нестероидных противовоспалительных препаратов (НПВС).
Там, где они не помогают, применяют другие методы.
Кортикостероиды
Самый распространенный препарат – преднизон (гидрокортизон) либо в виде таблеток, либо инъекций непосредственно в пораженный сустав. Однако тактика применения все же будет различной:
При псориатическом артрите кортикостеориды чаще используются во время обострений сиптомов. Применять их следует с особой осторожностью, поскольку возможно серьезное осложнение – болезнь Цумбуша (генерализованный пустулезный псориаз).
При ревматоидном артрите низкие дозы кортикостероидов часто назначаются в комбинации с другими препаратами. Они также могут вводиться непосредственно в сустав для снятия острых болей.
Болезнь-модифицирующие антиревматические препараты (БМАРП)
БМАРП или по-другому базисные противоревматические препараты (Метотрексат или Лефлуномид) эффективны при лечении ревматоидного артрита, но вот при лечении псориатического уже менее убедительны.
Поэтому Метотрексат считается препаратом первой линии для лечения многих аутоиммунных заболеваний и одобрен для лечения псориаза, но не псориатического артрита.
Ингибиторы фактора некроза опухоли (ФНО)
Ингибиторы ФНО представляют собой препараты, блокирующие тип цитокина, известный как фактор некроза опухоли – внеклеточного белка, который играет определенную роль в воспалительных процессах при ПА и РА.
Тем не менее ФНО причиняют гораздо больше вреда именно при псориатическом артрите, поэтому ингибиторы эффективны при лечении именно этой болезни.
Согласно исследованию, проведенному в 2011 году в Дании, 60% пациентов с ПА достигли устойчивой ремиссии после курса ингибиторов ФНО, по сравнению с 44% людей с РА.
Особенности лечения ревматоидного артрита
Вообще говоря, РА лучше начинать лечить сразу после постановки диагноза. Это необходимо для предотвращения необратимых состояний – костной эрозии и остеолиза, которые могут развиться буквально за два года. Раннее лечение особенно важно для тех, у кого по результатам обследования есть риск развития тяжелой формы заболевания.
В целом, ревматоидный артрит при своевременном лечении и профилактики может уйти в устойчивую ремиссию на долгие годы и никак не беспокоить пациента.
Особенности лечения псориатического артрита
Лечение ПА в отличие от РА может потребоваться только при возникновении устойчивых симптомов. Когда тяжесть болезни ослабевает или переходит в ремиссию, лечение можно прекратить.
Однако, если ПА сопровождается псориазом средней тяжести, лечить их требуется непрерывно.
Источник
Реактивный артрит – заболевание, которое характеризуется воспалением суставов, ассоциированным с триггерной инфекцией, как правило, у генетически предрасположенных лиц.
О генетической предрасположенности говорит носительство HLA-В27 антигена. Около 85% пациентов с реактивным артритом являются носителями HLA-B27 антигена. Этот антиген также предрасполагает к анкилозирующему спондилиту (болезни Бехтерева) и к псориатическому артриту (артриту при псориазе).
Заболеванию подвержены лица в возрасте 20-40 лет, чаще мужчины.
Болезнь Рейтера представляет собой реактивный артрит с разнообразными внесуставными (системными) проявлениями.
Этиологическими факторами (триггерами) реактивного артрита являются следующие инфекционные агенты: хламидия трахоматис (урогенитальная инфекция), иерсиния, кампилобактер, сальмонелла и шигелла (кишечная инфекция).
Чаще встречается реактивный артрит, ассоциированный с урогенитальной хламидийной инфекцией.
Хламидиоиндуцированные артриты вызывает Chlamydia trachomatis, представляющая собой внутриклеточные грамотрицательные бактерии.
Основное значение в развитие реактивного артрита имеет реакция системы иммунитета на инфекционный агент, находящийся внутри сустава или экстраартикулярно. Триггерные факторы (например, хламидии) способны запускать иммунный ответ, что приводит к развитию артрита.
В развитии болезни условно можно выделить 3 стадии. На первой стадии действует инфекционный агент, возникает уретрит или простатит или цервицит или энтероколита и т.д. в зависимости от возбудителя. На второй стадии развивается острое воспаление суставов, которое, как правило, заканчивается выздоровлением. При определенных условиях (генетическая предрасположенность, нарушения иммунной системы) артрит становится хроническим, могут возникнуть системные проявления болезни.
Как проникает хламидия в организм человека?
Проникновение хламидий в организм человека происходит чаще всего при половом контакте. Возможен неполовой путь, например, бассейновый. Заражение новорожденных может возникать от больной матери внутриутробно или во время родов.
Поражение суставов носит, как правило, симметричный характер. Чаще поражаются суставы нижних конечностей. Обычно поражается небольшое количество суставов. Часто определяются симптом «лестницы»: постепенное вовлечение суставов снизу вверх, а также симптом «спирали»: восходящее вовлечение разноименных суставов. Часто вовлекаются крестцово-подвздошные суставы (сакроилеит) и позвоночник (спондилит). Очень характерны энтезиты (воспаления в местах прикрепления к костям связок и сухожилий), характерны боли в пятках. Могут возникать дактилиты – воспаления пальцев («сосискообразные» пальцы). Из-за воспаления связочного аппарата стоп постепенно развивается плоскостопие.
Характерно поражение глаз, слизистых оболочек, кожи, ногтей. Возможны осложнения со стороны сердца и сосудов, почек, нервной системы.
Основным проявлением хламидийной инфекции является уретрит. Практически у каждого мужчины с хламидиоиндуцированным артритом при целенаправленном урологическом обследовании выявляется хронический простатит, который в большинстве случаев протекает бессимптомно. Значительно реже у пациентов развиваются другие поражения мочеполовых органов, например, эпидидимит и др.
У женщин часто возникает цервицит (воспаление шейки матки), сальпингит (воспаление труб). Частым осложнением хламидийной инфекции является бесплодие.
Патология глаз чаще всего протекает по одному из трех вариантов: конъюнктивит, кератит или увеит. При конъюнктивите беспокоит ощущение рези в глазах, светобоязнь, слезотечение. Возможно снижение зрения или в тяжелых случаях потеря зрения.
Поражение кожи и слизистых при реактивном артрите (болезни Рейтера) многообразны. Чаще всего выявляется цирцинарный баланит, представляющий собой высыпания на головке полового члена. В полости рта могут появляться эрозии или язвочки, они могут располагаться в области щек, губ, неба, на языке. Характерно поражение кожи туловища и конечностей, а также высыпания на ладонях и подошвах, похожие на псориаз. Нередко возникают поражения ногтей.
Какие серьезные осложнения могут быть при реактивном артрите?
При длительном течении болезни и при высокой активности воспаления возможны осложнения со стороны сердечно-сосудистой системы, почек. Характерно развитие амилоидоза. Имеется склонность к развитию тяжелых инфекций и даже сепсиса.
В общем анализе крови типичные изменения, как правило, отсутствуют. Возможно увеличение СОЭ, количества лейкоцитов, анемия, повышение уровня тромбоцитов. В биохимическом анализе может быть увеличено содержание С-реактивного белка, фибрина. В общем анализе мочи признаки воспалительного процесса (в моче обнаруживаются лейкоциты, белок). Для выявления уретрита целесообразно выполнить трехстаканную пробу мочи, при этом изменения наиболее четко выявляются в первой порции мочи.
Наиболее доказательно выявление триггерной инфекции культуральным методом. Косвенными признаками доказательства наличия инфекции являются полимеразная цепная реакция (ПЦР) и определение антител методом иммуноферментного анализа (ИФА). Для доказательства роли кишечных бактерий необходимо выполнить посев кала и серологические реакции (определение уровня антител в сыворотке крови). Обследоваться на урогенитальную инфекцию необходимо вместе с половым партнером.
До взятия материала необходимо воздерживаться от приема антибиотиков в течение 3-4 недель; перед взятием материала не мочиться в течение 1-1,5 часа; взятие материала должно производиться путем соскоба слизистой уретры или канала шейки матки.
«Золотым» стандартом диагностики хламидиоза является культуральный метод. Он осуществляется с использованием клеток, чувствительных к хламидиям: McCoy, Hela-229 и др. Чувствительность метода около 80%, специфичность 100%.
Пациентам с реактивным артритов часто выполняют рентгенологическое исследование периферических суставов, позвоночника и крестцово-подвздошных суставов. При остром процессе признаки поражения суставов могут отсутствовать. При хроническом процессе происходят характерные изменения. Могут выявляться участи разрушения кости (узуры, эрозии). Повторять рентгеновское обследование надо по показаниям под контролем ревматолога.
Антибактериальная терапия назначается обязательно.
По окончании лечения антибиотиками через 4-5 недель проводят контроль излеченности. При лечении инфекций, передающихся половым путем, необходимо лечить половых партнеров пациента.
При хламидиоиндуцированных артритах применяют следующие группы антибиотиков: тетрациклины (доксициклин), макролиды (азитромицин, джозамицин, рокситромицин, кларитромицин, ровамицин (спирамицин); фторхинолоны: офлоксацин, ципрофлоксацин, левофлоксацин, моксифлоксацин. При энтероколитическом варианте возможно применение следующих антибиотиков: тетрациклин, ципрофлоксацин и др. Назначение антибактериальной терапии осуществляется врачом.
Одновременно с антибактериальными средствами назначают противогрибковые препараты, поливитамины, биопрепараты.
Для купирования воспалительного процесса назначают нестероидные противовоспалительные препараты (НПВП). Из группы НПВП применяются диклофенак, ацеклофенак, напроксен, индометацин, нимесулид, мелоксикам, целекоксиб, эторикоксиб и другие препараты с учетом индивидуальной переносимости, наличия факторов риска побочных эффектов и оценкой эффективности проводимой терапии. При условии правильного выбора препарата и соблюдения режима его дозирования вероятность побочного действия лекарственного средства минимальна.
Особое место в ряду НПВП занимает ацеклофенак (Аэртал). Ацеклофенак хорошо всасывается в желудочно-кишечном тракте, действует через 15-30 минут после приема, проникает в очаги воспаления, быстро выводится из организма (период полувыведения 3-6 часов). Наряду с тем, что Аэртал обладает выраженным противовоспалительным и обезболивающим действием, имеются данные многочисленных международных наблюдений о его высокой безопасности со стороны желудочно-кишечного тракта и сердечно-сосудистой системы даже при длительном, постоянном применении. применении. Назначение препарата осуществляет только врач.
Целесообразна ли местная терапия?
Местная терапия осуществляется с использованием мазей, кремов, гелей с НПВП, которые действуют непосредственно на очаг воспаления и не оказывают системного воздействия, а значит, существенно снижается риск нежелательных явлений. Преимуществом обладают микронизированные формы лекарственных средств для местной терапии, которые глубже проникают в ткани и действуют более длительно. К таким местным формам нестероидных противовоспалительых препаратов относится, например, Аэртал крем.
Можно применять аппликации с димексидом на 15-20 минут (димексид соединяется с водой или лидокаином в соотношении 1:4, первый раз с осторожностью).
Глюкокортикоиды используются в виде локальной терапии при воспалении суставов или периартикулярных тканей. Проводят введения глюкокортикоидов в сустав или в ткани вокруг суставов. В случае воспаления многих суставов, высокой активности заболевания, вовлечения в воспалительный процесс внутренних органов глюкокортикоиды вводят внутривенно (пульс-терапия). При поражении почек, сердца, сосудов, глаз , при высокой лабораторной активности глюкокортикоиды назначаются внутрь короткими курсами в средних дозах (20-40 мг по преднизолону).
Базисные средства при реактивном артрите назначаются в случае хронизации воспалительного процесса в суставах, при устойчивости суставного синдрома к проводимой терапии НПВП, при развитии кожных и проявлений и осложнений со стороны глаз, при устойчивой лабораторной активности заболевания. Чаще всего используют сульфасалазин. При его неэффективности может быть назначен метотрексат. Выбор средства базисной терапии и его дозирование осуществляет врач.
Из физиотерапевтических процедур рекомендуется использовать фонофорез лекарственных средств (глюкокортикоидов и НПВП), диадинамические токи, ультразвук с глюкокортикоидами, магнитолечение, лазеротерапию.
Пациенты с реактивным артритом должны заниматься лечебной физкультурой, желательно под руководством инструктора и в группах. Массаж мышц в области пораженных суставов улучшает функциональный прогноз заболевания и препятствует развитию мышечной атрофии.
Лечение поражений урогенитальной системы имеет большое значение для течения заболевания в целом. Существуют комплексные подходы к терапии.
Прогноз реактивного артрита при условии его острого течения, отсутствии системных проявлений, раннем и адекватном антибактериальном лечении благоприятный. По данным литературы выздоравливают до 80% пациентов. Прогноз при хроническом реактивном артрите, болезни Рейтера менее оптимистичный. Ухудшается прогноз и у носителей антигена HLA-B27. Основными осложнениями заболевания являются изменения со стороны внутренних органов, амилоидоз, инфекции, сепсис.
Текст памятки в pdf.
Источник