Ревматоидная лихорадка и ревматоидный артрит
Ревматический артрит является одним из проявлений ревматизма. Современное и более правильное название этого заболевания – ревматическая лихорадка.
Острая ревматическая лихорадка (ревматизм, болезнь Сокольского-Буйо) – это системное воспалительное заболевание с преимущественной локализацией поражения в сердечно-сосудистой системе (кардит, формирование клапанных пороков сердца), развитием суставного (артрит), кожного (ревматические узелки, кольцевидная эритема) и неврологического (хорея) синдромов, возникающее на фоне иммунного ответа организма на антигены β-гемолитического стрептококка группы А и перекрёстной реактивности со схожими тканями организма человека.
Ревматический артрит в настоящее время встречается значительно реже,  чем раньше. Но учитывая то, что в 20-30 годах прошлого века смертность от ревматизма доходила до 40%, а пороки сердца формировались в 50-75% случаев, то врачи по-прежнему с настороженностью относятся к данной патологии.
чем раньше. Но учитывая то, что в 20-30 годах прошлого века смертность от ревматизма доходила до 40%, а пороки сердца формировались в 50-75% случаев, то врачи по-прежнему с настороженностью относятся к данной патологии.
Заболевание, как правило, развивается у лиц, имеющих предрасположенность к нему. Обычно возникает у детей и подростков в возрасте 7-15 лет, чаще у девочек.
Ни в коем случае не следует путать ревматический артрит с ревматоидным. Помимо схожих названий и ряда лабораторных показателей, у этих процессов нет ничего общего. Подробнее о ревматоидном артрите вы можете прочитать в соответствующем разделе сайта.
Факторы риска и патогенез острой ревматической лихорадки
В настоящее время доказано, что ревматизм возникает после перенесенной организмом инфекции, вызванной β-гемолитическим стрептококком группы А. Этот микроорганизм может служить причиной целого ряда заболеваний: скарлатины (при первом контакте организма с возбудителем), ангины, обычной острой респираторной инфекции (тонзиллита, фарингита) и других.
 К предрасполагающим факторам возникновения ревматизма относят молодой возраст, переохлаждение, отягощенную наследственность. Доказана роль определенных генов в возникновении этого заболевания (наследование определенных вариантов гаптоглобина, аллоантигена В-лимфоцитов, антигенов HLA А11, В35, DR5, DR7, HLA А3, B15 и ряда других).
К предрасполагающим факторам возникновения ревматизма относят молодой возраст, переохлаждение, отягощенную наследственность. Доказана роль определенных генов в возникновении этого заболевания (наследование определенных вариантов гаптоглобина, аллоантигена В-лимфоцитов, антигенов HLA А11, В35, DR5, DR7, HLA А3, B15 и ряда других).
Считается, что за развитие заболевания отвечают токсико-иммунологические реакции. Стрептококк вырабатывает токсины, которые вызывают воспаление в клетках соединительной ткани, в том числе, суставах и клетках оболочек сердца (токсический механизм – прямое повреждение факторами патогенности стрептококка). Помимо этого, антигены микроорганизма схожи с собственными антигенами организма человека.
Таким образом, вырабатываемые антитела «атакуют» не возбудителя, а свои же органы (аутоиммунная реакция). Формируются иммунные комплексы, которые откладываются в тканях и еще более усугубляют ситуацию. Поражение сосудов миокарда по вышеописанным механизмам ведет к дисциркуляторным изменениям – ишемии и ацидозу.
В результате воспалительного процесса возникает дезорганизация соединительной ткани, которая включает следующие стадии:
- мукоидное набухание (обратимое разволокнение соединительной ткани),
- фибриноидный некроз (необратимый процесс, заканчивающийся распадом коллагеновых волокон),
- формирование специфических гранулем (гранулемы Ашоффа-Талалаева),
- склероз гранулем.
 Начиная от мукоидного набухания до склероза гранулем проходит около 6 месяцев. Помимо описанного процесса, в тканях отмечается отек, пропитывание белками плазмы и фибрином, инфильтрация нейтрофилами, лимфоцитами и эозинофилами.
Начиная от мукоидного набухания до склероза гранулем проходит около 6 месяцев. Помимо описанного процесса, в тканях отмечается отек, пропитывание белками плазмы и фибрином, инфильтрация нейтрофилами, лимфоцитами и эозинофилами.
Морфологическим признаком активного ревматизма является обнаружение специфической гранулемы и неспецифического воспаления.
Предрасполагающие факторы
- наличие диффузных заболеваний соединительной ткани (ревматическая лихорадка, системная красная волчанка, склеродермия и другие) или дисплазии соединительной ткани (синдром Марфана, синдром Элерса-Данлоса, недифференцированные виды дисплазий) у ближайших родственников;
- наличие в ближайшем окружении (семье или коллективе) больного острым инфекционным заболеванием, вызванным β-гемолитическим стрептококком группы А (скарлатина, ангина и прочие), или носителя данного микроорганизма;
- возраст 7-15 лет;
- женский пол;
- недавно (обычно 1-3 недели назад) перенесенное острое инфекционное заболевание стрептококковой этиологии или обострение хронической патологии (например, тонзиллита);
- частые острые респираторные инфекционные заболевания (более 3-4 раз в год);
- носительство В-клеточного маркера D8/7 или наличие его у ближайших родственников, наличие определённых групп крови (А и В), фенотипы кислой эритроцитарной фосфатазы и локусами системы HLA (DR5–DR7, Cw2–Cw3);
- неблагоприятные социально-экономические условия (например, доказано, что частота встречаемости ревматической лихорадки выше в развивающихся странах, а в Российской Федерации подъем заболеваемости отмечался в начале 90-х гг.).
Диагностика острой ревматической лихорадки
Классическими критериями для диагностики первичной ревматической атаки являются диагностические критерии ревматизма Киселя-Джонса-Нестерова. 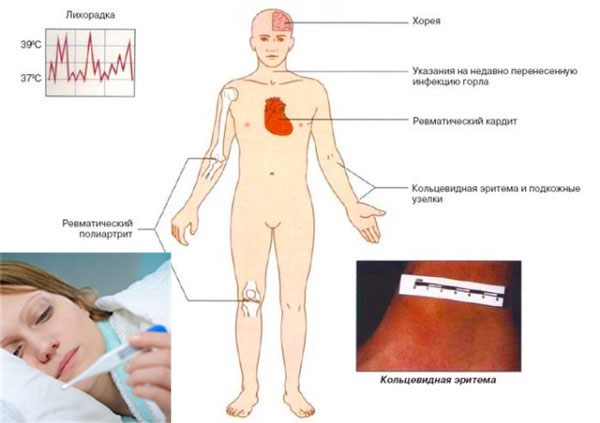
Несколько модифицированные, в соответствии с современными данными, они включают:
- Большие критерии:
- кардит;
- артрит (полиартрит);
- хорея;
- кольцевидная эритема;
- подкожные ревматические узелки.
- Малые критерии:
- лихорадка;
- артралгии;
- появление показателей острой фазы: лейкоцитоз со сдвигом «влево», СОЭ, повышение С-реактивного белка, диспротеинемия (повышение α2– и γ-глобулинов), гиперфибриногенемия, повышение мукопротеидов и гликопротеидов, специфические серологические маркеры (стрептококковый антиген в крови, повышение титров антистрептолизина-О (АСЛ-О), антистрептогиалуронидазы (АСГ), антистрептокиназы (АСК)), повышение проницаемости капилляров, изменение иммунологических показателей (уровень иммуноглобулинов, количество В- и Т-лимфоцитов, РБТЛ, реакция торможения миграции лейкоцитов и другие);
- удлинение интервала PR на ЭКГ, блокады.
Помимо перечисленных признаков, необходимо установить наличие предшествующей стрептококковой инфекции группы А. Для этого делается мазок из зева и носа для выделения носительства стрептококка путем посева и определения антигена стрептококка, анализ крови на наличие противострептококковых антител. В ряде случаев подтверждение и не потребуется, например, после недавно перенесенной скарлатины.
Диагноз считается вероятным при наличии двух больших или одного большого и двух малых критериев с данными о предшествующей стрептококковой инфекции.
К дополнительным признакам, которые должны навести на мысль о наличии стрептококковой инфекции – улучшение на фоне противовревматической терапии в течение 3-5 дней. Также обращают внимание на общие симптомы: утомляемость, слабость, бледность кожи, потливость, носовые кровотечения, боли в животе.
Для диагностики повторных ревматических атак и определения активности ревматического процесса обычно ограничиваются лабораторными показателями и дополнительными исследованиями (например, эхокардиография для определения кардита).
Рентгенография пораженных суставов обычно не информативна, так как при ревматическом артрите она не выявляет изменений. Ее назначают лишь в спорных случаях (например, при стертом течении заболевания или изолированном суставном синдроме). Но обычно этого не требуется, и диагноз ставится на основании клинической картины и специфических изменений в лабораторных анализах.
Для исключения ревмокардита проводятся:
- ЭКГ: нарушения ритма и проводимости, снижение амплитуды зубца Т и интервала S-T.
- Эхокардиография: утолщение и уменьшение экскурсии створок клапанов (при их воспалении), выявление приобретенного порока сердца.
- Рентгенография органов грудной клетки: при наличии кардита отмечается расширение границ сердца.
Для исключения нефрита: общий и биохимический анализ мочи (в пределах нормы или протеинурия, гематурия).
Симптомы острой ревматической лихорадки (ревматизма)
Клинико-диагностические критерии острой ревматической лихорадки Киселя-Джонса:

- Большие (ревматическая клиническая пентада):
- ревмокардит;
- полиартрит;
- малая хорея;
- ревматические узелки;
- анулярная (кольцевидная) эритема.
- Малые:
- клинические (лихорадка, артралгии);
- абдоминальный синдром;
- серозиты;
- лабораторно-инструментальные.
Первоначально возникает острое инфекционное заболевание стрептококковой этиологии или обострение хронического процесса. Спустя 2-3 недели после болезни или затянувшегося выздоровления возникают типичные проявления ревматической атаки, которая постепенно стихает. Затем может следовать латентный период продолжительностью 1-3 недели. В это время возможно полное отсутствие симптомов, легкое недомогание, артралгии, принимающиеся за обычную усталость, субфебрильная температура, изменение лабораторных показателей (повышение уровней СОЭ, АСЛ-О, антистрептокиназы, антистрептогиалуронидазы). Далее может идти период ревматической атаки, который проявляется полиартритом, кардитом, нейроревматизмом и другими симптомами, сдвигами в лабораторных анализах.
Для заболевания характерно чередование периодов обострений и ремиссий. Рецидивы возникают на фоне нового или обострения хронического инфекционного процесса стрептококковой этиологии.
Особенности заболевания в зависимости от возраста
- У детей заболевание часто начинается остро или подостро. Характерны полиартрит, кардит, хорея и кожные проявления (кольцевидная эритема и ревматические узелки).
- В подростковом возрасте болезнь чаще развивается постепенно. Ревмокардит обычно носит затяжной рецидивирующий характер с формированием пороков сердца. Хорея возникает реже.
- В молодом возрасте (18-21 год) характерно острое начало, классический полиартрит с высокой температурой (часто поражаются мелкие суставы стоп и кистей, грудинно-ключичные и крестцово-подвздошные суставы). Самочувствие значительно страдает.
Тем не менее, заболевание часто проходит без следа, пороки сердца формируются примерно в 20% случаев. - У взрослых болезнь проявляется в основном поражением сердца, примерно у половины из них формируется порок. При артрите часто поражаются крестцово-подвздошные суставы. Нередко и бессимптомное течение болезни.
- В пожилом возрасте болезнь практически не встречается, но возможны ее рецидивы.
За последние годы редко встречается тяжёлое течение ревмокардита, отмечается тенденция к моносиндромной форме заболевания, уменьшается частота и кратность повторных атак.
Классификация и степени активности острой ревматической лихорадки
Клинические варианты:
- острая ревматическая лихорадка (первая атака);
- повторная ревматическая лихорадка (рецидив).
- В зависимости от вовлеченности сердца:
- без поражения сердца;
- ревматическая болезнь сердца: без порока, с пороком, неактивная фаза).
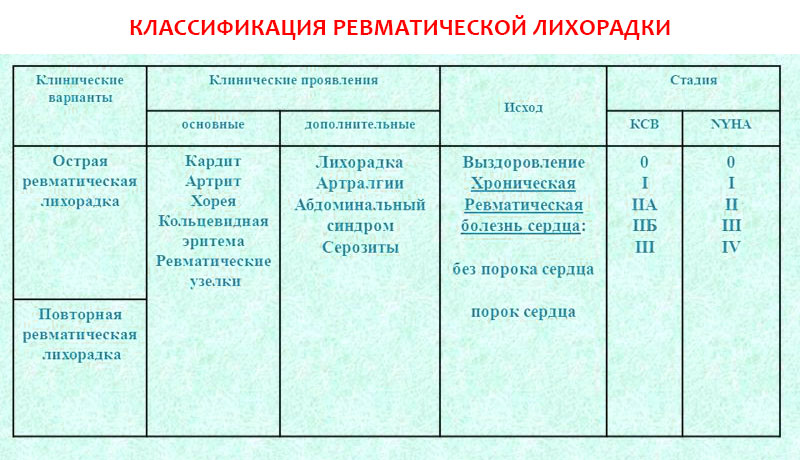 В зависимости от наличия сердечной недостаточности:
В зависимости от наличия сердечной недостаточности:
- без сердечной недостаточности, сердечная недостаточность I, II A, II Б или III ст.;
- функциональный класс I, II, III, IV.
В зависимости от степени выраженности проявлений заболевания (соответственно, и выраженности системного воспаления), выделяют следующие степени активности:
- максимальная: соответствует выраженному экссудативному воспалению и характеризуется яркими симптомами с лихорадкой, острым полиартритом, диффузным миокардитом или панкардитом, серозитом, пневмонитом и другими проявлениями;
- умеренная: без выраженного экссудативного воспаления с субфебрильной лихорадкой или без нее, полиартралгией, хореей и кардитом;
- минимальная: слабо выраженные симптомы, часто без экссудативного воспаления.
Лечение острой ревматической лихорадки (ревматизма)
Лечение острой ревматической лихорадки складывается из следующих этапов:
- I – стационарное лечение острого периода,
- II – долечивание и реабилитация в местном ревматологическом санатории;
- III – наблюдение в кардиоревматологическом диспансере.
Общие принципы терапии ревматической лихорадки
- Строгий постельный режим на 15-20 дней при тяжелом течении болезни, при легком течении – полупостельный режим на 7-10 дней.
- Диетическое питание с ограничением поваренной соли.
- Медикаментозная терапия (гормоны, нестероидные противовоспалительные средства, психотропные препараты – при хорее, антибактериальные препараты пенициллинового ряда и другие, сердечные гликозиды и мочегонные – при сердечной недостаточности, витамины и ряд других средств). Выбор того или иного лекарственного препарата и его дозы зависит от степени активности ревматического процесса и сопутствующих проявлений.
- Физиотерапевтические процедуры – применяются редко, так как многие из них противопоказаны. При правильном лечении процесс и так проходит без остаточных изменений.
- Санаторно-курортное лечение – применяется при переходе заболевания в неактивную фазу или для продолжения начатой в стационаре противоревматической терапии (Кисловодск, санатории Южного берега Крыма). Противопоказано при активности ревматизма II и III степени, тяжелых комбинированных или сочетанных пороках сердца с недостаточностью кровообращения II или III степени.
Профилактика и прогноз острой ревматической лихорадки
Прогноз зависит от степени выраженности проявлений заболевания и от наличия ревмокардита.
Ревматический кардит, по различным данным, приводит к формированию пороков сердца в 25-75% случаев. Также на его фоне могут возникать жизнеугрожающие нарушения ритма и сердечная недостаточность.
Остальные проявления – артрит, нейроревматизм, кожные изменения, серозиты – обычно протекают благоприятно и не оставляют после себя изменений.
Профилактика
Меры профилактики ревматизма следующие:

- Первичные: санация очагов хронической инфекции и своевременное лечение острых инфекционных заболеваний, мазки из зева и носа при ангинах, при хроническом тонзиллите (особенно, при гипертрофии миндалин III-IV степени), при обнаружении носительства стрептококка, при повышенных цифрах АСЛ-О, АСК, АСГ или других показателей активности стрептококкового процесса решается вопрос о профилактике препаратами пенициллинового ряда. Также проводится неспецифическая профилактика, например, закаливание.
- Вторичная: после перенесенной острой ревматической лихорадки назначаются антибиотики пенициллинового ряда (бициллин, экстенциллин и др.) 1 раз в 3 недели курсом на 5 лет. При повторной ревматической атаке до подросткового возраста или в подростковом возрасте, но без порока сердца – профилактика продлевается до 18 лет, а при наличии порока сердца – до 25 лет.
- Текущая: при возникновении на фоне острой ревматической лихорадки каких-либо инфекционных заболеваний обязательно назначение антибактериальных препаратов (преимущественно пенициллинового ряда) и нестероидных противовоспалительных средств.
Источник
Ревматология
4 октября 2018 в 19:16
Автор статьи: Александрова Надежда
1735
0
Лихорадка или повышенная температура тела — это симптом ревматоидного артрита, который часто упускается из виду исследователями и клиницистами.
Когда заходит разговор о ревматоидном артрите (РА), люди чаще всего вспоминают отёчность, скованность и боль в суставах. Однако РА способен влиять на организм по-разному. В частности, данное состояние может приводить к повышению температуры тела.
В текущей статье мы рассмотрим причины, сопутствующие симптомы и лечение лихорадки при ревматоидном артрите.
Содержание статьи:
1. Почему при ревматоидном артрите возникает лихорадка?
2. Могут ли лекарства вызывать повышение температуры?
3. Диагностика лихорадки при ревматоидном артрите
4. Лихорадка при ревматоидном артрите и ревматическая лихорадка
5. Лечение лихорадки при ревматоидном артрите
6. Профилактика
7. Когда необходимо обратиться к врачу?
8. Заключение
Почему при ревматоидном артрите возникает лихорадка?

Хроническое воспаление может быть причиной лихорадки при ревматоидном артрите
Ревматоидный артрит — аутоиммунное заболевание. Это значит, что оно возникает, когда иммунная система ошибочно нападает на организм. Результатом такого нападения становится воспаление в суставах, которое, в свою очередь, приводит к уже упомянутым отёкам, скованности и боли.
Невысокая температура также может возникать как часть ответной реакции иммунной системы на развитие инфекции.
Точная причина повышения температуры тела при ревматоидном артрите неизвестна. Однако многие люди считают её результатом хронического воспаления — отличительного признака РА.
Учёные полагают, что лихорадка является симптомом воспаления. Действительно, продолжительное и небольшое повышение температуры — распространённый симптом некоторых воспалительных и аутоиммунных состояний, в том числе ревматоидного артрита и волчанки.
При типичной лихорадке температура тела поднимается до 37,8–40°C. Врачи обычно описывают лихорадку при ревматоидном артрите, как хроническую невысокую температуру, которая наблюдается длительный период времени, в отличие от высокой температуры, возникающей при развитии острых инфекций.
Могут ли лекарства вызывать повышение температуры?
В некоторых случаях люди, страдающие ревматоидным артритом, сталкиваются с лихорадкой из-за принимаемых лекарственных средств.
Для ослабления симптомов РА врачи часто назначают лекарства, подавляющие иммунную систему. В результате пациенты могут стать более подверженными вирусным или бактериальным инфекциям, то есть у них с большей вероятностью может развиться лихорадка. Если у человека, страдающего ревматоидным артритом, температура тела повышается до 37,8–40°C, то ему необходимо срочно обратиться за помощью к врачу.
Диагностика лихорадки при ревматоидном артрите
Если человек, страдающий РА, наблюдает у себя развитие невысокой температуры, которая продолжительное время не исчезает, то существует вероятность того, что данный симптом вызван ревматоидным артритом.
Чтобы подтвердить связь лихорадки с ревматоидным артритом, врачу потребуется исключить наличие вирусных и бактериальных инфекций. Кроме того, специалист проверит пациента на другие аутоиммунные или воспалительные расстройства, которые также могут вызывать лихорадку.
Лихорадка при ревматоидном артрите и ревматическая лихорадка

Лёгкую лихорадку можно лечить путём приёма безрецептурных препаратов и потребления значительных объёмов жидкостей
Хотя по симптоматике лихорадка, возникающая при ревматоидном артрите, напоминает ревматическую лихорадку, эти два состояния никак не связаны друг с другом.
Ревматическая лихорадка — это острое воспалительное заболевание, которое развивается в качестве осложнения при ангине. Ревматическая лихорадка чаще затрагивает детей в возрасте от 5 до 15 лет. У людей, возраст которых превышает 21 год, она встречается редко.
Как и ревматоидный артрит, ревматическая лихорадка поражает суставы. Однако в отличие от РА, она представляет собой временную медицинскую проблему, которая обычно тревожит людей всего несколько недель. В тяжёлых случаях ревматическая лихорадка может вызывать развитие повреждений сердца, которые в медицине принято описывать термином «ревматическая болезнь сердца».
Лечение лихорадки при ревматоидном артрите
Лёгкую лихорадку можно лечить в домашних условиях. Для этой цели необходимо использовать следующие подходы:
- поддерживать водный баланс;
- обеспечить организму покой;
- создать прохладную обстановку в комнате для отдыха;
- принимать безрецептурные лекарственные средства, предназначенные для снижения температуры тела.
Следует помнить, что перед началом приёма любых лекарств людям следует согласовывать дозировку с лечащим врачом.
Профилактика

Средиземноморская диета может помочь снизить степень воспаления
Симптомы ревматоидного артрита имеют свойство время от времени исчезать, а затем снова появляться. Периоды, когда они находятся в активной фазе, в медицинской практике принято называть вспышками. Вспышки могут продолжаться по несколько дней, но иногда они затягиваются на недели и даже месяцы.
Наилучший метод профилактики лихорадки, связанной с ревматоидным артритом, состоит в правильном управлении воспалительным процессом во время вспышек.
Для лечения воспалений, вызванных аутоиммунными заболеваниями, врачи обычно выписывают лекарственные препараты, например нестероидные противовоспалительные средства (НПВС) или иммуносупрессоры, в том числе глюкокортикоиды или ингибиторы фактора некроза опухоли (ФНО). Такая фармакологическая продукция положительно зарекомендовала себя в борьбе с лихорадкой и болью в суставах.
Пока остаётся неясной роль, которую в развитии ревматоидного артрита играет диета. Однако некоторые исследования показали, что путём изменения ежедневного рациона можно ослабить симптомы ревматоидного артрита, как и других аутоиммунных заболеваний.
Эксперты Фонда борьбы с артритом США считают, что некоторые продукты питания помогают в борьбе с воспалениями, а также позволяют укреплять кости и улучшают работу иммунной системы человека. Противовоспалительная диета предусматривает активное потребление рыбы, овощей и оливкового масла.
Некоторые продукты питания, например красное мясо, глютен и сахар, могут обострять симптомы ревматоидного артрита. В то же время диеты, которые сфокусированы на растительной пище, обычно помогают снижать степень воспаления.
К числу таких диет относятся следующие:
- веганская;
- средиземноморская;
- элиминационная;
- безглютеновая.
Когда необходимо обратиться к врачу?
Эксперты Центров по контролю и профилактике заболеваний США рекомендуют людям искать медицинскую помощь при следующих обстоятельствах:
- температура тела повышается до 37,8°C;
- лихорадка не исчезает более двух суток.
Людям с ревматоидным артритом следует обращаться к врачу, если они сталкиваются со следующими проблемами:
- болью в новых местах;
- болью, отёчностью и скованностью суставов, которые не ослабевают в течение трёх дней или повторяются по несколько раз в месяц;
- побочными эффектами лекарственных препаратов.
Заключение
Лихорадка — распространённый признак ревматоидного артрита и других аутоиммунных заболеваний. Несмотря на то что лихорадка наблюдается у многих людей, страдающих ревматоидным артритом, учёные неохотно изучают связь РА с данным симптомом.
К числу двух потенциальных причин лихорадки при ревматоидном артрите относятся реакция иммунной системы организма, а также вирусные или бактериальные инфекции, которые могут развиваться в связи с приёмом лекарственных средств, предназначенных для подавления функции иммунной системы.
Если температура тела у человека поднимается до 37,8°C и выше, ему необходимо связаться с врачом. Путём потребления значительных объёмов жидкостей и приёма нестероидных противовоспалительных средств можно попытаться ослабить лихорадку.
Загрузка…
Источник


