Ревматоидный артрит диагностика рентген
Ревматоидный артрит – заболевание, поражающее суставы, и порой приводящее к инвалидности. В группе риска находятся люди в возрасте от 20 до 50 лет: чаще всего заболевание диагностируется у женщин. Недуг проявляется полным разрушением суставных тканей, грубыми деформациями, последствиями которых является полная или частичная потеря подвижности суставов. Тщательный сбор анамнеза, сдача анализов и рентген стадии ревматоидного артрита – необходимые мероприятия при постановке диагноза и назначении терапии.
Начальный внешний осмотр
При несвоевременном или некачественном лечении артрит может поражать и внутренние органы. Чаще всего заболевание затрагивает кровеносные сосуды, сердце, печень, мышцы и лёгкие. Поэтому диагностика играет важную роль при постановке диагноза и назначении терапии.
В диагностике заболевания важное место занимает внешний осмотр пациента: именно по внешним признакам и жалобам предварительно ставится диагноз. Особое внимание лечащий врач должен обратить на:
- Утреннюю скованность в конечностях, которая длится больше часа.
- Отёчность лучезапястных, пястно-фаланговых или между проксимальными фалангами пальцев.
- Симметрично поражённые суставы.
- Наличие отёков межфаланговых проксимальных суставов, пястно-фаланговых, лучезапястных и локтевых с обеих сторон. Чаще всего заболевание поражает сразу три вида суставов. На ногах могут быть поражены коленные, голеностопные или плюстнефаланговые суставы.
- Присутствие ревматоидных узелков на поражённых участках.
Если у пациента были выявлены хотя бы три признака, то можно точно диагностировать ревматоидный артрит. При этом больной жалуется на повышенную утомляемость, незначительное повышение температуры тела, отсутствие аппетита. Также заболевание может сопровождаться сильными или незначительными болями в мышцах, подавленным состоянием или увеличением лимфоузлов.
Рентгенологическое обследование
Заболевание протекает у всех по-разному в зависимости от индивидуальных особенностей организма, поэтому очень часто при сборе анамнеза можно наблюдать не все признаки артрита. В этом случае необходимо провести дифференциальную диагностику, включающую в себя все виды обследований.
Рентген суставов позволяет определить стадию поражения суставов. С помощью снимков определяют рентгенологические стадии, которых насчитывают четыре:
- На первой стадии можно обнаружить поражение плюснефаланговых суставов и суставов костей. На снимках отчётливо видны уплотнения и околосуставных мягких тканей, утончение костной ткани или наличие кистовидных просветлений.
- Вторая стадия характеризуется множественными кистами в костной ткани, выраженным околосуставным остеопорозом. Рентген позволяет обнаружить уменьшенный просвет между суставными щелями и степень эрозии мелких суставов.
- Третью стадию можно определить на снимке с помощью пяти эрозийных поверхностей суставов. Суставная щель значительно уменьшается, появляется атрофия мышц и ревматоидные узелки, которые отчётливо видны на снимках.
- Последняя стадия диагностируется по суставным вывихам и подвывихам, деформации костей, уплотнением хряща под суставом.
Магнитно-резонансная томография
Для выявления заболевания на ранних стадиях чаще всего используют МРТ. Данный метод обследования позволяет чётко увидеть степень истончения хряща, синовита, изменённые мягкие ткани. Также будут видны воспаления внутренних поверхностей оболочек, окружающих сухожилия. Рентген позволяет обнаружить процесс эрозии суставов только на второй стадии заболевания. МРТ же в свою очередь позволяют диагностировать даже предвестников отёков и незначительные сужения суставной щели.
УЗИ по методу Доплера
Наиболее доступным и распространенным методом обследования считается ультразвуковое исследование. Данный метод позволяет обнаружить утолщенные синовиальные оболочки в виде грозди, размер которой может достигать 5 мл и иметь усиленные образования новых кровеносных сосудов.
Лабораторные анализы
На сегодняшний день не установлены однозначные маркеры для выявления заболевания, поэтому лабораторная диагностика имеет большое значение при постановке диагноза. Какие же анализы надо сдать в этом случае? Международный стандарт исследования при ревматоидном артрите говорит о сдаче анализов крови, синовиальной жидкости больных суставов.
Ревматоидный фактор
РФ назначают при появлении болевых ощущений в суставах, их отёчности и утренней скованности. Определяется несколькими тестами, но при этом ни один из них не может дать 100% результат, поэтому чаще всего пациента просят пройти все тесты. Норма ревматоидного фактора измеряется в МЕ/мл – это международная единица на миллиметр. Но не стоит забывать, что результаты у каждого оборудования могут немного различаться.
Норма – обнаружение РФ к крови до 10 МЕ/мл:
- Негативное значение – до 25 МЕ/мл.
- Слегка повышенное – 25-50 МЕ/мл.
- Повышенное – 50-100 МЕ/мл.
- Значительно повышенное – больше 100 МЕ/мл.
Если показатель ревматоидного фактора незначительный, то он не является диагностической ценностью при постановке диагноза. Если после проведения нескольких тестов, результаты оказались завышенными, и одновременно присутствуют и другие критерии, то, скорее всего, у пациента обнаружен серопозитивный ревматоидный артрит. Но не стоит забывать, что РФ может быть положительным у пожилых людей из-за возраста.
Общий анализ крови
ОАК при артрите позволяет обнаружить общие признаки воспаления больного сустава. Показатель гемоглобина здорового человека составляет 120-150 г на литр. Развитие ревматоидного артрита приводит к истощению синтеза эритроцитов и развитию анемии, степень тяжести которой зависит от интенсивности воспалительного процесса.
О воспалительном процессе также может свидетельствовать повышенное количество лимфоцитов и лейкоцитов в крови. В норме он должен составлять от 4 до 9. При развитии лейкоцитоза при артрите заболевание может носить умеренный или остро выраженный характер.
При сдаче анализов красные кровяные клетки с определённой скоростью оседают на дно пробирки. Время зависит от плотности белка плазмы, на стенки которых при воспалительном процессе оседают медиаторы воспаления. Следовательно, чем выше СОЭ, тем больше вероятности присутствия воспаления в организме.
Антитела к циклическому цитруллиновому пептиду
Для диагностирования артрита на ранних стадиях врачи советуют пройти тест на АЦЦП, позволяющий выявить незначительные изменения в суставах, даже за несколько дней до развития РА. На анализ берётся сыворотка крови, по которой определяют концентрацию антител к цитруллиновому пептиду. Учитывая полученные результаты, лечащий врач назначает терапию и при необходимости повторное обследование.
Как диагностировать РА (формулировка ревматоидного артрита) по результатам анализов:
- отрицательный показатель до 20Ед./мл;
- слабовыраженный положительный показатель от 20 до 40 Ед.;
- положительный от 41 до 60 Ед.;
- сильно выраженный положительный результат – выше 61 ЕД./мл.
Большинство врачей утверждают, что 20 Ед./мл хоть и считается нормой, но не может исключать появление ревматоидного артрита. Это может говорить о начале воспалительного процесса. Как снизить показатель и уберечь себя от заболевания подскажет специалист в этой области.
Биохимический анализ крови
БАК (или биохимические исследования) при артрите состоит из ряда тестов, подтверждающих аутоиммунные заболевания:
- Превышение нормы С-реактивного белка в сыворотке больше, чем 0,002 г/л, говорит о наличии аутоиммунного заболевания.
- При появлении воспалительных процессов в организме концентрация альфа2-глобулина превышает 12%.
- Высокий показатель гамма-глобулинов характерно для иммунологического сдвига во время РА. У здорового человека он не превышает 21% от общего числа белков в сыворотке.
Исследования синовиальной жидкости
Данное исследование очень важно для постановки диагноза. Но изменения в жидкости могут произойти из-за полученных травм или ушибов. Поэтому лечащий врач принимает решение исследовать синовиальную жидкость только после получения остальных результатов анализов.
При расшифровке результатов синовиальной жидкости (СЖ) учитываются следующие показатели:
- В жидкости здорового человека ревматоидный фактор не обнаруживается.
- В зависимости от воспалительного процесса уровень С-реактивных белков превышает 0,06 г/л.
- Для РА характерно превышение белка до 60 г/л.
- СЖ при артрите содержит почти 40% рагоцитов.
Ревматоидный артрит – наиболее встречаемая патология, имеющая схожие симптомы с другими заболеваниями. Поэтому выявление причины и степени поражения суставов требует проведение диф-диагностики. При первых же признаках заболевания необходимо обратиться к специалистам. Своевременные диагностические мероприятия позволят выявить заболевания ещё на ранних стадиях.
Загрузка …
Видео «Симптомы и лечение артрита»
Из этого видео Вы узнаете о способах лечения ревматоидного артрита.
Источник
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая. Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека.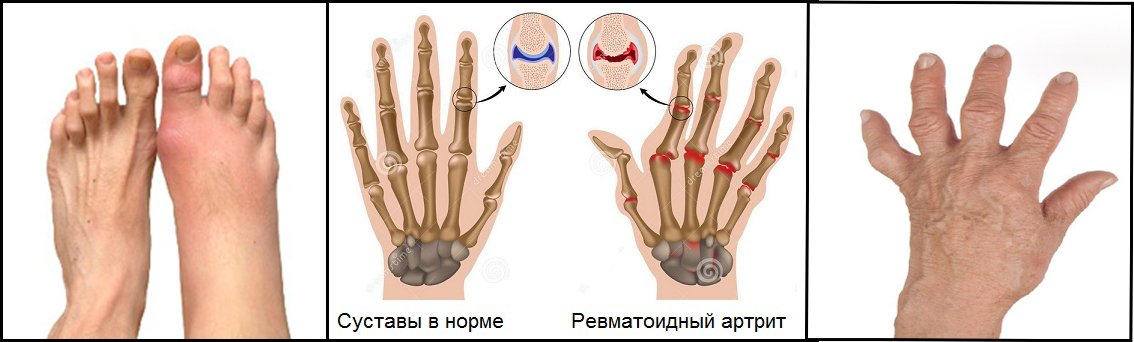
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первая стадия
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
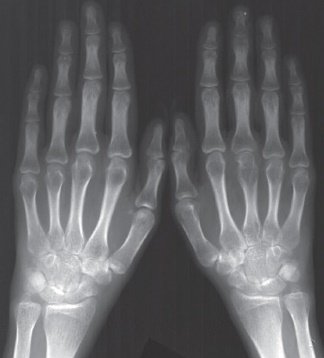
Вторая стадия
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
 Вторая стадия
Вторая стадия
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
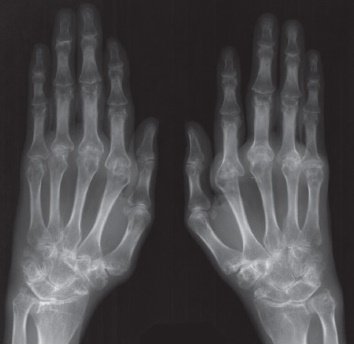
Третья стадия
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
 Третья стадия
Третья стадия
Происходит деформация кистей в виде «плавника моржа» (подвывихи пястно-фаланговых сочленений) или «шеи лебедя» (формирование стойких сгибательных контрактур пястно-фаланговых сочленений и переразгибание межфаланговых суставов), невозможность отведения большого пальца кисти. Больной не может выполнить простейшие манипулятивные действия руками, в том числе испытывает затруднения в удерживании чашки, ложки и так далее.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
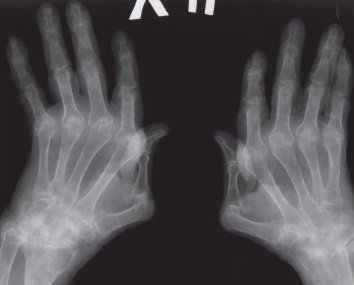
Четвёртая стадия
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
 Четвёртая стадия
Четвёртая стадия
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
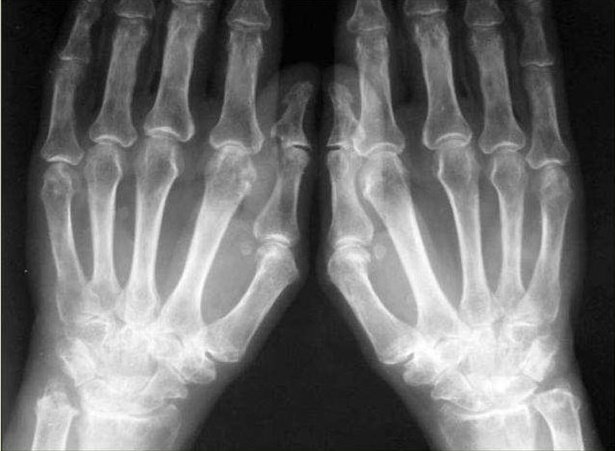 Единичные эрозии костей запястья
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
- Диетотерапия. В рационе должны преобладать продукты богатые кальцием (молоко, творог, свежие овощи и зелень), при избыточной массе тела существует необходимость в сбрасывании веса для снижения нагрузки на суставы нижних конечностей. Также полезны продукты, способствующие поддержанию хрящевых структур: желе, агар-агар, холодец, заливная рыба.
- Медикаментозное лечение.
- Патогенетическая терапия. Назначаются противовоспалительные препараты нестероидного («Диклофенак», «Нимесил») и стероидного ряда («Преднизолон», «Дексаметазон»), они помогают купировать болевой синдром и снизить воспаление. Для предотвращения аутоиммунного процесса назначаются цитостатики («Метотрексат», «Циклоспорин»), биологические препараты («Ритуксимаб», «Энбрел»).
- Этиотропная терапия. Применяются антибактериальные средства («Бициллин») для предупреждения рецидива стрептококковой инфекции.
- Симптоматическая терапия. Включает применение хондроитиновых препаратов и препаратов гиалуроновой кислоты для поддержания хрящевых структур, кальций с витамином Д3.
- Физиотерапия и лечебная гимнастика. Позволяет при помощи физических упражнений, электрофореза, магнитной терапии улучшить гемодинамику в области поражения, активизировать процессы регенерации.
- Оперативные методы. Применяются на крайних рентгенологических стадиях (третья и четвёртая) при наличии вывихов, контрактур и анкилозов, патологических переломов.
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Источник
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА – симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2–3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА – отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии – умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2–5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1–11.
Источник


