Ревматоидный артрит формулировка диагноза
Онлайн всего: 8
Гостей: 8
Пользователей:
РЕВМАТОИДНЫЙ АРТРИТ
РА — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов.
Эпидемиология. РА — одно из наиболее распространенных воспалительных заболеваний суставов; частота его в популяции составляет 1-2%. По данным ЦНИИ организации и информатизации здравоохранения МЗСР РФ распространенность РА в 2011 г. составила 240,1: 100.000 взрослого населения. Заболевание часто сопровождается развитием осложнений, в том числе кардиоваскулярных, снижением трудоспособности; через 10-15 лет от начала заболевания примерно 90% больным РА устанавливают инвалидность. Средняя продолжительность жизни пациентов на 5-20 лет ниже популяционной.
Этиология не установлена. Обсуждается в числе прочих роль инфекционного фактора (стрептококки группы В, микоплазмы, вирус Эпштейна — Бара). Прослеживается генетическая предрасположенность: в семьях больных РА данное заболевание встречается в 2 раза чаще, чем в контрольных группах; у больных РА антигены HLA DR4 и HLA Dw4 обнаруживаются вдвое чаще, чем у популяции; при наличии антигена В18 и В35 чаще развиваются системные проявления заболевания. К факторам риска развития и прогрессирования Ра относят грипп, ангину, переохлаждение, инсоляцию, травму суставов, беременность, роды, климакс, психическую травму, курение.
Патогенез. В основе лежит развитие иммунопатологических реакций в синовиальной оболочке суставов. В ответ на повреждение неуточненным агентом синовиальной оболочки синтезируются аутоантитела к Fc фрагменту IgG (ревматоидный фактор — Rf), а также АЦЦП. Происходит активация комплемента, формируются иммунные комплексы, которые фиксируются на синовиальной оболочке, на эндотелии артерий, распространяются с током крови, обусловливая системность поражения с вовлечением в патологический процесс легких, сердца, почек, кожи, нервной системы и др.
Клиническая характеристика
Боль в суставах:
— утром интенсивная, в вечернее время интенсивность уменьшается;
— усиливается при движении, уменьшается в покое.
Утренняя скованность:
— держится 30 — 60 минут и более;
— уменьшается после физических упражнений, ходьбы;
— уменьшается к вечеру.
Локализация поражения: в ранний период — пястно-фаланговые и межфаланговые проксимальные суставы 2-го и 3-го пальцев; реже вовлекаются пястно-запястные и плюсне-фаланговые, коленные и лучезапястные; «суставы исключения» — дистальные межфаланговые, I запястнопястные, I плюснефаланговые.
Проявления артрита: припухлость периартикулярных тканей, местная гиперемия и гипертермия, болезненность, нарушение функции.
Данные лабораторных и инструментальных исследований:
— увеличивается СОЭ, СРБ;
— у 80% больных обнаруживается Rf;
— у 86-95% больных выявляются АЦЦП, исследование антител к цитруллину позволяет увеличить раннюю диагностику РА на 15-20 %;
— магнитно-резонансная томография, рентгенография, ультразвуковое исследование суставов позволяет определить типичные изменения — эрозии, остеопороз, кистовидные просветления костной ткани, сужение суставных щелей;
— исследование синовиальной жидкости: мутная, количество клеток в 1 мкл достигает 5000-25000 (в норме до 200), количество нейтрофильных лейкоцитов — до 75% (в норме менее 20%); обнаруживается Rf и рагоциты — нейтрофилы, по форме напоминающие тутовую ягоду, в цитоплазме которых содержатся включения Rf (иммунокомплексы IgM, ВД;
— биопсия синовиальной оболочки: при гистологическом исследовании определяются гипертрофия и увеличение количества ворсинок, пролиферация покровных синовиальных, а также лимфоидных и плазматических клеток, отложение фибрина на поверхности синовиальной оболочки, возможны очаги некроза;
— обнаружение HLA В27, В8, В35, DR3, DR4.
Критерии диагностики РА (ACR, 1987 г.)
1) утренняя скованность суставов не менее 1 часа, существующая в течение 6 недель;
2) артрит трех или большего количества суставов — припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемое врачом по крайней мере в трех суставах;
3) артрит суставов кисти — припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, пястно-фаланговых или лучезапястных;
4) симметричный артрит — билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюсне-фаланговых суставов;
5) ревматоидные узелки — подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов;
6) наличие в сыворотке крови Rf, определяемого любым методом (положительный Rf);
7) рентгенологические изменения — наличие типичных для РА изменений в лучезапястных суставах и суставах кисти, включая эрозии или кисты (декальцификацию кости), расположенные вблизи пораженных суставов.
Правило диагноза:
• Диагноз РА ставится при наличии 4 из 7 критериев,
при этом критерии 1-4 должны присутствовать у больного не менее 6 недель.
Классификационные критерии РА (ACR/EULAR, 2010г.)
Критерии — Баллы
А. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании)
1 крупный сустав — 0 баллов
2—10 крупных суставов — 1 балл
1—3 мелких сустава (крупные суставы не учитываются) — 2 балла
4—10 мелких суставов (крупные суставы не учитываются) — 4 балла
> 10 суставов (как минимум 1 мелкий сустав) — 5 баллов.
В. Тесты на РФ и АЦЦП (требуется как минимум 1 тест)
Отрицательны — 0 баллов
Слабо позитивны для РФ или АЦЦП (превышают верхнюю границу нормы, но не более чем в 3 раза) — 2 балла
Высоко позитивны для РФ или АЦЦП (более чем в 3 раза превышают верхнюю границу нормы) — 3 балла.
С. Острофазовые показатели (требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ — 0 баллов
Повышение СОЭ или уровня СРБ — 1 балл.
D. Длительность синовита
< 6 нед — 0 баллов
> 6 нед — 1 балл.
Примечание. Крупные суставы: плечевые, локтевые, тазобедренные, коленные, голеностопные. Мелкие суставы: пястно-фаланговые, проксимальные межфаланговые, II—V плюснефаланговые, межфаланговые суставы больших пальцев кистей, лучезапястные суставы.
Не учитываются: височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и др.(могут поражаться при РА).
Суставы исключения при РА: дистальные межфаланговые, I запястно-пястные, I плюснефаланговые.
Для установления диагноза РА необходимо как минимум 6 баллов из 10 возможных по 4 позициям.
Классификация РА принята на заседании Пленума Ассоциации ревматологов России (АРР) 30 ноября 2007 г., в ней нашли отражение: основной диагноз, клиническая стадия, активность болезни, основные проявления, рентгенологическая стадия, выраженность функциональных нарушений, наличие осложнений.
1) Основной диагноз — устанавливается в соответствии с МКБ X, в которой выделяется по результатам исследования Rf серопозитивный (М 05) и серонегативный (М 06) РА.
К особым формам относятся синдром Фелти — сочетание РА, гепатоспленомегалии, нейтропении, в отдельных случаях также анемии и тромбоцитопении и синдром Стилла, диагностируемый чаще у молодых, характеризующийся минимальным суставным синдромом, лихорадкой, кожными проявлениями, гепатоспленомегалией.
2) Клиническая стадия РА: очень ранняя стадия — длительность болезни < 6 месяцев; ранняя стадия — 6 мес. — год; развернутая стадия — длительность > 1 года при наличии типичной симптоматики РА; поздняя стадия — длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
В последние годы установлено, что наибольшее нарастание рентгенологических изменений в суставах наблюдается на ранних стадиях РА, что коррелирует с неблагоприятным прогнозом. Применение базисной терапии на ранней стадии РА позволяет модифицировать течение болезни, и поэтому лечение РА должно начинаться в течение первых 3-х месяцев от начала заболевания.
3) Активность болезни — является основой для оценки эффективности лечения. В качестве базового метода градации активности рекомендуется применять интегральный показатель активности РА — индекс DAS28 (Disease Activiti Score) на основании исследования 28 суставов:
проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, плечевых, коленных.
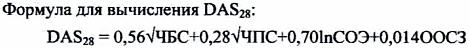
где ЧБС — число болезненных суставов, ЧПС — число припухших суставов, ln — натуральный логарифм, СОЭ — скорость оседания эритроцитов по методу Вестергрена (см. Приложение), ООСЗ — общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале (ВАШ-100), на которой больной отмечает точку, соответствующую силе болей и общему состоянию. Левая крайняя точка шкалы соответствует ответу «Нет”, крайняя правая точка — ответ «Очень сильно или очень плохо”.
Для ООСЗ пациенту предстоит сделать отметку на визуальной числовой шкале.
0 10 20 30 40 50 60 70 80 90 100
Подсчет индекса DAS28 выполняется с помощью компьютерной программы.
Градация активности РА на основании расчета DAS28:
0 = ремиссия (DASM < 2,6)
1 = низкая (DAS28 2,6 — 3,2)
2 = средняя (DAS28 3,2 — 5,1)
3 = высокая (DAS28 > 5,1).
В настоящее время в России и за рубежом активно изучается возможность использования в клинической практике менее сложных методов количественной оценки активности.
В Институте ревматологии РАМН на основе DAS28 был разработан упрощенный показатель воспалительной активности (ПВА), который вычисляется по формуле:
ПВА=10хЧПС+ОСЗ+СОЭ
Примечание: ЧПС — число припухших суставов (по данным исследования 28 суставов), ОСЗ — оценка состояния здоровья больным по визуальной аналоговой шкале 100 мм, на которой 0 соответствует очень хорошему и 100 мм — очень плохому состоянию здоровья; СОЭ — скорость оседания эритроцитов (по методу Панченкова).
ПВА > 140 оценивается как высокая, ПВА от 60 до 140 — умеренная и ПВА < 60 — низкая активность РА.
ПВА < 10 соответствует стадии ремиссии, поскольку такая величина указывает на отсутствие явных признаков активного воспаления суставов (в данном случае ЧПС всегда будет равно нулю, СОЭ нормальная и самочувствие больного вполне удовлетворительное).
Степени активности болезни могут определяться разными способами, при этом должна быть указана конкретная методика, например: активность I степени (по DAS28) или активность II степени (по ПВА) и др.
Критерии ремиссии (АСR):
1) утренняя скованность менее 15 минут,
2) нет недомогания,
3) нет болей в суставах,
4) нет болей в суставах при движении,
5) нет припухлости суставов,
6) СОЭ менее 30 мм/час у женщин и менее 20 мм/час у мужчин.
Клиническая ремиссия: 5 из 6 признаков в течение 2 месяцев и более.
4) Системные (внесуставные) проявления развиваются у 20-30% больных и в ряде случаев определяют тяжесть и прогноз болезни. Ревматоидные узелки чаще появляются у лиц с тяжелым течением РА, высоким титром РФ. Гистологическая картина представлена очагами фибриноидного некроза, окруженными гистиоцитами, лимфоидными и плазматическими клетками. Ревматоидный васкулит характерен для больных с высоким титром ревматоидного фактора. При кожной форме васкулита можно обнаружить мелкие коричневые очаги некрозов вблизи ложа ногтевых пластинок, ишемические изъязвления на кончиках пальцев, язвы в области нижней трети голени. При генерализованном поражении сосудистого русла развиваются перикардит, миокардиодистрофия, недостаточность сердечных клапанов, плеврит, пневмонит; поражается кишечник, печень, селезенка, лимфатические узлы.
Синдром Шегрена представляет собой сочетание РА с поражением экзокринных желез (слюнных, слезных) с их секреторной недостаточностью.
5) Наличие или отсутствие эрозий имеет существенное значение для верификации диагноза. Развитие эрозивного артрита является одним из важнейших факторов неблагоприятного прогноза и показанием для выбора более активной схемы лечения. Рентгенологически выделяют «эрозивный» и «неэрозивный» РА.
В соответствии с классификацией Штейнброкера, различают 4 рентгенологические стадии.
I стадия: околосуставной остеопороз, единичные кистовидные просветления костной ткани, незначительное сужение суставных щелей в отдельных суставах.
II стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, единичные эрозии суставных поверхностей (1-4), небольшие деформации костей.
III стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV стадия: околосуставной (распространённый) остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии костей и суставных поверхностей, множественные выраженные деформации костей, подвывихи и вывихи суставов, единичные или множественные костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
6) Определение антицитруллированных антител, в первую очередь, АЦЦП, является новым иммунологическим тестом для верификации диагноза и оценки тяжести РА. АЦЦП рассматривается как показатель персистенции воспаления и важный прогностический фактор.
7) Оценка выраженности функциональных нарушений необходима для определения прогноза и степени ограничения жизнедеятельности. Учитывается (согласно критериям Американской Коллегии Ревматологов — ACR):
а) способность к самообслуживанию: одевание, принятие пищи, уход за собой и т.д.;
б) способность к непрофессиональной деятельности: занятия спортом и др. с учетом половых и возрастных предпочтений;
в) способность к профессиональной деятельности: работа, ведение домашнего хозяйства (для домработников).
Функциональные классы
I — полностью сохранены а, б, в
II — сохранены а, б, ограничена в
III — сохранена а, ограничены б, в
IV — ограничены а, б, в.
Примечание: а — самообслуживание, б — непрофессиональная деятельность, в — профессиональная деятельность.
8) Наличие осложнений, которые определяют тяжесть состояния пациента. Среди потенциальных осложнений РА необходимо отметить кардиоваскулярную патологию, в первую очередь ускоренное развитие атеросклероза.
Примеры формулировки клинического диагноза
• Ревматоидный артрит, серопозитивный (М 05.8), развернутая стадия, активность 2 (DAS28=3,5), эрозивный (рентгенологическая стадия II), с системными проявлениями (кардит, ревматоидные узелки, гломерулонефрит), АЦЦП негативный, ФКII.
• Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность 3 (DAS28=5,2), неэрозивный (рентгенологическая стадия I), АЦЦП позитивный, ФК I.
• Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, активность 2 (DAS28=3,2), эрозивный (рентгенологическая стадия III), с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП позитивный, ФК III. Осложнения — синдром карпального канала справа, вторичный амилоидоз с поражением почек.
Общие принципы медикаментозного лечения РА
— При «раннем» РА своевременное назначение базисной терапии (не позднее 3 месяцев с момента установления диагноза) уменьшает выраженность клинических проявлений, улучшает функциональную активность и качество жизни больных, замедляет прогрессирование процесса, снижает степень выраженности ОЖД и риск потери трудоспособности.
— Больным с установленным диагнозом РА назначают лекарственные соединения из группы БПВП, которые при хорошем клиническом эффекте могут применяться в виде монотерапии. К БПВП первого ряда относятся метотрексат в дозе 7,5-15 мг в неделю; лефлуномид (арава) в поддерживающей дозе 10 — 20 мг/сутки; сульфасалазин по 500 мг 3 раза в сутки.
— «Золотым стандартом» фармакотерапии является комбинированное применение метотрексата и одного из ГИБП на самой ранней стадии болезни. ГИБП — принципиально новые противовоспалительные препараты («bio-logics»), представляют собой искусственно созданные антитела.
Их действие направлено на селективное связывание медиаторов воспаления (провоспалительных цитокинов).
Цитокины — медиаторы белковой природы, продуцируются различными клетками — синовиальной оболочки, Т- и В-лимфоцитами, макрофагами и др. Цитокины способны повреждать ткани сустава.
К настоящему времени известно более 100 цитокинов, в т. ч. интерлейкины, интерфероны. ФНО-б-основной цитокин, определяющий развитие синовиального воспаления и костной деструкции при артритах.
Наиболее часто используются инфликсимаб («Ремикейд»), являющийся моноклональными антителами к ФНО-б; адалимумаб («Хумира») — единственный препарат, представляющий собой человеческие рекомбинантные моноклональные антитела к ФНО-б; этанерцепт («Энбрел»)- ингибирующий биологическую активность ФНО-б; абатацепт («Оренсия»)- уменьшающий активацию Т-лимфоцитов, что приводит к снижению пролиферации и выработки цитокинов в лимфоцитах человека (ФНО-б, интерферона-r и интерлейкина-2); тоцилизумаб («Актемра») — блокирующий молекулу интерлейкина-6. Ритуксимаб («Мабтера»)- анти-В клеточный препарат, применяется при неэффективности ингибиторов ФНО-б или наличии противопоказаний для их назначения.
— БПВП второго ряда (пероральные препараты золота, азатиоприн, циклофосфамид, хлорамбуцил, пеницилламин) применяются редко из-за высокой токсичности, плохой переносимости, низкой эффективности.
-Глюкокортикостероиды обладают иммуносупрессивным, противовоспалительным эффектом. Однако монотерапия ГКС без БПВГТ не дает возможности эффективно контролировать течение болезни. На фоне комбинированной терапии низкими дозами (менее 7,5 мг/сутки) глюкокортикостероидов в сочетании с метотрексатом отмечено достоверное замедление прогрессирования эрозивного процесса в кистях и стопах.
— НПВП в лечении РА оказывают обезболивающий, противовоспалительный, жаропонижающий эффект, но мало влияют на динамику лабораторных показателей воспаления. В большинстве случаев НПВП не способны заметно изменить характер течения заболевания. При хорошем ответе на терапию БПВП лекарственные препараты из группы НПВП могут быть отменены.
— Мониторинг ответа на терапию включает оценку суставного статуса (число болезненных и припухших суставов и др.), активности процесса (DAS28), боли по визуальной аналоговой шкале (ВАШ), побочных эффектов проводимого медикаментозного лечения.
Назад — к оглавлению

Источник
6. Основные клинические варианты ревматоидного артрита. Общие представления о классификации. Примеры формулировки диагноза
Рабочая классификация РА: имеет несколько разделов.
I) клинико – анатомические формы:
1) преимущественно суставная (ревматоидный артрит);
2) суставно – висцеральная (РА с системными проявлениями);
3) РА в сочетании с остеоартрозом и другими ревматическими болезнями.
II) клинико – иммунологические формы:
2) серонегативный – ревматоидный фактор не выявляется
III) течение болезни:
IV) стадии активности:
V) рентгенологические стадии (I,II,III,IV)
VI) функциональная способность больного:
сохранена (0 стадия);
нарушена (1, 2 и 3 стадии) – по нарушению функции суставов, НФС.
Примеры формулировки диагноза:
Диагноз Ра формулируется согласно рабочей классификации. Варианты:
2) » ревматоидный артрит, полиартрит, серонегативный, медленно прогрессирующее течение, активность IIстепени,Iстадия, НФСIстепени» .
7. Клинико – лабораторная диагностика ревматоидного артрита.
1) утренняя скованность во всем теле, различная по выраженности и длительности;
2) боли »воспалительного» типа в суставах и артриты:
IIиIIIпястнофаланговых и проксимальных межфаланговых суставов;
лучезапястных и коленных суставов;
реже – локтевых и голеностопных суставов.
3) Характерна симметричность поражения суставов;
4) Объективное исследование:
динамика изменений суставов: припухание суставов (дефигурация, гиперемия, гипертермия) – деформация – анкилозы;
атрофия мышц, особенно заметная на кистях (западение межкостных промежутков);
ограничение подвижности пораженных суставов от незначительной до полной неподвижности;
субфебрильная лихорадка (при высокой активности воспалительного процесса);
варианты деформации суставов – » ульнарная девиация», »шея лебедя», симптом »пуговичной петли», »лорнетка», »Haluxvalgus» и другие;
бледность и атрофия кожи кистей и стоп;
Инструментальная диагностика РА:
Рентгенография – остеопороз, сужение суставной щели, краевые узоры суставных поверхностей, подвывихи, костные анкилозы.
Лабораторная диагностика РА:
1) общий анализ крови:
количество лейкоцитов нормальное (лейкоцитоз – при остром развитии РА);
стойкое ускорение СОЭ
2) биохимический аналих крови:
положительный ревматоидный фактор в диагностических титрах;
повышены острофазовые воспалительные реакции
3) исследование синовиальной жидкости:
воспалительный тип изменений, рагоцитоз,выявляются ревматоидные факторы.
Классификация ревматоидного артрита, примеры диагноза
Ключевые понятия
Международная классификация болезней 10 пересмотра (МКБ 10) не стала универсальным средством. Ее недостатки состоят в следующем:
- Непригодна для индексирования отдельных клинических случаев.
- Не позволяет оценить текущее состояние пациента.
- Не дает возможности составить медицинский прогноз.
Статистические данные очень важны для масштабных исследований и прогнозов.
Поиски универсального механизма

Чтобы быть пригодной для статистической обработки, классификация должна позволять:
Процесс совершенствования классификации ревматоидного артрита продолжается и сейчас.
Текущее состояние дел

В современной отечественной медицине в классификацию включено 8 разделов. Каждый из них характеризует ту или иную сторону РА.
Использовать ее начали с 30 сентября 2007 года.
Практическое применение
ревматоидный артрит (М05.8)
-синдром Фелти (М05.0);
— одна из форм ювенильного РА – болезнь Стила, у взрослых (М06.1)

- ИФА – иммуноферментное исследование.
- Иммунонефелометрический (основывается на рассеивании света) метод.
- Латекс-тест.
Обнаружение ревматоидного фактора позволяет уверенно говорить о ревматической природе суставной патологии.
Раздел «Клиническая стадия»
Раздел «Активность заболевания»

Раздел «Системные проявления»
Иногда по степени развития или, наоборот, угасания этих внесуставных явлений, можно судить об активности основного заболевания.
Упускать системные проявления из виду нельзя, так как они могут значительно осложнить состояние пациента и ухудшить прогноз.
Раздел «Инструментальная характеристика»

Каждый из этих методов обладает своими особыми свойствами и заменить друг друга они не могут. С их помощью можно оценить:
Последний пункт очень важен для прогноза и выработки тактики лечения.
Раздел «Дополнительные иммунологические показатели»
Раздел «Функциональные классы»
Раздел «Осложнения»
Осложнения ревматоидного артрита требуют внимания, лечения и обязательно включаются в диагноз.
Использование на практике

Рассмотрим детально, что означают слова в формулировке диагноза. Для этого снова воспользуемся табличным представлением:
Поскольку их нет, в формулировку не внесены данные из раздела 4 и осложнения.
Вот еще вариант, уже в строчной записи:
Примерная формулировка диагноза. • Ревматоидный артрит, преимущественно сус тавная форма: полиартрит лучезапястных, плюснефаланговых суставов
2 ст., полинейропатия; подострый миокардит
СН I ф. кл.; диффузный гломерулонефрит с
изолированным мочевым синдромом, ХПНО.
В конце диагностической формулировки выставляется психологический статус.
Социальный диагноз в диагностическую формулу не выносится, он имеет значение для выбора лечебной и реабилитационной программ.
• Артрит при ревматизме (ревматической
лихорадке):
— постинфекционное начало (катаральная ан
гина);
— мигрирующее поражение крупных суста
вов;
— доброкачественное течение артрита;
— хороший клинический эффект салицилатов,
нестероидных противовоспалительных
препаратов;
• Реактивные артриты:
— острое начало и рецидивы после инфекции
(стрептококковая ангина, иерсиниозный эн
тероколит, хламидийный уретрит);
— асимметричный моно- или олигоартрит;
— течение артрита доброкачественное (нет ут
ренней скованности, деформации и кон
трактуры суставов);
— нередки поражения глаз, кожи, слизистых
оболочек.
• Анкилозирующий спондилоартрит (бо
лезнь Бехтерева):
— в 100% случаев — сакроилеит;
— висцериты: ирит, иридоциклит, увеит, аор
тит, вторичный амилоидоз;
— РФ отсутствует, антиген HLA B27 выявля
ется у 90% больных;
— «ризомелическая форма» с поражением
«корневых» суставов — тазобедренных и
плечевых;
Международные критерии диагноза «анкилозирующий спондилоартрит»:
1. Боль в пояснице длительностью более 3 мес, не
уменьшающаяся в покое.
2. Ограничение движений в поясничном отделе по
звоночника (во всех направлениях).
3. Боль и ощущение скованности в грудной клетке.
4. Ограничение дыхательных экскурсий грудной
клетки.
5. Ирит во время обследования или в анамнезе.
• Псориатический артрит:
— наличие многолетнего псориаза;
— поражение дистальных межфаланговых су
ставов;
— осевое поражение одного пальца («сосис-
кообразный», «редискообразный» палец);
— раннее вовлечение в процесс суставов стоп;
— талалгии (пяточные боли);
— рентгенологические признаки остеолиза;
— сакроилеит, паравертебральные оссифика-
ции;
— отсутствие ревматоидного фактора;
• Подагра:
— острый рецидивирующий артрит суставов
стопы, реже коленных суставов;
— гиперурикемия, кристаллы мочевой кисло
ты в синовиальной жидкости;
— лечебный эффект уриностатических и не
стероидных противовоспалительных пре
паратов.
• Остеоартроз, реактивный синовиит:
— излюбленная локализация — поражение ко
ленных, тазобедренных суставов;
— отсутствует утренняя скованность, боли
«нагрузочные»;
— на рентгенограммах субхондральный осте
осклероз, остеофиты;
•
— отсутствие лабораторных маркеров ревма
тоидного артрита.
Синдром Бехчета:
— высокие титры антител к клеткам слизис
тых оболочек.
Паранеопластический артрит чаще возникает при бронхогенном раке:
— характерен асимметричный олиго- или по
лиартрит в сочетании с периартритом;
Артрит при язвенном колите:
— обостряется одновременно с проктосигмо-
идитом;
— характеризуется асимметричным пораже
нием 1-2 крупных суставов, реже доброка
чественным полиартритом, односторонним
сакроилеитом;
— возможно сочетание артрита с увеитом,
притом, узловатой эритемой;
— изменения суставов на рентгенограмме не
выявляются;
— в крови — антиген гистосовместимости
HLA-B27;
— клинический эффект сульфасалазина, сала-
зопиридазина.
«Ревматизм» Понсе — токсико-аллергичес-кий артрит на фоне легочного туберкулеза:
— доброкачественный артрит крупных суста
вов без их деформации;
— отсутствие «летучести» суставного синд
рома;
— признаки легочного туберкулеза;
— положительные реакции Пирке, Манту,
Коха;
— обратное развитие артрита после активной
противотуберкулезной терапии.
Синдром Шегрена (системное аутоиммунное поражение экзокринных желез):
— артрит типа ревматоидного в сочетании с
сухим кератоконъюнктивитом, паротитом,
ксеростомией;
— висцеропатии — поражение печени (хрони
ческий гепатит), поджелудочной железы
(рецидивирующий панкреатит).
• проведение комплексной терапии в период ре
миссии, профилактика рецидивов, реабилита
ционная терапия.
Показания к госпитализациив ревматологическое отделение:
• первая в жизни атака ревматоидного артрита;
• обострение при активности процесса 2-3 ст.,
суставно-висцеральные и особые формы;
• тяжелая функциональная органная и полиор
ганная недостаточность, в т.ч. вторичный
амилоидоз;
• трудности в подборе адекватной терапии,
обусловленные побочными действиями препа
ратов.
Показания к госпитализациив терапевтическое отделение:
Показания к госпитализациив ортопедическое отделение:
• выраженные деформации и контрактуры с на
рушением функции суставов, поддающиеся
ортопедической коррекции.
Информация для пациентаи его семьи:
• Ревматоидный артрит — серьезное заболевание,
требующее многолетнего лечения.
• Лечение ревматоидного артрита — комплекс
ное, включает медикаментозные и немедикаментоз
ные методы.
Советы пациенту и его семье:
• Переохлаждение, перегревание, чрезмерная
инсоляция противопоказаны.
Патогенетическая медикаментозная терапия подразумевает использование:
• Противовоспалительных препаратов (нестеро
идных противовоспалительных — НПВП, глюкокор-
тикостероидов — ГКС).
Ведущий алгоритм этапноголечения поВ.А. Насоновой, М.Г. Астапенко:
• 2-й этап — БП (соли золота, Д-пеницилламин,
сульфасалазин или салазопиридазин).
При недостаточном эффекте:
• 3-й этап — иммунодепрессанты (метотрексат,
азатиоприн или циклофосфан).
При тяжелых суставно-висцеральных формах:
Типичные клинические ситуации
— ибупрофен, таблетки 0,2; 0,4; 0,6; 0,8 г — по
0,4 г 3 раза в день; таблетки ретард 0,8 г
2 раза в день;
— пироксикам, таблетки 10, 20 мг — по 10-20 мг
2 раза в день, свечи ректальные 20 мг 1 раз
на ночь;
— мелоксикам (мовалис), таблетки 7,5, 15 мг —
— напроксен, таблетки 0,25; 0,5 г — по 0,25-0,5 г
2 раза в день; свечи ректальные 0,25; 0,5 г
— набуметон, таблетки 0,5; 0,75 г — по 0,5 г
2 раза в день или 1,0 1 раз в день;
NB! Мелоксикам, набуметон реже, чем другие препараты, вызывают диспептические явления.
функция почек, печени, цитопения, антикоагулянт-ное действие.
Критерии эффективности лечения.Начальный
Локальная терапия:
Противопоказания: инфицированный сустав, выраженная деструкция эпифизов, асептический некроз, геморрагические болезни.
Основные лекарственные формы:
введением следует развести в 5 мл изотонического I раствора хлорида натрия.
Нельзя забывать о строгом соблюдении пра- вил асептики!
На практике используются:
— преднизалон (таблетки 5 мг) назначается по
5 мг 2 раза в день или 10 мг утром, 5 мг вечером,
или
— метилпреднизолон (метипред) — таблетки 4 мг,
по 4 мг 2 раза в день или 6-8 мг утром, 4 мг вечером,
или
— триамцинолон (таблетки 4 мг) в тех же дозах,
что метилпреднизолон.
Затем доза медленно снижается, на 1/2- 1/4 табл. в 4-5 дней на фоне продолжающейся терапии НПВП с последующей полной отменой ГКС.
Предпочтение отдается одному из слаботоксичных препаратов:
— через 3-4 мес. лечения.
• НПВП подключаются на этапе снижения доз
ГКС.
• Базисная терапия начинается с солей золота:
— тауредон (ауротиомалат натрия) — ампулы
по 0,5 мл, содержащие 10, 20 и 50 мг ак
тивного вещества или
— миокризин (ауротиоглюкоза) вводится в
1-ю нед. в дозе 10 мг, во 2-ю нед. 20 мг, да
лее по 50 мг еженедельно;
— азатиоприн (имуран) — таблетки 50 мг. На-
Иммунодепрессанты противопоказаны при беременности, лактации, цитопении.
При появлении выраженных побочных эффектов иммунодепрессанты отменяются.
Практика комплексной терапии:
Гомотоксикологические методы. Базисная терапия: Rheuma-Heel по 1 табл. под язык 3 раза в день, Traumeel S в острых случаях парен-
Не нашли то, что искали? Воспользуйтесь поиском:
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Ревматоидный артрит
Версия: Клинические рекомендации РФ (Россия)
Выставка «Здравоохранение»
15-17 мая, Алматы, Атакент
Бесплатный билет по промо-коду KIHE19MEDE
Международная выставка «Здравоохранение»
15-17 мая, Алматы, Атакент
Бесплатный билет по промо-коду KIHE19MEDE
Общая информация
Краткое описание
Общероссийская общественная организация Ассоциация ревматологов России
Федеральные клинические рекомендации «Ревматоидный артрит»
Классификация
Клиническая классификация РА
Классификация ревматоидного артрита (принята на заседании Пленума Ассоциации ревматологов России 30 сентября 2007 г.)
3. Активность болезни:
1. 0 = ремиссия (DAS28 5,1)
Комментарии к Классификации РА:
б) Допустимо использование других методов подсчета активности, для которых доказана хорошая сопоставимость с DAS28
Примеры формулировки клинических диагнозов:
· Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность III, неэрозивный (рентгенологическая стадия I), АЦЦП (+), ФК I.
Диагностика
Диагностические критерии и дифференциальная диагностика РА
Таблица 1. Классификационные критерии РА ACR/EULAR 2010г.
| Баллы |
| A. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании) (0-5 баллов) 1 крупный сустав -2-10 крупных суставов — 1-3 мелких сустава (крупные суставы не учитываются) — 4-10 мелких суставов (крупные суставы не учитываются) — >10 суставов (как минимум 1 мелкий сустав) |
Таблица 2. Категории суставов в критериях РА ACR/EULAR 2010г.
4. РА не начинается с поражения дистальных межфаланговых суставов кистей и стоп; проксимальных межфаланговых суставов стоп
5. Костные анкилозы при РА выявляются только в межзапястных суставах; 2-5-х запястно-пястных суставах и, реже, в суставах предплюсны.
Для определения рентгенологической стадии используются модифицированная классификация РА по Штейнброкеру:
I стадия — околосуставной остеопороз; единичные кисты
II стадия — околосуставной остеопороз; множественные кисты; сужение суставной щели, могут быть единичные эрозии (1-4);
III стадия – симптомы II стадии + множественные эрозии (5 и более) + вывихи или подвывихи в суставах;
IV стадия — симптомы III стадии + костный анкилоз.
Форма заболевания: неэрозивная; эрозивная.
Особенности течения РА в плане динамики развития рентгенологических изменений:
Магнитно-резонансная томография (МРТ)
– 0 = ремиссия (DAS28 5,1)
Таблица 3. Оценка ответа на терапию по индексу DAS28
| Уменьшение DAS 28 | >1,2 | 0,6-1,2 |
| Конечное значение DAS 28 | ||
| Хороший эффект | Удовлетворительный эффект | Без эффекта |
| 3,2-5,1 | Удовлетворительный эффект | Удовлетворительный эффе? Связанные материалы Артрит инфо © |


