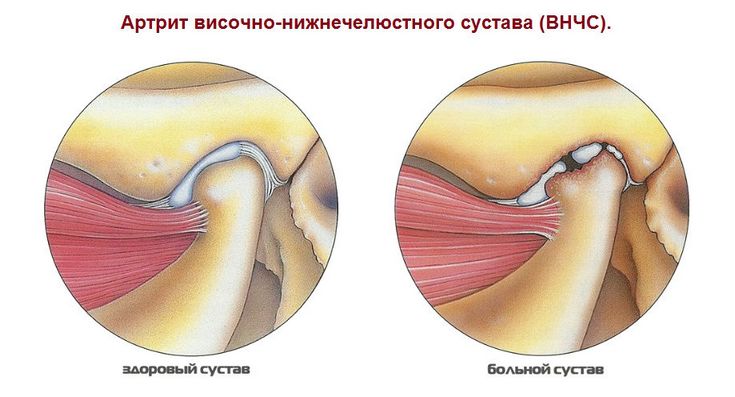
Ревматоидный артрит и потенция

Многие годы пытаетесь вылечить ПРОСТАТИТ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…
Читать далее »
Каждый орган имеет анатомические структуры, призванные защищать его от травмирования, проникновения микроорганизмов, воспалительных элементов из соседних тканей. Такую природную защиту для почек обеспечивают: фиброзная капсула, покрывающая их снаружи, и слой жировой клетчатки.
Воспаление капсулы называется перинефритом, а переход на околопочечную ткань — паранефритом. До настоящего времени существуют разногласия в оценке этого явления:
- одни ученые считают их самостоятельным видом нефрита;
- другие — показателем тяжелого течения пиелонефрита, осложнением.
Виды пери- и паранефритов
Оба заболевания в зависимости от причины развития делятся на:
- первичные – наблюдаются при травмах колюще-режущими предметами в связи с инфицированием раневого канала;
- вторичные – наиболее распространенное поражение, связанное с начальным процессом в структурах почек с одной или обеих сторон, прорывом гноя из печени, аппендикса и других соседних органов.
Перинефрит по характеру воспаления может быть:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- экссудативным – сопровождается скоплением жидкости в подкапсульном пространстве;
- продуктивным – происходит разрастание фиброзного слоя клеток, утолщение, а в дальнейшем сморщивание органа и нарушение функционирования.
Паранефриты различают по расположению очага воспаления относительно почки, они бывают:
- передними;
- задними;
- верхними;
- нижними;
- тотальными.
Основные причины
При вторичном процессе главной причиной поражения капсулы и околопочечной клетчатки являются:
- тяжелые формы острого пиелонефрита (абсцесс и карбункул почки);
- разрушение структур растущей злокачественной опухолью.
Инфекция попадает в капсульный слой и паранефрий тремя путями:
- из почек;
- с потоком крови (околопочечная клетчатка имеет массивную сосудистую сеть);
- контактным распространением с органов, расположенных в малом тазу или в брюшной полости – при этом особое внимание советуют уделить воспалительным болезням восходящего и нисходящего отделов ободочной кишки, поскольку они расположены совместно с почками в забрюшинном пространстве.
О роли почечной инфекции в развитии нефритов читайте здесь.
Как развивается воспаление?
При первичном процессе перинефрит вызывается переходом инфекции из почечной клетчатки (гнойный паранефрит). И, наоборот, паранефрий обязательно воспаляется, если рядом поражена почечная капсула. Эти заболевания протекают совместно и зависят от эффективности лечебных мероприятий и иммунитета пациента.
В запущенном случае происходит гнойное расплавление паранефральной клетчатки, фасций, инфицирование брюшины. Из забрюшинной флегмоны гной поступает к близлежащим органам. Чаще переходит в брюшную полость, плевральную, кишечник, мочевой пузырь.
У кого самый высокий риск заболевания?
Наибольшую вероятность болезни имеют пациенты с:
- камнями в почечной ткани, расположенными близко к капсуле, имеющими возможность постоянного травмирования паренхимы;
- воспалительными заболеваниями кишечника и органов малого таза, включая мочеполовые;
- наличием незалеченных хронических очагов инфекции в верхних дыхательных путях (синуситы, тонзиллит), в ротовой полости (кариозные зубы), в половых органах (аднексит у женщин, простатит у мужчин), на коже (фурункулез);
- длительными заболеваниями, снижающими иммунитет (сахарный диабет, бронхиальная астма, ревматоидный артрит, системная красная волчанка и другие);
- частыми переохлаждениями, работой на улице в холодных условиях, особенно важно замерзание ног и поясничной области.
Симптомы паранефрита
По клиническому течению выделяют 2 формы паранефрита:
- острую;
- хроническую.
Симптомы паранефрита с острым началом проявляются внезапным повышением температуры до 40 градусов, одновременным нарастанием интоксикации. К общим симптомам относятся:
- головная боль;
- слабость;
- потеря аппетита;
- похудение;
- бессонница;
- одышка.
Боли в пояснице присоединяются только на 3–4 день. Они появляются на стороне поражения, очень интенсивны, беспокоят как в покое, так и при небольших движениях. Пациент принимает вынужденную позу, прижимая согнутое колено к животу.
Хронический паранефрит отличается вялым течением:
- боли в пояснице малоинтенсивные;
- ограничивается подвижность в поясничном отделе позвоночника.
Итогом воспаления становится постепенное замещение жировой ткани на фиброзную. Вокруг почки формируется плотная капсула (панцирь). У худощавых людей можно пропальпировать плотное бугристое образование в области почки.
Как протекает перинефрит?
Признаки воспаления капсулы почки не отличаются от острого пиелонефрита:
- высокая температура с ознобом;
- обильное потоотделение при спаде температуры;
- выраженная слабость;
- потеря аппетита;
- тахикардия;
- одышка;
- апатия.
Локально появляется боль в пояснице с пораженной стороны. Она чаще тупого характера, постоянная, не уменьшается при смене положения тела, реже больные жалуются на распирающую пульсирующую боль.
У пациентов с сопутствующей мочекаменной болезнью могут активироваться приступы почечной колики, появиться дизурические явления (боли и рези при мочеиспускании, частые позывы).
Что позволяет установить диагноз?
В диагностике придается значение выяснению анамнеза заболевания, жалоб пациента, выявлению на осмотре напряжения в мышцах поясницы и брюшной стенке, возможности пропальпировать почку.
Лабораторные исследования показывают:
- в анализе крови – значительное повышение СОЭ и лейкоцитоза, возможны признаки анемии;
- биохимические тесты крови – рост содержания фибриногена, С-реактивного белка, гамма-глобулиновой фракции;
- в моче – помутнение с хлопьями, выраженная лейкоцитурия, бактериурия, белок, цилиндры и почечный эпителий, при отстаивании образуются 3 слоя (почечного дедрита, гнойного дедрита, самым поверхностным – является моча), удельный вес мочи увеличивается;
- бак. посев мочи выявляет патогенную флору.
УЗИ — обеих почек показывает сравнительную картину одностороннего утолщения капсулы, жидкости, очагов гнойного расплавления в паранефральном пространстве на стороне поражения, увеличение почки.
На обзорной рентгенограмме врач обращает внимание на:
- вынужденный сколиоз поясничного отдела позвоночника;
- потерю контуров поясничной мышцы;
- ограниченные дыхательные движения на стороне поражения.
Экскреторная урография позволяет выявить массивность нарушения структуры органа, изменение контуров почки, лоханок и чашечек, слияние с паранефральной клетчаткой.
Наибольшей диагностической ценностью обладает компьютерная и магниторезонансная томография. Эти методики способны выявить мелкие очаги воспаления, утолщение капсулы.
В сложных случаях используют:
- пункционную биопсию капсулы при перинефрите, паранефральной клетчатки с последующим гистологическим исследованием;
- диагностическую лапароскопию для осмотра почки, дренирования гнойника, дифференцирования с опухолью, кистозноизмененной почкой.
Лечение при паранефрите
Все лечебные мероприятия должны проводиться в специализированном урологическом отделении стационара. На ранних стадиях острого паранефрита рекомендуется консервативное лечение с помощью:
- сильных антибиотиков;
- противовоспалительных сульфаниламидных средств;
- препаратов для восстановления микроциркуляции;
- витаминов для активизации собственного иммунитета.
При сохранении или усилении симптомов интоксикации рекомендуется хирургическое вмешательство. Оперативным путем производится дренирование гнойника. Если почка оценивается как нежизнеспособный орган в результате полного расплавления тканей, то она удаляется (нефрэктомия).
Хронический паранефрит лечат консервативно:
- для рассасывания гнойника применяют инъекции стекловидного тела, лидазы;
- показаны физиотерапевтические процедуры (диадинамические токи, озокерит, грязевые аппликации).
Лечение при перинефрите
Пациенты с перинефритом также подлежат госпитализации. Тактика лечения выбирается в зависимости от вида воспаления, тяжести состояния пациента.
Продуктивное воспаление требует назначения высоких доз антибиотиков, вводимых внутривенно в комбинации с противовоспалительными препаратами. Гнойно-экссудативный вариант течения необходимо сразу оперировать, консервативные методы здесь неэффективны. В ходе операции рассекают капсулу почки, удаляют ее частично или полностью (декапсуляция). Оперирующий хирург старается дренировать все гнойники, провести ревизию полостей.
В послеоперационном периоде продолжают лечение антибиотиками, промывание раны. Поскольку оба заболевания сопровождаются симптомами интоксикации для ее снижения применяется внутривенное введение Гемодеза, плазмы, раствора глюкозы с витаминами.
Какие возможны осложнения?
Наиболее опасным осложнением паранефрита является септическое распространение инфекции с кровью в другие органы с формированием в них гнойников. При локализации в кишечной стенке происходит прорыв в полость кишки или в брюшину. Возникает разлитой перитонит, с которым очень сложно справиться.
Вскрытие гематогенного абсцесса в полость плевры приводит к пиотораксу (гнойному поражению со скоплением жидкости между плевральными листками). У пациента появляются боли при дыхании, одышка. Необходимо откачивать гной с помощью пункций плевральной полости.
Особенности режима и питания
После операции части больных устанавливается нефростома для обеспечения оттока мочи. Она представляет собой трубку с мочеприемником. Пациенты обязаны обеспечить уход за приспособлениями. Это необходимо для предупреждения повторного воспаления и сохранения единственной почки.
Главная задача питания – снижение нагрузки на почки, ограничение поступления продуктов, вызывающих раздражение. Рекомендуется исключить:
- кислые фрукты и ягоды;
- жареное и копченое мясо;
- кофе, крепкий чай;
- алкоголь, пиво;
- шоколад;
- очень жирную пищу;
- продукты, обладающие мочегонными свойствами (арбуз).
От соли придется отказаться.
В питании приветствуются:
- каши;
- нежирные супы;
- молочные изделия, творог, сыр;
- овощи в свежем и тушеном виде;
- мясные блюда, приготовленные вареными или на пару;
- компот из сухофруктов.
Пациентам с болезнями почек необходимо учитывать приведенные симптомы, чтобы вовремя распознать переход пиелонефрита в более тяжелые заболевания. Проявление любых «сигналов» требует срочного обращения к урологу, проведения обследования.
Потенция начинает снижаться примерно после 50 лет. Начинаются определенные возрастные изменения, например, клетки уже не так быстро обновляются, снижается выработка мужского полового гормона тестостерона. Но при этом сексуальное влечение сохраняется на прежнем уровне, хотя для удовлетворения своей партнерши мужчине придется потратить гораздо больше сил. Представители сильного пола в возрасте 18-25 лет способны сутки напролет поддерживать интимные отношения, к 30-и годам такая активность немного снижается, устанавливается некоторая жизненная размеренность. Но это вовсе не значит, что потенция начинает затухать, у мужчины и в 40 лет достаточно много сил и резервов, которые подкреплены еще и опытом.
Причины снижения мужской силы
Врачи-андрологи утверждают, что потенция не зависит от цифры, указанной в паспорте, половая активность зависит от нескольких других факторов.
На возраст импотенции может повлиять нерегулярная половая жизнь, особенно после 30 лет. Как и все другие органы, половой член должен постоянно тренироваться. Регулярные отношения с женщиной прекрасно улучшают качество спермы и увеличивают количество жизнеспособных сперматозоидов в ней, потенция при этом сохраняется на должном уровне.
Доказано, что уровень тестостерона с каждым годом снижается примерно на 1%. И хотя данный показатель к 30-и годам должен быть у всех одинаковым, по каким-либо причинам у одних уровень составляет 33 единицы, а у других — не более 17. Этим и объясняется, что одни представители сильного пола даже в 65 лет ведут активную половую жизнь, а другие уже в 35-40 лет не справляются в постели.
Также на возраст потенции влияют ранее перенесенные или не до конца излеченные заболевания. Это могут быть и чисто мужские болезни (простатит, везикулит, орхит, уретрит, орхоэпидидимит), и инфекционные заболевания, которые передаются половым путем. Кроме того, на мужскую силу влияют и такие хронические заболевания, как сахарный диабет, болезни сердца, артрит. И, несмотря на то, что современные препараты способны излечить любые болезни, последствия от них остаются.
Заметно влияет на потенцию неправильный образ жизни, а именно: злоупотребление пивом и более крепким алкоголем, курение, гиподинамия, отсутствие достаточных физических нагрузок, неправильно сбалансированный рацион. В результате все это приводит к проблемам с сосудами, вызывающие нарушение кровообращения и в последствие ухудшение нормального кровоснабжения полового органа.
Возраст потенции может снизиться и при приеме некоторых лекарственных препаратов. К сожалению, врачи в наших больницах не работают комплексно. К примеру, кардиолог может назначить лекарство для снижения давления, но при этом оно может негативно повлиять на потенцию. В итоге пациенту приходится обращаться и к урологу. Тот, в свою очередь, не обнаружив проблему, направляет мужчину к психиатру или невропатологу. И дальше мужчина закупает кучу лекарств, которые лечат одно и губят другое.
Что делать, чтобы сохранить мужскую силу?
В первую очередь необходимо обратиться к специалисту. К сожалению, в наше время лишь каждый 10-й обращается за консультацией. Остальные же представители сильного пола или смиряются со своей проблемой и отсутствием половой жизни, или начинают покупать множество «не тех» таблеток, дальше разрушая свой организм. А ведь только специалист может установить причину проблемы и назначить адекватное лечение. Стоит отметить, что лечение эректильной дисфункции желательно начинать с комплексного обследования.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы надолго сохранить свою мужскую силу, необходимо следить за своей физической формой. Существует множество возможностей для повышения потенции. К ним относятся некоторые практики йоги, специально подобранные врачом физические упражнения (гимнастика для мышц промежности, ягодиц и полового члена), а также ежедневные тренировки, которые способствуют повышению потенции.
Еще потребуется сбалансировать свой рацион, в этом Вам поможет опытный специалист. Не стоит пренебрегать и давно известными народными методами. Например, уникальными свойствами афродизиаков (с огромным количеством витаминов групп А, В и Е) обладают некоторые фрукты, продукты и овощи. К ним относятся грецкие орехи, фундук, чернослив, арахис, мед, кунжут, семечки подсолнуха и многое другое. При этом придется ограничить потребление продуктов, снижающих половое влечение. Это практически все виды энергетических напитков, кофе, крахмалосодержащие продукты, изделия из белой муки (выпечка, макароны, пельмени).
Запомните, что любые медикаментозные средства, предназначенные для естественного повышения потенции (Виагра, Левитра или Сиалис), следует выбирать исключительно со своим лечащим врачом, но возможно именно они помогут справиться с возрастной импотенцией.
Источник
Желание к продолжению рода, изначально заложенное в человеке, определяется во многом качеством жизни и самооценкой.
Однако боль, скованность в суставах, ограниченность движений, хроническая усталость, мышечная слабость и депрессия, которые являются частыми спутниками артритов, могут ослабить либидо и получаемое от половой жизни удовольствие.
Каким образом артрит влияет на половую активность?
Различные патологические факторы, ответственные за развитие артрита, могут уменьшить половое влечение. Среди них:
-
 агрессивность болезни;
агрессивность болезни; - степень утомляемости;
- выраженность боли;
- ограничение в осуществлении движений;
- переносимость прикосновений к пораженному участку тела;
- психологические факторы (уровень самооценки и избыточная концентрация на возникшем заболевании);
- побочные эффекты лекарственных средств;
- последствия хирургических вмешательств.
Недавними исследованиями ревматологов было показано, что чем выше выраженность болевого синдрома, ограниченность движений и уровень депрессии, тем значительнее их влияние на либидо вне зависимости от пола пациента. Особенно это характерно для таких заболеваний как системная красная волчанка, фибромиалгия, склеродермия, остеоартрит, ревматоидный артрит, синдром Шегрена, феномен Рейно и ювенильный артрит.
Люди с указанной патологией могут также испытывать определенные психологические страдания от:
- чувства непривлекательности для представителей противоположного пола;
- сниженного либидо и отсутствия удовлетворения от полового акта;
- проблем с сексуальным возбуждением;
- уменьшения возбудимости эрогенных зон;
- дискомфорта при прикосновениях партнера;
- ограниченности движений;
- проблем с эрекцией или импотенции;
- сухостью наружных половых органов, вызванной недостаточным выделением смазки;
- отсутствием оргазма или снижения его чувственных переживаний.
Путь к преодолению проблемы
Суть полового акта не сводится только к достижению оргазма. В значительной мере удовольствие от интимного контакта приносит удовлетворение полового партнера, к которому достаточно сильно развито чувство уважения, заботы, взаимопонимания и любви.
 Обеим сторонам следует как можно лучше изучить друг друга, чтобы знать, как доставить обоюдное удовольствие. Считается, что преодоление психологического барьера и изложение в атмосфере доверия вещей, которые вызывают дискомфорт при половом акте, может доставить значительно большее удовольствие, чем эротическая составляющая общения партнеров.
Обеим сторонам следует как можно лучше изучить друг друга, чтобы знать, как доставить обоюдное удовольствие. Считается, что преодоление психологического барьера и изложение в атмосфере доверия вещей, которые вызывают дискомфорт при половом акте, может доставить значительно большее удовольствие, чем эротическая составляющая общения партнеров.
Несмотря на то, что патологический процесс при артритах крайне редко затрагивает непосредственно половые органы, суставные и кожные проявления болезни накладывают значительный отпечаток на качество любовной близости. Особенно это проявляется у тех пациентов, которые в результате болезни приобрели косметические дефекты, потеряли или набрали вес.
Такие люди страдают от заниженной самооценки и нелюбви к себе. Зачастую им кажется, что они стали менее желанными, а боязнь перед возможной болью при половом акте делает расслабление и удовлетворение от происходящего процесса практически невозможным.
Также пациенты с артритом переживают, что их дискомфорт помешает половому партнеру в полной мере насладиться любовной близостью.
Психологи советуют таким людям честно и открыто поделиться о своих переживаниях со второй половинкой. При этом страхи следует выражать примерно таким образом: «Я переживаю, что…».
 Это позволит партнеру проникнуться вашими проблемами и оказать поддержку в трудную минуту. Говорить о своих переживаниях следует и для того, чтобы предотвратить расставание с любимым человеком. Помните, что невысказанные страхи или немотивированный дискомфорт одного из партнеров может быть воспринят другим как нежелание близости. Это только усугубит недопонимание, вызовет психологическое отдаление и станет причиной душевной боли.
Это позволит партнеру проникнуться вашими проблемами и оказать поддержку в трудную минуту. Говорить о своих переживаниях следует и для того, чтобы предотвратить расставание с любимым человеком. Помните, что невысказанные страхи или немотивированный дискомфорт одного из партнеров может быть воспринят другим как нежелание близости. Это только усугубит недопонимание, вызовет психологическое отдаление и станет причиной душевной боли.
Если поначалу общение на подобные темы может оказаться затруднительным из-за излишних эмоций, то напишите ему/ей небольшое письмо, где открыто выразите свои страхи или опасения. Поверьте, говорить после этого на тему сексуального дискомфорта или отсутствия либидо будет намного проще.
Влияют ли лекарства на половую жизнь?
Считается, что лекарственные средства, применяемые для лечения артрита, не оказывают влияние на качество полового акта. Но исследованиями последних лет было показано, что у некоторых пациентов такие препараты как метотрексат, сульфасалазин или гидроксихинолин могут вызывать эректильную дисфункцию.

некоторые препараты могут вызывать снижение либидо
Применение других групп противовоспалительных лекарств также может вызывать изменения в половом поведении (например, это характерно для циметидина, диклофенака, мизопростола и напроксена). Снижение возбудимости и проблемы с оргазмом могут быть ассоциированы с побочными эффектами антидепрессантов, употребляемых для лечения психических расстройств пациентов с воспалительными заболеваниями суставов.
Половое удовлетворение и артрит
Доказано, что уровень психологического благополучия и социальной поддержки оказывает значительное влияние на удовлетворение от полового акта. Для того, чтобы выработать правильное отношение к изменениям, привнесенным в жизнь артритом, необходимо четко разграничить болевой дискомфорт и чувственные эмоциональные переживания.
Для этого необходимо: избегать мыслей об ограничении движений или повышенной утомляемости. Помните, когда-нибудь настанет день, когда вы сможете расслабиться и полноценно наслаждаться любовной близостью. Кстати, если ощущение скованности в суставах беспокоит вас преимущественно в утренние часы, то наилучшим временем суток для половой близости будет вечер или ночь.
Чтобы чувствовать себя более непринужденно при занятиях любовью, следуйте следующим советам:
- вздремните перед половым актом, особенно если ваш ночной сон из-за боли был нарушен;
- если вас беспокоит умеренная боль в суставах или ощущение скованности, то примите теплый душ или ванну. Также в постель можно положить грелку или электропростыню. Это позволит в значительной мере расслабить мышцы и устранить дискомфортные ощущения;
- планируйте занятия любовью таким образом, чтобы на этот временной промежуток приходился максимум действия лекарственных средств;
- в качестве прелюдии используйте массаж. Он будет не только способствовать возбуждению, но и уменьшит напряжение в мышцах и боль в суставах;
- под пораженные суставы можно подложить подушку или скрученное одеяло. Это будет способствовать из относительной неподвижности и возникновению дискомфорта;
- предоставьте партнеру действовать более активно, постарайтесь расслабиться и наслаждаться процессом.
 Женщины, страдающие от системных заболеваний соединительной ткани, могут испытывать ощущение сухости наружных половых органов. Это может приводить к боли не только при половом акте, но и при попытке мануальной стимуляции. Подобный дискомфорт может быть устранен применением гелей-лубрикантов на водной основе. Запомните, что использовать подобные средства на спиртовой основе крайне опасно!
Женщины, страдающие от системных заболеваний соединительной ткани, могут испытывать ощущение сухости наружных половых органов. Это может приводить к боли не только при половом акте, но и при попытке мануальной стимуляции. Подобный дискомфорт может быть устранен применением гелей-лубрикантов на водной основе. Запомните, что использовать подобные средства на спиртовой основе крайне опасно!
Творчески подходите к процессу и делитесь переживаниями с партнером! Обсуждение вашего заболевания и связанного с ним качества половой близости может быть затруднительным для вас и/или вашего партнера. В некоторых случаях пациенты доходят до того, что даже стесняются быть полностью откровенными в подобных вопросах с лечащим врачом.
Запомните: нельзя, чтобы данная болезнь стала препятствием к нормальной половой жизни! Обязательно проконсультируйтесь с терапевтом или ревматологом по поводу того, каких рекомендаций вам следует придерживаться во время полового акта с целью избавления от неприятных ощущений и как можно более полного расслабления.
Поговорите откровенно со своей второй половинкой о тех позах или техниках, которые доставляют вам обоим максимальное удовлетворение при минимуме дискомфорта. Поверьте, проявив небольшую изобретательность и терпение, вы сможете преодолеть поставленные воспалительным процессом в суставах барьеры и вновь испытать чувство удовлетворения от полового акта.
Важно помнить:
- Откровенный и честный разговор между партнерами о чувствах, желаниях, возможных изменениях и сексуальных потребностях является необходимым.
- Для получения удовольствия от полового акта будьте готовы к некоторым нововведениям (позам, приспособлениям или техникам).
- Занимайтесь любовью в то время суток, когда вы чувствуете себя наилучшим образом. Если необходимо, за 30 минут до полового акта примите назначенные врачом медикаменты.
- Постарайтесь, чтобы постель была теплой, а воздух в комнате прогретым. Перед интимной близостью примите теплый душ, а простыню согрейте при помощи грелки.
- Важен тот факт, что качество половой близости в первую очередь определяется не достижением оргазма, а эмоциональным и духовным состоянием. А потому помните, что самыми привлекательными в вашем теле для партнера являются ваша душа и внутренние переживания.
Источник