Ревматоидный артрит и увеит
Эпидемиология
Ювенильный ревматоидный артрит (ЮРА) чаще встречается у девочек и манифестирует, как правило, в возрасте до 16 лет (наиболее часто в 2—8 лет).
Классификация
Отсутствует.
Этиология
Этиология заболевания не установлена. Среди возможных факторов, лежащих в основе патологического процесса, обсуждаются инфекционная природа заболевания, травма, иммунологическая предрасположенность, стрессовые состояния.
Патогенез
Механизм возникновения переднего увеита, по-видимому, связан с возникновением аутоиммунной внутриглазной реакции вследствие молекулярной мимикрии.
Клинические признаки и симптомы
Поражение суставов может протекать в виде моно-, олиго- или полиартрита. Фактором риска развития воспалительного процесса в глазу служит наличие моно- или олигоартрита, при полиартрите передний увеит встречается довольно редко. В большинстве случаев определение ревматоидного фактора дает отрицательный результат.
Наиболее часто хронический иридоциклит возникает у девочек с моно- или олигоартритом нижних конечностей и наличием антинуклеарных антител. Вторую группу риска составляют мальчики с моно-или олигоартритом, у которых выявляется рецидивирующий негранулематозный передний увеит, имеющий сходство с таковым при анкилозирующем спондилоартрите. У 75% мальчиков с моно-или олигоартритом имеется антиген HLA-B27; у некоторых из них в дальнейшем развивается анкилозирующий спондилоартрит.
У больных с острыми увеитами заболевание суставов начинается в возрасте 7,5—9 лет, в то время как у больных с хроническими иридоциклитами — в возрасте 4—6,3 лет. Примерно у 50% больных к возрасту 6 лет выявляется хронический увеит. Обычно поражение глаз возникает через несколько лет после поражения суставов, однако известны случаи манифестации заболевания с развития переднего увеита, а поражение суставов возникало спустя 2 мес — 11 лет.
Прогноз при увеите у мальчиков сходен с таковым при увеите, ассоцированном с HLA-B27. У девочек, обычно негативных по HLA-B27 и позитивных по антинуклеарному фактору, хронический увеит в большинстве случаев протекает бессимптомно, поэтому они должны наблюдаться офтальмологом с целью своевременного выявления поражения глаз. Обычно у этих детей обнаруживается неправильная форма зрачка из-за появления задних синехий или даже заращение зрачка. Как правило, клеточная реакция влаги передней камеры не превышает 2+ и уменьшается при местном применении ГКС. Степень тяжести увеита не зависит от активности артрита. По мере роста ребенка активность воспалительных изменений в суставах может уменьшаться и вообще исчезнуть, а воспаление в глазах сохраняется довольно долго, вплоть до взрослого возраста.
К возможным осложнениям хронического увеита относятся развитие лентовидной дистрофии радужки, образование задних синехий, катаракта (в 60% случаев), гипотония глаза, глаукома (в 20% случаев). Глаукома развивается вследствие пупиллярного блока или нарушения оттока в трабекулярной зоне. Примерно в 50% случаев выявляется лентовидная кератопатия, наличие которой существенно снижает зрительные функции. У некоторых больных заболевание протекает с выраженным воспалением в стекловидном теле, отеком макулярной зоны сетчатки и образованием макулярных складок.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины поражения глаз и суставов.
Лабораторные методы исследования:
- определение антинуклеарных антител у девочек (положительный результат);
- определение ревматоидного фактора (чаще отрицательный результат);
- общий анализ крови (увеличение СОЭ);
- определение антигена HLA-B27 (положительный результат у мальчиков; у девочек обычно отрицательный).
Дифференциальный диагноз
Наиболее часто поражение глаз при ЮРА приходится дифференцировать с саркоидозом. При последнем выявляются поражение суставов и кожи, реже изменения в легких. Отличительными признаками поражения глаз при ЮРА служат наличие антинуклеарного фактора, изменение суставов, первичное поражение переднего отрезка глаза и отсутствие системных симптомов, характерных для саркоидоза.
Общие принципы лечения
Как правило, лечение проводят в амбулаторных условиях. Больные с ЮРА и хроническим передним увеитом нуждаются в динамическом наблюдении с целью своевременной диагностики латентного воспалительного процесса, служащего фактором риска развития осложнений. Для профилактики образования синехий следует использовать мидриатики.
В активном периоде заболевания показано местное применение ГКС:
Циклопентолат, 1% р-р, в конъюнктивальный мешок по 1 —2 капли 2 р/сут, 5—10 сут
+
Дексаметазон, 0,1% р-р, в конъюнктивальный мешок по 1 —2 капли 3—6 р/сут, 15—30 сут
+
Диклофенак, 0,1% р-р, в конъюнктивальный мешок по 1 —2 капли 3 р/сут, 15—30 сут
+
(при выраженном воспалении)
Фенилэфинефрин, 1% р-р, субконъюнктивально 0,2 мл в сочетании с дексаметазоном 1мг (0,25 мл) 1 р/сут, 5—10 сут.
При неэффективности инстилляций и субконъюнктивального применения ГКС:
Дексаметазон парабульбарно 2—3 мг/сут, 5—10 сут
+
(после окончания курса)
Бетаметазон парабульбарно 1,0 мл 1 р/нед, 3—4 нед или
Метилпреднизолон (депо) парабульбарно 40 мг 1 р/нед, 3—4 нед.
Длительное системное применение ГКС нежелательно, поскольку сопровождается увеличением риска развития побочных эффектов (замедление роста, нарушение формирования костной ткани, атрофия коры надпочечников и др.). При необходимости продолжения лечения рекомендуется прием ГКС короткими курсами или пульс-терапия.
Пульс-терапия:
Дексаметазон, 20—32 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 100—180 мг) или
Метилпреднизолон, 250—500 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 1,5—3 г ) или
Дексаметазон внутрь 0,025—0,05 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Метилпреднизолон внутрь 0,2—0,4 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Преднизолон внутрь 0,25—0,5 мг/кг 1— 2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2— 2,5 мес.
В неактивном периоде заболевания использование ГКС нецелесообразно, поскольку сопровождается увеличением риска появления помутнений хрусталика и повышения внутриглазного давления.
При образовании катаракты показано ее удаление. Предпочтительнее проводить ленсвитрэктомию на фоне противорецидивной терапии. Поскольку само по себе заболевание протекает с пролиферативным компонентом, а после операции наблюдается выраженная экссудативная реакция, не следует прибегать к имплантации линзы.
Значительные трудности представляет собой лечение глаукомы; нередко требуются повторные оперативные вмешательства.
Оценка эффективности лечения
Адекватная терапия способствует исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Осложнения и побочные эффекты
Длительное системное применение ГКС у детей сопровождается увеличением риска развития побочных эффектов (замедление роста, нарушение формирования костной ткани, атрофия коры надпочечников).
Ошибки и необоснованные назначения
Использование антибиотиков, неэффективных при этом заболевании.
Прогноз
Прогноз заболевания различен у девочек и мальчиков. У девочек вследствие бессимптомного течения нередко значительное снижение зрительных функций из-за развития осложнений (катаракта и/или глаукома). У мальчиков прогноз более благоприятный, так как адекватная терапия обычно способствует быстрому исчезновению симптомов воспаления, хотя возможны рецидивы заболевания, а по мере роста ребенка появление анкилозирующего спондилоартрита.
Шток В.Н.
Опубликовал Константин Моканов
Источник
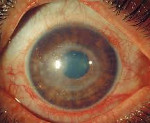
Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.
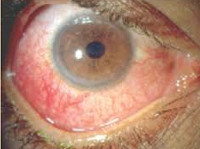
Ревматический увеит
Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Клинические проявления серозно-пластического переднего ревматического увеита сохраняются длительное время, но для этой формы характерно более легкое течение. Пациенты отмечают у себя незначительную болезненность и светобоязнь, реже инъекцию сосудов у края радужки. Наиболее частое осложнение – отслойка стекловидного тела. При серозном варианте заболевание имеет латентное течение без внешних проявлений воспалительного процесса. Как правило, хронический серозный увеит трансформируется в серозно-пластический и осложняется вторичной глаукомой или катарактой. Особенностью геморрагической формы ревматического увеита является преобладание экссудативного типа секреции над транссудатом. При этом в экссудате наблюдается примесь крови. В свою очередь при панувеите в патологический процесс вовлекается еще и сосудистая оболочка. Клинические симптомы периферического ревматического увеита представлены появлением «тумана» или «мушек» перед глазами.
Диагностика ревматического увеита
Диагностика ревматического увеита основывается на анамнестических данных, результатах наружного осмотра, визометрии, тонометрии, биомикроскопии, офтальмоскопии, гониоскопии. При наружном осмотре пациента с ревматическим пластическим увеитом определяется покраснение и инъекция сосудов конъюнктивы, незначительное расширение зрачка, отечность век. Методом биомикроскопии визуализируются пигментные и конусовидные синехии по краю зрачка, отек роговицы и исчерченность ее заднего отдела. Специфическим является симптом «решетки», образованной складками десцеметовой оболочки. В передних отделах радужки выявляются расширенные сосуды. С помощью щелевой лампы можно обнаружить сужение пространства позади хрусталика, ярко выраженный феномен Тиндаля. При серозно-пластической форме ревматического увеита визуализируются небольшие округлые преципитаты серого цвета. На длительное течение указывает изменение их контура с ровного на фестончатый.
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Прогноз и профилактика ревматического увеита
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.
Источник
Что-то я в последнее время увлеклась новинками в лечении и не пишу посты об отдельных заболеваниях комплексно. Поэтому сегодня поговорим о глазах, в частности, об увеитах.
Ревматологи часто себя позиционируют врачами, которые должны знать ВСЕ. И мы не преувеличиваем. Назовите мне любой орган, и я вам отвечу, при каких ревматических заболеваниях он может поражаться. И глаза — это не исключение.
В одних случаях глазные симптомы могут быть показателями ухудшения течения ревматических болезней, в других – стать ключом к установлению диагноза. Плюс проводимое лечение ревматических болезней даёт осложнения на глаза (аминохинолиновые препараты, глюкокортикоиды и др.).
Что такое увеит? Увеит – воспаление, протекающее в сосудистой оболочке глаза, может принимать хроническое или рецидивирующее течение, может приводить к слепоте. Термин «увеит» обобщает ВСЕ формы воспаления сосудистой оболочки глаза без уточнения причин.
Какова причина? В настоящее время известно около 150 причин, вызывающих увеит:
- бактерии (хламидиоз, сифилис, туберкулез, бруцеллез и т. д.),
- вирусы (цитомегаловирус, вирус герпеса и т. д.),
- грибы (гистоплазмоз, кандидоз и т. д.),
- паразитарные инфекции (токсоплазмоз, цистицеркоз и т. д.),
- сахарный диабет,
- опухоли,
- травмы глаза,
- ревматические болезни.
Какие бывают?
- передние (ирит, передний циклит, иридоциклит),
- интермедиарные (парспланит, периферический увеит, задний циклит, гиалит),
- задние (хориоидит, ретинит, хореоретинит),
- генерализованные (панувеит).
НLА-В27-ассоциированные увеиты.
- Частота выявления HLA-B27 среди страдающих передним увеитом – около 50%.
- НLА-В27-ассоциированные увеиты могут представлять собой как самостоятельное, так и связанное с группой спондилоартритов заболевание.
- Распространенность увеита среди пациентов со спондилоартритами составляет примерно 20–60%.
- Риск развития увеита нарастает с увеличением длительности спондилоартрита.
- Чаще увеитом страдают HLA-B27-позитивные пациенты.
- Увеит встречается при всех спондилоартритах, но наиболее часто – у больных анкилозирующим спондилитом.
- Мужчины более склонны к развитию увеитов, чем женщины. Это можно объяснить тем, что среди женщин частота выявления недифференцированных и «стертых» форм спондилоартритов выше, поэтому диагностика их более сложная.
- Увеит может выступать первым признаком болезни и за много лет (!) предшествовать проявлениям спондилоартрита (боли в спине, артрит и тд).
- Отмечена достоверная связь увеита с поражением суставов, кожи и слизистой оболочки полости рта у пациентов с воспалительными заболеваниями кишечника.
- При псориатическом артрите в большинстве случаев увеит возникает на фоне развернутой клинической картины болезни.

Клиническая картина.
Переднему увеиту при спондилоартритах свойственны:
- острое начало с появлением светобоязни,
- покраснения и боли в глазах,
- снижения остроты зрения (синдром красного глаза).
Покраснение глаза наиболее интенсивно выражено вокруг края роговицы. Боль возникает внезапно, сопровождается иррадиацией в соответствующую половину головы, заметно усиливается ночью, иногда становится нестерпимой. При прикосновении к глазному яблоку выявляется болезненность. Отмечается уменьшение размеров зрачка пораженного глаза по сравнению со здоровым. Острота зрения при первой атаке может не страдать.
Увеиты склонны к частому рецидивированию (от 47,5 до 90,9% по данным разных исследований). В течение года наблюдается в среднем от 1 до 4 обострений увеита при средней продолжительности атаки или его рецидива около 7 нед, максимально до 3 мес. Течение рецидива, как правило, не отличается от дебюта увеита, но у отдельных больных процесс может приобретать более тяжелое течение с распространением воспаления в задний отдел глаза и развитием осложнений. Правильное и своевременное лечение в большинстве случаев приводит к полному или почти полному выздоровлению. В 40% случаев могут возникать осложнения, которые приводят к тяжелым последствиям вплоть до слепоты (спайки зрачкового края радужки с передней капсулой хрусталика, задняя капсулярная катаракта, вторичная глаукома, атрофия зрительного нерва и др).
Риск развития осложнений повышается при хроническом течении увеита, умеренной и тяжелой степени воспалительных изменений, применении системной и локальной глюкокортикоидной терапии, а также у мужчин.
Пациентам с односторонним передним рецидивирующим увеитом требуется обследование у ревматолога с целью выявления спондилоартритов: оценка клинических признаков болезни, исследование на HLA-B27, рентгенография костей таза или магнитно-резонансная томография крестцово- подвздошных сочленений.
Лечение увеитов.
Сразу хочу отметить, что лечение увеитов в рамках ревматических болезней — это все равно совместная (!!!) работа офтальмологов и ревматологов. При всём уважении к коллегам-офтальмологам, часто приходится слышать, что вот, мол, это «не наше», лечите сами. Вообще это деление на «наше» и «не наше» порой очень возмущает.
Пациенты с увеитом любого происхождения должны наблюдаться офтальмологом, который проводит локальную терапию заболевания.
Когда увеит является одним из проявлений ревматического заболевания, задача подобрать системную терапию стоит перед ревматологом. Таким образом, проблема терапии увеита, ассоциированного с ревматической патологией, находится на стыке двух специальностей! И никак иначе.
Терапия увеита 1 линии.
- Препараты, способствующие расширению зрачка (мидриатики). Своевременное назначение мидриатиков уменьшает проницаемость сосудов, снижает риск образования вторичной катаракты.
- Глюкокортикостероиды (ГКС). Являются основой лечения неинфекционного увеита. В соответствии с тяжестью течения и формой увеита ГКС могут вводиться локально (в глаза) или системно. ГКС для локального применения обычно используются в лечении острого переднего увеита, типичного для спондилоартритов. При назначении этих препаратов в начале заболевания воспаление во многих случаях удается полностью купировать. Прямым показанием к системному применению ГКС служит 2-сторонний задний увеит.
- Перспективным направлением считается методика введения в стекловидное тело суспензии ГКС или рассасывающихся склеральных имплантатов, содержащих ГКС. Продолжительность эффекта после введения препарата в стекловидное тело может составлять от 5 до 19 мес. Однако достаточно высок риск повышения внутриглазного давления.
- Пульс-терапия ГКС с последующим переходом на поддерживающий прием гормонов применяется для лечения задних генерализованных форм увеита.
- Нестероидные противовоспалительные препараты (НПВП) местно (в глаза). Эффективность НПВП может быть сравнима с ГКС, но некоторые авторы считают, что системное применение НПВП в лечение острого увеита малоэффективно, но может использоваться для предотвращения рецидивов, особенно при HLA-B27-ассоциированных формах.
Терапия увеита 2 линии — цитостатики. Эти препараты могут применяться как в виде монотерапии, так и в сочетании с низкими дозами ГКС.
- Циклоспорин А хорошо зарекомендовал себя при лечении тяжелого заднего увеита и панувеита, часто рецидивирующего переднего увеита. Среди побочных эффектов наиболее неблагоприятными являются нарушение функции печени и почек, повышение артериального давления, также описаны гипертрихоз, гиперплазия слизистой оболочки полости рта, гингивит, желудочно-кишечные расстройства.
Терапия увеита 3 линии.
- Метотрексат, азатиоприн, циклофосфан, лефлуномид. Наиболее эффективным и безопасным считается метотрексат. Его эффективность при изолированном увеите составляет 75%, при увеите, ассоциированном с системными заболеваниями, – 50%.
- Сульфасалазин при рецидивирующем течении переднего HLA-B27-ассоциированного увеита (более 3 атак в год или 2 атаки за последние 3 мес).
- Генно-инженерные биологические препараты (ГИБП). Эта терапия существенно снижает частоту обострений переднего увеита при ревматических болезнях. Относительно редкое назначение ГИБП связано с такими факторами, как цена, переносимость и сложности организационного характера при получении этих препаратов.

Источник


