Ревматоидный артрит иммунные комплексы
Ревматоидный артрит (РА) – хроническое системное заболевание, характеризующееся поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
РА регистрируется во всех странах мира и во всех климато-географических зонах с частотой 0,6-1,3%. Чаще болеют женщины, чем мужчины (3-4:1).
В основе развития хронического воспалительного процесса в суставах лежит реакция гиперчувствительности III типа, обусловленная иммунными комплексами (механизмы развития реакции гиперчувствительности III типа изложены в главе «Аллергия. Механизмы развития аллергических реакций»). В результате аутоиммунизации организма формируются аутоантитела, называемые ревматоидным фактором, которые реагируют с эпитопами Fc области IgG. Классическим ревматоидным фактором являются IgМ-антитела. Эти аутоантитела (IgМ или IgG), соединяясь с «нормальными» циркулирующими иммуноглобулинами G, формируют комплексы IgМ-IgG, которые, депонируясь в суставах, вызывают каскад реакций, приводящих к активизации системы комплемента, фагоцитов, лимфоцитов. Активация комплемента приводит к образованию МАК и хемокинов (С3а и С5а), а активация лимфоцитов вызывает продукцию провоспалительных цитокинов (ИНФ-гамма, ФНО? и др.), взаимодействие нейтрофилов с иммунными комплексами вызывает высвобождение протеолитических лизосомных ферментов, катеонных белков, простагландинов, кининов, гистамина, активных форм кислорода в межклеточное пространство. Весь этот комплекс факторов вызывает воспалительный процесс в тканях суставов, сосудах и внутренних органов, а также развитие дегенеративно-деструктивных процессов в хряще, что сопровождается его разрушением с последующим развитием фиброзного и костного анкилоза. В разрушении хряща и изменениях в костях большую роль играет также грануляционная ткань.
Ревматоидный артрит также характеризуется поражением сосудов всех калибров. В наибольшей степени поражаются мелкие сосуды. Изменения, происходящие в средних и крупных сосудах, в большой степени связаны с процессами в vasa vasorum и главным образом связаны с ишемизацией сосудистой стенки. Наиболее часто наблюдаются продуктивные васкулиты, тромбоваскулиты, реже панваскулиты типа узелкового периартериита.
Генерализованное поражение сосудистого русла при РА приводит к тому, что в процесс вовлекаются кожа, скелетная мускулатура, серозные оболочки, внутренние органы.
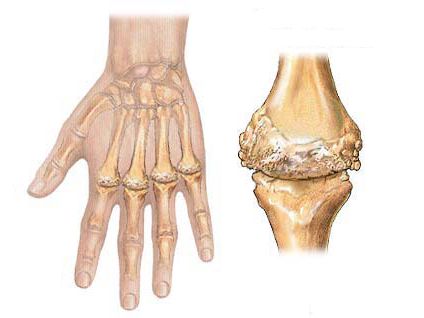
Ревматоидный процесс обычно локализуется в периферических суставах, поэтому основное значение в клинической картине болезни приобретает артриты конечностей.
Основными признаками РА являются:
1) Скованность в суставах по утрам, длящаяся не менее 1 ч до полного восстановления подвижности;
2) Артрит, характеризующийся отечностью мягких тканей вокруг трех или более суставов;
3) Артрит, характеризующийся отечностью проксимальных межфалан-говых, пястнофаланговых или запястных суставов;
4) Артрит, характеризующийся симметричностью пораженных суставов;
5) Ревматоидные узелки;
6) Наличие в сыворотке крови ревматоидного фактора;
7) Рентгенологические признаки эрозий и/или периартикулярной остеопении мелких суставов рук.
Наличие 4 из указанных признаков является достаточным для установления диагноза РА.
У 80% больных РА протекает без признаков системности и без висцеропатий. Только у 12-13% больных РА носит генерализованную форму. Эта форма помимо полиартрита и лимфаденопатии характеризуется поражением внутренних органов: сердца (перикардит, ревматоидный кардит), легких и плевры (плеврит, фиброзирующий альвеолит), почек (амилоидоз, гломерулонефрит, нефроангиосклероз), желудочно-кишечного тракта, печени, селезенки, нервной системы, кожи (ревматоидные узелки, хронические язвы), глаз (эписклерит, сухой конъюктивит), системы кроветворения. Системные поражения всегда свидетельствуют о неблагоприятном течении процесса и торпидности ко всем методам лечения.
Важными критериями тяжести и характера течения заболевания являются показатели крови. У больных РА почти всегда наблюдаются повышенные значения СОЭ. У тяжелых больных этот показатель может достигать 60-80 мм/час. Раннее и значительное повышение СОЭ и развитие анемии являются плохими прогностическими признаками заболевания. Ревматоидный фактор на ранних стадиях болезни выявляется редко (в 20-30% случаев). Раннее его выявление указывает на неблагоприятное течение болезни, а высокий титр, несмотря на клиническое улучшение, свидетельствует о возможности развития рецидива. Следует заметить, что РФ обнаруживается при многих инфекционных и аутоиммунных заболеваниях.
Показателем активности процесса является диспротеинемия (изменения в соотношении между количеством альбумина и глобулина, а также других белковых фракций крови). При острых и тяжелых случаях течения болезни существенно повышается фибриноген крови, иногда до 0,01 г/л (при норме 0,005 г/л).
Показателем «острой» фазы ревматоидного процесса является С-реактивный белок. В «острый» период заболевания он определяется более чем у 80% больных и отражает динамику ревматоидного процесса, при затихании заболевания – он исчезает из крови.
В основе лечения больных РА лежат следующие подходы: а) воздействие на патогенетические факторы заболевания; б) длительность и этапность лечения; в) дифференцированная терапия в зависимости от формы течения и активности болезни. Для подавления активности и прогрессирования болезни используются средства, воздействующие на аутоиммунные процессы. К средствам «базисной терапии» относятся: препараты золота, хинолинового ряда, иммунодепрессивные средства. Общим свойством средств длительной базисной терапии является их способность оказывать антипролиферативное действие (уменьшать развитие грануляционной ткани, разрушающей хрящ и кость) и тормозить развитие аутоиммунных реакций. Средства «базисной терапии» следует назначать каждому больному РА. В ранней фазе болезни, при преимущественно суставной форме ее течения и минимальной либо средней активности процесса лечение обычно начинают с назначения препаратов хинолинового ряда (резохина, делагила,плаквенила – по 0,25 г 1 раз в сутки) в течение года. Если после этого заболевание продолжает прогрессировать или с самого начала имело прогрессирующий характер течения, показано применение препаратов золота (санакризина, миокризина, кризанола). Лечебный эффект этой группы препаратов связан с их способностью подавлять избыточную продукцию иммуноглобулинов, ингибировать активность лизосомных ферментов лейкоцитов и окислительные процессы в тканях. Препараты золота обладают длительным действием, благодаря их кумулятивным свойствам. Хризотерапия противопоказана при тяжелом течении РА, при котором наблюдаются висцеропатии, васкулиты, заболевания внутренних органов. Соли золота не следует применять при беремености, кормлении, а также одновременно с Д-пеницилламином и цитостатиками. При возникновении токсических осложнений необходимо назначить кортикостероиды (преднизолон в дозе 50-60 мг в день).
При тяжелом течении РА, висцеральных формах, псевдосептическом синдроме, быстром прогрессировании заболевания, варианте, пограничном с СКВ, «базисная терапия» проводится иммунодепрессивными средствами, способными подавить функциональную активность иммунокомпетентных клеток и оказать антипролиферативное действие. С этой целью назначают антиметаболиты, препараты, блокирующие синтез нуклеиновых кислот (метотрексат, азатиоприн) либо алкилирующие вещества (циклофосфамид, хлорбутин и др.), обладающие способностью денатурировать нуклеопротеины. Высокую эффективность в терапии этих больных проявил циклоспорин-А. Стартовая доза препарата составляет 3,0-3,5 мг/кг массы тела в день, через 1-2 месяца от начала лечения доза может быть увеличена до 5,0 мг/кг/день.
В качестве средства «базисной терапии» больным РА назначают Д-пеницилламин. Показаниями к его применению являются активные формы РА, резистентные к терапии глюкокортикостероидными препаратами, непереносимоть больными препаратов золота. Механизм действия Д-пеницилламина заключается в деполимеризации (разрушении) иммунных комплексов путем разрыва дисульфидных связей между глобулиновыми цепями, а также в относительном увеличении растворимой фракции коллагена.
При необходимости средства «базисной терапии» могут сочетаться с противовоспалительными препаратами. Первое место среди средств быстрого противовоспалительного действия занимают глюкокортикостероиды (ГКС). Наиболее широко применяются преднизолон, преднизон, триамциналон, дексаметазон. Обычно доза преднизолона составляет 10-20 мг/сут. При умеренной активности ревматоидного процесса (через 1-2 месяца) дозу ГКС медленно снижают и переходят на применение нестероидных антивоспалительных средств (вольтарена, ортофена и др.)
При суставных формах РА с минимальной и умеренной активностью процесса средства базисной терапии (чаще всего аминохолиновые препараты) сочетают с нестероидными антивоспалительными препаратами (НАВП): ацетилсалициловой кислотой, амидопирином, анальгином, бутадионом, индометацином, реопирином, вольтареном, ортофеном. Клинический эффект от применения НАВП наступает быстро, обычно на 2-3 день лечения и продолжается только в период их применения. После прекращения употребления этих препаратов суставные симптомы возобновляются (боли, экссудативные явления).
Среди иммунокоррегирующих средств в лечении РА используют: антилимфоцитарный гаммаглобулин (0,1 мл п/к в одну руку, через 40 мин 0,1 мл в другую руку и затем черз 40 мин в/м 0,8 мл; далее ежедневно по 1-3 мл. На курс от 8 до 50 мл); антицитокиновые и антилимфоцитарные (анти CD4, CD5, CD7, DR) моноклональные антитела, дренаж грудного лимфатического протока, лимфоцитоферез, плазмоферез, гемосорбцию, каскадную плазмофильтрацию, криоферез (5-6 сеансов). Эти процедуры, как дополнительные к средствам «базисной терапии», позволяют купировать тяжелое течение ревматоидного процесса и эффективно бороться с торпидностью РА к проводимой терапии.
Для подавления местного воспалительноо процесса применяют внутрисуставное введение лекарственных средств. При стойком активном РА отдельных суставов чаще всего внутрисуставно вводят гидрокортизон (по 50-125 мг в крупные суставы, 25-50 мг в средние и 5-10 мг в мелкие суставы). Курс такой терапии может включать 3-5 инъекций с интервалом в одну неделю. Для внутрисуставной терапии также используют кеналог, метипред, дексон, трикорт, дипрофос.
При упорном хроническом артрите коленных суставов с прогрессирующей костно-хрящевой деструкцией показано внутрисуставное введение радиоактивных препаратов золота или иттрия. Эти препараты, фиксируясь в патологически измененной синовиальной оболочке сустава, вызывают разрушение патологической ткани (лекарственная синовэктомия).
Для подавления местного воспалительного процесса применяют аппликации диметилсульфоксида, мазей индометациновой, вольтареновой и др., локальную криотерапию, а также физиотерапевтические процедуры.
В заключение следует заметить, что имеющиеся в распоряжении лекарственные средства позволяют сохранять трудоспособность у 70% больных РА.
Источник
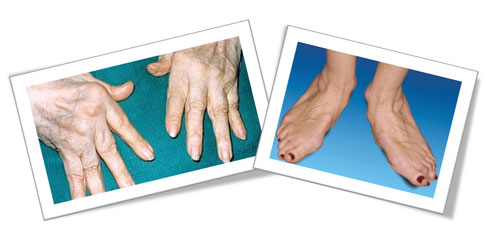
Название одной из многих форм заболеваний суставов – ревматоидный артрит – знакомо  многим представителям старшего возраста. Это заболевание, вызывающее боль в суставах и их воспаление, носит хронический характер, поэтому недуг прогрессирует постепенно и приводит к возникновению деформации суставов и разрушению суставных хрящей, а также воспалению тканей в других органах.
многим представителям старшего возраста. Это заболевание, вызывающее боль в суставах и их воспаление, носит хронический характер, поэтому недуг прогрессирует постепенно и приводит к возникновению деформации суставов и разрушению суставных хрящей, а также воспалению тканей в других органах.
Такая форма артрита относится к системным заболеваниям: воспаление суставов сопровождается их болезненностью и опуханием, порой с появлением красноты. Хроническое воспаление некоторых суставов приводит к повреждению суставного хряща и деформации сустава, что впоследствии ведет к нарушению его функции – возникает тугоподвижность, а также сильные боли при незначительных движениях.
Этиология ревматоидного артрита — теории, факторы, способствующие заболеванию
По данным последних опросов, ревматоидный артрит считается очень распространённым в странах СНГ и России. Также учёные выяснили, что мужчин заболевание поражает в 3 раза реже, чем женщин. Симптомы болезни у каждого могут проявляться по-разному и возникать в любом возрасте, но чаще всего это происходит в период от 40 до 60 лет.
В группу риска входят люди, имеющие пороки развития опорно-двигательного аппарата, хронические инфекции. Из лабораторных данных на предрасположенность к ревматоидному артриту указывает наличие в крови антигенов HLA.
Через 10 лет после начала болезни инвалидность дают каждому второму пациенту. Люди с более длительным стажем заболевания испытывают серьезные сложности с самообслуживанием почти в 100%.
Теории возникновения патологии
Этиология болезни до конца не выяснена, но существует две основные теории:
- Наследственная теория (генетическая предрасположенность). При этом из поколения в поколение передается «неправильный» клеточный и гуморальный иммунный ответ при попадании в организм различной инфекции.
- Заболевание как результат перенесенной вирусной инфекции, так как в крови у больных определяются повышенные титры антител к вирусам Эпштейна-Барра, кори, краснухи, герпеса, ретровирусам. Вирус Эпштейна-Барра особенно часто провоцирует синтез ревматоидного фактора и развитие клиники.
Иногда развитие ревматоидного артрита связывают с сильным переохлаждением, травмой суставных поверхностей или стрессом.
Процесс начинается с воспаления тканей сустава, затем развивается патологический пролиферативный процесс. Именно поэтому возникает сильная деформация суставов, их увеличение в размерах и, как следствие, выраженное нарушение функции.
Заболевание бывает двух видов:
- Серопозитивный — в крови определяется ревматоидный фактор. Эта форма составляет более 80% случаев заболевания. При этом варианте заболевания чаще наблюдаются эрозивные разрушения суставов и поражения других органов.
- Серонегативный — ревматоидный фактор в крови отсутствует.
Что способствует возникновению заболевания?
В развитии патологического процесса определяющую роль играет поражение иммунной системы, причем страдают оба ее отдела, и клеточный, и гуморальный.
Проявления сбоя клеточного иммунитета (происходит увеличение количества лимфоцитов определенного типа):
- обнаруживаются скопления Т-лимфоцитов в синовиальной жидкости на ранних стадиях болезни;
- чаще болеют люди с генетической предрасположенностью к повышенной выработке Т-лимфоцитов;
- улучшение состояния больных при лучевой терапии, приеме цитостатиков, дренаже грудного лимфатического протока и других процедур, подавляющих увеличение в крови Т-лимфоцитов;
- в экспериментах можно смоделировать развитие ревматоидного артрита, увеличивая в крови именно концентрацию Т-лимфоцитов и иммунных комплексов, сопряженных с ними.
Также поражается гуморальный иммунитет. В синовиальной жидкости и суставных структурах при этом заболевании определяется высокая концентрация плазматических клеток.

Характерно повышение активности генов, отвечающих за выработку определенных иммуноглобулинов, особенно – для серопозитивной формы. Иммуноглобулины приобретают черты ревматоидного фактора, начинают активно разрушать коллаген суставов. При появлении продуктов его распада образование этих иммунных комплексов увеличивается, поэтому процесс деструкции соединительной ткани постепенно нарастает.
Другие факторы патогенеза
Происходит увеличение выработки цитокинов. Так называются ферменты воспаления. Их продуцируют клетки крови — макрофаги и моноциты. Действие цитокинов:
- ускоряют образование ревматоидного фактора в крови;
- способствуют увеличению концентрации в крови иммуноглобулинов, способствующих разрушению суставных сочленений;
- увеличивают количество плазматических клеток в синовиальной жидкости, что ведет к разрушению хрящей;
- дают толчок к началу остеопороза в костях;
- усиливают окислительные процессы в организме, что оказывает пагубное воздействие на все системы организма;
- вызывают образование новых сосудов в суставе и околосуставных областях (это явление называется ангиогенезом, что приводит к активации воспаления и ускорению разрушения суставных поверхностей).
Воспаление соединительной суставной ткани сопровождается стремительным ростом ее массы. Количество синовиальных клеток неуклонно растет, превышая норму в сотни раз. Этот механизм напоминает злокачественный процесс, который разрушает связки, хрящ и прилегающие костные структуры.
При развитии патологии происходит взаимодействие иммуноглобулинов с ревматоидным фактором. Образуются иммунные комплексы, которые поглощаются клетками синовиальной оболочки. Этот процесс сопровождается выделением ферментов, усиливающих воспалительные, деструктивные и пролиферативные изменения в суставах.
Клиника ревматоидного артрита
Образование иммунных комплексов приводит к нарушению капиллярного кровообращения, развитию воспаления сосудистой стенки, усилению синтеза антител к собственным тканям. Так происходит усиление и аутоиммунного поражения суставов. Формируется клиническая картина заболевания, для которой является характерным суставной синдром:
- Симметричное поражение суставов.
- Скованность по утрам, после пробуждения.
- На ранних стадиях ревматоидный артрит поражает кисти и стопы, реже — крупные сочленения с двух сторон. Иногда развивается моноартрит с поражением крупного сустава с одной стороны.
- Деформация суставных сочленений.
Причины деформации:
- на ранних стадиях из-за воспаления и последующего разрастания синовиальной оболочки;
- на поздних стадиях суставные сочленения деформируются из-за разрушения хрящей и патологических костных разрастаний.
При запущенной форме заболевания поражаются другие органы и системы организма: кожа, глаза, сердце, легкие, селезенка. Часто развивается остеопороз.
Характерным для данного заболевания является длительный продромальный период. Пациент в течение нескольких недель или месяцев может предъявлять следующие жалобы:
- утомляемость;
- субфебрильная температура при отсутствии катаральных явлений;
- непостоянные ноющие боли в суставах;
- снижение аппетита;
- потливость;
- раздражительность;
- снижение работоспособности и интереса к жизни.
Патогенез ревматоидного артрита до конца остается неясным. Очевидным является то, что по какой-то причине иммунная система начинает повреждать суставы своего хозяина, приводя иногда к их полному разрушению. Остановить этот процесс чрезвычайно сложно.
Терапия должна быть комплексной и индивидуальной. Чем раньше начать лечение, тем больше шансов остановить прогрессирование болезни и сохранить работоспособность. Внимательное отношение к своему здоровью спасет от инвалидности и сохранит радость жизни.
Симптомы и признаки ревматоидного артрита
Первостепенными признаками ревматоидного артрита является возникновение острой сильной боли в любом суставе. Становится очень трудно, практически невозможно встать на ноги, разогнуть руку, присесть на краю кровати, либо шагнуть из-за боли в суставах. Особенно сильны подобные проявления по утрам, после сна.
При появлении первых симптомов нужно срочно идти к врачу, так как эту болезнь довольно легко вылечить на ранних стадиях развития. Физиотерапевтические процедуры и верное медикаментозное лечение помогут достигнуть нужного результата довольно быстро. Как правило, врач вас расспросит о жалобах, о сроках возникновения первых симптомов, о предыдущих заболеваниях, травмах и т.д., проведет обследование суставов, кожи и других систем и органов.
Диагностика
Для установления правильного диагноза необходимо будет пройти диагностику, однако даже анализа крови достаточно, чтобы получить важную информацию. К примеру, при ревматоидном артрите повышен в несколько раз показатель СОЭ (скорость оседания эритроцитов), и при этом увеличивается количество белка, что не свойственно для здорового человека.
Кроме стандартных анализов, возникает необходимость проводить специальные исследования – это анализы на определение данного заболевания, установление ревматоидного фактора или так называемые «ревмопробы». Этот способ исследований позволяет определить степень прогрессирования болезни и подтверждает диагноз. Также заболевание можно увидеть и на ранних стадиях развития по рентгеновским снимкам, посмотрев которые, доктор сможет заметить пониженную величину суставной щели и небольшие отёки мягких тканей.
Лечение ревматоидного артрита
Около тридцати лет назад лечение ревматоидного артрита проводилось только гормонами, что помогало погашать хроническое воспаление. На сегодняшний день медицина значительно продвинулась в этом вопросе, и сейчас такую форму артрита лечат при помощи моноклинальных антител, которые отлично борются с взбунтовавшимися иммунными клетками. По завершении курса лечения, хрящики сустава перерастают, суставы приобретают прежнюю гибкость и более не ограничивают свободу движений.
При лечении данного заболевания используют следующие методы терапии: базисная терапия, глюкокортикоидная терапия, физиотерапевтическое лечение, экстракорпоральная детоксикация и другие. Однако стоит учитывать, что это касается лишь тех случаев, когда заболевание было диагностировано на ранних стадиях. При всех теперешних возможностях медицинской науки запущенную форму артрита невозможно вылечить до конца, единственное, чего можно добиться – это временное уменьшение воспаления суставов.
Источник