Ревматоидный артрит методы обследования
Для ревматоидного артрита характерны эрозивно-деструктивные изменения в суставах и большой спектр внесуставных проявлений. Клинически он проявляется суставным синдромом: припухлостью, болезненностью, ограничением подвижности, впоследствии — нарушением функции суставов, скованностью в них по утрам.
Какие лабораторные методы применяются при ревматоидном артрите?
Суставной синдром встречается при многих ревматических заболеваниях. Это усложняет диагностику, особенно на ранних стадиях артрита. Поэтому больным часто требуется обширное обследование для того, чтобы установить диагноз. Из лабораторных методов для этого применяются:
- Анализ на ревматоидный фактор.
- Тест на АЦЦП.
- Общий анализ крови.
- Биохимия крови.
- Исследование синовиальной жидкости.
Количественный и качественный анализ на РФ
При ревматоидном артрите синовия вырабатывает измененные иммуноглобулины G. Организм не распознает их и считает чужеродными. Иммунная система в ответ на появление антигенов синтезирует ревматоидные факторы — иммуноглобулины М, А, G. Для диагностики самыми важными из них являются IgM. Они обнаруживаются у 70-85% пациентов.
Существуют разные лабораторные методики для выявления ревматоидного фактора:
- Латексная агглютинация — качественный анализ, с помощью которого определяют отсутствие или наличие РФ (концентрация не указывается). Он недорогой, быстро проводится, но нечувствительный и неспецифичный. Нормальный результат при латекс-тесте — минус (-).
- Нефелометрия, иммунотурбидиметрия — количественные методы определения IgM. Норма — до 15 МЕ/мл. При ревматоидном артрите титры повышаются до 40 МЕ/мл и более. Недостаток этих методов заключается в том, что их результаты бывают ложноположительными у 2-3% здоровых лиц, у пожилых людей эта цифра достигает 15%.
- ИФА — количественный анализ. Он широко распространен, так как признан самым точным и надежным. Кроме IgM методом иммуноферментного анализа можно определить иммуноглобулины А, Е, G. Они составляют до 10% белка, называемого ревмофактором. Концентрация IgG повышается при васкулите, IgA — при тяжелом и быстропрогрессирующем течении болезни. Норма для IgM — меньше 14 МЕ/мл, для IgA — меньше 20 МЕ/мл.
Определение иммуноглобулинов разных классов повышает специфичность исследования. Одновременное выявление IgM и IgA убедительно говорит о наличии ревматоидного артрита.
РФ бывает повышенным у здоровых людей и лиц с другой ревматической патологией (СКВ, синдром Шегрена, слеродермия), хроническими болезнями почек, легких, печени, злокачественными новообразованиями.
Если в крови больных выявляется классический РФ (IgM), то ревматоидный артрит считают серопозитивным, если не выявляется — серонегативным.
Тест на АЦЦП
Цитруллин — заменимая аминокислота. Она образуется в ходе биохимических процессов из незаменимой аминокислоты аргинина. По невыясненной причине при ревматоидном артрите иммунная система вырабатывает к ней антитела — преимущественно иммуноглобулины G.
Тест на антитела к циклическому цитруллинированному пептиду имеет высокую чувствительность (71%) и специфичность (до 99%). При ревматоидном артрите он используется с целями:
- ранней диагностики. Антитела появляются в крови больных, в среднем, за полтора года до возникновения первых симптомов;
- выявления серонегативных форм болезни;
- дифференциальной диагностики с другими ревматическими заболеваниями;
- прогнозирования темпов деструкции суставов (чем выше уровень АЦЦП, тем больше они повреждены).
Для определения антител к ЦЦП применяются стандартные методы:
- ИФА;
- полуколичественный иммунохроматографический экспресс-метод;
- хемилюминисцентный и электрохемилюминисцентный анализ.
Если АЦЦП в крови не обнаруживаются, то результат теста считают отрицательным, если их содержание равняется 3 ЕД/мл и меньше — слабо позитивным, больше 3 ЕД/мл — высоко позитивным.
Общий анализ крови
При артрите в нем появляются маркеры воспаления — повышение СОЭ (больше 10 мм/час у мужчин, 15 — у женщин), лейкоцитоз (более 10 х 10^9/л). Это неспецифические показатели, которые изменяются при любом воспалительном процессе. Но ускорение СОЭ свыше 40 мм/час может говорить об обострении ревматоидного артрита или его прогностически неблагоприятном течении.
При особом варианте болезни — синдроме Фелти — поражается селезенка. В ОАК при этом наблюдается нейтропения (число нейтрофилов меньше 48%) и тромбоцитопения (количество тромбоцитов меньше 180 х 10^9/л).
При ревматоидном артрите существенно возрастает уровень и активность противовоспалительных цитокинов. Они влияют на метаболизм железа, продолжительность жизни эритроцитов, их продукцию костным мозгом. В крови появляется картина анемии. Чаще всего она гипохромная и микроцитарная. Для нее характерны:
- снижение гемоглобина (у женщин ниже 120, мужчин — 130 г/л);
- уменьшение MCV (среднего объема эритроцита) — менее 80 fl;
- уменьшение цветового показателя (меньше 0,85);
- реактивный тромбоцитоз — число тромбоцитов больше 320 х 10^9/л.
Анемию может усугублять применение лекарств. Некоторые базисные препараты при длительном применении оказывают токсическое действие на клетки крови. Так, метотрексат довольно часто вызывает мегалобластную анемию, препараты золота и сульфасалазин — апластическую. Выраженная анемия может быть противопоказанием для проведения плазмафереза при ревматоидном артрите.
Биохимия крови
При обострении артрита в биохимическом анализе повышается уровень:
- фибриногена (> 4 г/л);
- сиаловых кислот (> 2,36 ммоль/л);
- гаптоглобина (> 3,03 г/л);
- церулоплазмина (> 60 мг/дл);
- C-реактивного белка (> 5 мг/л);
- гамма-глобулинов (> 15%);
- компонентов системы комплемента.
Увеличение и снижение этих показателей коррелирует с активностью заболевания и является индикатором эффективности лечения.
Изменения в биохимии появляются при осложнениях ревматоидного артрита. Например, при вторичном амилоидозе нарушается функция почек и в крови увеличивается содержание креатинина, уменьшается скорость клубочковой фильтрации. Одновременно в моче повышается содержание белка.
На биохимические показатели могут влиять используемые для лечения препараты. Повышение печеночных трансфераз (АЛТ, АСТ) может говорить об их гепатотоксичности.
Анализ синовиальной жидкости

В полости сустава находится жидкость (около 2 мл), которая обеспечивает беспрепятственное скольжение суставных поверхностей костей, а также выполняет другие функции: метаболическую, трофическую, барьерную.
В норме синовиальная жидкость вязкая, прозрачная, имеет соломенно-желтую окраску, содержит небольшое количество клеток — до 200/мкл (гистиоцитов, синовиоцитов, лейкоцитов) и общего белка (10-20 г/л).
При ревматоидном артрите в суставе скапливается выпот объемом 3-25 мл и больше. Он мутный, имеет желтый или зеленый цвет, после смешивания с уксусной кислотой образует рыхлый по структуре муциновый сгусток, содержит много клеток — до 30-50 тысяч/1 мкл.
Характерный признак ревматоидного артрита — появление в суставном выпоте рагоцитов. Это особые «ячеистые»клетки, у которых в цитоплазму включены иммунные комплексы.
При биохимическом исследовании в выпоте обнаруживаются С-реактивный белок и
ревматоидный фактор, которых быть не должно, а также повышение общего белка до 60 г/л.
Микроскопический анализ синовиальной жидкости позволяет отдифференцировать инфекционные артриты, при которых в нативных препаратах выявляются хламидии, гонококки, грамположительные кокки, грибки. Наличие в ней кристаллов говорит о подагрической природе воспаления.
Результаты анализов при ревматоидном артрите должны трактоваться в комплексе с данными клиники, инструментальных методов. Их правильная интерпретация важна для ранней диагностики заболевания. По лабораторным показателям судят об эффективности назначенной терапии, оценивают прогноз заболевания.
Источник
Для диагностики артрита применяется следующий алгоритм:
- Клинический осмотр.
- Лабораторные методы исследования.
- Инструментальные методы исследования.
Клинический осмотр
Обычно для правильной диагностики и уточнения этиологии артрита необходима  консультация узкого специалиста:
консультация узкого специалиста:
- ревматолога (для исключения ревматоидного, реактивного артритов),
- травматолога (для исключения посттравматических артритов),
- дерматолога (для исключения псориаза),
- инфекциониста (для исключения инфекционных заболеваний, течение которых может осложниться артритами – иерсиниоза, гепатита и прочих),
- фтизиатра (для исключения туберкулезного артрита) и других.
Клинический осмотр у специалиста начинается с подробной беседы, во время которой врач собирает:
- анамнез заболевания (подробно расспрашивает о симптомах, длительности заболевания, связи симптомов с физической нагрузкой и других особенностях течения заболевания),
- анамнез жизни (выясняет наличие вредных привычек, сопутствующих заболеваний, особенности образа жизни, предшествующих травм и операций),
- семейный анамнез (наличие или отсутствие предрасположенности к определенной патологии).
Далее следует непосредственно осмотр, который включает:
- выявление внешних изменений пораженного сустава (деформация, отек, гиперемия);
- выявление болезненности в суставе (в покое, при пальпации и при движении);
- определение объема движений в суставе;
- определение мышечного тонуса;
- исследование чувствительности.
Затем специалист назначает необходимые лабораторные исследования для подтверждения диагноза.
Лабораторная диагностика артрита
-
 Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов.
Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов. - Биохимический анализ крови:
- нарушение соотношения между белковыми фракциями – наблюдается при многих вида артритов и говорит о наличии воспалительного процесса;
- мочевая кислота, серомукоид – повышаются при подагре;
- сиаловые кислоты – повышаются при острой фазе воспаления, подагре;
- фибриноген – повышается в острой фазе воспаления.
- Иммунологические показатели:
- С-реактивный белок – неспецифический показатель, говорит о выраженном воспалительном процессе и повышается при многих видах артритов (реактивном, ревматоидном, инфекционных и других);
- ревматоидный фактор – повышается при ревматоидных артритах;
- антинуклеарные антитела (АНА) – могут повышаться при ревматических процессах, системных заболеваниях соединительной ткани (системная красная волчанка, склеродермия и другие);
- антитела к односпиральной ДНК (антитела к ds DNA) и к двуспиральной ДНК (антитела к ss DNA) – являются разновидностью АНА, повышаются при ревматоидном артрите и некоторых других заболеваниях;
- циркулирующие иммунные комплексы – также могут повышаться при ревматоидном артрите;
- α-1-кислый гликопротеин – повышается в острой фазе воспаления (при реактивном, ревматоидном и некоторых других артритах).
- Другие узкоспециализированные исследования:
- уровень комплемента (увеличивается при системной красной волчанке, а С3 и С4 компоненты комплемента обычно снижаются при ревматоидном артрите);
- уровень специфических иммуноглобулинов;
- специфические антитела, направленные против некоторых видов инфекций (могут запускать аутоиммунный процесс);
- генетические исследования (анализ на антиген HLA – B 27) – проводятся при некоторых видах реактивных артритов.
Инструментальные методы исследования для диагностики артрита
Рассмотрим различные инструментальные методы, которые могут применяться для диагностики артрита.
Рентгенография сустава
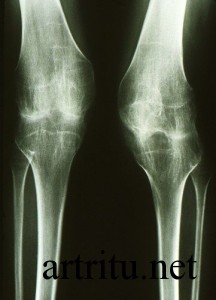 Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Используется обычно неоднократно, вначале для диагностики артрита, затем – для контроля динамики процесса во время лечения.
Рентгенография может определить состояние костных структур, полости сустава, но не визуализирует состояние мягких тканей (мышц, суставных дисков, связок). Она выявляет:
- наличие травматических повреждений;
- некоторые воспалительные изменения (например, если инфекционный процесс затрагивает костную ткань);
- новообразования костной ткани;
- деструкцию и деформацию суставных поверхностей кости, наличие разрастаний костной ткани (остеофитов);
- характер изменения полости сустава (ее сужение, наличие в ней инородных тел – костных отломков, «суставной мыши» и других).
Рентгенография может проводиться в нескольких проекциях:
- прямой (обязательно);
- боковой;
- косой.
По показаниям могут также проводиться снимки при выполнении функциональных проб (во время максимального сгибания и разгибания в суставе). Функциональные пробы обычно используются при диагностике поражений позвоночника.
Обычно, помимо пораженного сустава, одновременно проводится рентгенография симметричного «здорового» сустава (с целью сравнения).
Ультразвуковое исследование сустава
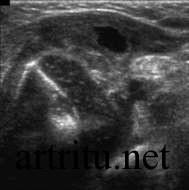 Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Компьютерная томография
Компьютерная томография позволяет рассмотреть рентгенологические срезы отдельных структур сустава. В результате изображения представляется в виде поперечных и продольных срезов. В отличие от обычной рентгенографии, позволяет визуализировать состояние мягких тканей (но не так четко, как при магнитно-резонансной томографии). Если компьютерная томография используется для диагностики заболеваний позвоночника, то она часто применяется совместно с миелографией для уточнения состояния мягкотканных структур спинного мозга.
Метод очень информативен, но предполагает большую лучевую нагрузку рентгеновскими лучами, поэтому используется обычно только в спорных ситуациях для уточнения диагноза, а также для получения более «четкой» картины костной такни (остеофиты, отломки в полости сустава).
К тому же, компьютерная томография требует больших финансовых затрат для стационара и/или для пациента (во многих диагностических центрах проводится только за отдельную плату).
Магнитно-резонансная томография
В отличие от компьютерной томографии, является безопасной, так как исследование 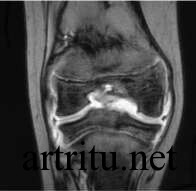 проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
При некоторых видах поражения применение магнитно-резонансной томографии является незаменимым (например, для диагностики изменений нервных структур, мышц, связок, межпозвоночных дисков и других).
По результатам магнитно-резонансной томографии получают изображение в виде серии поперечных и продольных срезов в цифровом формате.
Сцинтиграфия
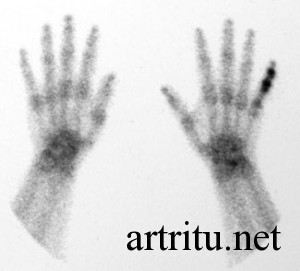 Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Если есть активное воспаление синовиальной оболочки, то это выглядит как диффузное накопление 99сТс в этой зоне.
Метод отличается большей чувствительностью, чем обычная рентгенография и способен выявлять патологические изменения на более ранних стадиях.
Артроскопия
Является инвазивным методом. Чаще всего проводится для диагностики артрита коленного сустава, так как он является крупным, доступен всестороннему осмотру и удобен для пункции.
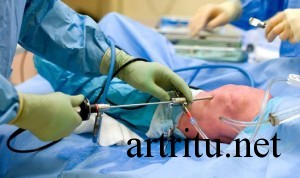 При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
Во время артроскопии есть возможность взятия биопсии пораженных тканей или суставной жидкости с целью последующего морфологического и бактериологического исследования, а также внутрисуставного введения лекарственных препаратов.
Пункция сустава
Инвазивная процедура. Может проводиться с лечебной и диагностической целью.
Показаниями к пункции являются:
- получение синовиальной жидкости для последующего микроскопического и бактериологического исследования с целью уточнения диагноза;
- введение лекарственных препаратов в полость сустава;
- контроль эффективности терапии;
- удаление крови из суставной полости после травмы или гноя при инфекционном процессе.
Артрография
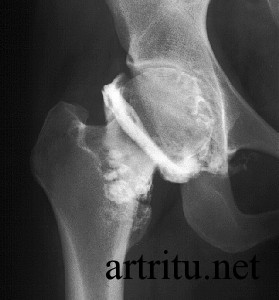 Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Метод применяется для уточнения состояния хрящевой ткани и мягких тканей (суставной сумки, связок, менисков) с целью выявления их патологических изменений.
Острый артрит, а также повышенная чувствительность к препаратам йода являются противопоказаниями к данной методике.
Миелография
Узкоспециализированная методика, применяемая для диагностики заболеваний позвоночника, а именно, состояния мягких тканей (спинного мозга, нервных корешков). Используется совместно с компьютерной томографией.
Проводится путем введения рентгеноконтрастного вещества в спинномозговой канал.
Контрастная дискография
Выявляет патологические изменения в межпозвоночных дисках путем введения в диск контрастного вещества.
Электроспондилография (ЭСГ)
Используется для оценки состояния позвоночного столба. Позволяет выявить изменения на ранних стадиях, уровень поражения, стадию, а также используется для контроля за процессом лечения.
Источник
Диагностика ревматоидного артрита производится путём личного осмотра пациента врачом и дальнейшим анализом информации, которая поступает в виде заключений по лабораторным и инструментальным обследованиям. При этом процесс постановки диагноза, при сформировавшейся патологии, не вызывает сложностей. Определённые трудности определения болезни существуют на ранних стадиях патологии.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
- Характерные изменения на рентгеновских снимках.
Указанные диагностические критерии являются международным стандартом диагностики ревматоидного артрита.
Диагностирование болезни на ранней стадии

Обнаружение патологии на первоначальных этапах формирования позволяет приступить к своевременному курсу терапии. Это способствует предупреждению развития осложнений. Но процесс выявления воспалительной реакции соединительной ткани в начальной фазе обусловлен рядом сложностей. Это совпадение симптомов болезни с другими патологиями, а также отсутствие высокоэффективных лабораторных методик для распознавания диагноза на ранних этапах. Ещё одним немаловажным фактором является обращение пациента с первыми признаками болезни к терапевту. Данные специалисты, в отличие от ревматологов, не в состоянии сразу установить правильное заключение.
Начальной стадией болезни считается промежуток времени от проявления первых негативных признаков до начала деструктивного изменения хрящевой ткани. Как правило, такой период длиться около трёх месяцев. Значимой информацией для диагностики ревматоидного артрита на ранних стадиях заболевания являются полученные в ходе устного опроса пациента жалобы. Среди них выделяются:
- возникновение болей в суставах;
- формирование скованности и отёчности в области поражения;
- болевые ощущения при сжатии кистей рук или при ходьбе (боль отражается в голеностопном аппарате);
- снижение веса;
- повышение температуры;
- наличие быстротечной утомляемости;
- присутствие слабости организма в целом.
Широкое применение получила методика АЦЦП. Она помогает распознать присутствие указанных антител в организме больного заблаговременно. Что позволяет приступить к своевременному лечению на ранней стадии патологии.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
- Ревматоидный фактор
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости. По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
- АЦЦП
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно. Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП. В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов.
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
- Артроскопия
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
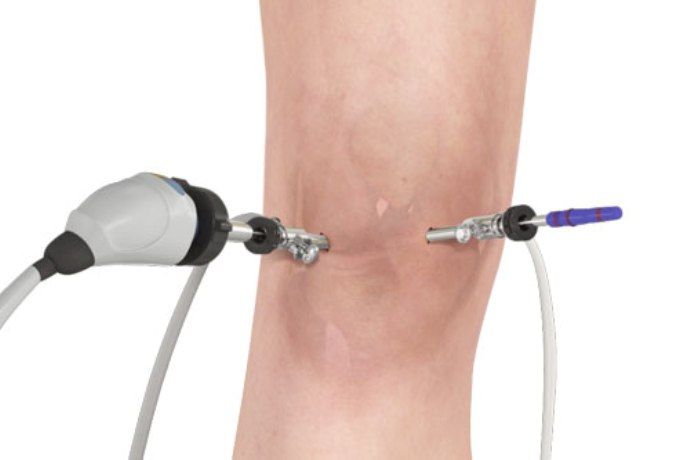
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза.
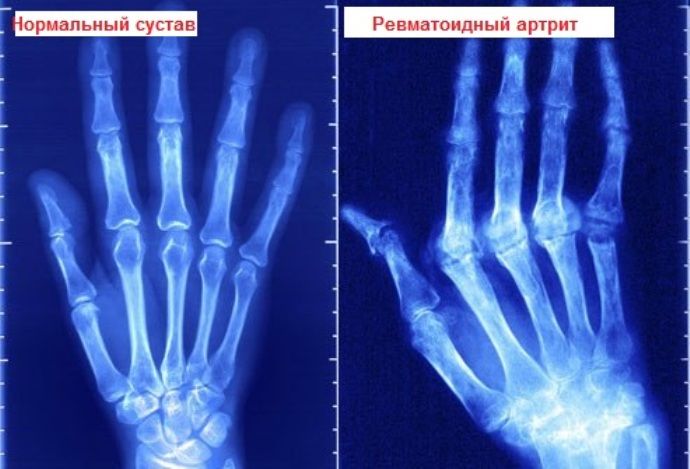
- Рентгенография
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
- Сцинтиграфия
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
- МРТ
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
- Ультразвук
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов. Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева.
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
Основания для постановки диагноза
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагноз подтверждается в случае наблюдения четырёх диагностических критериев, которые указаны ранее. При этом первые четыре признака из указанного списка должны наблюдаться на протяжении шести и более недель.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Источник


